Перелом передней стенки верхнечелюстной пазухи степень тяжести
Лечение пострадавшего менее 21 дня, эксперт ставит более 21 дня на заживление и тяжесть ставит по длительности расстройства здоровья (средняя), повреждение — перелом медиальной стенки гайморовой пазухи. Является ли средняя тяжесть стандартом для подобной травмы, если фактическое заживление по рентгенограмме не контролировалось?
Вопросы, поставленные на разрешение перед экспертизой:
1. Имеются ли у Х. телесные повреждения, если да, то каков их ха¬рактер, давность образования, количество, локализация?
2. Возможно ли получение имеющихся у Х. телесных повреждений в срок …. и при обстоятельствах, указанных в постановлении?
3. Какова тяжесть вреда, причиненного здоровью Х.?
ИЗ ПОСТАНОВЛЕНИЯ ИЗВЕСТНО: «Настоящее уголовное дело возбуж¬денно…., нанес Х. один удар кулаком правой руки в область левого глаза».
Свидетельствуемый пояснил, что …. получил повреждения от неизвестного который ударил рукой по лицу в области левого глаза. От удара не падал, сознание не терял. За мед. помощью обращался.
ЖАЛОБЫ: на онемение в области верхней губы, снижение зрения на левый глаз.
ОБЪЕКТИВНО: в области наружного края нижнего века левого глаза имеется горизонтальный линейный рубец, длиной около 1см, плотноватый, подвижным розовато-синюшного цвета. Других каких-либо видимых телесных повреждений (следов травмы) на момент осмотра нё обнаружено.
Предоставлена справка …. – обращался в офтальмологический травмпункт 07.05.08г. в 17-10ч. Жалобы: на боли, гематому в области век, покраснение и снижение зрения левого глаза. Анамнез болезни: нападение …. 07.05.08г. Локальный статус: острота зрения на оба глаза 1,0. Левый глаз: гематома век, подвижность в полном объеме, субконъюнктивальное кровоизлияние. Роговица прозрачная, гладкая, сферичная, передняя камера средней глубины, влага прозрачная, зрачок среднего диаметра, круглый, на свет реагирует живо. Среды прозрачные. Глазное дно: ДЗН бледно-розовый, границы четкие, соотношение артерии к венам – 2:3, сетчатка без особенностей. Правый глаз без особенностей. Диагноз: Контузия 2 степени левого глаза. Рвано-ушибленная рана нижнего века левого глаза. Гематома век левого глаза. Перелом нижней стенки орбиты со смещением. R-грамма орбит в 2-х проекциях …… от 07.05.08г. – перелом нижней стенки орбиты со смещением отломков в полость верхне-челюстной пазухи. Выполнено: Ушивание рамы под местной анестезией отдельными узловыми швами. Рекомендовано: консультация ЧЛХ, снятие швов по месту жительства через 7 дней.
Предоставлена справка ……. – обращался в приемное от¬деление 07.05.08г. в 20-50ч., диагноз: Ушибы и ссадины лица. На рентгенограмме лицевого и мозгового без изменений.
Представлено заключение рентгенолога ….. от 07.05.08г. На рентгено¬граммах черепа + полуаксильная пр. ….. от 07.05.08г. – целостность костей свода черепа сохранена, на Р-грамме черепа в полуаксиальной проекции видимых костных травматических изменений не выявлено.
ИЗ АМБУЛАТОРНОЙ КАРТЫ №…. на имя Х., 1979г.р.: на приеме у офтальмолога: со слов, 07.05.08г. во время работы получил удар по голове, левому глазу. Сознание не терял, тошнота. Жалобы на головокруже¬ние, боль в левом глазу, тошноту. Объективно: vis OD/OS = 1,0/0,8. Гематома ниж¬него века, на ране нижнего века швы, края адаптированы. Левый глаз – конъюнктива умеренно гиперемирована, слизисто-гнойное скудное отделяемое. Глазное дно: ДЗН бледно-розовые с четкими границами. Соотношения сосудов сохранено. Диагноз: Контузия левого глаза II. Рана нижнего века. Стоматолог-хирург 08.05.08г.: жалобы на боли, наличие ушитой рвано-ушибленной раны нижнего века слева, гематомы в области левого глаза. Объективно: лицо асимметричное за счет отёка мягких тканей верхнего и нижнего века слева. В области нижнего века ушитая рвано-ушибленная рана слева. Рот открывает в полном объеме, болезненно. Зубные ряды в прикусе. Слизистая полости рта бледно-розовой окраски. Диагноз: Ушитая рвано-ушибленная рана нижнего века слева. Гематома верхнего и нижнего века слева. Невролог 08.05.08г.: беспокоят диффузная головная боль, подташнивание. При закрытых глазах головокружение. Удар кулаком в глаз. Объективно: АД 120/80, пульс 72 в мин. Нистагма нет, глазные щели равные, конвергенция четкая, н.л.а. нет, язык по средней линии, сухожильные рефлексы равные, оживлены с ног и рук. В позе Ромберга устойчив. Координация четко. Диагноз: Ушибленно-рваная рана нижнего века слева. Ультразвуковая эхоэнцефалография от 08.05.08г. Заключение: Эхографических данных, указывающих на смещение срединных структур головного мозга внутричерепную гипертензию и гидроцефалию не выявлено. Стоматолог-хирург 12.05.08г.: жалоб на момент осмотра не предъявляет. Объективно: отека мягких тка¬ней в области верхнего и нижнего века слева нет. Послеоперационная рана в стадии эпителизации. Швы на месте. Гематома в области раны в стадии рассасывания. Ди¬агноз: прежний. Окулист 15.05.08г.: жалобы на болезненность в левом глазу, крас¬ноту. Объективно: зрение vis OD/OS – 1,0/0,8. Левый глаз – ушитая рана нижнего века, субконъюнктивальное кровоизлияние в наружном углу. Среды прозрачные Глазное дно – без особенностей. Правый глаз спокоен. Диагноз: прежний. Стомато¬лог-хирург 15.05.08г.: отека мягких тканей лица нет. Послеоперационная рана за-эпителизировалась с образованием мягкого эластического рубца слева. Гематома подглазничной области слева в стадии рассасывания. Окулист 19.05.08г- жалобы на периодическую боль в левом глазу. Объективно: зрение vis OD/OS = 1,0/0,8+0,5д-1,0. 15.05.08г. сняты швы с раны нижнего века. Остается незначительная гиперемия нижнего века, субконъюнктивальное кровоизлияние. На приеме 22.05.08г. головная боль не беспокоит. Беспокоит ощущение онемения в левой половине лица (в осно¬вании крыла носа, верхней губы). АД 120/80. Легкая гипестезия в зоне иннервации 2 ветви нервов справа. Пальпация мягких тканей лица в этой области болезненна. Ди¬агнозу Ушиб мягких тканей лица. Неврит 2 ветви 5 пары слева. Окулист 23.05.08г.: жалобы на онемение левой половины лица, левый глаз не беспокоит в покое, дис¬комфорт при движении. Объективно: зрение vis OD/OS – 0,9/0,9. Левый глаз здоров. Диагноз: Контузия левого глаза 2 степени. Рана нижнего века. Больничный лист за¬крыт, к труду с 24.05.08г.
Представленная рентгенограмма изучена и описана врачом-рентгенологом ……. 11.06.08г.: «На п/аксиальном снимке лицевого скелета от 07.05.08г. справа снижение пневмотизацин гайморовой пазухи за счет гайморита. Слева по нижнему контуру орбиты остеома. Перелом медиальной стенки гайморовой пазухи с повреждением решетки, о чем свидетельствует наличие полоски воздуха в левой орбите. Пневмотизация гайморовой пазухи сохранена».
Судмедэксперт
В Ы В ОД Ы
На основании данных медицинских документов, осмотра свидетельствуемого, учитывая вопросы, поставленные на разрешение, обстоятельства травмы, прихожу к следующим выводам:
У гр. Х. имелись следующие повреждения: ссадины на лице (точ¬ная локализация и количество в мед. документах не указаны), перелом медиальной стенки гайморовой пазухи слева и контузия левого глаза 2 степени (отек мягких тка¬ней, гематома век. субконъюнктивальное кровоизлияние, рана нижнего века).
Повреждения образовались от действия тупого твердого предмета (предме¬тов), возможно в срок и при обстоятельствах, указанных выше, то есть 7 мая 2008 года (учитывая морфологические особенности рубца и данные медицинского документа)
Ссадины на лице не оцениваются как вред здоровью и тяжесть их не определяется, так как не влекут за собой расстройство здоровья.
Перелом медиальной стекли гайморовой пазухи слева с контузией левого глаза 2-й степени оцениваются как СРЕДНЕЙ ТЯЖЕСТИ вред здоровью по признаку длительного расстройства здоровья продолжительностью свыше 3-х недель (более 21 дня), так как данный период времени необходим и потребовался для полной консолидации (сращения) перелома.
Источник
Судебномедицинская практика свидетельствует об отсутствии единого мнения в экспертной оценке тяжести челюстно-лицевой травмы. С введением в действие УК РСФСР (ред. 1960 г.) для судебномедицинских экспертов создались новые условия при установлении тяжести телесных повреждений, в частности при оценке тяжести челюстно-лицевой травмы.
На основании анализа 499 случаев травмы челюстно-лицевых костей и 173 случаев изолированных повреждений зубов нами предпринята попытка наметить клинические основы экспертной оценки тяжести указанных повреждений применительно к нормам УК РСФСР 1960 г.
Мы разработали документальные материалы — акты освидетельствования потерпевших в судебномедицинских учреждениях, а также истории болезни клиники хирургической стоматологии за 12 лет (1947—1958). Кроме того, мы располагаем собственными экспертными и клиническими наблюдениями.
Руководствуясь медицинскими критериями для определения тяжести телесных повреждений, мы материалы анализировали в отношении опасности для жизни, характера клинического течения, сроков и исходов лечения. Приняты во внимание отдаленные последствия в сроки от 3—4 месяцев до 5 и более лет после переломов челюстно-лицевых костей у 256 человек и повреждений зубов у 38.
Из 499 человек с челюстно-лицевыми повреждениями переломы нижней челюсти были у 75,25%,, верхней — у 12,68%, одновременные переломы обеих челюстей — у 5,63% и повреждения скуловой кости— у 6,44%. У 97,38% пострадавших переломы произошли от действия тупых орудий, у 2,42%—от огнестрельного ранения и у 0,2.% — от удара острым орудием.
Опасные для жизни состояния при челюстно-лицевой травме в нашем материале наблюдались у 4,81%, потерпевших, сопутствуя тяжелому сотрясению мозга (у 5 человек одновременно были переломы костей основания черепа), шоку, кровотечению, развившемуся при огнестрельном ранении лица дробью, и асфиксии от западения языка при двустороннем ментальном переломе.
Легкое сотрясение мозга отмечено у 15,83%, пострадавших; оно не зависело от вида, характера и локализации перелома. У 25,05% пострадавших имелись ранения мягких тканей лица.
К числу осложнений, наблюдающихся в клинике, относятся: замедление регенерации костной ткани (2,27%,) вследствие неправильной или недостаточной фиксации костных отломков и остеомиелит (26,88%), по преимуществу нижней челюсти (25,75%); на нижней челюсти он обычно локализовался в области угла (11,74%), III и IV зубов (7,57%), реже— соответственно I и II молярам и центральным резцам (по 3,03%). В области шейки суставного отростка остеомиелит наблюдался лишь в одном случае.
Остеомиелит чаще возникал при оскольчатых повреждениях кости, а также в случаях наличия зуба в линии перелома. Раннее удаление таких зубов предотвращает гнойные осложнения, попытка сохранить зубы даже при применении антибиотиков зачастую влечет развитие остео-миелитического процесса. Наличие зуба на линии фрактуры должно учитываться при экспертизе, так как это обстоятельство может удлинить сроки лечения и повести к неблагоприятным отдаленным последствиям.
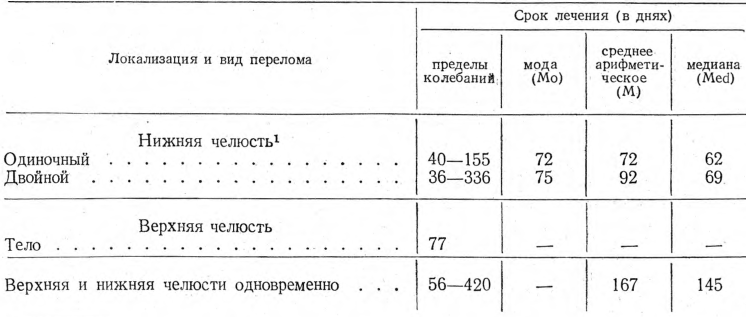
Анализ собранных материалов показал, что продолжительность лечения неосложненных переломов различного вида (одиночный, множественный и др.) и локализации (тело, ветвь, отросток) вне зависимости от типа медицинского учреждения (стационар, амбулатория, смешанное), а также и от методов лечения обычно находилась в пределах 4—5 недель для нижней или верхней челюсти и 4—6 недель при одновременных переломах. В табл. 1 приведены величины, характеризующие сроки лечения указанных переломов.
Таблица 1
Срок лечения неосложненных переломов

Срок лечения переломов лобных отростков верхней челюсти и скуловой кости находился в пределах 4 недель.
При осложненных переломах длительность лечения увеличивается в 2—3 раза (табл. 2). Лечение осложненных переломов в амбулаториях оказалось наиболее длительным. Как видно из табл. 2, выделяется группа челюстно-лицевых повреждений, требующих особенно продолжительного лечения, практически превышающего 10—12 недель (хронические остеомиелиты со свищами, обширные повреждения мягких тканей, септические состояния и пр.). В подобных случаях зачастую необходимо многоэтапное хирургическое лечение.
Таблица 1
Срок лечения осложненных переломов
1 При тройных переломах нижней челюсти и переломах верхнечелюстных отростков осложнений не зарегистрировано.
Исходы челюстно-лицевых повреждений были обычно благоприятными в функциональном и в косметическом отношении. Временное нарушение прикуса вследствие смещения нижней челюсти было отмечено
у 13 человек. В последующем в силу компенсаторных изменений (стирание бугров на зубах) и приспособляемости организма к пережевыванию пищи при небольшом смещении прикуса жевательная функция восстанавливалась. У 11 пострадавших, обследованных спустя полгода — год после травмы, констатировано нарушение болевой и тактильной чувст- -вительности в поврежденной области лица без нарушения функции жевания.
Среди других последствий отмечены: парез периферических ветвей лицевого нерва — у 7 потерпевших, слюнной свищ — у 1, атрезия носовых ходов—у 2, ограничение движения челюсти — у 9, деформация лица в связи с дефектом нижней челюсти — у 1 и скуловой кости — у 1, хронический остеомиелит — у 6, ложный сустав — у 3, резкое нарушение функции жевания — у 8 потерпевших. Эти последствия большей частью наблюдались в осложненных случаях со сроками лечения больше-10—12 недель.
Изучение динамики отдаленных последствий по материалам экспертизы трудоспособности в судебномедицинских комиссиях показало, что при переломах челюстных костей утрата общей трудоспособности в ближайшие 2—3 месяца после травмы, как правило, не превышает 10—30%. В последующем трудоспособность, полностью или частично восстанавливается.
Таким образом, можно сделать вывод, что характер клиники, исходов и отдаленных последствий неосложненных переломов челюстно-лицевых, костей соответствует критерию «длительное расстройство здоровья», упомянутому в ст. 109 УК РСФСР («менее тяжкое телесное повреждение»), согласно которому и должна оцениваться тяжесть подобных, травм. Использование этого же критерия рационально и при оценке тяжести переломов, осложненных гнойной инфекцией, но только в тех случаях, когда исходы их оказались благоприятными. Что касается челюстно-лицевых травм, требующих длительного многоэтапного хирургического лечения, при котором сроки его практически превышают 10—12 недель, т. е. обычные средние, характерные для осложненных переломов, то для оценки их тяжести было бы целесообразно ввести самостоятельный медицинский критерий, например: «Необходимость в длительном многоэтапном хирургическом лечении». Ввиду значительного ущерба здоровью в подобных случаях повреждения следовало бы квалифицировать как тяжкие.
Для значительно меньшего числа случаев показателем тяжести может быть признак «опасность для жизни» (шок, кровопотеря, асфиксия, тяжелое сотрясение мозга) и «расстройство здоровья, соединенное со стойкой утратой трудоспособности не менее чем на одну треть» (ст. 108, ч. 1 УК РСФСР — «тяжкое телесное повреждение»). Последний признак применим лишь при осложненных переломах, разумеется, в условиях проведения экспертизы по окончании лечения.
Анализ материалов, относящихся к травме зубов, позволяет выделить следующие виды повреждений: дефекты эмали, неполные травматические вывихи (сопровождающиеся теми или иными нарушениями связочного аппарата, нервно-сосудистого пучка), полные травматические вывихи, переломы различной локализации и комбинации этих повреждений. Чаще оказываются поврежденными 1, 2 или 3 зуба, что соответствует, ло нашим данным, 36,47, 35,30 и 15,29%,. В 8,82% случаев были повреждены 4 зуба и очень редко — большее их количество. В 92,35% случаев повреждаются фронтальные зубы, притом в 68,24%, — на верхней челюсти.
На основании анализа наблюдений и данных литературы мы пришли к выводу, что дефекты эмали и неполные травматические вывихи, -сопровождающиеся неосложненным периодонтитом или без такового, излечиваются обычно в срок от 7 до 12 дней; зубы сохраняются, функция жевания восстанавливается. В таких случаях применим критерий «кратковременное расстройство здоровья» (ст. 112, ч. 1 УК РСФСР — «легкие телесные повреждения»). Даже если острый периодонтит перешел в хроническую форму, что затягивает лечение, последнее обычно не превышает 4 недель.
Полные травматические вывихи или переломы различной локализации, ведущие, как правило, к потере зубов, рационально оценивать по признаку размера постоянной утраты общей трудоспособности. Поврежденные зубы могут быть замещены искусственными, что в какой-то мере компенсирует функциональный дефект акта жевания. Однако установка протеза и пользование им связаны с рядом неудобств: протез снижает чувствительность к прикосновению, температуре, вкусовым ощущениям, нарушает четкость речи. Обладатель его нуждается в последующем периодическом или даже постоянном врачебном контроле. Поэтому нельзя недооценивать последствия такой травмы и рассматривать утрату зубов как лишение организма человека малозначимой и легко «восстанавливаемой» протезом части жевательного аппарата.
В случаях утраты даже одного зуба, несомненно, возникают условия, ведущие к нарушению нормальной статики соседних зубов в форме конвергенции их коронок и к возникновению феномена Годона—Попова у антагониста, который исключается из акта жевания, а тем самым к нарушению всего жевательного аппарата. Мы полагаем, что такое состояние соответствует признаку «незначительной стойкой утраты трудо- ’ способности», упомянутому в ст. 112, ч. 1 УК РСФСР («легкие телесные повреждения»), согласно которому и должна оцениваться тяжесть подобной травмы.
Повреждения зубов у детей нужно приравнивать к аналогичному повреждению жевательного аппарата взрослого человека.
В заключение отметим, что индивидуальный подход к каждому случаю, предусматривающий обстоятельное клиническое исследование (включая рентгенологическое) совместно со стоматологом, и критический. анализ медицинской документации — наиболее правильный путь судебномедицинской экспертизы повреждений челюстно-лицевых костей и зубов.
Источник
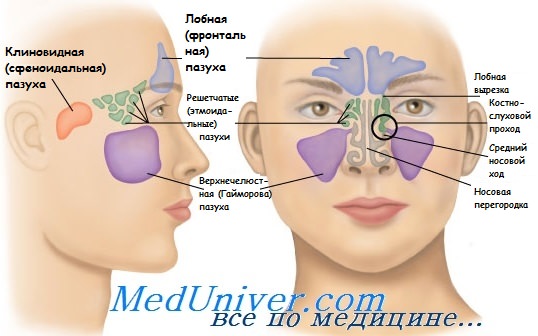
Последствия травм верхнечелюстной пазухи. Лечение травмы гайморовой пазухи
Осложнения зависят от вида травмы. Если слизистая оболочка осталась целой и повреждена только костная стенка полости, послеоперационный период, как правило, проходит без осложнений.
Если между невредимой слизистой оболочкой и поврежденной костной стенкой попадает часть корня, оставаясь там на длительное время, то вокруг корня развивается воспалительный процесс, который не распространяется на эпителий слизистой оболочки.
При нарушении целостности слизистой оболочки в большинстве случаев рана заживает безо всяких последствий, если удаление зуба или части его корня произошло из-за острого пульпита, парадонтоза или же хронического периодонтита.
Так как слизистая оболочка хотя и повреждена, но потери ткани нет, воздух, поступающий из носовой полости в верхнечелюстную пазуху к ране, ее краями может закрывать перфорационное отверстие в виде клапана. После этого кровь, попавшая в полость, может удаляться через средний носовой ход.
В случае прорыва слизистой оболочки при удалении зуба из-за острого гнойного периодонтита или гнойного периостита, если больного оставить без наблюдения и лечения, может развиться гнойный гайморит.
Если слизистой оболочки недостаточно, чтобы закрыть перфорационное отверстие, то к моменту эпителизации краев раны, через 7—10 дней, может образоваться свищ между лункой и верхнечелюстной пазухой. Частым осложнением в результате перфорации полости является гнойный гайморит. Причина заключается в том, что слизистая оболочка полости, выстланная мерцательным эпителием, подвергается воздействию неактивной флоры полости рта.
Согласно статистике, в перфорированных и оставшихся открытыми пазухах гнойный гайморит возникает: через 3 дня — в 20% случаев, через 6 дней — в 60% и через неделю — в 80% случаев.
Если одновременно с нарушением слизистой оболочки в полость попала часть корня, которая своевременно не была из нее удалена, то верхнечелюстная пазуха инфицируется, отмечается развитие гнойного гайморита с последующим образованием свища. Очень редко бывает, когда попавший в полость корень, как инородное тело, образует вокруг себя ограниченное пролиферативное воспаление и, осумковавшись, не влечет вышеописанных явлений.

Лечение травмы гайморовой пазухи
Лечение соответствует виду травмы. Если повреждена лишь костная стенка полости, слизистая же оболочка осталась невредимой и костный дефект величиной с горошину или с фасолину, то никакого лечения не требуется.
Если отломался дистальный край альвеолярного отростка, то удаление нужно сейчас же прекратить и отломавшуюся кость осторожно отделить при помощи распатора от мягких тканей как со стороны щеки, так со стороны нёба и позади альвеолы. Нередко определяют, что слизистая оболочка полости на относительно большом участке свободна, носовая проба отрицательна, что является, как указывалось ранее, признаком целостности слизистой оболочки.
Для защиты последней мягкие ткани, отделенные от отломавшегося альвеолярного отростка, после соответствующей обработки соединяют так, чтобы не образовывалось мертвое пространство. Под мертвым пространством подразумевают широкую щель, оставленную между слоями ткани.
Если при повреждении костной стенки полости слизистая оболочка остается невредимой, а часть корня попадает между слизистой оболочкой и костной стенкой, то эта часть корня должна удаляться в стационарных условиях. После уточнения локализации по рентгеновскому снимку производят трапециевидный разрез слизистой оболочки со стороны преддверия рта, соответственно сегменту альвеолы удаленного зуба.
Затем слизисто-надкостничный лоскут отсепаровывают вверх настолько, чтобы поверхность поврежденной костной стенки полости была свободна от мягких тканей. После этого костными кусачками Луэра стараются настолько расширить находящееся на стенке полости отверстие, чтобы часть корня можно было удалить при помощи серпообразного элеватора или экскаватора Блэка. Вмешательство нужно проводить осторожно, чтобы не перфорировать слизистую оболочку полости.
Если костная стенка полости удалена на значительном или же на небольшом участке, а слизистая оболочка перфорирована, то дефект можно пластически закрыть широким трапециевидным слизисто-надкостничным лоскутом со стороны преддверия рта. Если часть корня удалось удалить, не повредив слизистой оболочки, при небольшом костном дефекте стенки, то необходимости в пластике раны указанным способом нет.
– Также рекомендуем “Повреждение слизистой гайморовой пазухи. Тактика при глубокой травме верхнечелюстной пазухи”
Оглавление темы “Осложнения удаления зубов”:
1. Повреждения альвеолярной лунки. Корни зубов под мягкими тканями
2. Перелом тела нижней челюсти. Кровотечение при переломе нижней челюсти
3. Повреждения нижней челюсти при удалении зуба. Повреждения верхнечелюстной пазухи
4. Травма верхнечелюстной пазухи при удалении зуба. Причины травм при удалении зубов
5. Типы травм верхнечелюстной пазухи при удалении зуба. Диагностика травмы гайморовой пазухи
6. Последствия травм верхнечелюстной пазухи. Лечение травмы гайморовой пазухи
7. Повреждение слизистой гайморовой пазухи. Тактика при глубокой травме верхнечелюстной пазухи
8. Воздушность гайморовой пазухи. Закрытие перфорационного отверстия верхнечелюстной пазухи
9. Восстановление слизистой верхнечелюстной пазухи. Ведение раны гайморовой пазухи
10. Кровотечение после удаления зуба. Лечение кровотечений из лунки зуба
Источник
