Перелом передней стенки гайморовой пазухи гемосинус
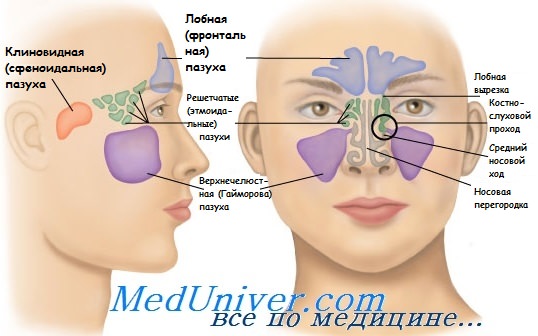
Последствия травм верхнечелюстной пазухи. Лечение травмы гайморовой пазухи
Осложнения зависят от вида травмы. Если слизистая оболочка осталась целой и повреждена только костная стенка полости, послеоперационный период, как правило, проходит без осложнений.
Если между невредимой слизистой оболочкой и поврежденной костной стенкой попадает часть корня, оставаясь там на длительное время, то вокруг корня развивается воспалительный процесс, который не распространяется на эпителий слизистой оболочки.
При нарушении целостности слизистой оболочки в большинстве случаев рана заживает безо всяких последствий, если удаление зуба или части его корня произошло из-за острого пульпита, парадонтоза или же хронического периодонтита.
Так как слизистая оболочка хотя и повреждена, но потери ткани нет, воздух, поступающий из носовой полости в верхнечелюстную пазуху к ране, ее краями может закрывать перфорационное отверстие в виде клапана. После этого кровь, попавшая в полость, может удаляться через средний носовой ход.
В случае прорыва слизистой оболочки при удалении зуба из-за острого гнойного периодонтита или гнойного периостита, если больного оставить без наблюдения и лечения, может развиться гнойный гайморит.
Если слизистой оболочки недостаточно, чтобы закрыть перфорационное отверстие, то к моменту эпителизации краев раны, через 7—10 дней, может образоваться свищ между лункой и верхнечелюстной пазухой. Частым осложнением в результате перфорации полости является гнойный гайморит. Причина заключается в том, что слизистая оболочка полости, выстланная мерцательным эпителием, подвергается воздействию неактивной флоры полости рта.
Согласно статистике, в перфорированных и оставшихся открытыми пазухах гнойный гайморит возникает: через 3 дня — в 20% случаев, через 6 дней — в 60% и через неделю — в 80% случаев.
Если одновременно с нарушением слизистой оболочки в полость попала часть корня, которая своевременно не была из нее удалена, то верхнечелюстная пазуха инфицируется, отмечается развитие гнойного гайморита с последующим образованием свища. Очень редко бывает, когда попавший в полость корень, как инородное тело, образует вокруг себя ограниченное пролиферативное воспаление и, осумковавшись, не влечет вышеописанных явлений.

Лечение травмы гайморовой пазухи
Лечение соответствует виду травмы. Если повреждена лишь костная стенка полости, слизистая же оболочка осталась невредимой и костный дефект величиной с горошину или с фасолину, то никакого лечения не требуется.
Если отломался дистальный край альвеолярного отростка, то удаление нужно сейчас же прекратить и отломавшуюся кость осторожно отделить при помощи распатора от мягких тканей как со стороны щеки, так со стороны нёба и позади альвеолы. Нередко определяют, что слизистая оболочка полости на относительно большом участке свободна, носовая проба отрицательна, что является, как указывалось ранее, признаком целостности слизистой оболочки.
Для защиты последней мягкие ткани, отделенные от отломавшегося альвеолярного отростка, после соответствующей обработки соединяют так, чтобы не образовывалось мертвое пространство. Под мертвым пространством подразумевают широкую щель, оставленную между слоями ткани.
Если при повреждении костной стенки полости слизистая оболочка остается невредимой, а часть корня попадает между слизистой оболочкой и костной стенкой, то эта часть корня должна удаляться в стационарных условиях. После уточнения локализации по рентгеновскому снимку производят трапециевидный разрез слизистой оболочки со стороны преддверия рта, соответственно сегменту альвеолы удаленного зуба.
Затем слизисто-надкостничный лоскут отсепаровывают вверх настолько, чтобы поверхность поврежденной костной стенки полости была свободна от мягких тканей. После этого костными кусачками Луэра стараются настолько расширить находящееся на стенке полости отверстие, чтобы часть корня можно было удалить при помощи серпообразного элеватора или экскаватора Блэка. Вмешательство нужно проводить осторожно, чтобы не перфорировать слизистую оболочку полости.
Если костная стенка полости удалена на значительном или же на небольшом участке, а слизистая оболочка перфорирована, то дефект можно пластически закрыть широким трапециевидным слизисто-надкостничным лоскутом со стороны преддверия рта. Если часть корня удалось удалить, не повредив слизистой оболочки, при небольшом костном дефекте стенки, то необходимости в пластике раны указанным способом нет.
– Также рекомендуем “Повреждение слизистой гайморовой пазухи. Тактика при глубокой травме верхнечелюстной пазухи”
Оглавление темы “Осложнения удаления зубов”:
1. Повреждения альвеолярной лунки. Корни зубов под мягкими тканями
2. Перелом тела нижней челюсти. Кровотечение при переломе нижней челюсти
3. Повреждения нижней челюсти при удалении зуба. Повреждения верхнечелюстной пазухи
4. Травма верхнечелюстной пазухи при удалении зуба. Причины травм при удалении зубов
5. Типы травм верхнечелюстной пазухи при удалении зуба. Диагностика травмы гайморовой пазухи
6. Последствия травм верхнечелюстной пазухи. Лечение травмы гайморовой пазухи
7. Повреждение слизистой гайморовой пазухи. Тактика при глубокой травме верхнечелюстной пазухи
8. Воздушность гайморовой пазухи. Закрытие перфорационного отверстия верхнечелюстной пазухи
9. Восстановление слизистой верхнечелюстной пазухи. Ведение раны гайморовой пазухи
10. Кровотечение после удаления зуба. Лечение кровотечений из лунки зуба
Источник
Цели лечения травм околоносовых пазух
Устранись косметический дефект, полученный в результате травмы, и восстановить функциональное состояние околоносовых пазух и носа с целью предотвращения посттравматических воспалительных заболеваний околоносовых пазух, приводящих к грозным внутричерепным и внутриглазничным осложнениям.
Показания к госпитализации
Изолированные или сочетаниые поражения околоносовых пазух.
Немедикаментозное лечение травм околоносовых пазух
При закрытых поражениях околоносовых пазух в первые 5-6 ч после травмы прикладывают лёд в область травмы, в случае носового кровотечения возможно применение передней петлевой или задней тампонады носа. При повреждении решётчатого лабиринта и клиновидной пазухи гемосинус разрешается на фоне консервативного лечения. При гемосинусе лобной пазухи без косметического дефекта и смещения костных отломков показано консервативное лечение.
Медикаментозное лечение травм околоносовых пазух
При сотрясении головного мозга назначают постельный режим при возвышенном положении (полусидя), дегидратационные средства (внутривенное введение 40% раствора декстрозы, гипертонических растворов кальция хлорида и натрия хлорида, а также фуросемид, ацетазоламид), седативные средства и диету с ограниченным приёмом жидкости. Назначают также ненаркотические анальгетики (метамизол натрия, трамадол), седативные средства (оксазепам, фенобарбитал). Для борьбы с раневой инфекцией и профилактики вторичных осложнений применяют общую антибактериальную терапию, преимущество отдают цефалоспоринам II-III поколения. Также проводят гемостатическучо и симптоматическую терапию. Обязательно введение противостолбнячной сыворотки по схеме.
Хирургическое лечение травм околоносовых пазух
Тактика лечения зависит от характера и глубины травмы, тяжести общих и неврологических симптомов. Все хирургические вмешательства на поврежденных околоносовых пазухах необходимо проводить в ранние сроки после травмы (1-14сут). При травме с повреждением мягких тканей и костных структур лицевого отдела черепа выполняют первичную хирургическую обработку.
При проникающем ранении лобной пазухи с наличием небольшого костного дефекта её передней стенки проводят ревизию и эндоскопический осмотр пазухи через раневой канал. В случае целостности апертуры лобной пазухи слизистую оболочку пазухи сохраняют, рану ушивают косметическим швом и устанавливают дренаж (катетер) в пазуху через раневой канал, через который в течение 3-4 дней промывают пазуху антисептическими растворами.
При закрытом переломе передней, нижней и даже задней стенки лобной пазухи без признаков риноликвореи и повреждения головного мозга рекомендуют проводить пластику стенок лобных пазух. Доступом к повреждённым стенкам служат минимальные разрезы кожи в области наибольшего западения стенок. Далее осуществляют ревизию повреждённой области и через небольшое отверстие с помощью элеватора тракционным движением репонируют конгломерат костных отломков на прежнее место. Через отверстие проводят осмотр пазухи с помощью эндоскопа и в случае отсутствия повреждения апертуры лобной пазухи (всегда выявляется при переломе только передней и в большинстве случаев передне-нижней стенки) и устойчивости репонированной стенки заканчивают операцию наложением косметического шва на рану. При подвижности, и тем более разделении друг от друга отломков, необходимо произвести их фикскацию друг к другу и к окружающим карям целой лобной кости. Для этого хирургическим бором по краям отломков и неповреждённой лобной кости делают фрезевые отверстия, через которые нерассасывающейся нитью фиксируют отломки к краям дефекта и между собой. В некоторых случаях, чтобы избежать в дальнейшем проваливание сформированной стенки, необходимо дополнительно фиксировать нерассасывающейся нитью отломки к коже лобной области. При выраженном травматическом отеке слизистой оболочки пазухи, даже при функционирующей апертуре лобной пазухи, устанавливают пазуху дренаж, через который в течение 2-5 суток пазуху промывают антисептическими растворами.
При значительных открытых повреждениях лобной пазухи н большинстве случаев проводят радикальную операцию, заключающуюся в удалении слизистой оболочки и костных отломков с формированием апертуры лобной пазухи и фиксацией дренажа по Б.С. Преображенскому на 3 нед (резиновую трубку диаметром О,6-0,8 см, соединяющую лобную пазуху и полость носа, фиксируют валиком на коже рядом с разрезом). При тщательном осмотре и зондировании задней стенки лобной пазухи можно выявить её перелом, требующий обнажения твердой мозговой оболочки. Выявление ликвореи в этом месте служит показанием к ушиванию разрыва с пластикой дефекта.
При проникающем ранении верхнечелюстной пазухи с небольшим дефектом передней стенки также проводят эндоскопический осмотр пазухи с сохранением слизистой оболочки и установкой дренажа через нижний носовой ход. Рапу ушивают по возможности косметическим швом.
При открытом повреждении верхнечелюстной пазухи с раздроблением передней, верхней и других стенок показана радикальная операция, заключающаяся в формировании соустья пазухи с полостью носа под нижней носовой раковиной. При повреждении глазничной стенки с пролабированием клетчатки глазницы в пазуху, учитывая, что в дальнейшем возможно формирование косметического дефекта (опущение глазного яблока) и диплопии, выполняют пластику этой стенки с использованием искусственных материалов (титановые пластины и др.). При повреждении глазничной стенки рекомендуют сохранять костные отломки и репонировать их путём раздувания наливного резинового баллона в пазухе. Дополнительно сформировывают переднюю стенку из больших костных фрагментов, фиксированных между собой и целыми краями передней стенки нерассасывающейся нитью. Баллон заполняют 15-20 мл рентгеноконтрастного вещества, что позволяет в дальнейшем осуществлять рентгенологический контроль полного заполнения пазухи баллоном и достаточной репозиции стенок. Трубку баллона выводят через искусственное соустье наружу и фиксируют к щеке. Баллон должен находиться в пазухе в течение 10-14 дней.
Дальнейшее ведение
Срок госпитализации больных зависит от степени поражения околоносовых пазух и наличия сочетанного повреждения других важных органов. Если проводилась первичная хирургическая обработка ран лица, швы ежедневно обрабатывают раствором бриллиантового зелёного или йода и снимают через 7-8 дней больным, которым была выполнена радикальная операция на верхнечелюстной пазухе, в послеоперационном периоде (7-10 дней) промывают пазухи антисептическими растворами через сформированное искусственное соустье. Больным, которым была проведена радикальная операция на лобной пазухе, ежедневно промывают лобную пазуху через дренажную трубку, которую через 21 день удаляют. При щадящей пластической операции на лобной пазухе фиксирующие швы на коже удаляют через 3-7 недели. После выписки из стационара больной наблюдается у оториноларинголога в поликлинике по месту жительства.
Следует информировать больного о том, что он должен в течение месяца после травмы соблюдать щадящий режим, беречь и самостоятельно не ощупывать зону травмы или место операции, а также не должен сильно отсмаркиваться (профилактика подкожной эмфиземы). Исключают физические нагрузки, посещение бани, сауны. Целесообразно применение сосудосуживающих капель в нос и течение 7-10 дней. В течение одного месяца после травмы рекомендуют принимать синупрет по схеме и проводить самостоятельный носовой душ с использованием 0,9% раствора натрия хлорида, препаратов морской воды и др.
Прогноз
В случае изолированного закрытого повреждения околоносовых пазух прогноз благоприятный; при тяжёлой сочетанной травме зависит от степени поражения головного мозга, глазницы и других структур, а также от возможных гнойных осложнений. Примерные сроки нетрудоспособности составляют 20-30 дней с момента хирургического вмешательства.
Профилактика
Необходимо избегать ударов в область лица при занятиях спортом, дорожно-транспортных происшествиях и т.д.
 [1], [2], [3], [4], [5], [6], [7]
[1], [2], [3], [4], [5], [6], [7]
Источник
Травматические повреждения околоносовых пазух значительно более редки, чем травмы и ранения пирамиды носа, однако если они возникают, то протекают клинически значительно более тяжело. Причины травматизма околоносовых пазух те же, что и пирамиды носа. При ушибах челюстно-лицевой и лобной области могут возникать переломы передних околоносовых пазух, а при ушибах лобной области и переломы основания черепа в области дна передней черепной ямки с разрывами (или без них) твердых мозговых оболочек. При тупых травмах могут наблюдаться повреждения мягких тканей, трещины стенок околоносовых пазух, закрытые и открытые переломы верхней челюсти, лобной, решетчатой и клиновидной костей, которые нередко сопровождаются вибрационными, коммоционными и компрессионными поражениями головного мозга. Симптомы и клиническое течение различаются в зависимости от травматического повреждения той или иной околоносовой пазухи.
Поражение лобной кости. Общее состояние чаще всего проявляется различными признаками травматического шока и соответствующими поражениями головного мозга. Местно: боль в области травмы, припухлость и гематома, ушибленные и иные раны мягких тканей, проникающих до кости. При переломе передней стенки лобной пазухи при пальпации ощущаются резкая боль и крепитация фрагментов кости. Нередко возникает эмфизема мягких тканей в периорбитальных тканях, лице и др. При ушибах лобной кости и переломах ее стенок нередко наблюдаются носовые кровотечения. В тех случаях, когда имеет место перелом мозговой стенки с разрывом твердых мозговых оболочек, наблюдается носовая ликворея. Рентгенография лобной кости позволяет установить характер перелома, выявить состояние основания черепа, наличие гемосинуса и субарахноидального кровоизлияния в передней черепной ямке.
Огнестрельные и осколочные ранения лобной кости характеризуются значительной тяжестью поражения, поскольку чаще всего они сочетаются с ранениями глазницы и лобных долей головного мозга. Такие ранения находятся в компетенции нейрохирургов, и лишь те ранения лобной пазухи, которые большей частью являются тангенциальными (касательными), нарушающим только целость передней стенки лобной пазухи и сочетающиеся с ранениями полости носа и нижних отделов решетчаотй кости без проникновения в полость черепа и разрыва мозговых оболочек, лечат в специализированном ЛОР-отделении.
Ранения лобной пазухи, особенно проникающие как в сам синус, так и в полость носа и черепа, чреваты тяжелыми осложнениями, которые нашли свое отражение в классификации Н.С.Благовещенской (1972).
Классификация осложнений после ранений лобной пазухи
- Гнойные осложнения после ранений лобной пазухи.
- Травматические гнойно-полипозные фронтиты.
- Фронтиты, сопровождающиеся экстрацеребральными гнойными осложнениями:
- фронтиты и эпидуральные абсцессы :
- фронтиты и СДА.
- Фронтиты, сопровождающиеся интрацеребральными гнойными осложнениями:
- фронтиты и интрацеребральные абсцессы:
- фронтиты и нагноение мозгового рубца.
- Фронтиты, сопровождающиеся экстрацеребральными гнойными осложнениями:
- Ограниченные гнойные пахименингиты в лобной области.
- Травматические гнойно-полипозные фронтиты.
- Негнойные осложнения после ранений лобной пазухи:
- стойкая носовая ликворея;
- клапанная пневмоцефалия;
- носовые кровотечения.
Из перечисленных осложнений самыми частыми являются гнойно-полипозные фронтиты и фронтоэтмоидиты. Наиболее тяжело протекают повреждения лобной пазухи, с интрацеребральными гнойными осложнениями. Кроме названных выше осложнений, следует отметить такие, как острые воспалительные процессы в коже лобной области (рожа, фурункулы, подкожная эмпиема, распространяющаяся на конвекситальные покровы) либо в костных тканях (остеомиелит), которые могут стать причиной тяжелых интракраниальных осложнений.
Сочетанные травмы и ранения лобной и решетчатой кости отличаются особой тяжестью течения, поскольку в 86% сопровождаются экстра- или интрадуральными поражениями. Такие поражения, особенно с вовлечением в процесс вещества головного мозга, сопровождаются многими неврологическими, психическими и глазными осложнениями.
При ранениях костного лобно-решетчатого массива с проникновением раневого канала в переднюю черепную ямку, в орбитальную и инфраорбитальную области возникают разнообразные неврологические симптомы, обусловленные поражением образований на основании черепа передней черепной ямки, важнейшие из которых – это вещество лобных долей с находящимися в них нервными центрами, обонятельные и зрительные нервы, а также первая ветвь тройничного нерва, верхние ветви лицевого нерва и нервы, иннервирующие экстраокулярные мышцы – глазодвигательный, блоковой и отводящий. Поражение этих образований вызывает соответствующие симптомы (аносмия, амавроз, паралич взора и др.).
Поражения верхней челюсти могут быть открытыми и закрытыми (по отношению к верхнечелюстной пазухи). Чаще всего встречаются бытовые травмы, вызванные тупыми ударами в скуловую область и область верхнего альвеолярного отростка. Обычно такие травмы сопровождаются гемосинусом, нарушением целости зубов верхней челюсти, носовым кровотечением, сотрясением головного мозга. Нередко переломы верхнечелюстной пазухи сочетаются с ушибами пирамиды носа и переломами его костей, а также скуловой кости, поэтому такие травмы являются обычно сочетанными и, как правило, пострадавшие поступают в отделение челюстно-лицевой хирургии. Нередко травма верхнечелюстной пазухи наступает при экстракции зубов, в основном верхнего 6-го зуба, а также при удалении прикорневых кист 5-, 6-го и 7-го верхних зубов – образуется свищевое отверстие в лунке, признаком которого является попадание жидкости в нос через лунку. При продувании носа воздух из его полости через выходное отверстие верхнечелюстной пазухи попадает в пазуху и из нее в полость рта через перфорированную лунку зуба.
Изолированные переломы решетчатой кости и клиновидной пазухи встречаются весьма редко. Обычно они сочетаются с переломами основания черепа и тяжелой ЧМТ. Огнестрельные ранения клиновидной пазухи и решетчатой кости обычно заканчиваются гибелью пострадавшего на месте ранения.
Клиническое течение травматических поражений околоносовых пазух определяется прежде всего тяжестью травмы, реперкуссионными травматическими поражениями головного мозга и видом разрушений, которые причиняет травмирующий объект. Как правило, при несвоевременном оказании специализированной хирургической помощи и проведении антибактериального лечения такие травмы осложняются тяжелыми челюстно-лицевыми, орбитальными абсцессами и флегмонами. При травмах полости носа с переломом основания черепа и доступа инфекции к мозговым оболочкам развиваются тяжелые менингоэнцефалиты, прогноз которых находится на грани неблагоприятного.
Лечение травмы придаточных пазух носа. При легких травмах околоносовых пазух без открытых переломов и нарушений целости слизистой оболочки лечение, как правило, неоперативное (системная антибиотикотсрапия, при гемосинусе – пункция с элиминацией крови и введения в синус антибиотиков, сосудосуживающие препараты – в полость носа, антигистаминные средства).
При травмах средней тяжести, сопровождающихся деформирующими переломами околоносовых пазух, с ранением мягких тканей, применяют те же хирургические вмешательства, что и при хронических гнойных воспалительных заболеваний этих пазух. Первичную хирургическую обработку необходимо проводить в режиме специализированной помощи с репозицией отломков, элементами пластики и оптимального дренирования синусов. Одновременно проводят системное противовоспалительное и противоболевое лечение.
При тяжелых травмах с переломом основания черепа и угрозой возникновения менингоэнцефалита пострадавших направляют в нейрохирургическое отделение. В хирургическом вмешательстве при таких сочетанных травмах целесообразно участвовать ринологу и челюстно-лицевому хирургу.
Прогноз весьма осторожный при тяжелых травмах; исход зависит от сроков хирургического вмешательства и своевременности и интенсивности антибактериального лечения. При травмах легких и средней тяжести прогноз, как правило, благоприятный.
Источник
