Перелом основания черепа решетчатой кости
Решетчатая кость является одним из элементов, входящих в состав набора черепных костей. Именно она принимает непосредственное участие в образовании скелета лица. При этом относится к неправильному виду. Другими словами, свой род представляет она в единственном числе. Если представить перед собой череп, то данная кость располагается прямо посередине лица. Она соединяется с большинством костей лица. Решетчатая кость является ключевой в образовании полости носа и глазничных впадин. Она не должна быть видна, в противном случае ее видимость свидетельствует о нарушении анатомии и повреждении кости.
Строение
Форма кости неправильная, напоминает куб. Входит в группу воздухоносных костей благодаря тому, что в ее составе есть несколько воздухоносных ячеек. Развитие анатомии происходит от хрящика. Эта кость имеет такие части в строении:
- Горизонтальная пластина. Она расположена в верхней области. Ее структура полностью состоит из одних ячеек. Через них, в свою очередь, проходят волокна нерва, отвечающего за обоняние. Поверх пластины в области центра расположен петушиный гребень. В его передней части находится слепое отверстие. Оно образовалось благодаря лобной косточке;
- Перпендикулярная пластина. Является одним из элементов, которые помогают образоваться отделу перегородки носа, находящегося сверху;
- Решетчатый лабиринт. Слово «решетчатый» в названии указывает на строение лабиринта. Он образуется из решетчатых ячеек на основе косточек, которые заполнены воздухом.
Начинает развиваться данная кость с хрящика. С наступлением четвертого месяца формирования плода можно наблюдать, как в средней части раковины носа начали образовываться косточки. Спустя еще несколько недель этот процесс можно наблюдать в верхней.
Травмы
Располагается кость, как уже отмечалось, в лицевой части, там, где находиться нос. Именно он в первую очередь и чаще всего повреждается при различных травмах головы. Все дело в том, что большинство частей носа выделяются на общей поверхностью скелета лица. Травма может стать причиной, по которой слизистые оболочки просто разорвутся. Могут спровоцировать развитие подкожной эмфиземы. Опухлость от травмы может распространиться на область шеи или лба. Если были повреждения в решетчатых артериях, то кровь начнет течь в ткани глазницы, что очень опасно.
Подобную травму классифицируют как перелом в основании черепа. Случается такое в половине всех случаев травм, связанных с этой областью. Наиболее распространенными причинами, приводящими к перелому этой кости, являются:
- Прямой удар, который был нанесен в лицевую часть;
- Серьезные повреждения из-за автокатастрофы;
- Падение пострадавшего с большой высоты в положении лицом вниз.
При переломе в область черепа проникает воздух и различные возбудители, которые нередко приводят к появлению гнойных воспалений оболочки мозга. Любая травма головы, в том числе и перелом решетчатой кости, считается наиболее серьезной и опасной для жизни человека.
Последствиями получения данной травмы могут служить как паралич лицевого нерва, потеря слуха, так и смерть. Воспаление, которое может произойти внутри черепа не менее опасно, чем внешние повреждения. В некоторых случаях перелом настолько серьезный, что наступает паралич полностью всего тела. Пострадавший может только моргать и немного шевелить губами. Такое может случиться, когда при переломе происходит разрыв нервных волокон, которые проходят от спины к головному мозгу.
Данная кость является пористой, поэтому из-за уязвимости ее можно легко травмировать. Опасность осколочного перелома главным образом состоит в том, что отломленные частички сквозь решетчатую пластину проникают прямиком в черепную область, тем самым происходит ликворея.
Перелом может спровоцировать разрыв обонятельных нервов, что приведет к потере обоняния полностью или только частично. Также травма глазничной пластины может вызвать подкожную эмфизему, что приведет к выкатыванию глазного яблока при чихании.
4 важных симптома
Каждый перелом кости имеет характерные симптомы, указывающие на это. Пострадавший будет ощущать боль, в месте перелома образуется припухлость, появиться гематома. Но внешне не всегда можно определить произошел ли разрыв костных тканей. При этом для перелома решетчатой кости, которая располагается в области носа, существуют определенные симптомы. Среди них:
- Кровотечение из носа;
- Наблюдается деформация в этой области;
- На участке, где располагается переносится, может быть нарушена целостность кожного покрова;
- Другие выделения из носа.
Все это свидетельствует о том, что пострадавший получил серьезную травму и ему необходимо немедленно оказать помощь. Чем раньше обратиться к доктору, тем меньше вероятность серьезных последствий травмы, в большинстве случаев.
Лечение и первая помощь
Прежде чем определиться с лечением доктор обязательно проводит тщательную диагностику. Это необходимо чтобы точно знать характер полученного повреждения. Для этого проводится первичный осмотр с оценкой всех симптомов, исследования при помощи лаборатории и различных инструментов. Процедура полной диагностики включает получение следующих данных:
- Насколько давно была получена травма, и при каких обстоятельствах. Подробные симптомы, в виде кровотечения и тошноты. Возможна потеря сознания и рвота. Все это должно быть указано. Также важно, были ли до этого у потерпевшего какие-либо травмы лица;
- Проводится осмотр поврежденного участка, оценивается, насколько сильно отекла слизистая, а также мягкие ткани. Доктор проверяет травмированную область на наличие деформации;
- Проводится общий анализ крови, а также биохимический. Кроме этого пациент сдает на анализ мочу и выделения из носа;
- Делается рентгенография. Это позволяет определить действительно ли у пострадавшего перелом. При помощи компьютерной томографии можно определить участок, где именно произошел разрыв и как он пролегает. Также можно увидеть, как произошло смещение отломков. Проводят ультразвуковую эхографию, позволяющую уточнить объем травмы.
После подробного проведения всех исследований, осмотров и оценки полученных результатов врач сможет назначить наиболее эффективное лечение.
При переломе решетчатой кости важно оказать первую помощь. Для этого сначала нужно обезболить пораженную область. Затем приступают к снятию отеков и остатков кровотечения, используя что-то холодное, прикладывая его травмированной области. Важно также обездвижить пострадавшего, чтобы ни он, ни те, кто оказывает первую помощь, не смогли нанести ему еще больший вред. Срочно вызвать скорую. Потерпевшему с подобного рода травмами нужна немедленная госпитализация.
В больнице проведут осмотр и назначат наиболее подходящий курс лечения. Важно также предотвратить воспаление и направить все силы на борьбу с ранней инфекцией. Для этого используют антибиотики и средства, останавливающие кровь. Проводится симптоматическая терапия. Широко применяются седативные препараты и анальгетики.
После проведения операции пациента оставляют в стационаре на 10 дней. Период до полного выздоровления может занять от месяца и больше. Пострадавшему прописывается особое питание, должны быть полностью исключены нагрузки на этот период.
Следует отметить, что при получении подобного рода травм следует немедленно обратиться к врачу. Самолечение в этой ситуации может только ухудшить состояние пострадавшего, и спровоцировать развитие различных осложнений.
Похожие статьи
- Вдавленный перелом черепа
- Перелом лобной кости
- Перелом верхней челюсти
- Перелом подъязычной кости
Помогла статья? Оцените её
Загрузка…
Источник
Перелом основания черепа – это нарушение целостности одной либо нескольких костей, образующих основание черепной коробки. Общемозговая симптоматика включает головные боли, головокружения, тошноту, рвоту. Возможны нарушения слуха, вестибулярные расстройства, истечение крови и ликвора из носа и ушей, «симптом очков», признаки повреждения черепно-мозговых нервов. Диагноз устанавливается с учетом жалоб, анамнеза, данных общего и неврологического осмотра, рентгенографии, КТ, ЭХО-ЭГ. Лечение – противошоковые мероприятия, медикаментозная терапия. При тяжелых травмах и развитии осложнений показаны операции.
Общие сведения
Перелом основания черепа выявляется достаточно редко, составляет около 4% от общего количества тяжелых ЧМТ, часто диагностируется в составе сочетанной либо комбинированной травмы. У 32-59% пациентов линия перелома переходит со свода на основание. Среди больных преобладают молодые физически активные люди и представители социально неблагополучных слоев населения. Соотношение мужчин и женщин составляет примерно 3,5:1. У детей из-за высокой пластичности костных структур травма диагностируется редко, обычно – у школьников. Повреждение часто сопровождается тяжелым ушибом головного мозга, что негативно влияет на прогноз и повышает летальность, особенно – при сочетанных переломах черепа с повреждением основания и свода.
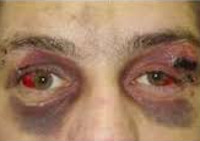
Перелом основания черепа
Причины
Причиной перелома основания черепа чаще становится интенсивное непрямое травмирующее воздействие. Целостность костей нарушается в результате автодорожных происшествий, падений с высоты, занятий экстремальными видами спорта, производственных происшествий, криминальных травм (ударов кулаком или тяжелым предметом в нижнюю челюсть либо в основание носа). Типичные для детского возраста переломы пирамиды височной кости обычно наблюдаются при боковом ударе.
Патогенез
Переломы сопровождаются кровоизлияниями в окружающие ткани и ушибом мозга. Часто обнаруживаются разрывы твердой мозговой оболочки либо слизистой придаточных пазух, в результате которых возникает контакт внутричерепных структур с внешней средой. Разрыв оболочки может локализоваться в области околоносовых синусов, глазницы, ротовой и носовой полости либо полости среднего уха, стать причиной истечения ликвора из уха либо носа, по стенке носоглотки. В зоне разрыва возможно проникновение патогенных микробов, обуславливающее инфекционное поражение структур мозга. При травмах ячеек решетчатой кости наблюдается пневмоцефалия. Кроме того, при нарушении целостности твердых структур основания черепа часто выявляется повреждение диэнцефальных отделов мозга, VII и VIII, реже других черепных нервов.
Классификация
По распространенности различают комбинированные и изолированные переломы, по типу повреждения – линейные (продольные, поперечные, косые), оскольчатые и вдавленные. При комбинированных поражениях линия перелома распространяется со свода черепа на его основание, при изолированных страдает только основание, а свод остается целым. По расположению выделяют переломы задней, средней и передней черепной ямки. Чаще всего страдает средняя ямка (около 70%), превалируют продольные повреждения височной кости. Из-за формирования сообщения с окружающей средой все переломы данной группы рассматриваются как открытые проникающие.
Симптомы переломов черепа
Клиника определяется локализацией перелома и тяжестью ЧМТ, включает общемозговую симптоматику, признаки ушиба мозга, оболочечные симптомы, истечение ликвора и крови из естественных отверстий, а также проявления, вызванные поражением черепных нервов. Состояние больных существенно варьируется. В легких случаях пациенты контактны, жалуются на головокружение, головную боль, тошноту и рвоту. В анамнезе выявляется кратковременная потеря сознания. При тяжелой травме обнаруживается сопор или кома, могут наблюдаться генерализованные судороги.
Повреждение пирамиды сопровождается истечением крови из уха, решетчатой кости – носовым кровотечением, клиновидной кости – кровотечением из глотки и полости рта. Поскольку подобные симптомы могут наблюдаться при различных травмах, в качестве диагностически значимых их рассматривают при выявлении сопутствующей неврологической симптоматики. Истечение ликвора из перечисленных естественных отверстий является патогномоничным признаком перелома соответствующей кости. При массивном разрушении мозговых тканей возможно выделение мозгового детрита.
Наряду с кровотечением и ликвореей определенное диагностическое значение имеет локализация кровоподтеков. При повреждении в зоне передней ямки определяется положительный симптом «очков» – кровоподтеки вокруг глаз, которые, в отличие от обычных гематом мягких тканей, появляются не в течение 1-2 часов, а спустя несколько часов или 1-2 дня. О возможной травме средней ямки свидетельствует наличие гематомы в височной области. При поражении задней ямки может определяться кровоподтек в зоне сосцевидного отростка.
У части больных выявляются симптомы, свидетельствующие о повреждении стволовых структур: псевдобульбарный или бульбарный синдром, учащение пульса, снижение АД, поверхностное аритмичное дыхание с неэффективными дыхательными движениями. При сопутствующей травме лицевого нерва возможно нарушение движений мимических мышц. Лицо искажено, асимметрично, угол рта опущен, глазная щель расширена, кожные складки сглажены, щека вздувается («парусит») в такт дыханию. При повреждении слухового нерва отмечаются расстройства слуха, обонятельного – аносмия.
Осложнения
Переломы основания черепа сопровождаются ушибом мозга разной степени тяжести, могут стать причиной массивного субарахноидального кровоизлияния, образования гематомы головного мозга, повреждения либо сдавления ствола мозга с расстройствами дыхания и сердечной деятельности. При попадании инфекции развиваются менингиты. В отдаленном периоде возможно формирование ликворной фистулы – свища, являющегося причиной постоянной риноликвореи или отоликвореи. Опасными поздними осложнениями считаются абсцесс мозга и менингит, которые могут возникать через несколько месяцев или лет после травмы с повреждением воздушного синуса. При тяжелых переломах со смещением в исходе наблюдаются косметические деформации, при поражении нервных стволов – парезы соответствующих нервов (чаще – лицевого).
Диагностика
Диагноз перелом основания черепа выставляется с учетом результатов осмотра нейрохирурга и данных аппаратных исследований. Программа обследования определяется тяжестью состояния пострадавшего, необходимостью проведения неотложных реанимационных мероприятий и технической оснащенностью стационара. Дифференциальная диагностика осуществляется с другими ЧМТ, иногда (при получении травмы в состоянии тяжелой интоксикации) дополнительно требуется различение симптомов, обусловленных травматическим повреждением и токсическим воздействием наркотиков или алкоголя на головной мозг. Используются следующие методики:
- Опрос, общий осмотр. Врач выясняет у больного или сопровождающих лиц обстоятельства травмы и особенности состояния (в частности – наличие «светлого промежутка» с последующим резким ухудшением, свидетельствующего об образовании гематомы) от времени повреждения до момента поступления в стационар. Нейрохирург оценивает степень нарушения сознания и общеклинические показатели (пульс, дыхание, АД), обнаруживает симптомы, указывающие на наличие и локализацию ЧМТ (кровотечение и ликворея, типичные кровоподтеки), выявляет сопутствующие повреждения, требующие консультативной и лечебной помощи других специалистов.
- Неврологический осмотр. Из-за нарушений сознания, развития жизнеугрожающих состояний зачастую осуществляется по упрощенной методике, предусматривает изучение всех показателей с учетом топографической привязки (лицо, руки, ноги, туловище). Врач определяет тяжесть ЧМТ по шкале Глазго, обращает внимание на объективные признаки, указывающие на локализацию повреждения, в том числе – стволовые нарушения и расстройства деятельности черепных нервов.
- Рентгенография. Всем пациентам выполняют обзорные снимки черепа в двух проекциях, при поражении затылочной кости дополнительно используют заднюю полуаксиальную проекцию, при возможном повреждении височной кости назначают рентгенограммы по Шюллеру. При интерпретации снимков учитывают, что небольшие трещины могут не визуализироваться, косвенным признаком травмы в подобных случаях является затемнение крыловидно-теменного синуса или сосцевидного отростка.
- Эхоэнцефалография. Наряду с рентгенографией входит в перечень обязательных диагностических манипуляций. Обычно ЭХО-ЭГ проводится нейрохирургом в условиях приемного покоя, в дальнейшем может производиться в динамике в палате или в операционной. Является доступным неинвазивным исследованием, позволяющим обнаруживать дислокационные симптомы, смещение М-эха и другие признаки, которые свидетельствуют о наличии структурных изменений головного мозга.
- Компьютерная томография. Дает возможность детализировать данные, полученные в ходе эхоэнцефалографии, входит в рекомендуемые современные программы создания «поэтапного нейроизображения». Церебральная КТ применяется для уточнения характера и локализации перелома, более точной оценки тяжести повреждения внутримозговых структур, выявления отека мозга. Иногда в качестве альтернативы назначается церебральная МРТ.
- Спинальная пункция. Из-за риска вклинения ствола мозга люмбальная пункция применятся только при отсутствии признаков дислокации и смещения М-эха на ЭХО-ЭГ. Осуществляется для подтверждения травматического субарахноидального кровоизлияния и определения степени его тяжести. Дополняется исследованием ликвора. На раннем этапе в спинномозговой жидкости определяется повышение количества эритроцитов, обычно коррелирующее с тяжестью ЧМТ. В последующем обнаруживается ксантохромия вследствие гемолиза эритроцитов.
Лечение переломов основания черепа
Непосредственно переломы обычно не требуют проведения специализированных мероприятий, необходимость лечения обусловлена сопутствующей ЧМТ. Пациенты подлежат экстренной госпитализации в нейрохирургический стационар или отделение ОРИТ. Всем больным рекомендован строгий постельный режим. По показаниям выполняют противошоковые мероприятия. При истечении ликвора накладывают асептические повязки. На начальном этапе вводят аналептические смеси. При внутричерепной гипотензии производят внутривенные инфузии глюкозы с гидрокортизоном, подкожные введения эфедрина. Терапевтическая программа включает:
- Профилактику отека мозга. Используют салуретики, петлевые диуретики, раствор альбумина и глюкокортикостероидные средства. При необходимости осуществляют ИВЛ с нормо- или гипервентиляцией для нормализации газообмена и обеспечения адекватного венозного оттока. Возможно проведение гипербарической оксигенации и краниоцеребральной гипотермии.
- Предупреждение инфекционных осложнений. При поступлении назначают курс антибиотикотерапии с применением средств широкого спектра действия. При наличии признаков инфекции схему лечения корректируют после определения чувствительности возбудителя.
- Лечение геморрагического синдрома. Предусматривает введение хлорида кальция, ингибиторов протеаз, викасола, аскорбиновой кислоты. При массивном субарахноидальном кровоизлиянии могут выполняться люмбальные пункции, однако предпочтительным вариантом является ликворный дренаж.
Для стимуляции обменных процессов с 3-5 суток используют глутамин, АТФ, витамины В6 и В12, ноотропы и ГАМК-ергические средства. Вводят медикаменты для регуляции тонуса сосудистой стенки. Проводят десенсибилизирующую терапию. По показаниям продолжают дегидратацию. Осуществляют наблюдение для раннего выявления нарушений сознания и общего состояния, нарастающей очаговой симптоматики, свидетельствующих о развитии осложнений.
Операции требуются при эпидуральных гематомах в средней и задней мозговых ямках, остром отеке мозжечка, образовании артериовенозных аневризм синусов мозговой оболочки, вдавленных и оскольчатых переломах с нарушением целостности воздухоносных полостей (сосцевидного отростка, придаточной пазухи), длительно существующей ринорее. С учетом характера патологии выполняют декомпрессию, восстановление целостности мозговой оболочки, удаление содержимого гематомы и пр.
Прогноз и профилактика
Прогноз при травмах основания черепа определяются тяжестью ЧМТ. При изолированных повреждениях летальность достигает 28,9%, у 55-60% больных в исходе наблюдается умеренная инвалидность, 5% травм завершаются тяжелой инвалидностью, в остальных случаях отмечается хорошее восстановление. При одновременных переломах свода и основания черепа прогноз ухудшается, в 44,7% случаев наблюдается гибель пострадавших. Профилактика включает предупреждение бытового травматизма и автодорожных происшествий, соблюдение техники безопасности на производстве и при занятиях опасными видами спорта.
Источник
