Перелом нижней челюсти дифференциальны
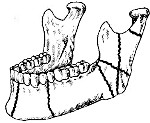
Перелом нижней челюсти необходимо дифференцировать с вывихом и ушибом.
Косвенные признаки перелома:
Боль — усиливается в месте перелома при имитации осевой нагрузки.
Отёк — возникает в области повреждения, как правило, не сразу. Несёт относительно мало диагностической информации.
Гематома — появляется в области перелома (чаще не сразу). Пульсирующая гематома свидетельствует о продолжающемся интенсивном кровотечении.
Нарушение функции.
Абсолютные признаки перелома:
Неестественное положение конечности.
Патологическая подвижность (при неполных переломах определяется не всегда) — конечность подвижна в том месте, где нет сустава.
Крепитация (своеобразный хруст) — ощущается под рукой в месте перелома, иногда слышна ухом. Хорошо слышна при надавливании фонендоскопом на место повреждения.
Костные отломки— при открытом переломе они могут быть видны в ране.
Двусторонний передний вывих нижней челюсти необходимо отличать от двустороннего перелома мыщелковых отростков или ветви челюсти со смещением отломков. При этом рекомендуется учитывать следующие семь признаков.
В обоих случаях прикус открытый, но при вывихе подбородок и вся фронтальная группа зубов выдвинуты вперед, а при переломе они смещены кзади. При вывихе внешний вид лица больного – прогенический, а при переломе – прогнатический.
У больного с переломом амплитуда движений челюсти больше, а ограничение открывания рта обусловлено болевыми ощущениями. При вывихе возможно лишь некоторое дополнительное открывание рта, хотя при попытках двигать нижней челюстью больной не испытывает значительных болевых ощущений.
При переломе задние края ветви нижней челюсти располагаются более отвесно и дистальнее, чем при вывихе.
При пальпации верхнего отдела заднего края ветви челюсти можно выявить деформацию его и локализованную боль (в месте перелома кости), чего нет у больных с вывихом.
При переломе и вывихе отсутствует ощущение подвижности головок нижней челюсти при пальпации их через наружные слуховые проходы; однако при переломе (без вывиха суставной головки) отсутствует западение впереди козелка.
Рентгенографически при переломе, не сопровождающемся вывихом, головка нижней челюсти находится на своем обычном месте, а при вывихе она выходит из суставной ямки и располагается впереди суставного бугорка.
При переломе, в отличие от вывиха, на рентгенограмме видна тень щели перелома.
Прогноз острого вывиха благоприятный, так как диагностировать и устранить его у большинства больных легко.
Осложнениями острого вывиха чаще всего являются рецидивы и привычные вывихи.
Симптомы ушиба челюсти:
Боль в области травмы, усиливающаяся при физическом воздействии на область травмы
Изменения мягких тканей в области травмы (ссадины, отек, покраснение, образование гематомы и т.д.)
Затруднения при жевании, зевоте, речи и т.п.
Воспаление лимфатических узлов
Общее недомогание
В отличие от других травм челюсти (вывих, надлом, неполный или полный перелом) при ушибе челюсть сохраняет стабильное соединение с костями черепа.
Дата добавления: 2015-07-17 | Просмотры: 1039 | Нарушение авторских прав
Источник

Перелом нижней челюсти – патологическое состояние, возникающее при нарушении целостности нижнечелюстной кости. Пациенты жалуются на появление болезненной припухлости в зоне повреждения, нарастание болевых ощущений при жевании, открывании рта. Прикус нарушен, в полости рта выявляются разрывы слизистой с оголением края кости. Зубы на поврежденном фрагменте подвижны. Диагноз «перелом нижней челюсти» ставят, исходя из жалоб, локального статуса, данных рентгенографии. Первичное лечение перелома нижней челюсти заключается в устранении боли, антисептической обработке раны, временном шинировании. Постоянная фиксация отломков достигается консервативным или хирургическим путем.
Общие сведения
Перелом нижней челюсти – повреждение кости, сопровождающееся полным или частичным нарушением ее целостности. Среди травм ЧЛО переломы нижней челюсти диагностируют наиболее часто. Комбинированные повреждения верхнечелюстной кости и нижней челюсти выявляют у 15% обследованных. Основную группу пациентов составляют мужчины в возрасте от 20 до 40 лет. У детей переломы нижней челюсти встречаются в 15% случаев.
По распространенности первую позицию занимают переломы тела (свыше 65%), на втором месте – повреждения угла (37%), на третьем – переломы ветви. Нарушение целостности ментального отдела диагностируют у каждого двадцатого пациента. Соотношение односторонних и двусторонних повреждений нижнечелюстной кости составляет 1:1. В проведении оперативного лечения перелома нижней челюсти нуждаются около четверти больных.
Перелом нижней челюсти
Причины перелома нижней челюсти
Перелом нижней челюсти возникает вследствие воздействия силы, величина которой превышает пластичные характеристики костной ткани, что бывает, например, в результате фронтальных и латеральных ударов в нижнюю треть ЧЛО, при падении с высоты на лицо тяжелых предметов, в случае ДТП. Локализация линии перелома соответствует участку кости со сниженной плотностью. Травматическим повреждениям в большей степени подвержены угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел.
В стоматологии также встречаются патологические переломы нижней челюсти, возникающие в результате приложения сил, не превышающих физиологические. Подобные повреждения наблюдаются при резорбтивных процессах костной ткани у пациентов с воспалительно-деструктивными (при остеомиелите, радикулярных кистах) заболеваниями или в случае развития злокачественной опухоли.
Переломы нижней челюсти бывают не только прямыми, но и отраженными. При прямом переломе целостность кости нарушается в точке воздействия травмирующей силы. Локализация отраженных переломов нижней челюсти напрямую зависит от площади и направления удара. При двустороннем сжатии нижнечелюстной кости в области моляров максимальное напряжение костной ткани сосредотачивается в участке срединной линии. При прямом воздействии высокоамплитудной силы в зону подбородка наиболее уязвимыми являются шейки нижней челюсти. Односторонний перелом шейки зачастую бывает отраженным, возникает вследствие бокового удара. Дислокация отломков при переломе нижней челюсти определяется траекторией воздействия травмирующей силы, площадью поврежденного участка, группой мышц, прикрепленных к его поверхности.
Классификация переломов нижней челюсти
По локализации переломы нижней челюсти разделяют на 2 группы:
- Переломы тела. Чаще бывают открытыми, клинически сопровождаются разрывом слизистой, кровотечением. Различают срединные (линия разлома проходит между центральными резцами), ментальные (нарушение целостности наблюдается в участке между клыком и премоляром или между премолярами), боковые (зона повреждения локализуется в области моляров), ангулярные (повреждается кость в участке угла) переломы нижней челюсти.
- Переломы ветви. К этой категории относят нарушения целостности ветви нижнечелюстной кости (линия разлома при этом имеет параллельное или перпендикулярное направление относительно продольной оси) и двух ее отростков – суставного и венечного. В свою очередь перелом суставного отростка может проходить на уровне основания, шейки или головки. Чаще диагностируют закрытые переломы ветви нижнечелюстной кости.
Переломы нижней челюсти также разделяют на линейные (наблюдается одна линия перелома), оскольчатые (образуется несколько фрагментов, пересекающихся между собой под разными углами) и комбинированные, открытые и закрытые, односторонние и двусторонние.
Симптомы перелома нижней челюсти
При переломе нижней челюсти пациенты жалуются на появление болезненной припухлости в участке повреждения. Неприятные ощущения усиливаются при жевании, откусывании пищи. В случае нарушения целостности крупных кровеносных сосудов возникает кровотечение. При боковом линейном переломе нижней челюсти лицо приобретает асимметричную конфигурацию. Травматическое повреждение нижнелуночкового нерва вызывает онемение ментальной зоны и нижней губы. Цвет кожи изменен вследствие образования кровоподтеков, гематом.
При открытых переломах на слизистой оболочке выявляют разрывы с обнажением края кости. По переходной складке определяют кровоизлияния. Артикуляция при переломе нижней челюсти нарушена. Характер смыкания зубов определяется уровнем, симметричностью повреждения. У пациентов наблюдается ступенчатость зубного ряда. Фиссурно-бугорковый контакт нарушен. Зубы, находящиеся в линии перелома, подвижны (2-3 степени). Часто выявляют полные вывихи зубов.
Диагностика перелома нижней челюсти
Диагноз перелом нижней челюсти ставят на основании жалоб пациента, локального статуса, данных рентгенографии. В ходе физикального осмотра врач-стоматолог выявляет характерные внешнеротовые признаки перелома нижней челюсти: отечность мягких тканей в участке повреждения, изменение цвета и нарушение целостности кожи. Наблюдается отклонение срединной линии. При пальпаторном обследовании удается обнаружить неровности, западения кости. Если линия перелома нижней челюсти проходит в области угла или ветви, незначительное давление на подбородок приводит к усилению болезненности в месте повреждения. И, наоборот, если у пациента ментальный перелом, двустороннее надавливание в ангулярных участках вызывает появление выраженной боли во фронтальной зоне.
Для определения локализации перелома нижней челюсти стоматологи используют диагностический тест, при котором шпатель ставят по трансверзали на жевательных поверхностях нижних моляров. Легкое постукивание по выступающей части шпателя при сомкнутых зубных рядах вызывает у пациента болезненность в том месте, где проходит линия перелома нижней челюсти. Для диагностики целостности суставного отростка пальпируют участок кожи впереди козелка. С целью определения траектории движения суставной головки используют пробу, при которой врач-стоматолог ставит указательные пальцы в слуховые проходы потерпевшего. Пациент при этом медленно выполняет движения в вертикальной и трансверзальной плоскостях. Отсутствие движений суставной головки подтверждает наличие повреждения мыщелкового отростка.

КТ лицевого скелета (3D-реконструкция). Перелом мыщелкового отростка нижней челюсти со смещением
Ключевое значение в процессе диагностики перелома нижней челюсти имеют данные рентгенографии. Зачастую выполняют несколько снимков в разных проекциях (переднюю, боковую рентгенограммы). При подозрении на ментальный перелом нижней челюсти наряду с обзорной рентгенографией делают прицельную рентгенограмму. Для определения целостности мыщелкового отростка применяют специальные укладки (по Шюллеру, Парма). На рентгенограмме при переломе нижней челюсти обнаруживают нарушение целостности кости в виде тонкой полоски просветления. Дифференцировать перелом нижней челюсти необходимо с другими повреждениями костей ЧЛО, а также с ушибами мягких тканей. Физикальный осмотр проводит челюстно-лицевой хирург.
Лечение перелома нижней челюсти
Лечение переломов нижней челюсти включает антисептическую обработку раны, устранение болевого синдрома. Для достижения стойкой репозиции и фиксации отломков края кости сглаживают, устраняют интерпозицию мягких тканей между фрагментами. Удалению подлежат зубы, находящиеся на линии перелома. С целью предотвращения присоединения вторичной инфекции слизистую в участке разрыва ушивают.
Первичная иммобилизация при переломе нижней челюсти заключается в создании неподвижного блока, состоящего из нижней челюсти, прижатой к верхнечелюстным костям. Для этого используют бинтовые повязки или метод межчелюстного лигатурного соединения. При линейных переломах тела челюсти без смещения, а также в случае ангулярных переломов нижней челюсти без смещения для фиксации и иммобилизации фрагментов применяют двухчелюстное проволочное шинирование челюсти.
В связи с низкой эффективностью ручной репозиции отломков при ангулярном и мыщелковом переломах нижней челюсти со смещением чаще используют хирургический метод лечения. Среди основных техник открытого остеосинтеза применяют костный шов, мини-пластины, полиамидную нить. Для соединения фрагментов с помощью костного шва производят разрезы мягких тканей, скелетируют кость со щечной и оральной стороны. С линии перелома нижней челюсти удаляют осколки, края кости сглаживают. В отломках по обе стороны от линии повреждения делают отверстия для фиксации проволоки. После укладки слизисто-надкостничного лоскута рану ушивают. Для достижения более жесткой иммобилизации при переломе нижней челюсти дополнительно применяют назубные шины.
Мини-пластины показаны при косых, оскольчатых переломах ветви и тела нижней челюсти. Разрез делают только со щечной стороны, после отсепарирования слизисто-надкостничного лоскута проводят обработку перелома. На отломках по обе стороны от линии перелома нижней челюсти просверливают отверстия, с помощью шурупов фиксируют мини-пластины. Укладывают на место слизисто-надкостничный лоскут, накладывают швы.
Для предотвращения развития посттравматического остеомиелита пациентам назначают антибактериальные препараты. Эффективность лечения переломов нижней челюсти зависит от своевременности оказания специализированной помощи, характера перелома, наличия осложнений. Первичная костная мозоль при переломе нижней челюсти формируется в течение 20 дней, вторичная – на протяжении 6-8 недель. При раннем обращении пациента с переломом тела прогноз благоприятный. Повреждение ветви и ее отростков может привести к стойким функциональным нарушениям.
Источник
История болезни по стоматологии. Двусторонний перелом нижней челюсти в области ветвей слева и справа.
двусторонний перелом нижней челюсти в области ветвей слева и справа
- Боли в нижней челюсти
- Болезненная припухлость мягких тканей лица
- Кровоподтеки
- Невозможно полноценно пережевывать пищу
Дополнительные жалобы:
- Головная боль
- Начало и дальнейшее развитие заболевания:
Со слов больного, в районе Спичечной фабрики в 20:30 11 ентября избит неизвестными. Потерял сознание, обстоятельства травмы не помнит. Обратился в городскую больницу №1, оттуда направлен на госпитализацию в отделение челюстно-лицевой хирургии городской больницы №3.
III. Анамнез жизни (anamnesis vitae):
Пациент — родился в Томске, первый ребенок ребенок в семье, беременность и роды проходили без осложнений. Рос и развивался нормально, от сверстников не отставал. Детские болезни — не помнит.
Окончил школу в 17 лет. После окончания школы пошел в армию. После армии окончил техникум и стал работать мотористом.
Инфекционные болезни (гепатит, туберкулез, венерические заболевания) отрицает. Оперативным вмешательствам не подвергался. Нервно-психических заболеваний не наблюдалось
- Социально-бытовой
Пациент материально обеспечен плохо, длительное время проживает в неблагоустроенном жилье (удобства во дворе). Питается нерегулярно. Вредные привычки – злоупотребляет алкоголем, курит.
Туберкулез и венерические заболевания отрицает.
Родители умерли в пожилом возрасте, причины не знает. Наличие у близких родственников сахарного диабета, психических заболеваний отрицает.
- Аллергологический анамнез:
Не отягощен — аллергических реакций у больного и родственников не отмечалось. Все медикаменты переносит удовлетворительно.
- ОБЪЕКТИВНЫЕ ДАННЫЕ (Status praesens).
Рост – 175 см
Вес – 72 кг
Температура тела – 36.5 С
Тип телосложения – нормостеник
Положение – активное.
Пропорциональность развития — пропорционально
Общее состояние – удовлетворительное.
Состояние кожи – нормального цвета, нормальной влажности
Подкожная клетчатка (степень развития, отеки) – развита умеренно, отека — нет
Состояние слизистых оболочек – чистые, бледно-розовые без патологических образований. Окраска склер – субиктеричная
Волосы – нормальные, седые, не жирные.
Выражение лица – обычное
Сознание – ясное
Поведение – без особенностей, пациент неохотно идет на контакт
Лимфатические узлы – периферические не увеличены, при пальпации – подвижные, безболезненные, овальной формы.
Шея (щитовидная железа, сосуды) – пальпируются две равных доли щитовидной железы, не увеличена, движется вместе с гортанью, поверхность – ровная; пульс сосудов шеи не выявляется.
Череп – деформаций нет
Грудная клетка – нормостенической формы, над- и подключичные ямки умеренно выражены, межреберные промежутки косовосходящего направления, симметричность обеих половин грудной клетки, эпигастральный угол 90 0
Позвоночник – обычной конфигурации.
Суставы (конфигурация, болезненность, хруст, флюктуация) – обычной конфигурации, безболезненны, подвижность достаточная
Ногти – умеренной прозрачности, прочные
Кости (деформация, периоститы и т. д.) – без видимой деформации
Мышечная система (степень развития, тонус, болезненность) – безболезненны, тонус не изменен
ВНУТРЕННИЕ ОРГАНЫ.
- Форма грудной клетки – обычная.
- Частота дыхания – 16 движ/мин, отношение вдоха к выдоху = 4/5, равномерное участие в дыхании обеих половин грудной клетки, тип дыхания – брюшной. Дыхание нормальной глубины, ритмичное.
- Пальпация грудной клетки: болевые точки не выявлены, эластичная, голосовое дрожание в симметричных участках – одинаковой силы, не усилено.
- Сравнительная перкуссия: над передними, боковыми, задними отделами грудной клетки в симметричных участках перкуторный звук одинаковый, легочный.
- Гамма звучности
– над задними отделами: самый ясный, низкий и продолжительный звук – под лопатками; между лопатками, над ними, под лопатками — звук становится тише, короче, выше
– над передними отделами: самый ясный звук — во II и III межреберьях; в I межреберье, над верхушками — звук становится короче, тише, выше.
– в моренгеймовской ямке – звук наиболее тихий
- Топографическая перкуссия легких: соответствует норме
– при бронхофонии на периферии прослушиваются неразборчивые звуки, что соответствует норме.
– над всеми отделами легких тип дыхания — жесткое, в базальных отделах наличие единичных мелкопузырчатых хрипов.
СЕРДЕЧНО — СОСУДИСТАЯ СИСТЕМА.
- Осмотр грудной клетки, сосудов шеи — видимой пульсации нет
Пальпация верхушечного толчка – не пальпируется
- Перкуссия сердца:
| Границы относительной тупости | |
| Левая | V м/р по левой ср.ключичной линии |
| Правая | III ребро, 1 см кнаружи от правого края грудины |
| Верхняя | 3 ребро по левой парастернальной линии |
| Высота правого атриовазального угла | 3 реберный хрящ справа |
| Ширина сосудистого пучка | 6 см |
| Длинник | 15 см |
| Поперечник | 14 см |
- Аускультация сердца:
А. Тоны ясные, ритмичные, соотношение сохранено
Б. Соотношение силы и высоты II тона на аорте и легочной артерии:
В. В области верхушки сердца — изолированный систолический шум (не проводится в подмышечную область), не изменяется в положении пациента лежа на спине, на левом боку
- Аорта и сосуды: видимой пульсации аорты, расширения вен — не обнаружено
- Пульс:
– на лучевой артерии – ритмичный, частота — 68 уд/мин, умеренного напряжения и наполнения, одинаковый на обеих руках, стенка сосуда эластичная.
– на тыльных артериях стоп — пульсация сохранена
- Артериальное кровяное давление:
| На правой руке | |
| Систолическое | 120 мм.рт.ст. |
| Диастолическое | 70 мм.рт.ст. |
| Пульсовое | 80 мм.рт.ст. |
- Живот – не увеличен, развитие подкожно-жировой клетчатки — умеренное. При поверхностной пальпации болезненности нет, тонус брюшных мышц умеренный, дыхательные движения обеих половин брюшной стенки симметричные, видимой перистальтики нет, активно участвует в акте дыхания
- Желудок:
Видимой перистальтики – нет
Определение нижней границы:
– перкуторно – 3 см выше пупка
– пальпация большой кривизны – расположена на 3 см выше пупка, ровная, эластичной консистенции, подвижность около 2 см, безболезненна
- Кишечник: все области кишечника, доступные пальпации (слепая кишка; восходящий, поперечно-ободочный и нисходящий отделы толстого кишечника, сигмовидная кишка) при исследовании – эластичные, безболезненные, расположены правильно.
- Поджелудочная железа не пальпируется
- Печень:
– нижний край печени по срединноключичной линии совпадает с краем реберной дуги
– при пальпации — нижний край острый, эластичной консистенции, поверхность гладкая
- верхняя по срединноключичной линии глубокой перкуссией IV ребро, поверхностной перкуссией — V ребро
- нижняя по срединноключичной линии — совпадает с краем реберной дуги
- по срединной линии — между верхней и средней третями от пупка до мечевидного отростка
- левая — совпадает с левой парастернальной линией
Размеры печени по М.Г.Курлову:
– от верхней границы по срединноключичной линии до нижней 9,5см
– от основания мечевидного отростка до нижней границы по срединной линии 9 см
– от основания мечевидного отростка до левой границы 8 см
- Желчный пузырь — не пальпируется, что соответствует норме.
- Селезенка:
– верхняя граница — IX ребро (по средней лопаточной линии)
– нижняя граница — XI ребро (по средней лопаточной линии)
– задний верхний полюс — по лопаточной линии
– передний нижний полюс – 1 см от центра поперечника селезенки по направлению к пупку
- поперечник (верхняя — нижняя граница) — 8 см
- длинник (задний верхний — передний нижний полюс) — 10 см
Симптом Пастернацкого (поколачивания) – отрицательный
Пальпация почек – не пальпируются
Дизурические явления – не выявлены
НЕРВНАЯ СИСТЕМА И ОРГАНЫ ЧУВСТВ.
Реакция на окружающее — адекватная, без раздражительности
Головные боли, головокружение — не отмечено
Координация движений — сохранена
Органы чувств: слух, обоняние – без отклонений, зрение – удовлетворительное
Щитовидная железа — не увеличена, признаков тиреотоксикоза или гипотиреоза не выявлено.
- ДАННЫЕ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ И ШЕИ (Statuslocalis).
Наружный осмотр
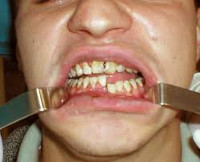
Асимметрия лица, припухлость в области угла нижней челюсти за счет посттравматического отека мягких тканей лица. Кровоподтеки подглазничной области справа и слева. Кожа синюшного оттенка. Симптом нагрузки резко положителен в области ветви справа и слева. Припухлость при пальпации болезненна. Рубцов нет.
Пальпаторно: кожа с подкожной клетчаткой подвижны. Регионарные лимфатические узлы увеличены. Открывание рта невозможно из-за наложения шины Тигерштетта.
Исследование полости рта:
Губы: розовый, сухие, изъязвлений и трещин нет.
Язык: недоступен для осмотра.
Слизистые оболочки полости рта: розовый, дефектов слизистой не обнаружено.
Десны: розовые, нормальной плотности.
Слюнные железы: нормальных размеров, безболезненны.
Зубы: прикус нарушен (прогнатия)
| 8 0 6 5 4 3 2 1 | 1 2 3 4 5 6 7 0 |
| 0 7 6 5 4 3 2 1 | 1 2 3 4 5 6 7 0 |
Зев: не доступен для исследования.
Речь: обычная.
- VI. РЕЗУЛЬТАТЫ ПАРАКЛИНИЧЕСКИХ МЕТОДОВ ИССЛЕДОВАНИЯ
Общий анализ крови:
| 11.09.2002 | Норма | |
| Гемоглобин | 140 | 130 – 160 г/л |
| 4,58 | 4,0 – 5,1*10 12 /л | |
| Цветной показатель | 0,9 | 0,86 – 1,05 |
| Лейкоциты | 6,4 | 4,0 – 8,8*10 9 /л |
| СОЭ | 42 | 1 – 10 мм/ч |
| Лейкоцитарн.ф-ла: | ||
| Нейтрофилы: | ||
| палочко-ядерные | 1 – 6% | |
| Сегментоядерные | 81 | 47 – 72% |
| Базофилы | 0 – 1% | |
| Эозинофилы | 2 | 0 – 5% |
| Лимфоциты | 11 | 18 – 40% |
| Моноциты | 6 | 2 –9% |
| Плазмоциты | Отсутствуют |
Заключение: СОЭ увеличена, повышенное количество с/я нейтрофилов, что связано с патологичеким процессом.
Общий анализ мочи: (11.09.2002)
| 11.09.2002 | Норма | |
| Цвет | Соломенно-желтый | Соломенно-желтый |
| Прозрачность | Прозрачная | Прозрачная |
| Удельный вес | 1025 | 1008 – 1026 |
| Белки | Отр | Отр |
| Микроскопия: | ||
| · лейкоциты | Единичные | 0 – 3 |
| · эпителиальные клетки | Единичные, плоские | Незначительное количество |
Заключение: соответствует норме.
Проба по Раппопорту – отрицательная
Рентгенография: на рентгенограмме нижней челюсти определяется фрактура собственной ветви нижней челюсти справа и слева.
VII. ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ
На основании жалоб, данных внешнего осмотра, объективных данных данных рентгенографии челюстно-лицевой области можно поставить диагноз: двусторонний перелом нижней челюсти в области ветвей слева и справа.
VIII. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Дифференциальную диагностику перелома нижней челюсти необходимо дифференцировать со следующими заболеваниями:
- Ушиб. При ушибе нижней челюсти будут боль и отек, но значительнее менее выраженные, чем при переломе нижней челюсти. Не будут смещаться костные отломки, крепитация костных отломков при пальпации, нарушение речеобразования и открывания рта менее выражены, чем при переломе. Ушиб нижней челюсти лечится консервативно (холод, покой, давящая или иммобилизирующая повязка типа пращевидной) за гораздо более короткий срок.
- Вывихи нижней челюсти, как и переломы, бывают одно- и двусторонним. Обычно наблюдается передний односторонний вывих, при котором подбородок смещается в сторону здорового сустава, нарушается правильное смыкание зубов. Патологической подвижности, крепитации отломков, как при переломе, не наблюдается. Под скуловой дугой пальпируется головка нижней челюсти, значительно смещенная кпереди. Функция жевания резко нарушается. При введении мизинца в наружный слуховой проход контуры вывихнутой головки нижней челюсти не определяются, чего не бывает при переломе. При двустороннем вывихе, наряду с указанным, наблюдается выпячивание головки нижней челюсти под краем скуловой дуги с двух сторон и отсутствие их пальпаторного ощущения по передней стенке наружного слухового прохода. Вследствие несмыкания челюстей рот открыт. Речь, прием пищи невозможны. Выраженный болевой синдром.
- IX. КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ
На основании жалоб, данных внешнего осмотра, объективных и рентгенографических данных челюстно-лицевой области, дифференциального диагноза можно поставить диагноз: двусторонний перелом нижней челюсти в области ветвей слева и справа.
- X. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ЗАБОЛЕВАНИЯ
Переломы нижней челюсти встречаются чаще, чем переломы других костей лицевого скелета. Этому способствует анатомо-физиологические особенности костей нижней челюсти. Расположение нижней челюсти в нижнем отделе лица делает ее более уязвимой для механических повреждений.
Причиной двустороннего перелома нижней челюсти послужило ее механическое повреждение вследствие нанесенных телесных повреждений.
ПРИНЦИПЫ ЛЕЧЕНИЯ
План лечения:
- Стол челюстной, режим стационарный
- Шинировать
- Антибиотикотерапия, десенсибилизация, общеукрепляющая терапия
- ОАК, ОАМ, RW, t-кривая
12.09.2002 г. операция: межчелюстное лигатурное скручивание. Зубы сомкнуты по прикусу.
Местная анестезия – раствор новокаина 2% — 40ml
Источник статьи: https://alexmed.info/2017/02/24/%D0%B8%D1%81%D1%82%D0%BE%D1%80%D0%B8%D1%8F-%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D0%B8-%D1%81%D1%82%D0%BE%D0%BC%D0%B0%D1%82%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D0%B8-3/
Источник
