Перелом надбровной

- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Степанов И.В. 1 Дмитриев В.В. 1 Подопригора А.В. 1
1 ФГБОУ ВО «Воронежский государственный медицинский университет имени Н.Н. Бурденко» Министерства здравоохранения Российской Федерации
Целью исследования явилась разработка рабочей классификации переломов и травматических деформаций верхней зоны лица для устранения проблем в диагностике, тактическом выборе средств и методов оперативного лечения больных с сочетанной черепно-челюстно-лицевой травмой. В клинике кафедры челюстно-лицевой хирургии с 2000 по 2018 гг. проведено обследование и лечение 462 больных с сочетанной черепно-лицевой травмой, у которых диагностированы различные повреждения верхней зоны лица. Представлены различные хирургические доступы и варианты лечения с использованием титановых мини-пластин и имплантатов в зависимости от локализации перелома верхней зоны лица у больных с сочетанной черепно-челюстно-лицевой травмой. Анализ результатов обследования и лечения больных с повреждениями верхней зоны лица при сочетанной черепно-челюстно-лицевой травме позволил разработать и определить рабочую классификацию повреждений верхней зоны лица. Выделены изолированные переломы верхней стенки орбиты, сочетанные переломы верхней стенки орбиты, изолированные переломы надбровной дуги, сочетанные переломы надбровной дуги, изолированные переломы передней стенки лобной пазухи, сочетанные переломы передней стенки лобной пазухи, переломы верхней зоны лица в комбинации с переломами средней и нижней зон лица. На основании данных представленной классификации выявляется необходимость лечения травматических деформаций указанной области лица бригадой специалистов нейрохирургического и челюстно-лицевого профилей и других смежных специалистов, что позволяет обеспечивать положительные результаты, своевременную реабилитацию, снижает время нетрудоспособности и инвалидизации. Таким образом, рабочая классификация повреждений верхней зоны лица, основываясь на мультидисциплинарном подходе, позволяет оптимизировать оперативное и консервативное лечение и достичь высоких эстетических и функциональных результатов.
черепно-челюстно-лицевая травма
повреждение верхней зоны лица
остеосинтез титановой минипластиной
мультидисциплинарный подход
классификация травм верхней челюсти
1. Данилевич М.О. Тяжелая черепно-лицевая травма: особенности клинического течения мультидисциплинарный подход к комплексному лечению автореф. дис. … докт. мед. наук. Санкт-Петербург, 2016. 42 с.
2. Bellamy J.L., Mundinger G.S., Flores J.M., Reddy S.K., Mithani S.K., Rodriguez E.D., Dorafshar A.H. Facial fractures of the upper craniofacial skeleton predict mortality and occult intracranial injury after blunt trauma: an analysis. J. Craniofac Surg. 2013. vol. 24 no. 6. Р.1922-1926. DOI: 10.1097/scs.0b013e3182a30544.
3. Hwang K., Kim D.J. Reduction of Supraorbital Fractures via a Short Sub-Brow Incision. The Journal of Craniofacial Surgery. 2018. no.29(8). P. 2164-2165. DOI: 10.1097/scs.0000000000004738
4. Бабкина Т.М., Демидова Е.А. Современные подходы к диагностике травм челюстно-лицевой области // Лучевая диагностика и терапия. 2013. № 4 (4). С.66-72.
5. Карпов С.M., Христофорандо Д.Ю., Шарипов E.M., Абидокова Ф.А. Клинико-нейрофизиологическое течение краниофациальной травмы // Кубанский научный медицинский вестник. 2011.№ 2. С.76-80.
6. Baugh A.D., Baugh R.F., Atallah J.N., Gaudin D., Williams M. Craniofacial trauma and double epidural hematomas from horse training. Int. J. Surg. Case Rep. 2013. vol. 4 no. 12. Р.1149-52. DOI: 10.1016/j.ijscr.2013.10.011.
7. Бахадова Э.М., Карпов С.М., Апагуни А.Э., Карпова Е.Н., Апагуни В.В., Калоев А.Д. Отдаленные последствия минно-взрывной травмы на нейрофизиологическое состояние головного мозга // Фундаментальные исследования. 2014. № 2. С.28-33.
8. Левченко О.В., Шалумов А.З., Кутровская Н.Ю., Крылов В.В. Хирургическое лечение краниоорбитальных повреждений, сочетанных с черепно-мозговой травмой // Журнал вопросы нейрохирургии. 2011. №1. С.12-39.
9. Cossman J.P., Morrison C.S., Taylor H.O., Salter A.B., Klinge P.M., Sullivan S.R. Traumatic orbital roof fractures: interdisciplinary evaluation and management. Plast Reconstr Surg. 2014. vol. 133 no. 3. Р.335e-343e. DOI: 10.1097/01.prs.0000438051.36881.e0.
10. Дурново Е.А., Хомутинникова Н.Е., Мишина Н.В., Трофимов А.О. Особенности реконструкции стенок орбиты при лечении травматических повреждений лицевого скелета // Медицинский альманах. 2013.№ 5 (28). С.159-161.
11. Bellamy J.L., Mundinger G.S., Flores J.M., Reddy S.K., Suhail K. Mithani, Rodriguez E.D., Dorafshar A.H. Facial fractures of the upper craniofacial skeleton predict mortality and occult intracranial injury after blunt trauma. Journal of Craniofacial Surgery. 2013. vol.24 no. 6. P. 1922 – 1926. DOI: 10.1097/scs.0b013e3182a30544.
12. Treasure T.E., Dean J.S., Gear R.D. Jr. Craniofacial approaches and reconstruction in skull base surgery: techniques for the oral and maxillofacial surgeon. J. Oral Maxillofac Surg. 2013. vol. 71 no. 12. Р.2137-2150. DOI: 10.1016/j.joms.2013.08.003.
13. Snell B.J., Flapper W., Moore M., Anderson P., David D.J. Management of isolated fractures of the l orbital wall. J. Craniofac Surg. 2013. vol. 24 no. 1. Р.291-294. DOI: 10.1097/scs.0b013e3182710490.
14. Actis L., Gaviria L., Guda T., Ong J.L. Antimicrobial surfaces for craniofacial implants: e of the art. J. Korean Assoc Oral Maxillofacial Surg. 2013. vol. 39 no. 2. Р.43-54. DOI: 10.5125/jkaoms.2013.39.2.43.
15. Потапов А.А., Крылов В.В., Лихтерман Л.Б., Талыпов А.Э., Гаврилов А.Г., Петриков С.С. Клинические рекомендации «лечение пострадавших с тяжелой Черепно-мозговой травмой». НИИ нейрохирургии им. акад. Н.Н.Бурденко, НИИ скорой помощи им. Н.В. Склифософского. М., 2014. 22 с.
Актуальность. Диагностика и лечение травматических повреждений верхней зоны лица продолжают оставаться одной из сложнейших проблем современной экстренной хирургии [1-3]. Данные расстройства в большинстве случаев сочетаются с тяжелой черепно-мозговой травмой и не всегда являются зоной компетенции и ответственности только челюстно-лицевого хирурга [4-6]. Ввиду серьезных последствий черепно-лицевую травму относят к категории тяжелых повреждений, что представляет значительную угрозу здоровью и жизнедеятельности пострадавшего и имеет важное социальное значение [7-9].
Тяжесть травмы обусловлена повреждением головного мозга, придаточных пазух носа, органов зрения [10-12]. Отмечается рост частоты повреждений структур лицевого скелета в сочетании с повреждением черепа до 2,5 раз за последнее десятилетие [1,2,13].
Оперативные вмешательства при этих повреждениях не могут быть проведены в кратчайшие сроки и откладываются до стабилизации общего состояния и неврологической симптоматики больного [9,10,14]. Во многих случаях хирургическое пособие вообще не оказывается, что приводит к грубым деформациям верхней зоны лица, увеличивает срокнетрудоспособности [12,13].
В научной литературе рассматриваются различные классификации сочетанных черепно-челюстно-лицевых повреждений. Однако нет единой унифицированной классификации переломов и травматических деформаций верхней зоны лица, что ведет к определенным сложностям при выборе тактики хирургического лечения, определению степени нетрудоспособности и реабилитации пострадавших [1].
Цель исследования: разработать рабочую классификацию переломов и травматических деформаций верхней зоны лицадля устранения проблем в диагностике, тактическом выборе средств и методов оперативного лечения больных с сочетанной черепно-челюстно-лицевой травмой.
Материалы и методы исследования. В клинике кафедры челюстно-лицевой хирургии с 2000 по 2018 гг. проведено обследование и лечение 462 больных с сочетанной черепно-лицевой травмой, у которых диагностированы различные повреждения верхней зоны лица. Мужчин было 326 (78,4%), женщин – 136 (21,6%). Средний возраст пострадавших составил 48,4 ± 5,2 года.
Частота встречаемости различных повреждений верхней зоны лица у больных с сочетанной черепно-челюстно-лицевой травмой представлена в таблице (табл.1).
Таблица 1
Локализация переломов верхней зоны лица у больных с сочетанной травмой
№ | Локализация перелома | Число больных | |
абс. | % | ||
1. | Изолированные переломы верхней стенки орбиты | 19 | 4 |
2. | Сочетанные переломы верхней стенки орбиты | 46 | 10 |
3. | Изолированные переломы надбровной дуги | 23 | 5 |
4. | Сочетанные переломы надбровной дуги | 46 | 10 |
5. | Изолированные переломы передней стенки лобной пазухи | 55 | 12 |
6. | Сочетанные переломы передней стенки лобной пазухи | 51 | 11 |
7. | Переломы верхней зоны лица совместно с повреждениями средней и нижней зон лица | 222 | 48 |
ИТОГО: | 462 | 100 | |
Всем пострадавшим проведен полный комплекс диагностических обследований, включающий клинический осмотр, компьютерную томографию, рентгенографию костей лицевого и мозгового скелета, люмбальную пункцию. Хирургическое лечение осуществлялось мультидисциплинарной бригадой, состоящей из челюстно-лицевого хирурга, нейрохирурга, анестезиолога. По показаниям в бригаду включали офтальмохирурга, оториноларинголога. Лечение черепно-мозговой травмы проводилось по стандартам нейрохирургического лечения[14]. Задачей челюстно-лицевого хирурга являлось восстановление целостности лицевого и мозгового отделов черепа.
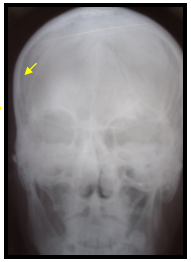
При изолированных переломах верхней стенки орбиты и надбровной дуги проводили разрез в области верхнего века или линии брови соответственно. Затем скелетировали зону перелома, проводили репозицию и фиксацию отломков титановыми мини-пластинами посредством шурупов (рис.1). При значительных костных дефектах осуществляли постановку титанового имплантата.
 А.
А.
 Б.
Б.
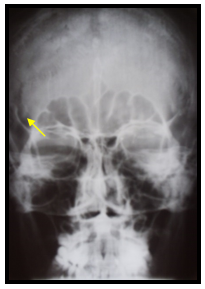
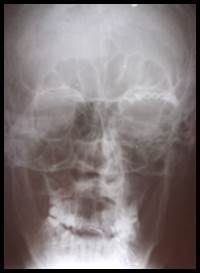
Рис. 1. Больной А. Перелом верхней стенки орбиты слева. Обзорная рентгенограмма черепа.
А. Рентгенограмма при поступлении (стрелкой указана линия перелома).
Б. Рентгенограмма после оперативного лечения (перелом восстановлен титановой мини-пластиной)
При переломах передней стенки лобной пазухи проводили разрез по линии брови. После репозиции отломков осуществляли остеосинтез титановыми мини-пластинами с фиксацией шурупами (рис. 2). При данной локализации перелома репозицию отломков осуществляли со скелетированием только нижних отделов передней стенки лобной пазухи без обнажения от надкостницы всей зоны перелома. Ревизия лобной пазухи не проводилась.
 А.
А.
 Б.
Б.
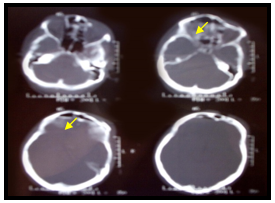
Рис. 2. Больной М. Перелом передней стенки лобной пазухи справа.
Рентгеновская компьютерная томограмма черепа.
А. Рентгеновская компьютерная томограмма при поступлении (стрелкой указана область травматической деформации).
Б. Рентгеновская компьютерная томограмма после оперативного лечения (восстановление деформации титановой мини-пластиной).
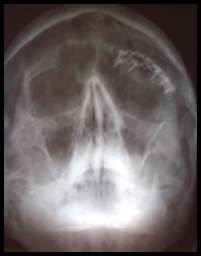
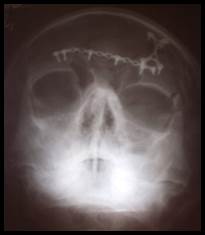
При лечении переломов лобной кости в сочетании с переломами верхней стенки орбиты, переломами надбровной дуги и переломами передней стенки лобной пазухи использовали разрез по Зуттеру (бикоронарный доступ). После мобилизации кожно-апоневротического лоскута до надбровных дуг проводили скелетирование, репозицию и фиксацию отломков титановыми мини-пластинами или титановой сеткой (рис.3). В случае вдавленных переломов лобной кости оказалось, что внутренняя кортикальная пластинка отломка гораздо шире, чем наружная. Для полного анатомического восстановления контуров данной зоны у этой группы больных края внутренней пластинки скусывались до размеров наружной. При мелкооскольчатых переломах лобной кости, при образовании диастазов между фрагментами для репозиции и фиксации использовались титановые имплантаты.
 А.
А.
 Б.
Б.
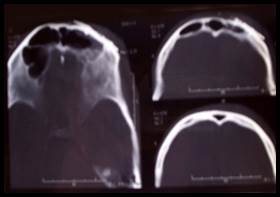
Рис. 3. Больной С. Перелом лобной кости, перелом передней стенки лобной пазухи, перелом верхней стенки орбиты слева
А. Рентгенограмма при поступлении (стрелкой указана линия перелома).
Б. Рентгенограмма после оперативного лечения (перелом восстановлен титановым имплантатом)
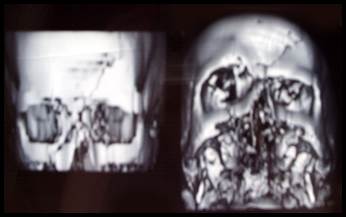
В случае травматического повреждения средней и нижней зон лица, сочетающегося с переломами верхней зоны, проводили одномоментное лечение переломов с использованием титановых мини-пластин и титановых имплантатов (рис. 4).
 А.
А.
 Б.
Б.
Рис. 4. Больной Д. Перелом лобной кости, перелом верхней стенки орбиты, оскольчатый перелом верхней челюсти, перелом костей носа. Рентгеновская компьютерная томография черепа. Обзорная рентгенография черепа
А. Рентгеновская компьютерная томограмма черепа при поступлении.
Б. Рентгенограмма после оперативного лечения
Результаты лечения оценивали на основании клинического осмотра, жалоб, объективизировали лучевыми методами исследования. Хорошими результатами считали анатомичное стояние отломков, отсутствие костных дефектов, восстановление косметического благообразия лица, отсутствие нарушения функции в виде нарушения мимики, чувствительности, когнитивных расстройств. К удовлетворительным результатам относили анатомичное восстановление отломков костей верхней зоны лица и мозгового отдела черепа при нарушении косметических норм лица и сохранении функций. Неудовлетворительными результатами считали сохранившиеся костные деформации, костные дефекты, изменение эстетики лица, нарушение функций. Хорошие клинические, эстетические и функциональные результаты достигнуты у 387 (83,8%) пострадавших, удовлетворительные – у 72 (15,6%), неудовлетворительные – у 3 (0,6%). В случае неудовлетворительного результата после купирования проявлений острой черепно-мозговой травмы проводили повторные операции, направленные на устранение дефекта.
Дальнейшая терапия, помимо традиционного медикаментозного лечения, осуществлялась совместно с нейрохирургом, неврологом, психиатром и была направлена на коррекцию психофизиологического статуса и лечение травматических мозговых дисфункций
Результаты исследования и их обсуждение. Анализ результатов обследования и лечения больных с повреждениями верхней зоны лица при сочетанной черепно-челюстно-лицевой травме позволил разработать и определить рабочую классификацию повреждений верхней зоны лица.
Классификация повреждений верхней зоны лица у больных с черепно-челюстно-лицевой травмой.
1. Изолированные переломы верхней стенки орбиты.
2. Сочетанные переломы верхней стенки орбиты.
А) Переломы верхней стенки орбиты в сочетании с переломами надбровной дуги.
Б) Переломы верхней стенки орбиты в сочетании с переломами надбровной дуги и передней стенки лобной пазухи.
В) Переломы верхней стенки орбиты в сочетании с переломами надбровной дуги, передней стенки лобной пазухи и лобной кости.
3. Изолированные переломы надбровной дуги.
4. Сочетанные переломы надбровной дуги.
А) Переломы надбровной дуги в сочетании с переломами
передней стенки лобной пазухи.
Б) Переломы надбровной дуги в сочетании с переломами передней стенки лобной пазухи и верхней стенки орбиты.
В) Переломы надбровной дуги в сочетании с переломами передней стенки лобной пазухи и лобной кости.
Г) Переломы надбровной дуги в сочетании с переломами передней стенки лобной пазухи, лобной кости и верхней стенки орбиты.
5. Изолированные переломы передней стенки лобной пазухи.
6. Сочетанные переломы передней стенки лобной пазухи.
А) Переломы передней стенки лобной пазухи в сочетании с переломами надбровной дуги.
Б) Переломы передней стенки лобной пазухи в сочетании с переломами надбровной дуги и верхней стенки орбиты.
В) Переломы передней стенки лобной пазухи в сочетании с переломами лобной кости.
Г) Переломы передней стенки лобной пазухи в сочетании с переломами лобной кости, надбровной дуги и верхней стенки орбиты.
7.Переломы верхней зоны лица в комбинации с переломами средней и нижней зон лица.
На основании данных представленной классификации выявляется необходимость лечения травматических деформаций указанной области лица бригадой специалистов нейрохирургического, челюстно-лицевого профилей и других смежных специалистов, что позволяет обеспечивать положительные результаты, своевременную реабилитацию, снижает время нетрудоспособности и инвалидизации.
Выводы. Многолетний опыт работы нашей клиники позволил разработать рабочую классификацию повреждений верхней зоны лица у больных с черепно-челюстно-лицевой травмой. Представленная классификация дает возможность оптимизировать хирургическое лечение пострадавших с сочетанной черепно-челюстно-лицевой травмой и выработать тактику последующего консервативного лечения, достигнув высоких эстетических и функциональных результатов. Мультидисциплинарный подход к лечению переломов и травматических деформаций верхней зоны лица при одновременной адекватной терапии черепно-мозговой травмы в структуре сочетанных черепно-челюстно-лицевых повреждений является наиболее эффективным методом ведения данной категории больных. Лечение данной категории больных следует проводить в условиях многопрофильной клиники, оснащенной современным оборудованием, при равноправном привлечении к диагностике и лечению нейрохирургов,челюстно-лицевых хирургов, реаниматологов, неврологов, функциональных диагностов.
Библиографическая ссылка
Степанов И.В., Дмитриев В.В., Подопригора А.В. ПРАКТИЧЕСКИЙ ОПЫТ ЛЕЧЕНИЯ ПЕРЕЛОМОВ И ДЕФОРМАЦИЙ ВЕРХНЕЙ ЗОНЫ ЛИЦА ПОСТРАДАВШИХ С СОЧЕТАННЫМИ ЧЕРЕПНО-ЧЕЛЮСТНО-ЛИЦЕВЫМИ ПОВРЕЖДЕНИЯМИ // Современные проблемы науки и образования. – 2019. – № 1.;
URL: https://science-education.ru/ru/article/view?id=28597 (дата обращения: 16.04.2021).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Перелом скуловой кости и скуловой дуги – одно из самых частых повреждений костной ткани лица. При этом визуально патология видна практически сразу. А эффективность лечения и риск осложнений варьируются в зависимости от того, когда вы обращаетесь за медицинской помощью.
Анатомические особенности скуловой кости
Скуловая кость – это парный лицевой сегмент. Он состоит из толстой ткани с пористой структурой. Условно кость делится на 3 части:
- Боковая или скуловая. Деталь имеет выпуклую, четырехугольную форму. Передний край упирается снизу в скуловой отросток верхней челюсти. Верхняя часть соединяется с скуловым отростком лобной кости. Задний отдел находится в непосредственной близости от подъязычного крыла. Нижний рог образуется из височного отростка, образуя с ним скуловую дугу. Через доступное отверстие проходит скуловой нерв.
- Окуларис. Принимает участие в формировании дна глазничной стенки. В этой части есть отверстие, через которое проходит скуловой нерв.
- Временный. Находится рядом с височной ямкой. Через его отверстие проходит седалищно-нижнечелюстной нерв.
При переломах скуловой кости нервные окончания, проходящие в этой части лица, часто повреждаются.
Причины
Причин травм может быть бесчисленное множество. Все их можно разделить на следующие типы:
- Спорт и дом;
- Производство;
- Транспорт (аварии).
Чаще всего перелом скуловой кости происходит в результате сильного удара по этой области.
Это может быть умышленная пощечина кулаком или твердым предметом по лицу, а также неудачное падение головы на твердую поверхность.
Классификация и виды перелома скуловой кости
Травмы классифицируются по нескольким параметрам. Однако основной характеристикой травмы является анализ имеющихся повреждений. По этой классификации травма бывает:
- Перелом скуловой кости. Патология может протекать без осложнений или сопровождаться смещением поврежденного костного фрагмента и нарушением целостности стенок гайморовой пазухи.
- Нарушение целостности скуловой дуги. Повреждение может происходить со смещением или без него.
- Одновременный перелом скуловой кости и скуловой дуги. Поражения могут протекать без осложнений, с вывихом фрагментов или сопутствующей травмой гайморовой пазухи.
При рекомендации лечения переломов учитываются не только первичные, но и вторичные характеристики повреждений.
Второстепенная классификация травм
При переломах скуловой кости тяжесть травмы зависит от типа травмы. Согласно этой классификации переломы делятся на:
- Открыто. Наблюдается повреждение кожи. Часть сломанной кости выходит из раны;
- Закрыто. Нет глубоких повреждений целостности кожи лица;
- Линейный. По кости проходит перелом, который выглядит как глубокий перелом;
- Осколки. При поломке образуется большое количество мусора.
Сложнее всего лечить нарушение целостности тканей, в результате которого кость распадается на мелкие фрагменты.
Также существует классификация давности перелома:
- Свежий. С момента получения травмы до контакта с хирургом-травматологом прошло не более 10 дней;
- Старение. С момента появления патологии прошло от 10 дней до 1 месяца;
- Неправильно зажитый и незаживающий перелом. С момента поломки прошло более 30 дней.
Эта классификация используется, когда жертва обращается за медицинской помощью, и определяет вероятность будущих осложнений.
Перелом скуловой кости: симптомы
Основные симптомы перелома скуловой кости имеют своеобразную яркую симптоматику. Патология проявляется так:
- Невыносимая резкая боль при попытке открытьрот;
- Затруднение при движении нижней челюсти не только вверх-вниз, но и в стороны;
- Носовое кровотечение;
- Белое кровоизлияние в глаз;
- Сниженная четкость зрения, часто у пострадавшего начинается двоение в глазах;
- Отек тканей вокруг глаз и вокруг скул;
- Синяки на лице возле скул и под веком;
- На месте травмы четко пальпируется выступ сломанной кости.
Резкая боль и кровотечение из носа – признаки перелома скуловой кости
При травме подглазничного нерва общие симптомы перелома сопровождаются онемением кожи вокруг скул, под глазами и на носу. Также может развиться синдром Пурчера. Эта патология приводит к резкому ухудшению зрения пациента через 2 дня после травмы, к дистрофии сетчатки, а в некоторых случаях к гибели зрительного нерва.
При смещении переломов костей челюсти к основным симптомам патологии добавляется резкое изменение формы лица на стороне травмы.
Оказание первой помощи
Первая доврачебная помощь заключается в облегчении состояния пациента и, в случае открытого перелома, предотвращении инфицирования раны. Для этого необходимо принять следующие меры:
- В случае открытого перелома промыть рану медицинским дезинфицирующим раствором. Для этого подходят хлоргексидин, перекись водорода и этиловый спирт. Важно следить за тем, чтобы жидкость не попала в глаза пострадавшему. Также не трите раненую область. Допускается только слегка протереть края раны чистой тканью или марлей, обильно смоченной дезинфицирующим средством. Затем рану осторожно и свободно закрывают стерильной марлевой повязкой.
- Пациента следует сесть и успокоить.
- Примените холод, обернув источник холода чистой тканью. Это необходимо для предотвращения обморожений и кожных инфекций в случае незначительного повреждения целостности кожи. В случае закрытых переломов холод следует прикладывать непосредственно к месту травмы. В случае открытого перелома облегчение можно получить, периодически прикладывая источник холода в 3-5 см от края раны.
Транспортировка в больницу должна осуществляться сидя или пешком.
Диагностика
Диагностика переломов костей и надбровных дуг проходит в два этапа:
- Осмотр хирурга-травматолога с записью жалоб пострадавшего;
- Проведение рентгенографии.
Рентгенологическое исследование применяется для определения степени перелома скуловой кости, а также наличия отломков и смещений. При наличии патологии нижняя и внешняя кромка глазного яблока на рентгенограмме имеет сплошные очертания, а гайморовая пазуха непрозрачна.
Способы и методы лечения
Лечение травмы подбирается в зависимости от типа и степени тяжести травмы. Терапия может проводиться следующим образом:
- Консервативное лечение;
- Хирургическое лечение.
В большинстве случаев эти переломы лечат хирургическим путем, и тип операции зависит от места и сложности травмы.
Консервативное лечение
Консервативное лечение проводится при линейных переломах и нарушении целостности кости без смещения. Терапия состоит из таких мероприятий и процедур:
- Прием противовоспалительных препаратов (НПВП) и препаратов с обезболивающим действием. Выбор препарата производится индивидуально и зависит от общего состояния здоровья пациента и интенсивности болей. Обычно используются инъекции ибупрофена, комбинации Анальгина с Димедролом, Кетопрофеном, Кетановым и Диклоберлом;
- Прием витаминов путем инъекций;
- Обеспечение полноценного отдыха;
- Участие в физиотерапевтических процедурах. Это может быть лазерная терапия, кварцевая терапия, электрофонофорез, ударно-волновая и магнитотерапия.
До полного соединения костных тканей питание должно быть только жидким. Прием пищи происходит через трубочку.
Хирургическое лечение
Хирургическое лечение переломов костей и надбровных дуг проводится как при наличии костных отломков, так и при вывихах. Во время манипуляции кость помещается в естественное положение, а существующие фрагменты удаляются.Операцию можно выполнить одним из следующих способов:
Маларчук-Хадарович;
- Дубов;
- Казанианский;
- Лимберг;
- Duchant;
- Кин.
- Выбор конкретного метода репозиции костной ткани и лечения переломов зависит от характера травмы.
Применяется как при свежих переломах, так и при лечении старых. Манипуляция осуществляется с помощью специального крючка. Кончик крючка осторожно вводится под скуловую кость и захватывается. С помощью специального рычага кость с отломком подтягивается до естественного положения.
Метод Маларчука-Хадаровича
Применяется при повреждении стенок гайморовых пазух. Для проведения манипуляций в ротовой полости слизистую оболочку рассекают через верхнюю дугу от центрального зуба до второго моляра. Затем обнажается верхнечелюстная пазуха, и поврежденная кость возвращается в ее естественное положение. Фрагменты фиксируются с помощью искусственной втулки.
Метод Дубова
Во время процедуры в нос в нос вставляется ватный диск, тщательно пропитанный йодоморфом. Кончик ватного тампона должен находиться вне рта. После закрытия рта тампон оставляют на 2 недели.
Применяется в особо тяжелых случаях, когда перелом сопровождается множеством мелких осколков. Под общей анестезией делается разрез в области нижнего века. Часть скулы и край глазного яблока должны быть обнажены.
Метод Казаньяна
В поврежденной кости прорезаются каналы, по которым пропускается металлическая проволока. Его внешний конец загибают в виде петли или крючка и фиксируют в сердцевине специальной гипсовой шапочки. Эти манипуляции помогают зафиксировать перелом кости челюсти в положении, необходимом для сращивания.
Этот метод очень часто используется при незначительных травмах. Во время процедуры пострадавший лежит, повернув голову таким образом, чтобы место ранения находилось сверху. С помощью специального крючка в месте ушиба прокалывается кожа, и крючок спускается до кости. Устройство помещают под поврежденную кость и зацепляют.
Метод Лимберга
Затем крючок поворачивают на 90 ° так, чтобы острый край крючка оказался на внутренней стороне кости. В этом положении сломанная часть костей в ухе подтягивается вверх, пока вы не услышите щелчок. При этом оттяните сломанный элемент в сторону, противоположную его смещению.
Применяется при неосложненных переломах. Под общим наркозом специальными острыми пинцетом в месте травмы производится прокол кожи. Те же щипцы используются для захвата кости и перемещения ее в правильное положение.
Метод Дюшанта
Он используется при травмах, когда скула полностью отделена от остальной кости. Для разреза ткани, окружающей кость, используется специальный скуловой альвеолярный гребень. Подъемник Карапета помещается под отрубленную кость, и элемент возвращается в свое естественное положение путем движения вперед и наружу.
Метод Кина
Реабилитация проводится только после полного заживления имеющегося перелома скуловой кости и скуловой дуги.
Перелом скуловой кости: реабилитация
В период реабилитации следует забыть о жесткой и жесткой пище.
Рацион должен быть хорошо сбалансированным и содержать большое количество молочных продуктов и продуктов, богатых кальцием;
Восстановительная методика при этом заключается в соблюдении таких правил:
- В течение первых 1-2 месяцев пища должна быть мягкой и преимущественно жидкой;
- Рекомендуется периодическое пережевывание мягкой жевательной резинки для развития челюсти;
- Участие в физиотерапевтических процедурах. Применяют магнитотерапию, кварцевую терапию, электрофорез. Во время кварцевой терапии крайне важно защищать глаза специальными очками. В противном случае велик риск ожога сетчатки.
- При правильной реабилитации практически все последствия для костей и зубных рядов излечиваются за 1,5-2 месяца. Не вылечить только отслойку сетчатки.
Такие осложнения являются последствиями травмы скулы, при которой ломаются костные ткани:
Перелом скуловой кости: осложнения
Изменение формы скуловой кости, что приводит к искажению лица;Развитие воспалительных процессов бактериального и гнойного характера;
- Возникновение патологической рецессии или контрактуры нижней челюсти.При осложнениях этого типа движения челюсти пациента сильно ограничены или полностью отсутствуют;
- Слепота или невозможность двигать глазным яблоком.Появляется в результате повреждения нервных окончаний;
- Развитие хронического синусита.
- Осложнения, связанные с переломом скуловой кости, развиваются в основном при слишком раннем обращении за медицинской помощью.Иногда в результате хирургического вмешательства могут появиться неприятные последствия в виде воспалительных процессов.
Источник
