Перелом медиального мыщелка локтя
Рентгенограмма, КТ, МРТ, УЗИ при переломе медиального мыщелка локтевого сустава
а) Определения:
• Внутрисуставной перелом через медиальный мыщелок плечевой кости → дистальная суставная поверхность или ростковая пластинка:
о Кроме переломов, захватывающих только внесуставную часть мыщелка
о Кроме переломов, захватывающих оба мыщелка
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Прямая линия перелома, проходящая через медиальный мыщелок плечевой кости → локтевой сустав
• Локализация:
о Медиальный мыщелок дистального эпиметафиза плечевой кости
• Размер:
о Могут образоваться отломки от малого до большого размера
о Мелкие отломки, исходящие из внесуставного надмыщелка, относятся к другому повреждению
• Морфология:
о Как правило, косой/неравномерный по ориентации
о Переходит на суставную поверхность дистального эпиметафиза плечевой кости:
– Медиальнее латерального блокового гребня
– Латеральнее латерального блокового гребня
– Дети: линия перелома проходит через эпифизарный хрящ дистального эпиметафиза плечевой кости (повреждение Салтера-Харриса IV типа):
В некоторых случаях эпифиз не захватывается (Салтера-Харриса I)
(Слева) На передне-задней рентгенограмме перелома медиального мыщелка у годовалого ребенка визуализируется линия перелома, идущая к латеральной суставной поверхности плечевой кости. Место перехода на суставную поверхность у маленького ребенка невозможно увидеть только при МРТ или УЗИ. Это повреждение Милча II.
(Справа) У девушки 29 лет с ювенильным идиопатическим артритом в передне-задней проекции определяется перелом медиального мыщелка, переходящий на суставную поверхность. Массивные эрозии и деформации у пациентки связаны с длительным артритом.
2. Рентгенография при переломе медиального мыщелка локтевого сустава:
• Взрослые:
о Прямая линия перелома, проходящая через медиальный мыщелок плечевой кости
о Лучшая визуализация в передне-задней проекции
о Острая травма → положительный симптом жировой подушки
• Дети:
о Часто виден только мелкий отломок кости, отделенный от медиального мыщелка плечевой кости проксимальнее ростковой зоны
о Величина отломка на рентгенограмме может быть << истинного размера повреждения:
– Переход линии перелома через хрящевой эпифиз не очевиден на рентгенограммах
о Острая травма → положительный симптом жировой подушки
3. КТ при переломе медиального мыщелка локтевого сустава:
• Более информативна у взрослых, чем у детей
• Косая линия просветления, идущая от суставной поверхности дистального эпиметафиза плечевой кости → медиальный мыщелок плечевой кости
• Захват латеральной стенки блока является важным признаком при определении стабильного локтевого сустава:
о Медиальнее латерального блокового гребня→ стабильный
о Латеральнее латерального блокового гребня → нестабильный
4. МРТ при переломе медиального мыщелка локтевого сустава:
• Линия перелома в латеральном мыщелке плечевой кости: ↓ сигнал на всех МР частотах
• Окружающий костный мозг характеризуется ↓ сигналом на Т1ВИ и ↑ сигналом на Т2ВИ
• МРТ имеет решающее значение при определении размера повреждения у детей с неоссифицированным дистальным эпифизом плечевой кости:
о Не следует недооценивать истинный размер повреждения, исходя из величины костного отломка на рентгенограммах
о Определяет поражение ростковой зоны
5. УЗИ при переломе медиального мыщелка локтевого сустава:
• Кроме того, может использоваться для оценки степени повреждения эпифиза у детей
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Острая травма: рентгенография:
– Три проекции
о КТ: величина перелома, отношение и положение различных отломков у взрослых
о МПРТ: величина повреждения через неоссифицированный дистальный эпифиз плечевой кости у детей
• Рекомендации по протоколу:
о Начинают со стандартных рентгенограмм локтевого сустава:
– Передне-задняя и боковая проекции являются обязательными
– Косая проекция полезна при переломах без смещения
о КТ:
– Наиболее полезна у детей
– Полезна для характеристики:
Точных плоскостей перелома
Локализации перелома относительно латерального блокового гребня
Отклонения суставной поверхности
Смещения отломков
Ротации отломков
– Необходимы тонкие срезы в истинной осевой плоскости
– Реформатирование в истинной сагиттальной и истинной фронтальных плоскостях
о МРТ:
– Наиболее информативна у детей
– На фронтальных и сагиттальных Т2-взвешенных изображениях с жироподавлением лучше видны плоскости сложного перелома:
Захват латерального блокового края
– ↑ Т2 сигнал в ростковой зоне указывает на повреждение Салтера-Харриса
– Переход перелома на или через дистальный суставной хрящ
– Как правило, дает более полную картину для хирургов, чем УЗИ; УЗИ используют при невозможности выполнения МРТ
(Слева) Фронтальная КТ с реформатированием у этой же пациентки помогает лучше оценить суставную поверхность. Перелом медиального мыщелка переходит на сустав латеральнее латерального блокового гребня, что относит его к повреждению Милча II типа, подразумевающее нестабильность. Кроме этого, при КТ была детально визуализирована деформация сустава.
(Справа) На передне-задней рентгенограмме у мужчины 60 лет с хронической болью в локтевом суставе можно видеть хроническое несрастание перелома медиального мыщелка. В локтевом суставе имеются легкие дегенеративные изменения.
в) Дифференциальная диагностика перелома медиального мыщелка локтевого сустава:
1. Межмыщелковый перелом:
• Линия перелома обычно проходит между мыщелками и переходит на диафиз плечевой кости в виде буквы Y или Т
• Чаще у взрослых
2. Двухмыщелковый перелом:
• Обычно в виде буквы Y, которая разделяет оба мыщелка от диафиза плечевой кости
• Чаще у взрослых
3. Чрезмыщелковый перелом локтевого сустава:
• Поперечный перелом обеих мыщелков плечевой кости с сохранением суставной поверхности
• Чаще у детей раннего возраста
4. Вывих предплечья:
• Отсутствие сопоставления эпифизов локтеплечевого и лучеголовчатого суставов
• Может быть сочетаться с другими переломами
5. Механизм вальгусного давления/локтевой сустав игрока малой лиги:
• Внесуставное повреждение вследствие вальгусного давления
• Отломок может быть очень маленьким
• Захватывает медиальный надмыщелок, а не мыщелок
(Слева) На фронтальной МРТ Т1ВИ у этого же пациента визуализируется отломок медиального мыщелка под кортикальным слоем, связанный с передним пучком локтевой коллатеральной связки.
(Справа) На осевой МРТ Т2ВИ FS у этого же пациента определяется отек костного мозга в отломке или в прилежащем нативном медиальном мыщелке. В суставе незначительное количество жидкости.
г) Патология:
1. Общая характеристика:
• Этиология:
о Может возникать в результате падения на вытянутую руку с вальгусным положением локтевого сустава
о Падение на локтевой отросток, когда локтевой отросток вклинивается в медиальный мыщелок
о Отрыв мыщелка вследствие сильного сокращения сгибателя и пронатора (нечастый)
2. Стадирование, градации и классификация перелома медиального мыщелка локтевого сустава:
• Классификация Милча:
о Прогнозируется стабильность локтевого сустава на основании повреждения латерального блокового гребня
о Милч I:
– Перелом переходит на локтевой сустав медиально от латерального блокового гребня
– Срединно-боковая стабильность локтевого сустава сохраняется
– IV тип Салтера-Харриса
– Более частый тип, чем Милч II
о Милч II:
– Перелом переходит на локтевой сустав у или латерально от латерального блокового гребня
– Срединно-боковая нестабильность локтевого сустава
– II или IV тип Салтера-Харриса
– Менее частый, чем Милч I
• Классификация Кифойла:
о На основании смещения отломков медиального мыщелка
о I тип:
– Перелом без смещения через метафиз медиального мыщелка вниз на зону роста
– Повреждения Салтера-Харриса II типа
– Не захватывает дистальный эпифиз плечевой кости или переходит на локтевой сустав
о II тип:
– Перелом без смещения через метафиз и эпифиз медиального мыщелка
– Повреждения Салтера-Харриса IV типа
– Переходит на локтевой сустав
о III тип:
– Смещение отломка перелома
– Кроме того, отломок может быть ротирован
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль и припухлость около локтевого сустава, в частности, в области медиального мыщелка плечевой кости
2. Демография:
• Возраст:
о Пиковая частота: 7-14 лет
о Может встречаться у взрослых
• Эпидемиология:
о Редкий <1% переломов локтевого сустава у детей
3. Течение и прогноз:
• Без лечения → остаточная боль и, вероятно, деформация:
о Особенно, повреждение Милча II
• Осложнения:
о Остеоартрит
о Варусная деформация локтевого сустава
о Замедленное срастание
о Несрастание
о Избыточный рост медиального мыщелка
4. Лечение:
• Зависит от смещения перелома:
о Переломы без смещения → консервативное лечение:
– Закрытая гипсовая лонгета
– КТ для оценки расположения отломка в гипсовой лонгете
о Переломы со смещением (Кифойла III) необходимо репонировать:
– Открытая репозиция и внутренняя фиксация
– Точная репозиция отломка имеет большое значение для достижения хорошего исхода
е) Диагностическая памятка:
1. Следует учесть:
• Повреждение суставного хряща у детей:
о Салтера-Харриса IV
• Повреждение латерального блокового гребня, чтобы отличить стабильное повреждение от нестабильного:
о Перелом медиально гребня – обычно более стабильное повреждение
о Перелом латерально гребня – обычно нестабильное повреждение
2. Советы по интерпретации изображений:
• У детей раннего возраста рентгенограмма может быть неинформативной:
о Истинное повреждение может захватывать суставной хрящ, которое хорошо визуализируется только при МРТ
• Классификация Милча зависит от локализации перелома:
о Медиально от латерального блокового гребня → стабильный локтевой сустав
о Латерально от медиального блокового гребня → нестабильный локтевой сустав
3. Рекомендации по отчетности:
• Необходимо описать наличие или отсутствие повреждения латерального блокового гребня
• Степень смещения и ротация дистального отломка
• Тип перелома Салтера-Харриса (II в сравнении с IV)
ж) Список использованной литературы:
1. Lynsky ML et al: When is a l epicondyle fracture a l condyle fracture? Am J Orthop (Belle Mead NJ). 41 (1 ):24-8, 2012
2. Edmonds EW: How displaced are “nondisplaced” fractures of the l humeral epicondyle in children? Results of a three-dimensional computed tomography analysis. J Bone Joint Surg Am. 92(17):2785-91,2010
3. Louahem DM et al: Displaced l epicondyle fractures of the humerus: surgical treatment and results. A report of 139 cases. Arch Orthop Trauma Surg. 130(5):649-55, 2010
4. Leet Al et al: l condyle fractures of the humerus in children. J Pediatr Orthop. 22(1 ):2-7, 2002
5. Nagi ON et al: Fractures of the l humeral condyle in adults. Singapore Med J. 41 (7):347-51,2000
6. Papavasiliou V et al: Fractures of the l condyle of the humerus in childhood. J Pediatr Orthop. 7(4):421-3,1987
7. Bensahel H etal: Fractures of the l condyle of the humerus in children. J Pediatr Orthop. 6(4):430-3,1986
8. Kilfoyle RM: Fractures of the l condyle and epicondyle of the elbow in children. Clin Orthop Relat Res. 41:43-50, 1965
– Также рекомендуем “Признаки перелома головки мыщелка плечевой кости”
Редактор: Искандер Милевски. Дата публикации: 8.10.2020
Источник
Перелом на уровне локтевого сустава. Перелом мыщелков плечевой кости.
Перелом локтевого сустава не медицинский термин, собственно говоря в суставе может произойти вывих, разрыв связок, а ломаются кости, образующие сустав, в случае локтевого сустава это нижний конец плечевой кости или верхние концы лучевой и локтевой кости.
В этой статье мы рассмотрим один из наиболее тяжёлых переломов данной анатомической области – перелом нижней трети плечевой кости, её мыщелков, участвующих в образовании локтевого сустава.
Переломы нижней трети плечевой кости участвующей в образовании локтевого сустава, или переломы мыщелков плечевой кости является тяжёлой травмой, требующей продуманного хирургического подхода и характеризующейся сложным реабилитационным периодом и часто не удовлетворительными результатами лечения.
Переломы дистального отдела плечевой кости крайне тяжёлые, часто распростряняются на суставную поверхность, состоят из большого количества мелких осколков. В подавляющем большинстве случаев они требуют хирургического лечения, в противном случае крайне высок риск несращения, образования ложного сустава, сращения в порочном положении, посттравматического артроза сустава, контрактуры локтевого сустава.
Анатомия локтевого сустава.
Ваш локтевой сустав состоит из 3 костей: плечевой, лучевой, локтевой. В локтевом суставе осуществляется сгибание и разгибание за счёт движения локтевой кости вокруг блока плечевой кости. Также в локтевом суставе осуществляется ротация или вращение головки лучевой кости, сама лучевая кость при этом как бы перекрещивается с локтевой, при этом происходит ротация предплечья.
Собственно локтевой сустав образован нижним концом плечевой кости и верхними концами локтевой и лучевой кости.
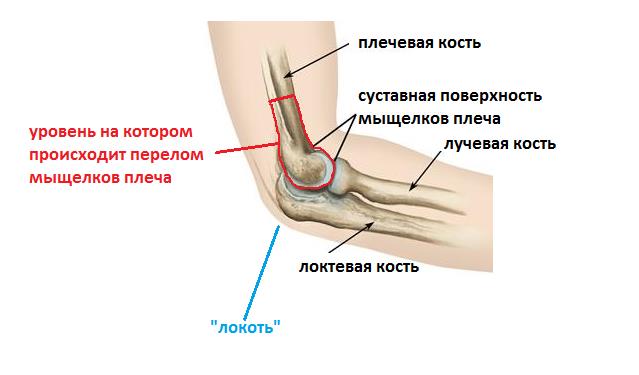
Локтевой сустав удерживается в своём физиологическом положении благодаря архитектуре образующих его костей, суставной капсулы, которая как мешок обволакивает их суставные концы, и большого количества связок. Для переломов нижнего конца плечевой кости, включающих суставную поврехность, характерно наличие большого количества мелких фрагментов.
Такие переломы называют оскольчатыми или мультифрагментарными. В большинстве случаев происходит смещение данных фрагментов относительно друг друга.
Причины перелома нижнего конца плечевой кости.
Наиболее часто такие переломы происходят в результате трёх видов травмы: падение на локтевой сустав, прямой удар, например удар бампером через дверь при ДТП, и падение на прямую отведённую руку, при котором локтевая кость вклинивается в нижний отдел плечевой кости.
В случае когда речь идёт о низкоэнергетическом переломе при обыкновенном падении всегда возникают подозрения относительно остеопороза. Снижение костной плотности приводит к тому что для получения тяжёлого перелома требуется значительно меньшая энергия, которая при отсутствии остеопороза могла бы вызвать лишь ушиб.
Симптомы перелома нижнего конца плечевой кости.
Для переломов нижней трети плеча характерен выраженный болевой синдром. Препятствующий движениям в локтевом суставе, отёк, кровоподтёк, боль при касании, ощущение нестабильности, костный хруст, или крепитация костных отломков, а в редких случаях – выстояние костных фрагментов через кожу – открытый перелом.
При переломах мыщелков плеча существует высокий риск повреждения сосудов и нервов. По этой причине при клиническом осмотре крайне важно оценить чувствительность и пульсацию артерий на уровне предплечья и кисти. При возникновении подозрения на повреждение сосудов или нервов необходимо использовать не инвазивные методы диагностики. Такие как УЗИ. Также необходимо оценить наличие признаков возникновения и нарастания компартмент синдрома на уровне предплечья, при необходимости выполнить фасциотомию.
Внешне определяется выраженный отёк на уровне локтевого сустава и нижней трети предплечья, в первые сутки гематома может быть не видна, но она появляется и нарастает позднее, и может распространяться до пальцев кисти.
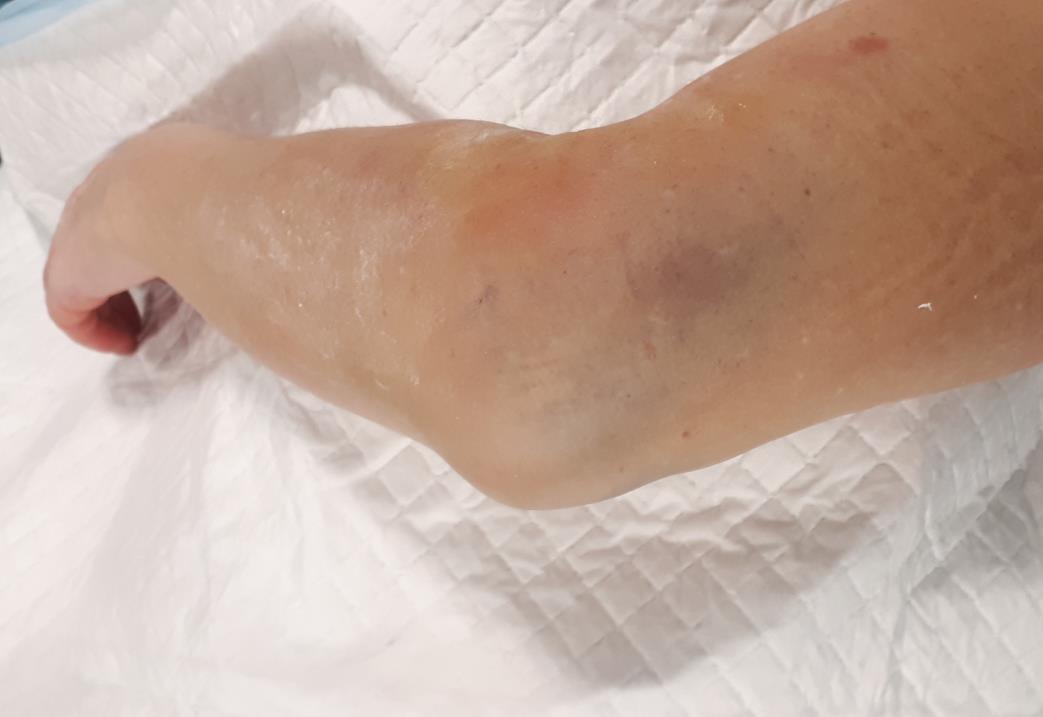
При поступлении такого пациента после наложения временной иммобилизации необходимо отправить пациента на рентгеновские исследования. В большинстве случаев стандартных рентгенограмм может быть достаточно, иногда выполняют КТ когда рентгенологическая картина недостаточно ясна.
Если при клиническом осмотре также определяется боль на уровне предплечья необходимо также выполнить его рентгенограммы на протяжении для исключения переломов и на этом уровне.
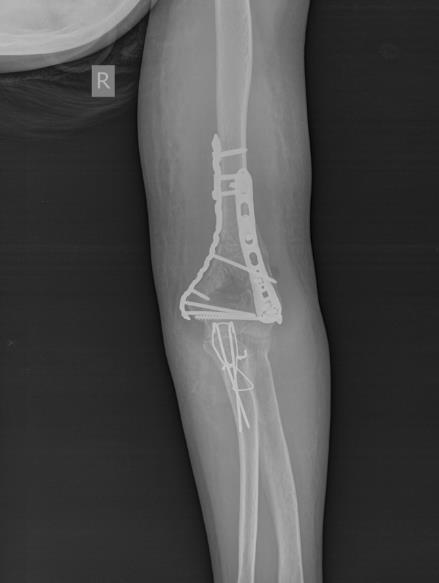
На представленных ниже рентгенограммах локтевого сустава определяется оскольчатый перелом мыщелков левого плеча с 4 большими фрагментами.
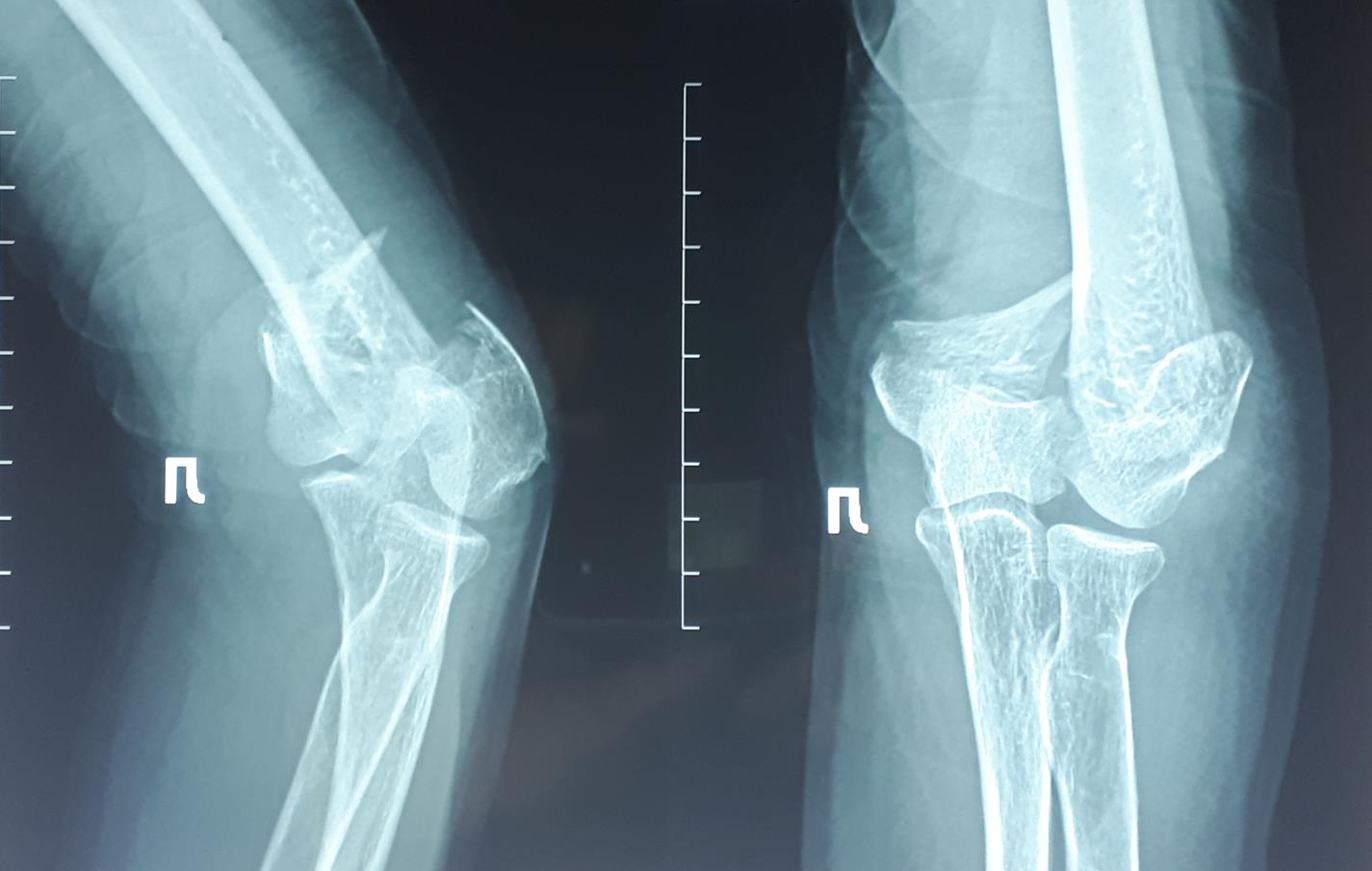
Классификация переломов мыщелков плечевой кости.
Существует несколько различных классификаций переломов мыщелков плечевой кости. Их можно подразделить на надмыщелковые переломы, дистальные одномыщелковыепрееломы, для которых отдельную систему классификации предложил Милч, при этом чаще происходит перелом латерального мыщелка.
Дистальные переломы мыщелков плеча можно подразделить в зависимости от того какие фрагменты образовались при переломе согласно классификации Юпитера. 5 основных суставных фрагментов включают: головочку плеча, латеральный отдел блока, латеральный надмыщелок, постеролатеральный надмыщелок, задний отдел блока, медиальный отдел блока, медиальный надмыщелок.
Классификация переломов мыщелков плечевой кости АООТА
Включает три основных типа – внесуставные, частичные внутрисуставные и внутрисуставные переломы и по три основных подгруппы в каждом типе в зависимости от степени фрагментации отломков, смещения, и вовлечённых структур.
Классификация переломов мыщелков плеча Jupiter более подробно рассматривает различные морфологические типы переломов включающих обе колонны дистального отдела плечевой кости. В ней выделяют следующие типы переломов:
Высокий Т-образный (выше или на уровне верхнего края локтевого отростка)
Низкий Т-образный (на уровне ямки, выше блока)
Y-образный ( 2 косые линии перелома проходят через обе колонны и соединяются на блоке в одну линию)
H – образный (многофрагментарный, блок представляет собой отдельный фрагмент, высокий риск аваскулярного некроза)
Медиальный лямбда-тип – перелом блока и медиальной колонны
Латеральный лямбда тип – перелом блока и латеральной колонны
Патофизиология перелома мыщелков плечевой кости.
В зависимости от положения локтевого сустава во время травмы возможны различные типы переломов. При получении травмы в положении сгибания локтевого сустава менее 90 градусов происходит перелом через латеральный или медиальный мыщелки плечевой кости. При получении прямого удара сзади по разогнутой руке возможен перелом локтевого отростка с или без перелома блока плечевой кости. При падении на руку согнутую более 90 градусов может произойти чрезмыщелковый перелом, при этом часто образуются несколько отдельных фрагментов самого блока плечевой кости. Данный тип повреждения может сопровождаться вывихом локтевого сустава, «ужасной триадой» и «плавающим локтевым суставом».
Прогноз при хирургическом лечении хороший, большинство пациентов восстанавливают до 75% амплитуды движения и силы. При амплитуде движения 30-130 градусов сгибания 75 % удовлетворены лечением.
Хирургическое лечение таких переломов считается одной из сложнейших задач в травматологии, так как переломы данной области характеризуется большим количеством мелких фрагментов, низким качеством кости, сложной анатомической структурой, а для адекватной визуализации требуется выполнение травматичного доступа.
Лечение переломов мыщелков плеча.
При первичном осмотре в приёмном отделении ваш доктор наложит гипсовую повязку для иммобилизации локтевого сустава в нейтральной позиции. Также непосредственно после травмы может быть произведена аппликация льда для уменьшения боли и отёка, введение обезболивающих препаратов.
После этого доктор определит показания для проведения оперативного вмешательства. В подавляющем большинстве случаев переломы мыщелков плеча требуют хирургии.
Консервативное лечение возможно в случаях переломов без смещения. Так же оно становится единственным возможным вариантом в случаях множественной тяжёлой сопутствующей патологии, делающей оперативное лечение слишком рискованным мероприятием.
Консервативное лечение сводится к гипсовой иммобилизации в нейтральном положении, после наступления сращения проводится лечебная физкультура направленная на восстановление амплитуды движений в локтевом суставе.
К сожалению при консервативном лечении переломов мыщелков плечевой кости возможно формирование ложного сустава, контрактуры сустава, сопровождающейся стойким нарушением функции сустава.
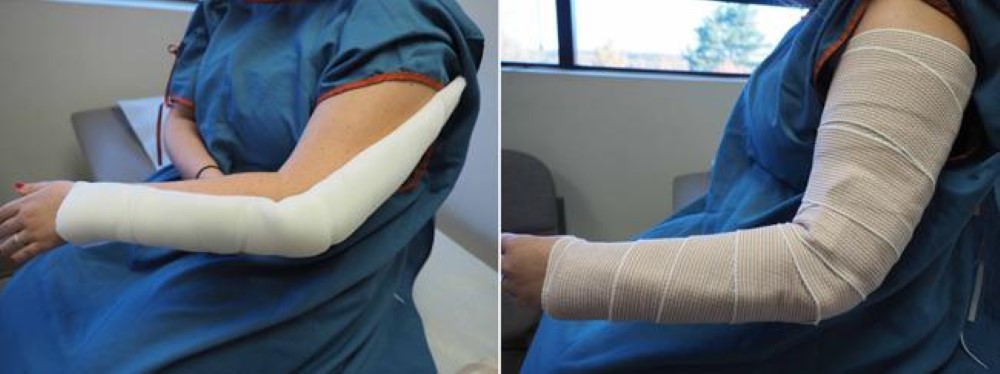
Хирургическое лечение переломов мыщелков плеча.
При наличии необходимого оснащения операционной и адекватных хирургических навыков переломы мыщелков плеча в большинстве случаев требуют оперативного лечения. Операция может быть проведена в положении пациента на животе, на боку, а также в положении на спине при возможности поворота операционного стола вокруг продольной оси на 20-30 градусов.
Для адекватной визуализации чаще всего используется доступ с остеотомией локтевого отростка, так как он обеспечивает максимально хорошую визуализацию как мыщелков плеча так и всего блока плечевой кости. При этом доступе производится шевронная остеотомия локтевого отростка, который после выполнения остеосинтеза мыщелков плеча фиксируется спицами и проволочной петлёй по Веберу.
После выполнения остеотомии и бережной сепарации сухожилия трицепса, необходимо выделить локтевой нерв и взять его на держалку, для профилактики его повреждения при выполнении остеосинтеза.
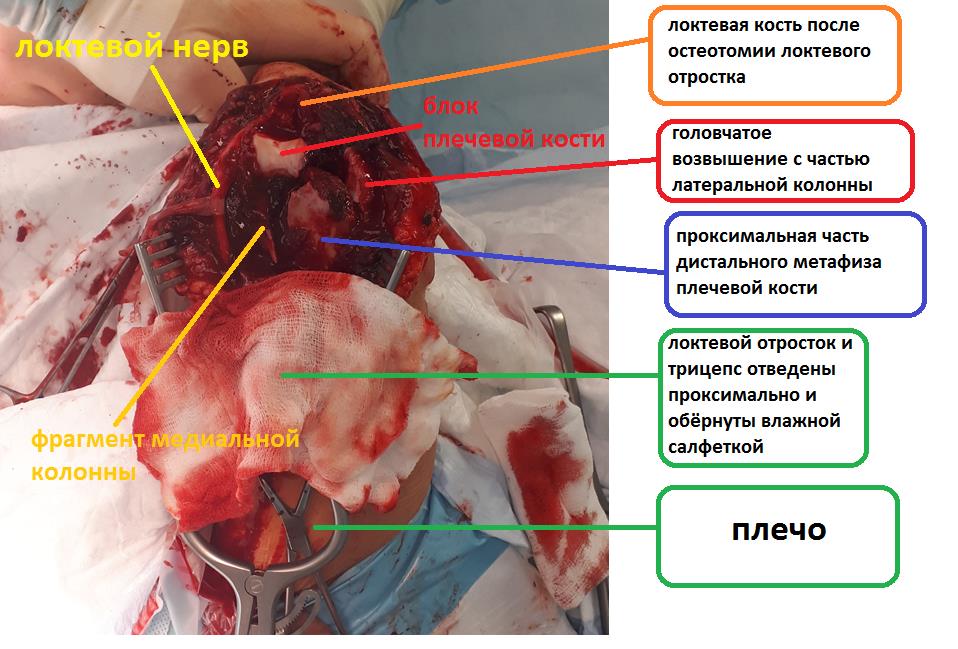
После мобилизации всех отломков становится понятно произошло ли смятие кости, и есть ли возможность адекватного восстановления суставной поврехности, при наличии значительного дефекта кости может потребоваться костная пластика, в случае если этот дефект включает в себя большую часть блока плечевой кости как альтернативный вариант может расматриваться первичное эндопротезирование локтевого сустава.
Мыщелки плеча представляют собой треугольник, стороны которого образованы двумя колоннами и суставной поверхностью, с отверстием для локтевого отростка в центре. При остеосинтезе перелома мыщелков плеча необходимо восстановить все 3 стороны этого треугольника.
В первую очередь восстанавливается суставная поверхность. При отсутсвии сминания кости, или утерянных фрагментов, блок и головчатое возвышение могут быть соединены 2 компрессирующими винтами. Сначала фрагменты временно фиксируются спицами киршнера и костными цапками, так называемая прелиминарная фиксация.
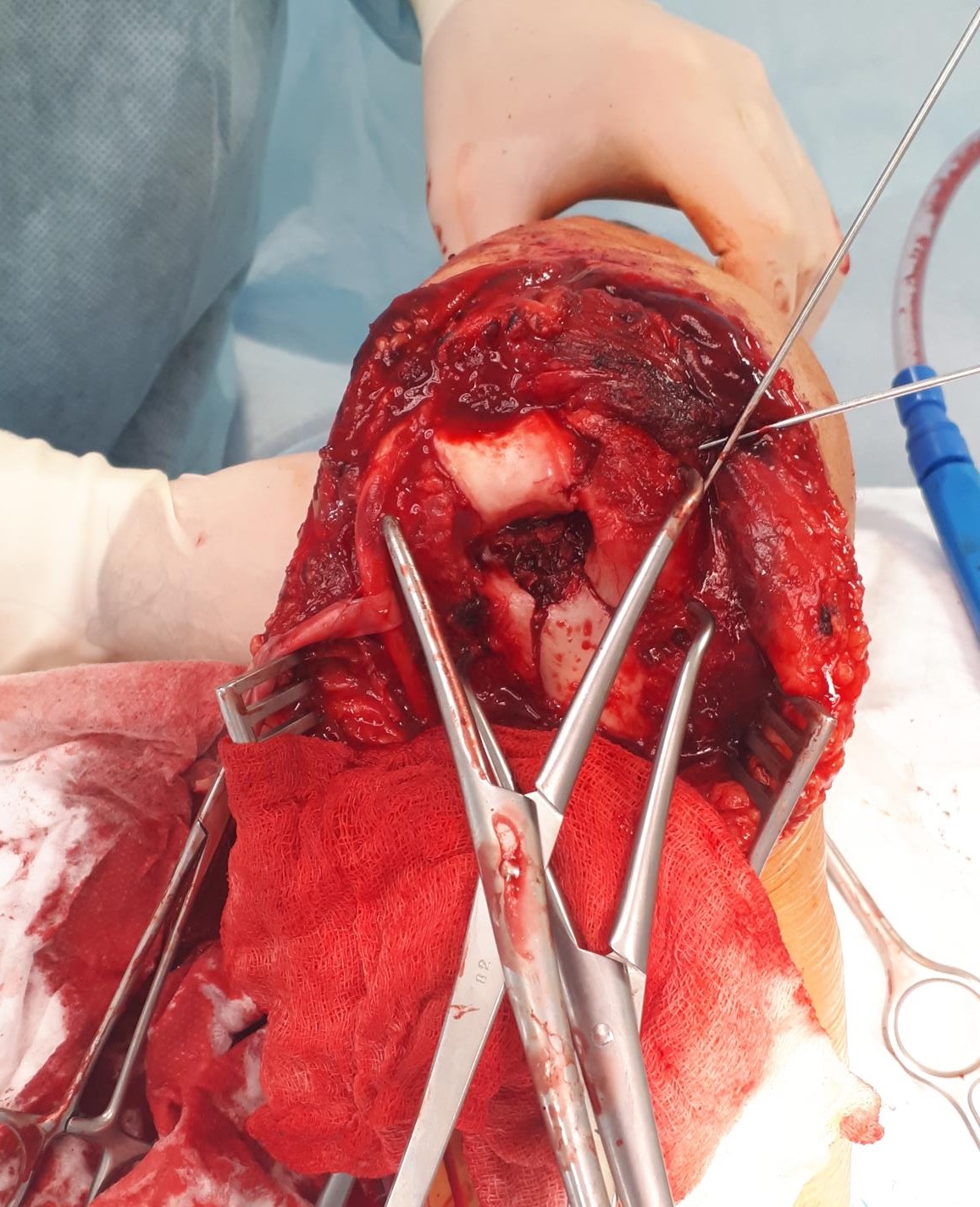
После достижения удовлетворительной репозиции через блок параллельно его длинной оси проводится 1-2 компрессирующих винта.
Следующим этапом уже «собранный» блок фиксируется к медиальной и латеральной колоннам спицами, а потом уже вся эта конструкция при помощи пластин фиксируется к диафизу плечевой кости.
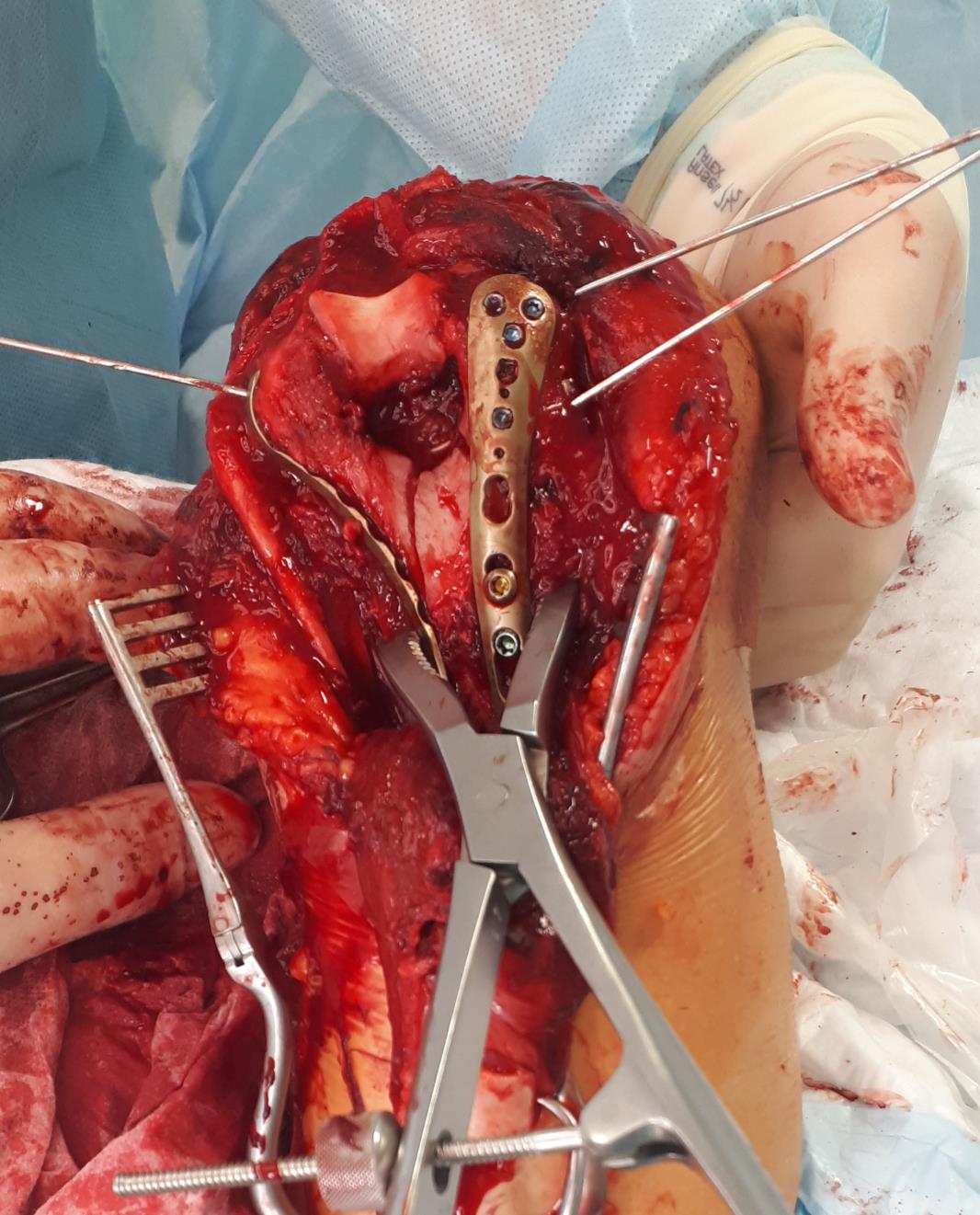
В том случае, когда вы имеете дело с оскольчатым переломом мыщелков плеча, хочется иметь максимально крепкие и надёжные импланты, которые обеспечат максимальную стабильность конструкции даже в условиях остеопорозной, рыхлой кости. Премоделированные анатомичные пластины фирмы Synthes отлично подходят для этой цели.

После установки винтов спицы удаляются, так как они уже выполнили свою функцию. Перелом мыщелков плеча надёжно фиксирован винтами и двумя пластинами с угловой стабильностью.
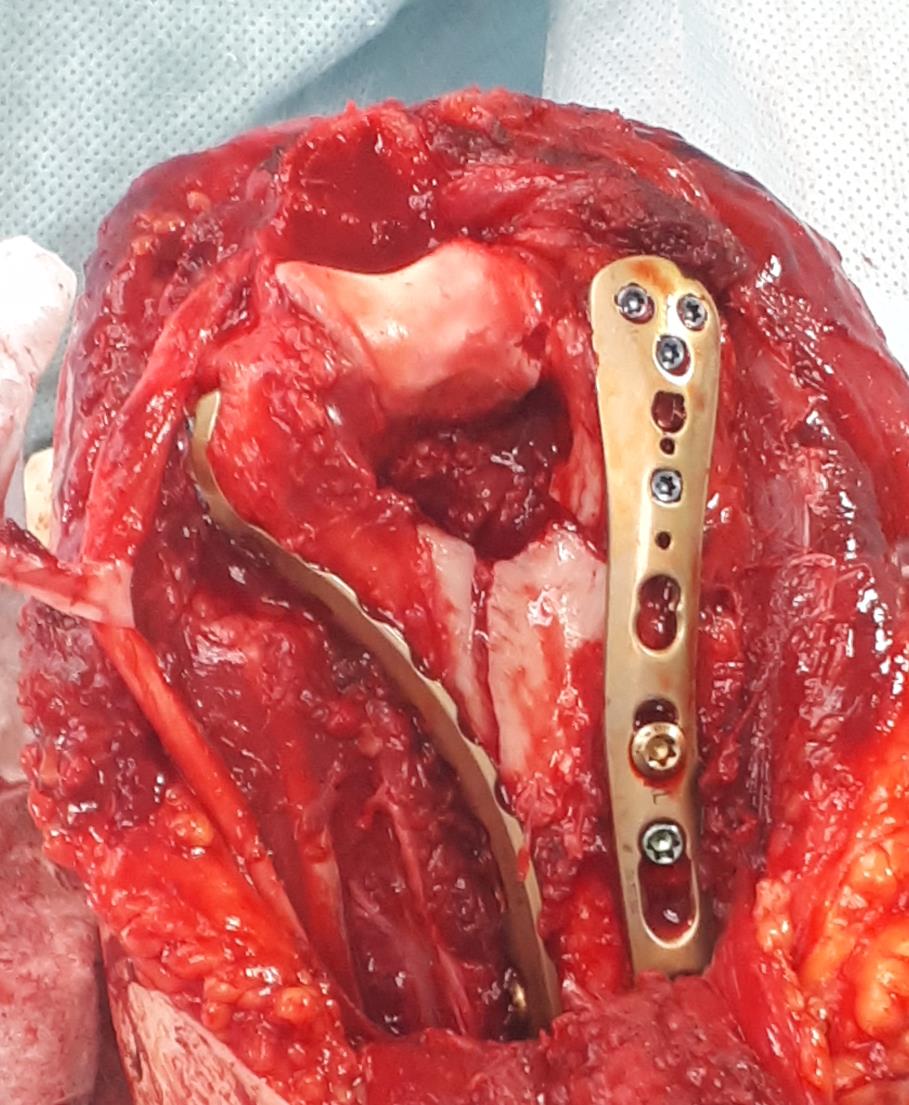
Последним этапом выполняется остеосинтез остеотомированного локтевого отростка спицами и проволочной петлёй по Веберу и послойное ушивание раны.

Такой остеосинтез достаточно надёжен для того, чтобы начать реабилитационные мероприятия уже на следующий день после операции. Ранняя мобилизация локтевого сустава препятствует образованию спаек и позволяет восстановить максимально возможную амплитуду движений в локтевом суставе, что и является целью лечения.
Ещё один клинический пример остеосинтеза тяжёлого перелома мыщелков плеча с использованием пластин с угловой стабильностью Synthes.
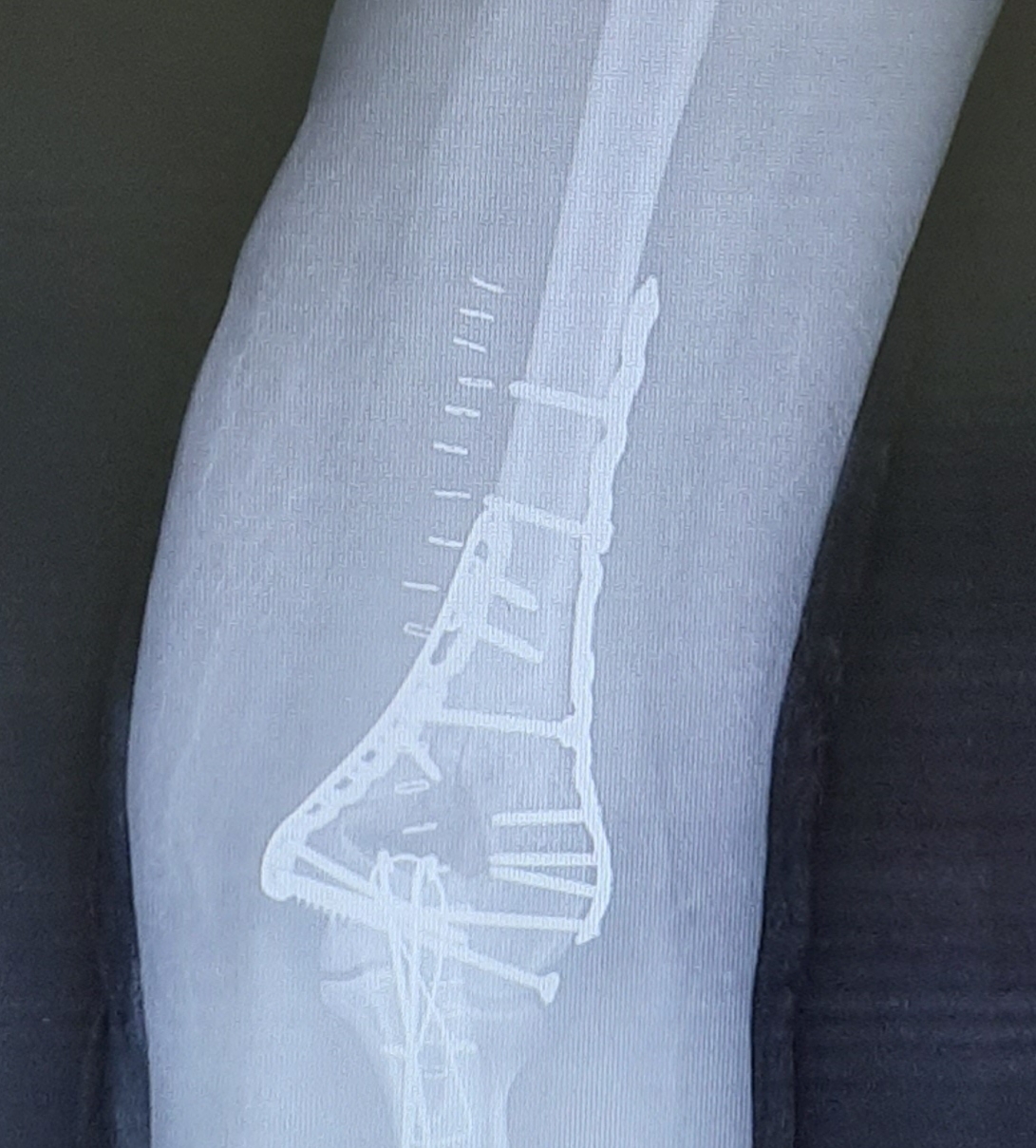
Пациентка Х, 54 лет, получила внутрисуставной Y-образный перелом мыщелков плеча. Смещение костных отломков настолько значительно, что диафиз плечевой кости близок к тому чтобы перфорировать кожу.
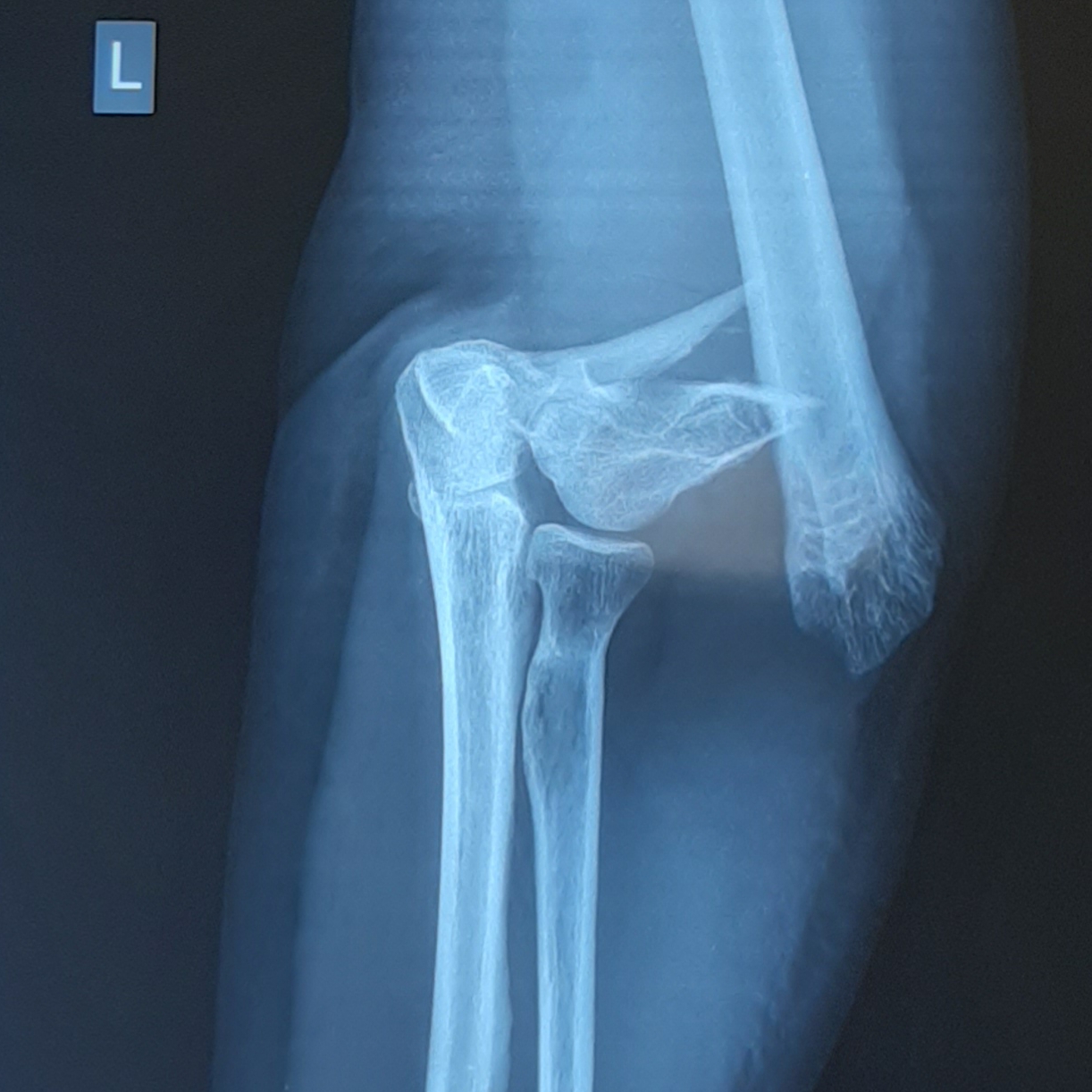
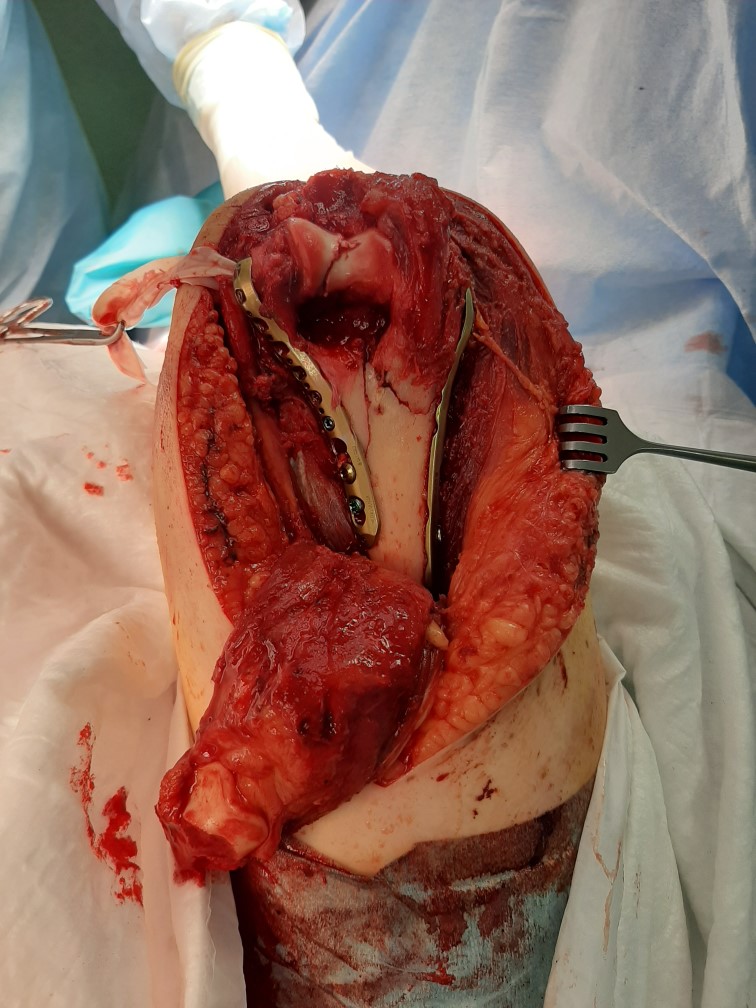
В случае настолько грубого смещения при первичном осмотре целесообразно выполнить анестезию перелома и устранить смещение с фиксацией конечности в задней гипсовой лонгтеной повязке. После обследования и предоперационной подготовки пациентка взята в операционную. Выполнен остеосинтез при помощи пластин с угловой стабильностью Synthes.
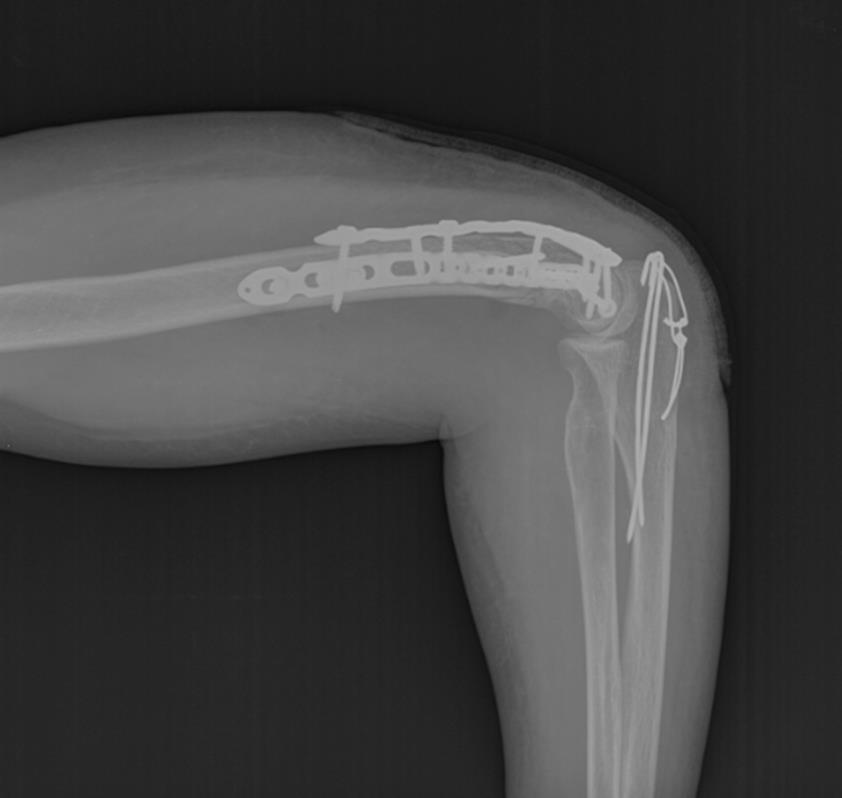
Послеоперационные рентгенограммы показывают, что смещение отломков полностью устранено, нормальные взаимоотношения костей верхней конечности восстановлены.
В ходе операции необходимо оценивать стабильность остеосинтеза к движениям в суставе, так как послеоперационный протокол предполагает раннюю нагрузку уже через 1-2 дня после операции. Ранние движения в суставе препятствуют образованию грубых рубцов и спаек, которые в противном случае могут вызвать стойкое ограничение движений в суставе.
Видео с оценкой движений и стабильности после проведенной операции остеосинтеза.
Возможные осложнения хирургического лечения.
Любая операция имеет риски. При остеосинтезе также существует небольшой риск инфекционных осложнений (менее 1%).
Намного чаще встречается в той или иной степени выраженная контрактура сустава. При амплитуде движений в локтевом суставе более 130-60 градусов результат лечения считается удовлетворительным. Дефицит разгибаниясгибания в 10 градусов обычно вообще не ощущается пациентами в повседневной жизни и может быть расценен как отличный функциональный результат.
Намного реже происходит ятрогенное повреждение сосудов и нервов во время операции. Именно поэтому необходимо всегда выделять локтевой нерв. Так как он непосредственно прилежит к кости и легко может быть травмирован при использовании гоменов, прочих ретракторов и костных цапок.
При недостаточной стабильности конструкции и избыточном скелетировании кости, а так же в случае сопутсвующей сосудистой патологии, курении и наличии других факторов риска возможно «несращение» перелома, лизис блока плечевой кости, формирование ложного сустава. В таких тяжёлых случаях может возникнуть необходимость проведения эндопротезирования локтевого сустава.
Реабилитация после хирургического лечения переломов мыщелков плеча.
Для обезболивания непосредственно после операции целесообразно проведение блока плечевого сплетения с использованием долгоиграющих анестетиков, таких как наропин. Это позволяет полностью нивелировать болевой синдром на последующие 10-15 часов после операции.
В первые 2-3 суток боль может быть довольно интенсивной и потребовать использования наркотических и ненаркотических анальгетиков. По этой причине лучше задержаться в стационаре на это время, а выписываться после того как боль пойдёт на спад. Крайне важно использование льда по 30 минут каждые 3 часа, эта мера эффективна в борьбе с болью и отёком на протяжении последующих недель и даже месяцев после травмы.
Лечебная физкультура под контролем специалиста – реабилитолога начинается уже через день после операции. На протяжении первых 3 недель проводится постепенное восстановление пассивной амплитуды движений. С 4 недели возможно подключение активных движений в локтевом суставе. При благоприятном течении раневого процесса к концу 6 недели удаётся добиться сращения перелома и восстановления практически полной амплитуды.
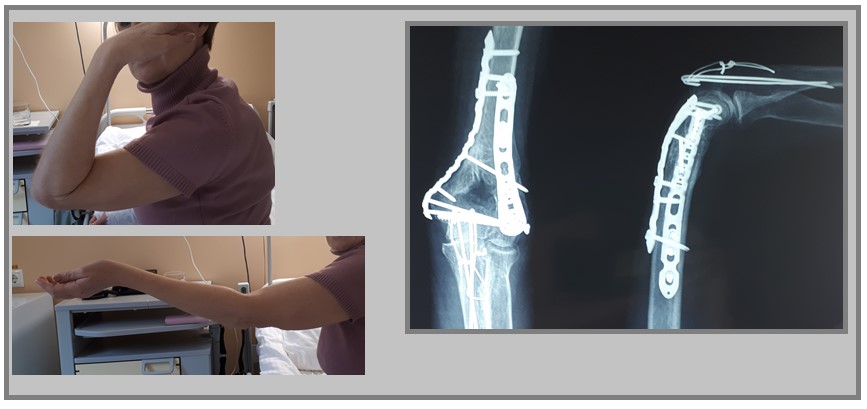
Окончательное сращение и ремоделирование плечевой кости длится 1-2 года, после полного сращения в том случае если металлоконструкции доставляют дискомфорт они могут быть удалены. В большинстве случаев достаточно удалить только спицы и проволоку из локтевого отростка, так как они находятся непосредственно под кожей и могут её сильно раздражать.
Источник
