Перелом медиального мыщелка локтевой кости
Рентгенограмма, КТ, МРТ, УЗИ при переломе медиального мыщелка локтевого сустава
а) Определения:
• Внутрисуставной перелом через медиальный мыщелок плечевой кости → дистальная суставная поверхность или ростковая пластинка:
о Кроме переломов, захватывающих только внесуставную часть мыщелка
о Кроме переломов, захватывающих оба мыщелка
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Прямая линия перелома, проходящая через медиальный мыщелок плечевой кости → локтевой сустав
• Локализация:
о Медиальный мыщелок дистального эпиметафиза плечевой кости
• Размер:
о Могут образоваться отломки от малого до большого размера
о Мелкие отломки, исходящие из внесуставного надмыщелка, относятся к другому повреждению
• Морфология:
о Как правило, косой/неравномерный по ориентации
о Переходит на суставную поверхность дистального эпиметафиза плечевой кости:
– Медиальнее латерального блокового гребня
– Латеральнее латерального блокового гребня
– Дети: линия перелома проходит через эпифизарный хрящ дистального эпиметафиза плечевой кости (повреждение Салтера-Харриса IV типа):
В некоторых случаях эпифиз не захватывается (Салтера-Харриса I)
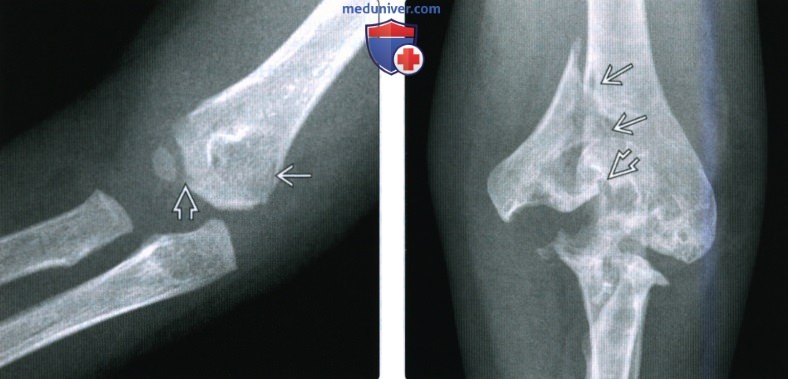
(Слева) На передне-задней рентгенограмме перелома медиального мыщелка у годовалого ребенка визуализируется линия перелома, идущая к латеральной суставной поверхности плечевой кости. Место перехода на суставную поверхность у маленького ребенка невозможно увидеть только при МРТ или УЗИ. Это повреждение Милча II.
(Справа) У девушки 29 лет с ювенильным идиопатическим артритом в передне-задней проекции определяется перелом медиального мыщелка, переходящий на суставную поверхность. Массивные эрозии и деформации у пациентки связаны с длительным артритом.
2. Рентгенография при переломе медиального мыщелка локтевого сустава:
• Взрослые:
о Прямая линия перелома, проходящая через медиальный мыщелок плечевой кости
о Лучшая визуализация в передне-задней проекции
о Острая травма → положительный симптом жировой подушки
• Дети:
о Часто виден только мелкий отломок кости, отделенный от медиального мыщелка плечевой кости проксимальнее ростковой зоны
о Величина отломка на рентгенограмме может быть << истинного размера повреждения:
– Переход линии перелома через хрящевой эпифиз не очевиден на рентгенограммах
о Острая травма → положительный симптом жировой подушки
3. КТ при переломе медиального мыщелка локтевого сустава:
• Более информативна у взрослых, чем у детей
• Косая линия просветления, идущая от суставной поверхности дистального эпиметафиза плечевой кости → медиальный мыщелок плечевой кости
• Захват латеральной стенки блока является важным признаком при определении стабильного локтевого сустава:
о Медиальнее латерального блокового гребня→ стабильный
о Латеральнее латерального блокового гребня → нестабильный
4. МРТ при переломе медиального мыщелка локтевого сустава:
• Линия перелома в латеральном мыщелке плечевой кости: ↓ сигнал на всех МР частотах
• Окружающий костный мозг характеризуется ↓ сигналом на Т1ВИ и ↑ сигналом на Т2ВИ
• МРТ имеет решающее значение при определении размера повреждения у детей с неоссифицированным дистальным эпифизом плечевой кости:
о Не следует недооценивать истинный размер повреждения, исходя из величины костного отломка на рентгенограммах
о Определяет поражение ростковой зоны
5. УЗИ при переломе медиального мыщелка локтевого сустава:
• Кроме того, может использоваться для оценки степени повреждения эпифиза у детей
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Острая травма: рентгенография:
– Три проекции
о КТ: величина перелома, отношение и положение различных отломков у взрослых
о МПРТ: величина повреждения через неоссифицированный дистальный эпифиз плечевой кости у детей
• Рекомендации по протоколу:
о Начинают со стандартных рентгенограмм локтевого сустава:
– Передне-задняя и боковая проекции являются обязательными
– Косая проекция полезна при переломах без смещения
о КТ:
– Наиболее полезна у детей
– Полезна для характеристики:
Точных плоскостей перелома
Локализации перелома относительно латерального блокового гребня
Отклонения суставной поверхности
Смещения отломков
Ротации отломков
– Необходимы тонкие срезы в истинной осевой плоскости
– Реформатирование в истинной сагиттальной и истинной фронтальных плоскостях
о МРТ:
– Наиболее информативна у детей
– На фронтальных и сагиттальных Т2-взвешенных изображениях с жироподавлением лучше видны плоскости сложного перелома:
Захват латерального блокового края
– ↑ Т2 сигнал в ростковой зоне указывает на повреждение Салтера-Харриса
– Переход перелома на или через дистальный суставной хрящ
– Как правило, дает более полную картину для хирургов, чем УЗИ; УЗИ используют при невозможности выполнения МРТ
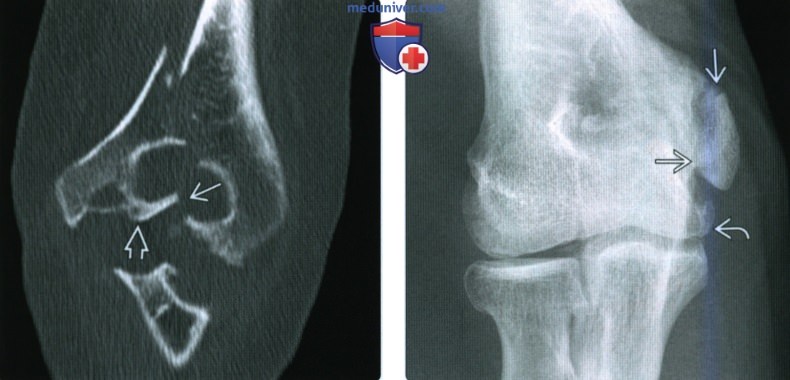
(Слева) Фронтальная КТ с реформатированием у этой же пациентки помогает лучше оценить суставную поверхность. Перелом медиального мыщелка переходит на сустав латеральнее латерального блокового гребня, что относит его к повреждению Милча II типа, подразумевающее нестабильность. Кроме этого, при КТ была детально визуализирована деформация сустава.
(Справа) На передне-задней рентгенограмме у мужчины 60 лет с хронической болью в локтевом суставе можно видеть хроническое несрастание перелома медиального мыщелка. В локтевом суставе имеются легкие дегенеративные изменения.
в) Дифференциальная диагностика перелома медиального мыщелка локтевого сустава:
1. Межмыщелковый перелом:
• Линия перелома обычно проходит между мыщелками и переходит на диафиз плечевой кости в виде буквы Y или Т
• Чаще у взрослых
2. Двухмыщелковый перелом:
• Обычно в виде буквы Y, которая разделяет оба мыщелка от диафиза плечевой кости
• Чаще у взрослых
3. Чрезмыщелковый перелом локтевого сустава:
• Поперечный перелом обеих мыщелков плечевой кости с сохранением суставной поверхности
• Чаще у детей раннего возраста
4. Вывих предплечья:
• Отсутствие сопоставления эпифизов локтеплечевого и лучеголовчатого суставов
• Может быть сочетаться с другими переломами
5. Механизм вальгусного давления/локтевой сустав игрока малой лиги:
• Внесуставное повреждение вследствие вальгусного давления
• Отломок может быть очень маленьким
• Захватывает медиальный надмыщелок, а не мыщелок

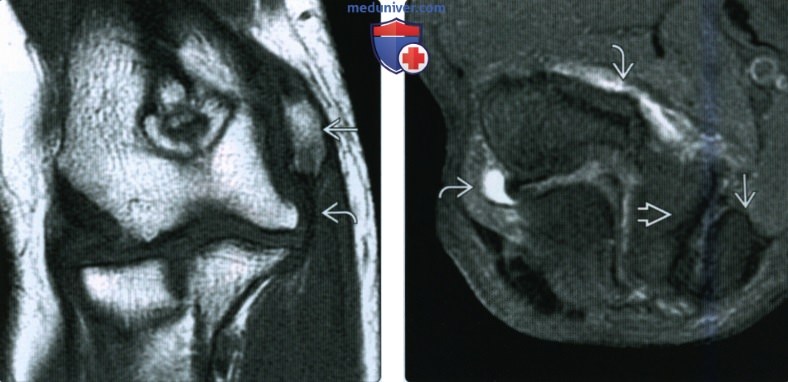
(Слева) На фронтальной МРТ Т1ВИ у этого же пациента визуализируется отломок медиального мыщелка под кортикальным слоем, связанный с передним пучком локтевой коллатеральной связки.
(Справа) На осевой МРТ Т2ВИ FS у этого же пациента определяется отек костного мозга в отломке или в прилежащем нативном медиальном мыщелке. В суставе незначительное количество жидкости.
г) Патология:
1. Общая характеристика:
• Этиология:
о Может возникать в результате падения на вытянутую руку с вальгусным положением локтевого сустава
о Падение на локтевой отросток, когда локтевой отросток вклинивается в медиальный мыщелок
о Отрыв мыщелка вследствие сильного сокращения сгибателя и пронатора (нечастый)
2. Стадирование, градации и классификация перелома медиального мыщелка локтевого сустава:
• Классификация Милча:
о Прогнозируется стабильность локтевого сустава на основании повреждения латерального блокового гребня
о Милч I:
– Перелом переходит на локтевой сустав медиально от латерального блокового гребня
– Срединно-боковая стабильность локтевого сустава сохраняется
– IV тип Салтера-Харриса
– Более частый тип, чем Милч II
о Милч II:
– Перелом переходит на локтевой сустав у или латерально от латерального блокового гребня
– Срединно-боковая нестабильность локтевого сустава
– II или IV тип Салтера-Харриса
– Менее частый, чем Милч I
• Классификация Кифойла:
о На основании смещения отломков медиального мыщелка
о I тип:
– Перелом без смещения через метафиз медиального мыщелка вниз на зону роста
– Повреждения Салтера-Харриса II типа
– Не захватывает дистальный эпифиз плечевой кости или переходит на локтевой сустав
о II тип:
– Перелом без смещения через метафиз и эпифиз медиального мыщелка
– Повреждения Салтера-Харриса IV типа
– Переходит на локтевой сустав
о III тип:
– Смещение отломка перелома
– Кроме того, отломок может быть ротирован
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль и припухлость около локтевого сустава, в частности, в области медиального мыщелка плечевой кости
2. Демография:
• Возраст:
о Пиковая частота: 7-14 лет
о Может встречаться у взрослых
• Эпидемиология:
о Редкий <1% переломов локтевого сустава у детей
3. Течение и прогноз:
• Без лечения → остаточная боль и, вероятно, деформация:
о Особенно, повреждение Милча II
• Осложнения:
о Остеоартрит
о Варусная деформация локтевого сустава
о Замедленное срастание
о Несрастание
о Избыточный рост медиального мыщелка
4. Лечение:
• Зависит от смещения перелома:
о Переломы без смещения → консервативное лечение:
– Закрытая гипсовая лонгета
– КТ для оценки расположения отломка в гипсовой лонгете
о Переломы со смещением (Кифойла III) необходимо репонировать:
– Открытая репозиция и внутренняя фиксация
– Точная репозиция отломка имеет большое значение для достижения хорошего исхода
е) Диагностическая памятка:
1. Следует учесть:
• Повреждение суставного хряща у детей:
о Салтера-Харриса IV
• Повреждение латерального блокового гребня, чтобы отличить стабильное повреждение от нестабильного:
о Перелом медиально гребня — обычно более стабильное повреждение
о Перелом латерально гребня — обычно нестабильное повреждение
2. Советы по интерпретации изображений:
• У детей раннего возраста рентгенограмма может быть неинформативной:
о Истинное повреждение может захватывать суставной хрящ, которое хорошо визуализируется только при МРТ
• Классификация Милча зависит от локализации перелома:
о Медиально от латерального блокового гребня → стабильный локтевой сустав
о Латерально от медиального блокового гребня → нестабильный локтевой сустав
3. Рекомендации по отчетности:
• Необходимо описать наличие или отсутствие повреждения латерального блокового гребня
• Степень смещения и ротация дистального отломка
• Тип перелома Салтера-Харриса (II в сравнении с IV)
ж) Список использованной литературы:
1. Lynsky ML et al: When is a medial epicondyle fracture a medial condyle fracture? Am J Orthop (Belle Mead NJ). 41 (1 ):24-8, 2012
2. Edmonds EW: How displaced are “nondisplaced” fractures of the medial humeral epicondyle in children? Results of a three-dimensional computed tomography analysis. J Bone Joint Surg Am. 92(17):2785-91,2010
3. Louahem DM et al: Displaced medial epicondyle fractures of the humerus: surgical treatment and results. A report of 139 cases. Arch Orthop Trauma Surg. 130(5):649-55, 2010
4. Leet Al et al: Medial condyle fractures of the humerus in children. J Pediatr Orthop. 22(1 ):2-7, 2002
5. Nagi ON et al: Fractures of the medial humeral condyle in adults. Singapore Med J. 41 (7):347-51,2000
6. Papavasiliou V et al: Fractures of the medial condyle of the humerus in childhood. J Pediatr Orthop. 7(4):421-3,1987
7. Bensahel H etal: Fractures of the medial condyle of the humerus in children. J Pediatr Orthop. 6(4):430-3,1986
8. Kilfoyle RM: Fractures of the medial condyle and epicondyle of the elbow in children. Clin Orthop Relat Res. 41:43-50, 1965
– Также рекомендуем “Признаки перелома головки мыщелка плечевой кости”
Редактор: Искандер Милевски. Дата публикации: 8.10.2020
Источник
Среди травм локтевого сустава, перелом мыщелков плечевой кости у взрослых – не самый распространенный, но очень неприятный недуг с такими последствиями, как ограничение движений в локте, полная потеря функций сустава.
Мыщелками называются утолщенные выступы на костях, к которым крепятся сухожилия мышц. Они же придают суставу определенную геометрию, определяющую возможности сгибания, разгибания, вращения. Мыщелки ограничивают объемы этих движений.
На рисунке показано, что в нижней трети плечевая кость заканчивается утолщениями – надмыщелками, ниже которых находятся мыщелки.
Виды
Виды переломов локтевого сустава классифицируются по нескольким признакам:
- есть ли рана в области сустава (открытый или закрытый локтевой перелом);
- перелом локализован внутри суставной сумки или вне её;
- целостность кости нарушена полностью или частично (надлом, перелом оскольчатый, со смещением или без смещения и т.п.)
Особенность анатомического строения плечевой кости, находящейся внутри локтевого сустава – истонченность и повышенная ломкость между мыщелками, что способствует повреждениям и сопутствующим нарушениям функций.
В непосредственной близости от места мыщелковых повреждений в суставе находятся артериальные и венозные сосуды. Они легко травмируются, осложняют ход лечения и ухудшают прогноз полного восстановления функций сустава. Локтевые повреждения нервов происходят в 11% нарушения целостности мыщелков.
Внутрисуставные мыщелковые переломы локтевого сустава заживают долго, поскольку травмируются суставные поверхности. Существуют высокие риски возникновения артроза.
К внутрисуставным локтевым переломам относят:
- чрезмыщелковые переломы;
- повреждения блока;
- нарушения целостности головки мыщелка.
Причина мыщелковых повреждений – падение назад на локоть. Головку мыщелка ломают падая лицом вперед (на вытянутые руки). Перелом блока плечевой кости происходит чаще в результате сочетанной травмы. Падения происходят в быту, во время занятий спортом, в результате автомобильной аварии, удара.
Признаки
Диагностировать открытое повреждение легко: открытая рана, кровотечение, боль.
Мыщелковый перелом локтевого сустава бывает, как правило, закрытым.
В связи с особенностями анатомии (страдают небольшие участки кости), закрытые мыщелковые травмы «маскируются» под тяжелые ушибы и вывихи локтя с отечностью и гематомой. От взгляда опытного врача не ускользнет удлинение или укорочение руки (это помогает ему определить место локализации и характер мыщелковых повреждений).
Пострадавшему больно, заметны и непривычные, приобретенные возможности двигать рукой в направлениях, ранее недоступных. Страдают сосуды, сухожилия и нервы, появляется онемение и снижение чувствительности руки ниже места локтевой травмы, слышится похрустывание. Признак локтевого повреждения сосудов – отек и гематома.
Не дожидайтесь, что боль пройдет сама собой после таблетки анальгина. Обращайтесь в ФАП, травмпункт или в приемное отделение больницы. Там вам окажут необходимую квалифицированную медицинскую помощь.
Диагностика
Для врача диагностировать мыщелковую травму с нарушением целостности мыщелков не составляет большого труда. В этом ему помогает рентгенологическое обследование.
Без рентгена оценить детали травмы и тяжесть локтевых повреждений затруднительно. А неверно поставленный диагноз приводит к выбору ошибочной тактики лечения и осложнениям. Поэтому рентгенограмма делается в двух проекциях: спереди и сбоку. Так можно установить характер разломов кости (прямой, косой, со смещением или без, Т‐ или V‐образный).
При диагностике у ребенка необходимо учитывать ряд особенностей детского организма. В частности, с локтевым переломом на рентгеновском снимке можно спутать хрящ в «зоне роста» кости. В связи с этим проводится сравнительное рентгенологическое исследование здоровой и пострадавшей конечностей.
При диагностике сложных травм могут использоваться УЗИ, компьютерная и магнитно‐резонансная томография.
Особенности травмы у ребёнка
В отличие от взрослых, кости детей все еще растут за счет размножения клеток в удаленных, краевых отделах. Костная ткань там хрупкая, склонная к разрушениям, поэтому мыщелковые повреждения затрудняют и замедляют рост костей.
Утверждение, что мыщелковые травмы встречаются редко, справедливо для взрослых, но не для детей. Подвижные игры, детское стремление к лидерству и неспособность адекватно оценивать свои возможности, позволяют причислять мыщелковые повреждения у детей к одной из наиболее часто встречающихся травм. У мальчиков они встречаются чаще, чем у девочек, в 2 раза.
Как и травма лучевой кости, мыщелковые повреждения у детей называют «привычными» – 35% локтевых переломов приходится на мыщелковые переломы. Локтевая травма, как и перелом лучевой кости, происходит в типичном месте.
Ребенок не всегда способен рассказать об обстоятельствах получения локтевой травмы и травмирующем агенте, поэтому необходимо опрашивать свидетелей произошедшего.
Лечение
Лечение всегда начинают с оказания пострадавшему доврачебной помощи. Нужно снять боль, остановить кровотечение и обработать рану (при открытом локтевом повреждении), обездвижить руку подручными средствами, приложить к травмированному месту холод. Если боль не проходит – дать обезболивающие таблетки.
После проведения опроса, диагностических исследований и получения полного представления о картине полученной локтевой травмы, врач определяет тактику лечения, решает, будет лечение консервативным (без проведения операции) или оперативным.
Общий принцип лечения – сопоставление (репозиция) мыщелковых отломков для улучшения условий их сращивания и восстановления строения кости.
Консервативное
Если мыщелковые отломки возможно сопоставить без проведения операции, то проводится консервативное лечение. Репозиция отломков не составляет труда, если не происходит смещения.
Основная задача: после сопоставления отломков костей локтевого сустава провести надежное обездвиживание руки и дать организму самостоятельно завершить работу по восстановлению утраченных в результате локтевой травмы функций.
Консервативное лечение длится 15–20 дней в амбулаторных условиях.
В течение этого времени врач наблюдает больного, контролирует процесс срастания мыщелковых отломков, оценивает состояние костной мозоли и проверяет, не произошло ли смещение, мешающее восстановлению кости в локтевом суставе.
Поскольку успешность репозиции во многом зависит от опыта и искусства врача (отломки соединяют «на ощупь»), и особенностей каждой травмы (степень повреждения сухожилий), она не всегда бывает удачной и вызывает необходимость хирургического вмешательства.
Операция при мыщелковых и чрезмыщелковых переломах
Показания к хирургической операции – открытые травмы и перелом со смещением.
Операцию проводят под местным, но чаще под общим наркозом. Задача, стоящая перед врачом – через операционную рану дойти до травмированной кости и провести внутреннюю фиксацию отломков. Для этого используются различные методики: отломки фиксируются друг к другу спицами, пластинами, соединяются проволокой или винтами.
Фиксация спицами дает лучшие результаты при косой линии разлома.
Иногда надежная репозиция требует скелетного вытяжения (средство выбора при надмыщелковых и чрезмыщелковых переломах), особенно, когда предыдущие попытки ручного совмещения отломков оказались безуспешными, или мыщелковые участки плечевой кости начали по разным причинам срастаться неправильно.
Длительное скелетное вытяжение проводится чаще при чрезмыщелковых, чем при надмыщелковых локтевых повреждениях. Если же не помогает скелетное вытяжение, показано выполнение спицевого остеосинтеза.
У детей операцию проводят в исключительных случаях, при абсолютных показаниях, поскольку репозиция костных отломков в локтевом суставе не представляет больших трудностей.
Для контроля правильности репозиции костных отломков при проведении операции обязательно проводится контрольное рентгенологическое обследование.
В дальнейшем проводится иммобилизация травмированной руки.
Иммобилизация и ее сроки
Для иммобилизации руки при отсутствии смещения (или при минимальном смещении) в результате травмы надмыщелка может использоваться только наложение гипсовой повязки – лангеты или шины (проволочные решетчатые конструкции).
Популярный способ иммобилизации при мыщелковых травмах в случаях отсутствия смещения костных отломков – бандажная повязка, представляющая собой систему ремней и удерживающих конструкций из эластичного материала.
Ношение гипса с бандажом можно совмещать.
Рука обычно фиксируется в согнутом положении. Длительность иммобилизации определяется характером локтевой травмы и временем, которое требуется для образования костной мозоли и восстановления функций.
Сплошная гипсовая повязка используется редко. Среднее время иммобилизации – три – четыре недели.
Методы восстановления
Реабилитацию при мыщелковых переломах начинают на 2–3 день с момента травмы.
В реабилитационный комплекс входят лечебная физкультура, физиотерапия (УВЧ, магнитотерапия, электрофорез), массаж (только щадящий), лечебные ванны, лечение грязью. Для ускорения образования костной мозоли назначают препараты кальция. Подробнее о методах восстановления локтевого сустава читайте здесь.
Помните, что при вовремя начатом и эффективном лечении, функции локтевого сустава восстанавливаются полностью.
Результаты лечения и восстановления функций сустава зависят также от возраста, образа жизни и состояния здоровья, характера питания во время реабилитации.
Итоги
Осложнения заживления мыщелкового перелома появляются чаще всего в результате дефектов восстановления после консервативного и оперативного лечения.
Типичные осложнения:
- послеоперационные осложнения мыщелковых травм (чаще случаются в случаях загрязненных ран);
- контрактура – ограничение движений;
- замедленное или неправильное срастание костей при мыщелковых переломах;
- артрит (воспаление сустава), или артроз (воспалительное заболевание, сопровождающееся разрушением тканей сустава и потерей его функций);
- повреждения нервов и нервных окончаний, артериальных и венозных сосудов, находящих в непосредственной близости от места травмы.
Чтобы избежать этих осложнений, аккуратно выполняйте назначения врача и при необходимости вновь прочитайте эту статью.
Источник
