Перелом малой берцовой разрыв связок

Разрыв межберцового синдесмоза встречается в 0,5% случаев повреждений связочного аппарата голеностопного сустава, и в 13% случаев переломов лодыжек. Как и многие другие виды повреждений связочного аппарата, часто пропускается на этапе первичного оказания медицинской помощи. При несвоевременном и неграмотном лечении приводит к формированию хронической нестабильности голеностопного сустава, остеохондральным повреждениям таранной и большеберцовой кости, быстрому формированию выраженного деформирующего артроза голеностопного сустава. Разрыв синдесмоза часто сопровождает переломы лодыжек тип В и С по Веберу, повреждение сухожилий малоберцовых мышц, перелом основания 5-й плюсневой кости, перелом переднего отростка пяточной кости, перелом наружного и заднего отростков таранной кости.
Разрыв межберцового синдесмоза чаще всего происходит при избыточной наружной ротации и дорсифлексии стопы. Возможны и другие механизмы, но их вклад в общую картину повреждения намного менее значителен.

Чаще всего данный механизм встречается в таких видах спорта как регби, футбол, американский футбол, баскетбол, волейбол, лёгкая атлетика (прыжки). У не-спортсменов повреждение чаще бывает ассоциировано с переломом лодыжек.
Дистальный межберцовый синдесмоз состоит из следующих анатомических структур:
Передне-нижней большеберцово-малоберцовой связки. Она соединяет передне-наружный бугорок большеберцовой кости (бугорок Chaput’s) и передний бугорок малоберцовой кости (бугорок Wagstaffe’s). Задне-нижняя большеберцово-малоберцовая связка соединяет задний бугорок большеберцовой кости (бугорок Volkmann’s) и заднюю поверхность наружной лодыжки. Является наиболее мощным компонентом межберцового синдесмоза.
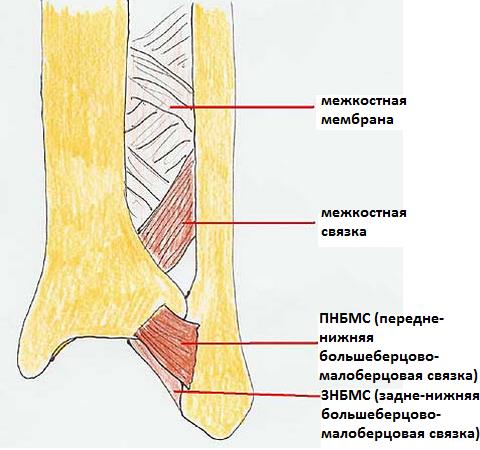
Помимо этих, расположенных кпереди и кзади от берцовых костей структур, непосредственно между ними находятся: поперечная большеберцово-малоберцовая связка, межкостная мембрана, межкостная связка и нижняя поперечная связка.
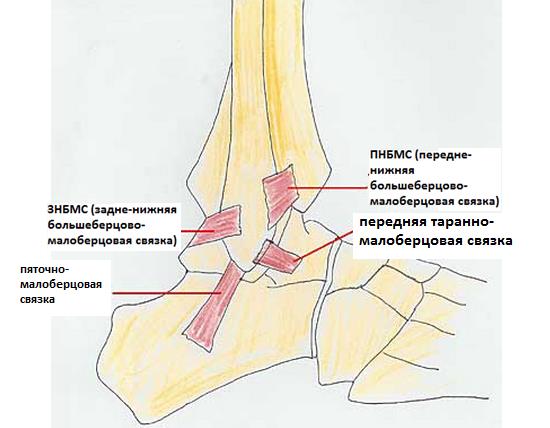
Основной биомеханической функцией синдесмоза является сопротивление силам осевой нагрузки, ротации и наружной трансляции таранной кости. Межберцовый синдесмоз обладает определённой степенью эластичности, во время нормальной ходьбы межберцовая щель может расширяться до 1 мм. Дельтовидная связка является опосредованным стабилизатором межберцового синдесмоза.
-боль по передне-наружной поверхности голеностопного сустава
-боль в проекции дельтовидной связки (к низу от верхушки внутренней лодыжки)
-боль при осевой нагрузке
При осмотре необходимо пропальпировать все анатомические компоненты синдесмоза, боль в любом из них свидетельствует о его повреждении. Тест на сжатие (тест Hopkin’s) сжатие берцовых костей на уровне середины голени вызывает боль в проекции синдесмоза. Тест на наружную ротацию (боль в области синдесмоза при тыльном сгибании и наружной ротации стопы) при сгибании в коленном и тазобедренном суставе 90°. Тест Cotton’s – латеральная трансляция малоберцовой кости при выполнении переднего и заднего «выдвижного ящика» для голеностопного сустава вызывает боль в проекции синдесмоза. При длительном периоде времени прошедшем с момента повреждения, функциональные тесты становятся менее информативны.
Помимо тщательного сбора анамнеза, осмотра и функциональных тестов, важную роль в диагностике повреждений межберцового синдесмоза играют инструментальные методы. В первую очередь выполняются рентгенограммы в прямой и боковой проекции голени на протяжении, для исключения высоких переломов лодыжек.
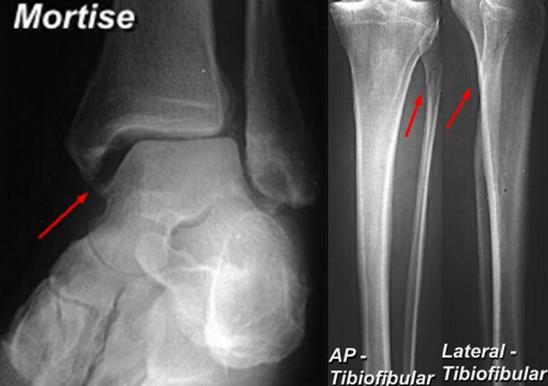
Вторым важным моментом является выполнение снимков с выведением межберцового «паза» (проекция Mortise, 15-20° внутренней ротации голени).
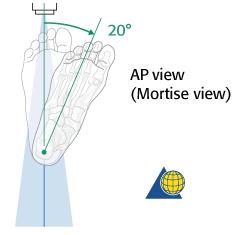
Её информативность значительно возрастает при выполнении рентгенограмм с нагрузкой и одновременно обеих нижних конечностей. Помимо «пазовой» рентгенограммы в диагностически неоднозначных случаях выполняют стресс-рентгенограммы с наружной ротацией.
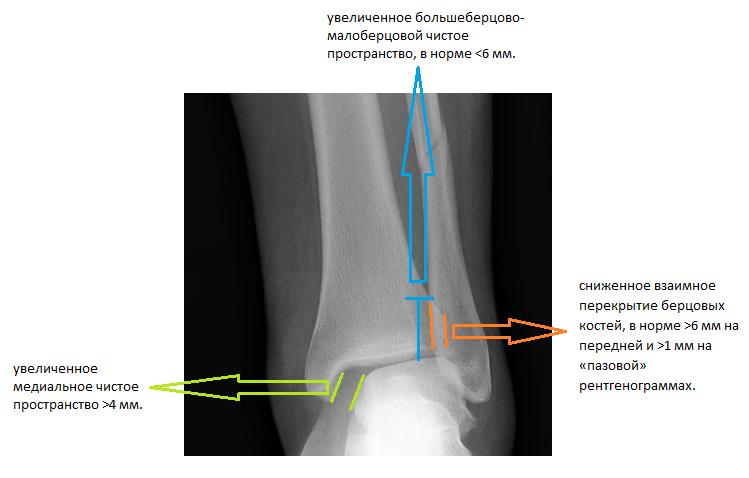
Признаками, указывающими на разрыв межберцового синдесмоза служат:
-сниженное взаимное перекрытие берцовых костей, в норме >6 мм на передней и >1 мм на «пазовой» рентгенограммах.
-увеличенное медиальное чистое пространство >4 мм.
-увеличенное большеберцово-малоберцовой чистое пространство, в норме
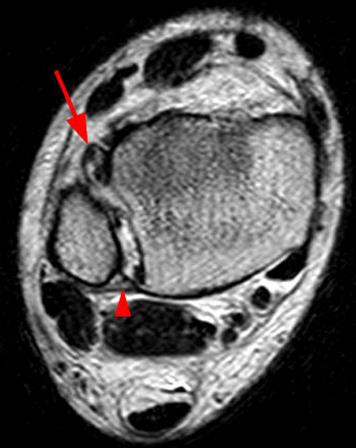
При подозрительной на разрыв межберцового синдесмоза клинической картине и отрицательных результатах рентгенографии рекомендуется выполнение КТ или МРТ. Они позволяют выявить частичные повреждения. Также их роль неоценима в оценке качества устранения межберцового диастаза после операции.
В случае отсутствия диастаза при рентгенографии и клинически не выраженной нестабильности можно использовать консервативный метод лечения – иммобилизация в U-образной лонгете и ходьба с костылями без нагрузки 3 недели с момента травмы с последующей ходьбой в ортезе ограничивающем наружную ротацию стопы.
В подавляющем большинстве случаев возникает необходимость в оперативном лечении. Классическая методика заключается в фиксации синдесмоза позиционными винтами. Для этой цели подойдут 3,5 или 4,5 мм синдесмозные винты проведённые через 3 или 4 кортикальных слоя на 2-5 см выше дистального плато большеберцовой кости.
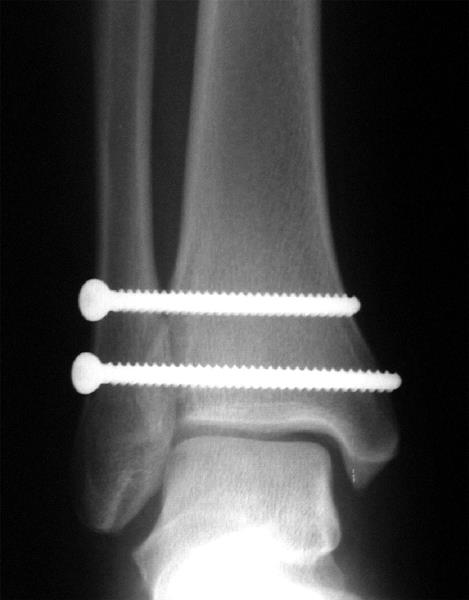
Установку винтов лучше производить в положении тыльного сгибания стопы, что позволяет предотвратить «перезатягивание». В послеоперационном периоде потребуется 6-12 недель ходьбы с костылями без нагрузки на оперированную конечность, с последующим удалением винтов.
Альтернативным вариантом является установка «пуговчатых» фиксаторов с использованием аутотрансплантатов или синтетических связок.
К плюсам данного метода относится возможность более ранней осевой нагрузки и отсутствие необходимости в удалении фиксаторов.
В случаях когда фиксация синдесмоза выполняется по поводу переломов лодыжек типа С по Веберу существует высокая вероятность (10%) формирования межберцового синостоза.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть разрыв межберцового синдесмоза и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с разрывом межберцового синдесмоза, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.
Клинический пример лечения разрыва дистального межберцового синдесмоза в нашей клинике.
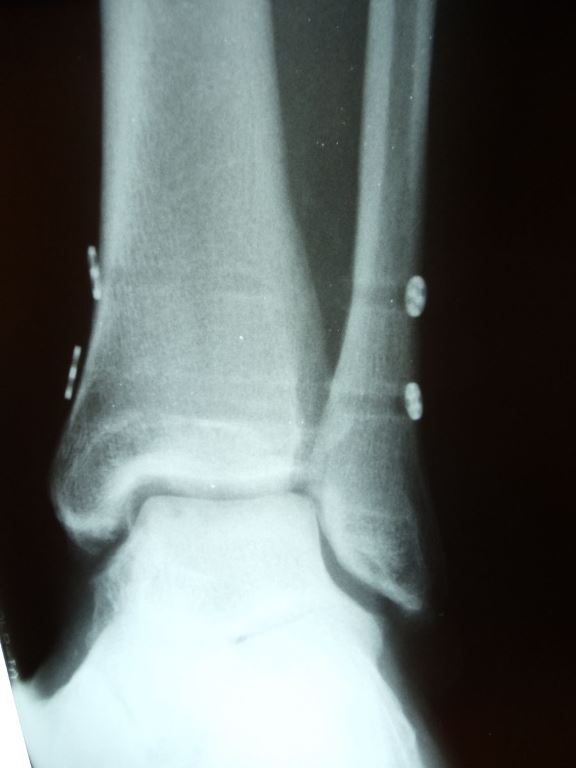
Пациент Д.27 лет, травма в результате неудачного приземления после прыжка старзанки на мелководье. Стопа ушла кнаружи относительно фиксированной голени. Произошёл перелом малоберцовой кости в средней трети с разрывом всех компонентов дистального межберцового синдесмоза и отрывной перелом внутренней лодыжки.
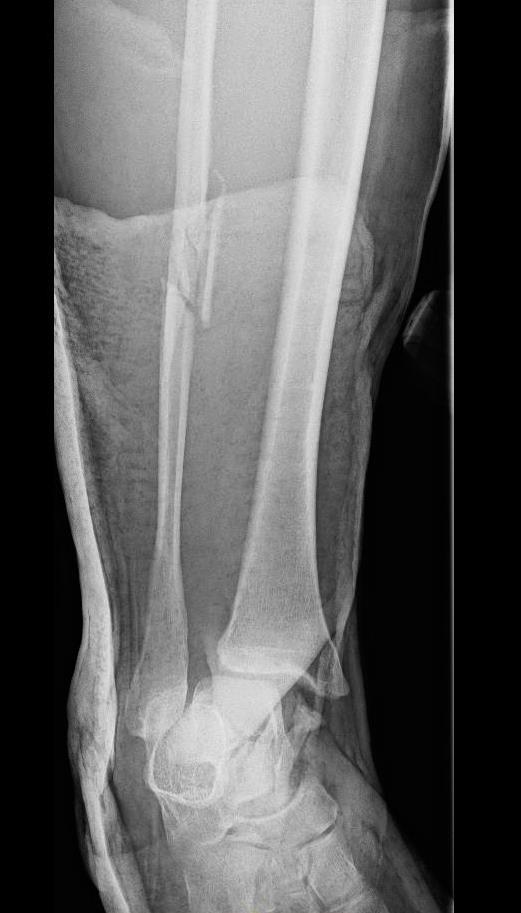
Данный тип переломов лодыжек считается очень тяжёлым и относится к категории 44С2 по классификации Ассоциации Остеосинтеза. Казалось бы, сломаны всего 2 кости, да и переломы по своей морфологии не особо и тяжёлые, почему же данный тип переломов лодыжек считается крайне тяжёлым?
Всё дело в повреждении мягких тканей, прежде всего разрыве всех 4 компонентов дистального межберцового синдесмоза – передней и задней нижних межберцовых связок, межкостной связки и межкостной мембраны. Вместе с отрывом медиальной лодыжки всё это делает перелом абсолютно нестабильным и требует операции в 100% случаев.
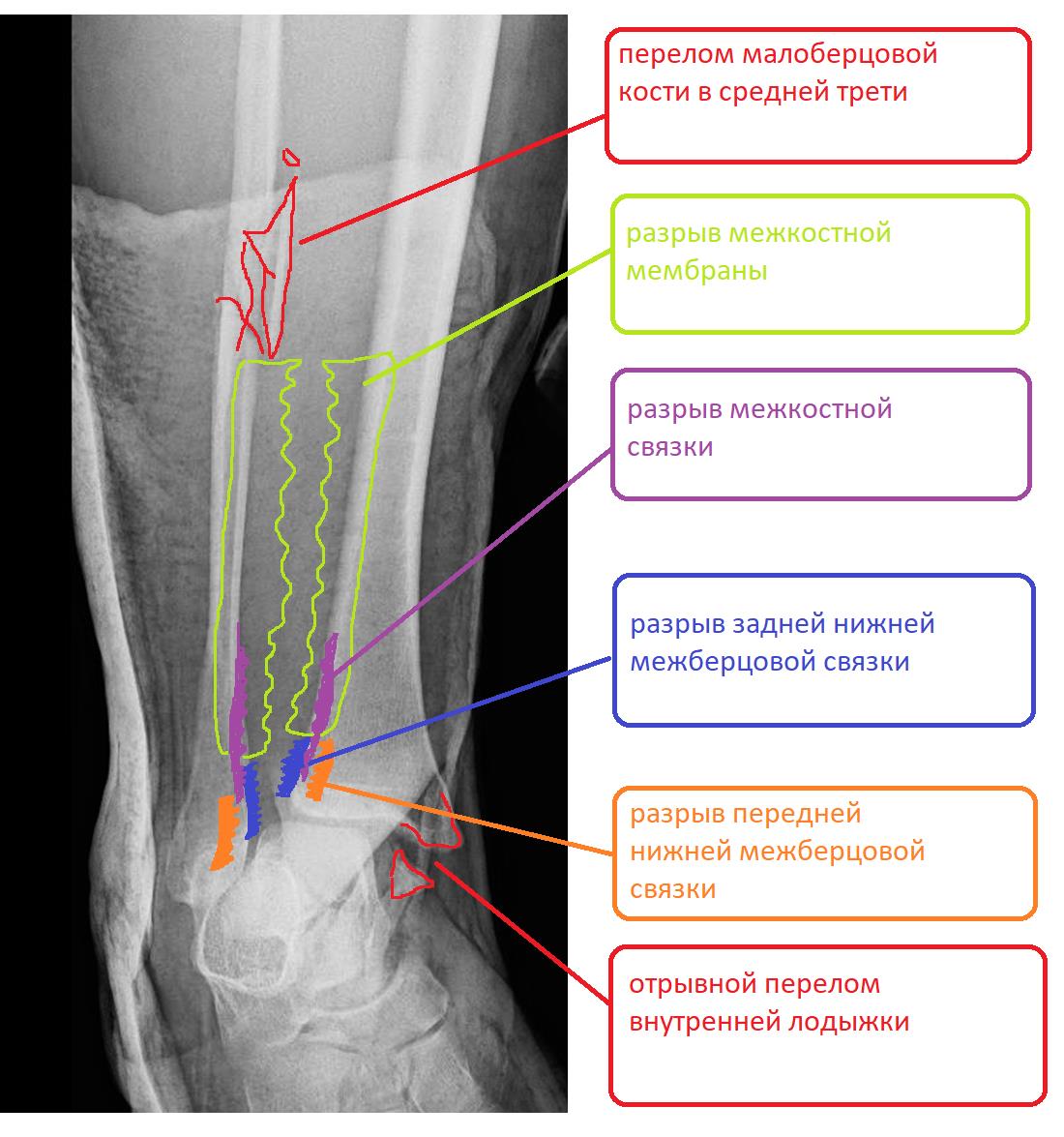
Добавить к этому значительное повреждение всех остальных мягких тканей – разрыв суставной капсулы, повреждение лимфатических и венозных сосудов, получаем выраженный отёк, накладывающий свой отпечаток, как на инфекционные риски, так и на заживление тканей в послеоперационном периоде.
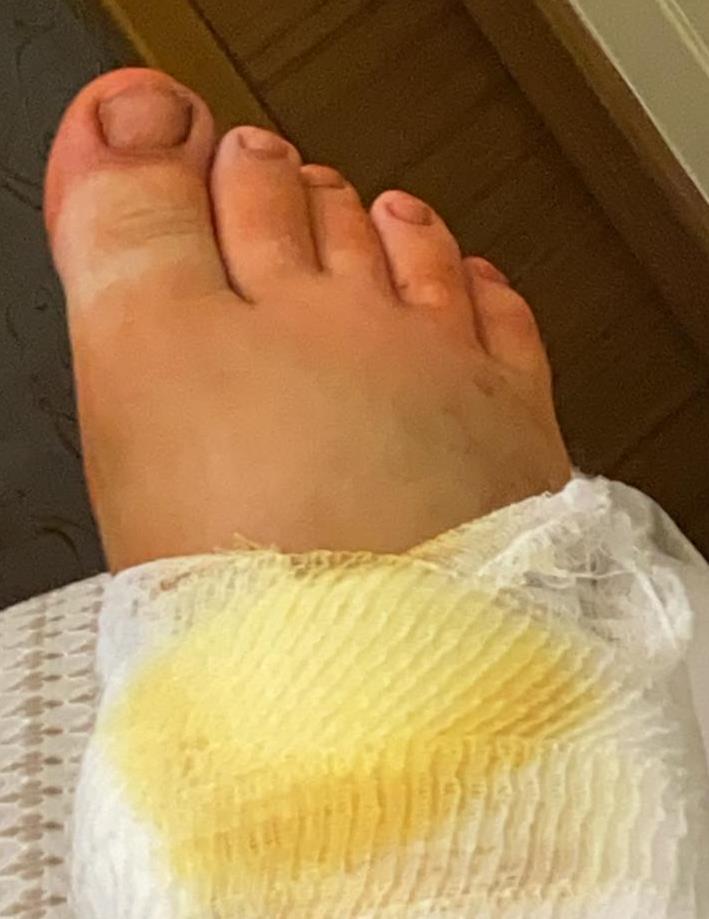
Стопа при этом становится похожа на подушку, нередко в этом периоде (от 6 часов до 7 суток от травмы) из за выраженного отёка эпидермис может отслаиваться с формированием фликтен. Если это произошло, оптимальной тактикой может быть временный переход на аппарат внешней фиксации – в котором смещение таранной кости устраняется, а операцию сделать отсроченно после спадения отёка через 7-14 дней.
Целью операции является, прежде всего, восстановление нормальных взаимоотношений в голеностопном суставе. Если при обычном переломе лодыжек операция начинается с остеосинтеза латеральной лодыжки, то в данном случае лучше начинать, наоборот, с медиальной лодыжки, или с перелома заднего края (если он сломан и возможно выполнить его остеосинтез).
Это связано с тем что дистальный участок малоберцовой кости абсолютно нестабильный в вырезке большеберцовой кости, и поймать его правильную позицию не стабилизровав внутреннюю или заднюю лодыжку технически крайне затруднительно.
Собственно фиксация дистального межберцового синдесмоза возможна как при помощи винтов, так и при помощи пуговчатых фиксаторов. Фиксацию лучше выполнять через небольшой кусок 13 трубчатой пластины, чтобы распределить нагрузку на большую площадь. В противном случае существует риск последующего перелома малоберовой кости по винту, так как он будет концентрировать на себе всю нагрузку.
В случае если фиксация производится винтом или винтами, лучше использовать трёхкортикальный метод, так как он обеспечивает менее жёсткую фиксацию, и позволяет малоберцовой кости её нормальные физиологические движения в вырезке. Четырёхкортикальные винты блокируют малоберцовую кость более жёстко. И препятствуют тыльному сгибанию стопы. После начала нагрузки четырёхкортикальные винты часто ломаютя, по той же причине.
В послеоперационном периоде целесообразно «подстраховать» фиксацию первые 2 недели гипсовой лонгетной повязкой. А после снятия послеоперационных швов – циркулярной повязкой ещё на 4 недели. В повязке допустима дозированная нагрузка – весом конечности.
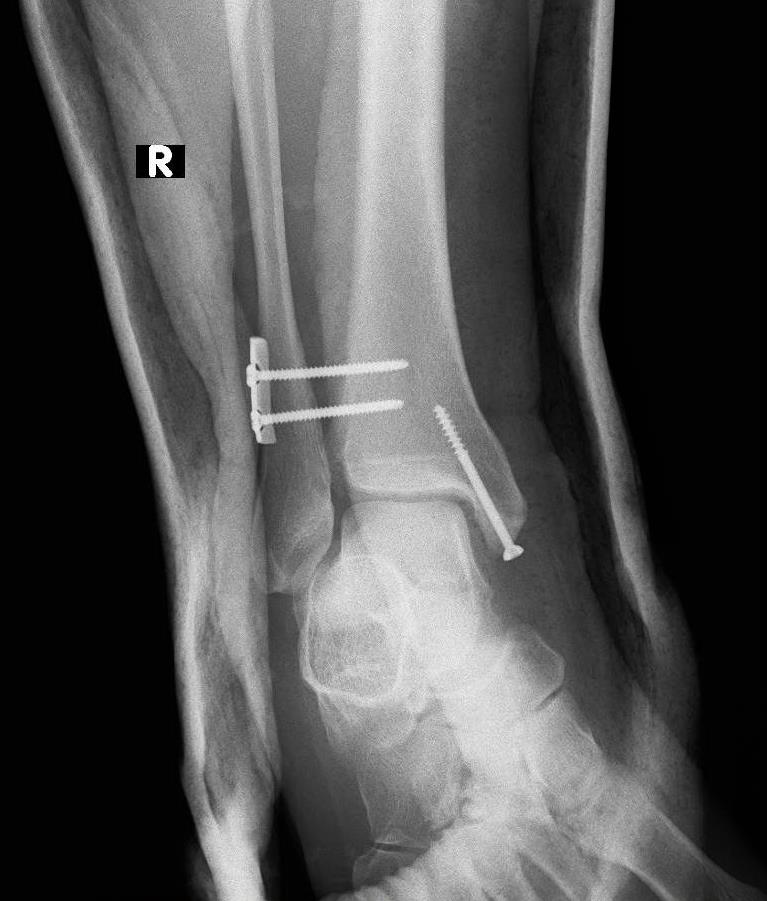
Во время операции необходимо произвести ревизию межберцовой щели из того же латерального доступа. Это необходимо: во-первых для контроля адекватного устранения смещения, во-вторых, для устранения интерпозиции связок образующих ДМБС и небольших костных фрагментов в малоберцовой вырезке, в-третьих для предупреждения мальпозиции малоберцовой кости при наложении костной цапки и при установке синдесмозных винтов.
Крайне важно контролировать позицию малоберцовой кости и на истинном боковом снимке, так как наиболее частой ошибкой является её трансляция кпереди при установке костной цапки.
При соблюдении всех вышеперечисленных нюансов, возможно адекватное устранение подвывиха, и возвращение малоберцовой кости в нормальную анатомическую позицию, что в конечном счёте обеспечивает максимально возможное восстановление функции.
Источник
Разрыв малоберцовой коллатеральной связки встречается реже разрывов большеберцовой коллатеральной связки. Изолированные повреждения – редкость.
Механизм травмы
Механизм травмы – удар по внутренней стороне коленного сустава или верхнемедиальному краю большеберцовой кости.
Клиническая картина
Повреждения малоберцовой коллатеральной связки и задненаружного связочного аппарата встречаются почти всегда в сочетании с травмой других связок, поэтому их часто не диагностируют. Врача должны насторожить такие симптомы, как боль в наружной и задненаружной части сустава и экхимозы.
Наиболее частый симптом острой травмы малоберцовой коллатеральной связки – боль в наружной части сустава. Нестабильность в наружном и задненаружном отделе может быть выражена по-разному и зависит от тяжести повреждения, активности больного, состояния всех суставов конечности и сопутствующих травм коленного сустава. У малоподвижного человека с минимальной нестабильностью суставов и исходным Х-образным искривлением ног симптомы могут быть малозаметны или вообще отсутствовать.
При сочетании нестабильности с О-образным искривлением и переразгибанием коленных суставов у физически очень активного больного симптомы будут весьма выражены. Такие больные жалуются на боль в наружном отделе коленного сустава и ощущение, что нога подворачивается наружу. Симптомы возникают при повседневной активности, во время ходьбы с обычной скоростью.
Диагностика
Повреждения малоберцовой коллатеральной связки и связочного аппарата задненаружного отдела часто сочетаются с травмой других связок коленного сустава. Для выявления этих сопутствующих травм сустав обследуют очень тщательно. Кроме того, необходимо уделять должное внимание диагностике повреждений сосудов и нервов, особенно малоберцового нерва – его травма сопутствует травме связочного аппарата задненаружного отдела коленного сустава в 12-29% случаев.
Целостность малоберцовой коллатеральной связки оценивают с помощью аддукционной пробы при полностью разогнутом и согнутом под углом 30° коленном суставе. Исходная ширина суставной щели в наружном отделе сустава может быть разной, ориентиром служит противоположная нога. В среднем угол расхождения суставных поверхностей составляет 7°.
При изолированном повреждении малоберцовой коллатеральной связки отмечают слабость связочного аппарата при сгибании колена на 30°, но при разгибании сустав должен быть стабилен. Такой эффект возникает за счет действия неповрежденных крестообразных связок.
Важно знать, что значительная травма задненаружных связок коленного сустава может и не сопровождаться выраженным расхождением суставных поверхностей при аддукционной пробе. Для обнаружения слабости задненаружных связок проводят дополнительную пробу: у больного, лежащего на животе, обе голени поворачивают наружу и оценивают угол между бедром и стопой. Пробу проводят при сгибании коленей на 30 и 90 градусов, значимой считается разница со здоровой ногой 5° и более.
При подозрении на серьезную травму коленного сустава обязательно выполняют полное рентгенологическое обследование. На рентгенограммах ищут перелом (в том числе перелом Сегона), суставную мышь, отрыв головки малоберцовой кости и вывих надколенника. При хронической задненаружной нестабильности часто находят дегенеративные изменения в наружном отделе сустава. Возможно сужение суставной щели с образованием остеофитов и субхондральным склерозом.
Величину расхождения суставных поверхностей можно определить с помощью функциональной рентгенографии.
Обнаружить повреждение малоберцовой коллатеральной связки и задненаружного связочного аппарата часто можно только при МРТ. Особую ценность приобретает МРТ, когда страх болей и сопротивление больного манипуляциям врача не дают провести обследование.
Диагностические пробы:
- Обратная проба смены латеральной точки опоры.
Пробу начинают при согнутом под прямым углом колене. Разгибая колено, врач поворачивает голень наружу и отводит ее. В момент вправления большеберцовой кости из положения заднего подвывиха возникает ощутимый сдвиг.
- Проба с наружной ротацией и переразгибанием.
Больной лежит на спине с полностью разогнутыми ногами. Ногу поднимают за пальцы. Если при этом четырехглавая мышца в достаточной мере расслаблена, обнаруживают переразгибание в коленном суставе, прогиб ноги внутрь и разворот бугристости большеберцовой кости наружу.
- Симптом заднего выдвижного ящика.
Симптом заднего выдвижного ящика определяют по стандартной методике при развороте голени внутрь и наружу, а также в прямом положении. При травме связок задненаружного отдела выраженность симптома будет наибольшей при развороте голени наружу.
- Обследование под анестезией.
Обследование под анестезией позволяет больному расслабиться, что особенно важно сразу после травмы. При множественном повреждении связок обследование можно выполнить под наркозом перед операцией – такой осмотр зачастую более информативен из-за отсутствия защитного напряжения мышц.
Лечение
В случае изолированного неполного разрыва хорошие результаты дает иммобилизация коленного сустава на 2-4 недели с последующим укреплением четырехглавой мышцы. При полном разрыве результаты консервативного лечения хуже. Особенно плохо поддаются лечению застарелые разрывы и задненаружная нестабильность неясной этиологии.
При разработке плана хирургического лечения почти всегда приходится учитывать травму других связок. Повреждения малоберцовой коллатеральной связки и задненаружного связочного аппарата желательно выявлять сразу, так как наилучшие результаты дает раннее восстановление связок – в первые несколько недель. При необходимости используют усиление сухожильного шва.
При хронической задненаружной нестабильности для восстановления статического сопротивления варусной нагрузке часто необходимо более сложное реконструктивное вмешательство. Точка максимального напряжения в малоберцовой коллатеральной связке лежит между головкой малоберцовой кости и наружным надмыщелком бедренной кости. Поэтому не так важно, какой именно материал будет использован для реконструкции, главное – усилить трансплантатом указанный участок.
Для улучшения результатов при хронической латеральной нестабильности иногда показана наружная остеотомия проксимальной части большеберцовой кости, уменьшающая напряжение в наружном отделе коленного сустава.
Реабилитация
Скорость восстановления функции коленного сустава после реконструкции задненаружного связочного аппарата зависит от того, были ли повреждены крестообразные связки. Пораженную ногу не следует нагружать в течение 6 недель, и как минимум 3 месяца надо использовать защитные ортопедические аппараты
Источник
3580 просмотров
28 сентября 2019
Сломала мало берцовую кость 29 августа, поставили гипс, сделали рентген, на нем не большая трещина. Через две недели повторный снимок, не большое улучшение. Через 4 недели повторный рентген, хотели снимать гипс но снимок показал ярковыраженный перелом. Один врач сказала ещё две недели в покое, второй врач говорит наступать на ногу пора, что так должно быть.
Возраст: 45
На сервисе СпросиВрача доступна консультация травматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Ортопед, Травматолог
Я так понял, что 8DA71E9A-7D00-4811-8C63-8531FF121A4A.jpeg – это последний снимок.
Диагноз звучит так:
Замедленно срастающийся перелом наружной лодыжки пр голени с незначительным смещением.
Рекомендации:
1. Гипс снять.
2. Надеть примерно такой бандаж
https://trives-shop.ru/catalog/t_8609_l_bandazh_na_golenostopnyy_sustav_s_4_plastinami_s_velkro.html
3. Ходить на костылях, приступая на ногу не более четверти обычной нагрузки еще пару недель. Не перегружать, не спешить. Дозированная нагрузка будет способствовать скорейшему сращению.
4. В рацион добавить творог, можно поколоть Остеогенон, попить мумиё или СаД3.
Должно все нормально закончиться, но спешить нельзя.
Стоматолог, Детский стоматолог
Здравствуйте. Можно снимать гипс и начинать по немногу дозированные нагрузки на костылях
Ортопед, Травматолог
Добрый вечер. Начинайте ходьбу дозированно, прием препаратов витамина Д и кальций. Через 2 месяца возможно начнёте полную нагрузку но необходимо через 2 месяца новые рентгеновские снимки. Все будет хорошо
Марина, 28 сентября 2019
Клиент
Владислав, через два месяца? Может через две недели, всё-таки
Хирург
Марина, здравствуйте !
У Вас никакая не трещина, а полной поперечный перелом нижней трети малоберцовой кости , без смещения. Это, чуть выше наружной лодыжки.Никакой речи не может быть о замедленной консолидации (месяца ещё нет !), обычный консолидирующий перелом !
Повода для переживаний нет ! Перелом , однозначно хорошо срастётся и функция Вашей ноги восстановится в 100 % !
Снять гипс , однозначно, рано ! Если даже попытаетесь это сделать , то сами убедитесь , что без гипса Вам плохо даже без нагрузки , а любая даже небольшая нагрузка будет вызывать боль и самое главное , отломки на месте перелома будут шевелиться и тем самым замедлят процесс консолидации ! Вы на следующий же день будете просить доктора снова накладывать гипс !
Мои рекомендации Вам :
– ГИПС ПРОДОЛЖИТЬ ЕЩЁ 2 НЕДЕЛИ ;
– ХОДЬБА НА КОСТЫЛЯХ БЕЗ НАГРУЗКИ НА БОЛЬНУЮ НОГУ 2 НЕДЕЛИ;
– НОГУ ЧАЩЕ ДЕРЖАТЬ ВЫСОКО (НА ПОДУШКЕ), ДЛЯ УМЕНЬШЕНИЯ ОТЁКА ;
– КАЛЬЦИЙ D3- НИКАМЕД , ПО 1 ТАБЛЕТКЕ 2 РАЗА В ДЕНЬ, 1 МЕСЯЦ ;
– УВЧ № 10 (ЭТО ПРОГРЕВАНИЕ, ЕГО МОЖНО СДЕЛАТЬ ПОВЕРХ ГИПСА, НЕ СНИМАЯ ЕГО. ЗАМЕТНО УСКОРЯЕТ ПРОЦЕСС СРАСТАНИЯ ), ЕСЛИ У ВАС НЕТ ОНКОЛОГИЧЕСКОЙ ПАТОЛОГИИ (СУДЯ ПО ВАШЕМУ ВОЗРАСТУ , Я УВЕРЕН, ЧТО НИКАКОЙ ОНКОЛОГИИ У ВАС НЕТ! );
– ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА И НОШЕНИЕ БАНДАЖА ЧЕРЕЗ 2 НЕДЕЛИ (после снятия гипса).
Нет абсолютно никакого повода для переживаний !
Всё у Вас будет хорошо , только требуется немного времени !
Удачи Вам !
Возникнут вопросы, – напишите !
Ортопед, Травматолог
Марина,за 2 недели больших изменений не будет
Оцените, насколько были полезны ответы врачей
Проголосовало 4 человека,
средняя оценка 5
Кальцивироз
21 ноября 2019
Катя, Каменоломни
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
