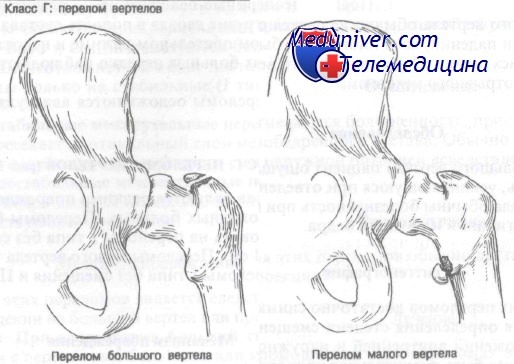
Перелом малого вертела
Вертельные и подвертельные переломы бедра. Диагностика и лечение
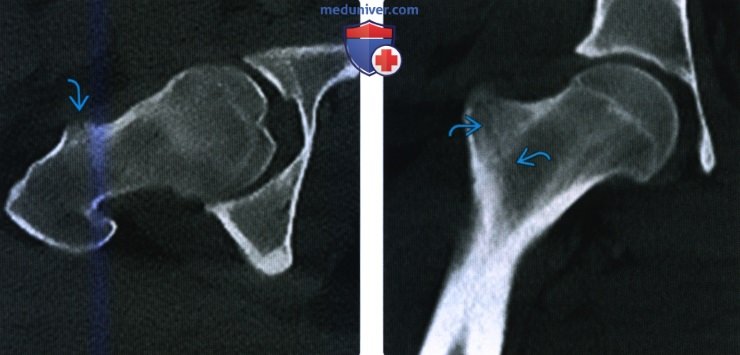
Переломы вертелов являются редкими повреждениями, встречающимися обычно у молодных больных. Переломы большого вертела можно классифицировать на переломы I типа без смещения и II типа со смещением (более 1 см). Переломы малого вертела также можно классифицировать на переломы I типа без смещения и II типа со смещением (более 2 см).
Переломы большого вертела обычно являются следствием прямой травмы, например при падении, хотя иногда они бывают результатом действия отрывного механизма. Переломы малого вертела обычно возникают при действии отрывного механизма.
При переломах большого вертела пациент ощущает болезненность при пальпации и боль, усиливающуюся при отведении бедра. При переломах малого вертела обычны болезненность при пальпации и боль, усиливающаяся при сгибании и ротации бедра.
Для выявления этих переломов достаточно снимков в прямой и боковой проекциях. Для определения степени смещения могут понадобиться снимки в положении внутренней и наружной ротации бедра. В месте перелома может быть значительная кровопотеря.
Эти переломы, как правило, не сопровождаются какими-либо серьезными повреждениями.
Лечение переломов вертела бедра
Класс Г: I тип (без смещения). Лечение этого перелома симптоматическое и включает постельный режим с последующей ходьбой на костылях в течение 3-4 нед. Затем разрешают частичную нагрузку на конечность до полного исчезновения боли. Для последующего врачебного наблюдения рекомендуется направление к ортопеду.
Класс Г: II тип (со смещением). У больных молодого возраста с переломами большого вертела и смещением до 1 см или малого вертела со смещением до 2 см требуется внутренняя фиксация.
У пожилых больных со смещенными переломами может быть применено симптоматическое лечение, описанное в разделе о повреждениях класса Г, I типа.
Поздним осложнением этих переломов является потеря функции мышцы, прикрепляющейся к вертелу, вследствие ее атрофии.
Подвертельные переломы бедра
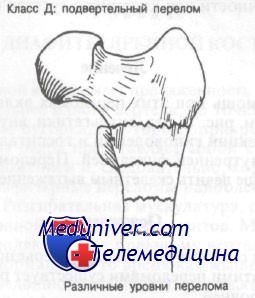
Подвертельными считают переломы, располагающиеся на расстоянии до 5 см дистальнее малого вертела. Эти переломы обычны у больных молодого возраста и часто являются следствием воздействия значительной повреждающей силы. Переломы могут быть спиральными, оскольчатыми, смещенными или представлять собой как бы продолжение межвертельного перелома. Большинство ортопедов пользуются классификацией Fieldings.
Класс Д, I тип: перелом на уровне малого вертела
Класс Д, II тип: перелом на уровне до 2,5 см ниже малого вертела
Класс Д, III тип: перелом на уровне 2,5-5 см ниже малого вертела
Неотложное лечение переломов всех трех типов аналогичное.
Наиболее типичным механизмом повреждения является падение с комбинированным действием прямой и ротационной сил.
У больного отмечают боль и припухлость в области тазобедренного сустава и верхнего отдела бедра. Кроме того, вследствие воздействия значительной силы, вызвавшей этот перелом, возможны повреждения нижней конечности или коленного сустава на стороне повреждения.
Лечение подвертельных переломов бедра
Неотложная помощь при этих переломах включает иммобилизацию шиной Sager, лед, анальгетики, внутривенное введение жидкости для коррекции гиповолемии и госпитализацию для открытой репозиции с внутренней фиксацией. Переломы со значительной фрагментацией лучше лечить скелетным вытяжением.
Этим переломам сопутствует несколько серьезных осложнений.
1. У больных с этими переломами существует риск развития венозного тромбоза с эмболией.
2. После операции возможно развитие остеомиелита или механической несостоятельности гвоздя или винта.
3. Неправильное сращение или несращение может осложнить лечение этих переломов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Переломы диафиза бедренной кости. Классификация, диагностика и лечение”
Оглавление темы “Переломы бедра, костей голени”:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
Рентгенограмма, КТ, МРТ при вертельном и межвертельном переломе бедренной костиа) Определения: • Межвертельный перелом: о Перелом, распространяющийся вдоль межвертельной линии от большого до малого вертела • Обратный косой межвертельный перелом: о Перелом начинается выше малого вертела, распространяется в нижнебоковом направлении в подвертельную область б) Визуализация: 1. Рентгенография при вертельном и межвертельном переломе бедренной кости: • Межвертельный перелом: о Косой перелом вдоль межвертельной линии о Перелом с отсутствием смещения иногда трудно визуализировать вследствие остеопороза о Обычно со смещением и с варусным отклонением: – Нормальный угол между шейкой и диафизом составляет 120-135° – Варусным отклонением считается угол между шейкой и диафизом <120° – Вальгусным отклонением считается угол между шейкой и диафизом >135° о Нормальное переднее отклонение по отношению к диафизу иногда утрачивается о Может отмечаться раздробление большого и/или малого вертелов • Обратный косой межвертельный перелом о Линия данного перелома почти перпендикулярна по отношению к стандартному межвертельному перелому о Распространяется выше/медиальнее межвертельной линии вниз, выходя латерально или кпереди о Дистальный осколок смещается медиально приводящими мышцами • Перелом большого вертела: обычно косой с отсутствием смещения • Перелом малого вертела: обычно верхнемедиальный со смещением
(Справа) Рентгенография в боковой проекции, в положении лежа ничком: у этого же пациента определяется утрата переднего отклонения шейки бедренной кости и 25% заднее смещение диафиза по отношению к шейке бедренной кости. Отмечается отступ у переднего края перелома. Седалищный бугорок является полезным ориентиром для исследования заднего отдела таза при нарушенных в следствие перелома анатомических соотношениях. (Справа) КТ, коронарный срез: у этого же пациента подтвержден межвертельный перелом. У пациента также отмечался перелом диафиза бедренной кости со смещением, которое может затруднить хирургическую фиксацию перелома. (Справа) КТ, реконструкция коронарного среза кости: у этого же пациента подтверждено наличие разрыва кортикального слоя большого и малого вертелов. Вследствие тяжелой деминерализации линия перелома с трудом визуализируется даже при КТ. 2. КТ при вертельном и межвертельном переломе бедренной кости: • Прерывистость или смещение кортикального слоя • Остеопороз зачастую делает центральную визуализацию линии перелома затруднительной 3. МРТ при вертельном и межвертельном переломе бедренной кости: • Т1 ВИ: о Гипоинтенсивная зубчатая линия перелома • STIR: о Гиперинтенсивный отек, окруженный гипоинтенсивной линией перелома • Особенно важно диагностировать малотравматичный перелом с отсутствием смещения, вызванный остеопорозом: о Иногда вертикальный, пересекающий межвертельную линию 4. Рекомендации по визуализации: • Лучший метод визуализации: о Рентгенография является методом первой линии о Если данные рентгенографии отрицательные или сомнительные, а также имеется высокая степень клинического подозрения → МРТ • Советы по протоколу исследования: о Визуализации всего таза на МРТ для оценки других повреждений, имитирующих данные клинические проявления
(Справа) МРТ Т1ВИ, коронарный срез: у этого же пациента определяется, что данный перелом является полным, в дополнение к перелому большого вертела. Обратите внимание на частично конусовидное крупное поле зрения изображения; протокол исследования при подозрении такого перелома тазобедренного сустава должен включать визуализацию всего таза на коронарных срезах для того, чтобы оценить другие повреждения, имитирующие перелом тазобедренного сустава. (Справа) Рентгенография в передне-задней проекции: определяется обратный косой межвертельный перелом с отделением малою вертела и распространением на верхушку большою вертела. (Справа) Рентгенография в боковой проекции, в положении пациента лежа ничком: у этого же пациента определяется перелом с небольшим смещением, но верхнее распространение перелома не визуализируется. Боковая проекция в положении пациента лежа ничком иногода является недостаточной, но ее используют, так как при этом не требуется перемещение поврежденного бедра, что может ухудшить смещение. в) Дифференциальная диагностика вертельного и межвертельного перелома бедренной кости: 1. Патологический перелом: • Вследствие наличия нижележащего новообразования • Изолированный перелом малого вертела указывает на нижележащее новообразование 2. Базисцервикальный перелом: • Перелом шейки бедренной кости сразу выше межвертельной линии • Обычно имеет то же направление, что и межвертельный перелом 3. Подвертельный перелом: • Ниже межвертельной линии; обычно горизонтальная или короткая косая конфигурация 4. Разрыв ягодичной, приводящей мышцы и подколенных сухожилий: • Может иметь схожее клиническое проявление у пожилых пациентов; диагноз ставится по данным МРТ
(Справа) КТ, коронарный срез: у этого же пациента подтверждено отсутствие нижележащего литического образования. Трабекулы разобщены вследствие старческого остеопороза, а плотность костного мозга позволяет предположить, что он состоит из жира, за исключением области гематомы вдоль линий перелома. (Справа) МРТ Т1ВИ, коронарный срез: определяется неполный межвертельный перелом При рентгенографии визуализировалась только часть большого вертела. Такой низкотравматичный перелом имеет высокий риск осложнений и смещений, если не распознан, поэтому у пациентов с остеопорозом и соответствующими симптомами необходимо выполнение МРТ. (Справа) МРТ Т1ВИ, коронарный срез: у этого же пациента определяется неполный межвертельный перелом. Для предотвращения осложнений и смещения была выполнена профилактическая фиксация. г) Патология. Стадирование, градации и классификация: • Классифицируется от двух- до четырехсоставных переломов • Двухсоставной перелом: одна линия перелома от большого до малого вертела • Трехсоставной перелом: большой или малый вертел формирует отдельный осколок • Четырехсоставной перелом: большой и малый вертелы являются отдельными фрагментами д) Клинические особенности: 1. Проявления: • Клинический профиль: о Травма с высокой силой удара; малотравматичный перелом вследствие остеопороза 2. Демография: • Возраст: о В 90% случаев >65 лет о У пожилых людей встречается чаще, чем перелом шейки бедренной кости 3. Течение и прогноз: • Поскольку такие переломы возникают дистальнее огибающих сосудов, то риск развития остеонекроза меньше, чем при переломах шейки бедренной кости 4. Лечение: • Хирургическое: динамический винт и боковая пластина или цефаломедуллярный винт
(Справа) КТ кости, коронарный срез: у пожилого пациента с усиливающейся болью в бедре при наружной ротации и отказывающегося от госпитализации, определяется перелом большого вертела с отсутствием смещения. (Справа) КТ кости, коронарный срез: у этого же пациента определяется межвертельный перелом с отсутствием смещения в дополнении к базисцервикальному перелому шейки бедренной кости. (Справа) МРТ Т2ВИ, режим подавления сигнала от жира, аксиальный срез: определяется как смещение малого вертела, так и замещение опухолью костного мозга. Округлая конфигурация костного мозга, замещенного опухолью, может быть с легкостью дифференцирована от лентовидного отека, который окружает патологический перелом. е) Диагностическая памятка: 1. Следует учесть: • МРТ позволяет выявить распространение вероятно изолированного перелома большого вертела, обнаруженного при рентгенографии, в межвертельную область • Изолированный перелом малого вертела у взрослых является патологическим вследствие нижележащего новообразования 2. Рекомендации по отчетности: • Следует описать количество фрагментов, угловую деформацию и смещение; необходимо распознать обратный косой тип ж) Список использованной литературы: 1. Sheehan SE et al: Proximal femoral fractures: what the orthopedic surgeon wants to know. Radiographics. 140301, 2015 – Также рекомендуем “Признаки подвертельного перелома и перелома диафиза бедренной кости” Редактор: Искандер Милевски. Дата публикации: 22.10.2020 |
Источник
Диагностика, лечение, рекомендации….
Переломы проксимального отдела бедренной кости относятся к часто встречающимся повреждениям, особенно у лиц пожилого и старческого возраста, относятся к тяжелым травмам, требуют индивидуального подхода и упорства в лечении.
Проксимальные переломы бедра наступают вследствие падения с высоты собственного роста на бок на улице или дома. Легкость, с которой возникают такие переломы, связана, прежде всего, со свойственным старческому возрасту остеопорозом и вследствие этого резким снижением механической прочности костей. Кроме того, по мере старения постепенно уменьшается шеечно-диафизарный угол, особенно у женщин. Четырехкратное преобладание среди больных лиц женского пола обусловлено прежде всего большей средней продолжительностью жизни, а также более выраженной гормональной перестройкой организма в климактерическом периоде и менопаузе. Таким образом, проблема организации лечения больных с переломами проксимального отдела бедра является в значительной степени геронтологической, что диктует необходимость особых подходов при любом виде лечения. У больных преклонного возраста, нередко страдающих различными заболеваниями внутренних органов, нервной системы, быстро развиваются обусловленные резкой гиподинамией при переломе осложнения: пневмонии, пролежни, тромбоэмболии, нередко приводящие к смертельному исходу.
У пациентов молодого и среднего возраста эти переломы наблюдаются реже и являются обычно результатом тяжелой механической травмы, падения с большой высоты и т.п. По данным разных авторов, летальность в течение первого года после травмы может достигать 50%, а значительное число выживших больных остается инвалидами в связи с не сращением отломков кости и развитием ложного сустава шейки бедра или неправильно сросшимся переломом вертельной области.

Переломы проксимального отдела бедра делятся на:
1. Переломы шейки бедра (подголовчатые, медиальные, латеральные, вколоченные);
2. Вертельные переломы (подвертельные, чрезвертельные и межвертельные);
3. Переломы вертелов ( большого и малого вертелов).
Некоторые авторы относят все переломы пп. 1 и 2 к латеральным переломам шейки бедра.
Диагностика
Диагностика переломов проксимального отдела бедра в большинстве случаев не представляет каких-либо затруднений. Жалобы на боли в паховой области, падение на бок в анамнезе с невозможностью самостоятельно встать с опорой на ногу направляют врача на выявление перелома этой локализации.
При осмотре обычно обнаруживается чрезвычайно характерная наружная ротация конечности (за исключением редких случаев вколоченных переломов шейки бедра), небольшое укорочение, невозможность активных движений, прежде всего симптом “прилипшей пятки”, отмечается боль в паховой области при поколачивании по пятке и большому вертелу, иногда усиливается пульсация бедренной артерии под пупартовой связкой ( в паху). Указанные клинические симптомы наблюдаются при переломах как шейки, так и вертельной области бедра, вот почему диагноз, с которым больного направляют в стационар, может быть сформулирован как “перелом верхнего отдела бедра”. Действительно, дифференциальная диагностика на основе только клинических признаков бывает затруднительной. В пользу перелома вертельной области свидетельствуют наличие гематомы, проявляющейся на коже, значительное укорочение конечности. Хорошо если пациент направлен в стационар со “стандартным” диагнозом перелома шейки, гораздо хуже, когда повреждение вообще не диагностируется и больной остается дома с диагнозами: радикулит, илиофеморальный тромбоз и др. либо госпитализируется в неврологическое или хирургическое отделение. В основе таких ошибок иногда лежат объективные причины: нарушения психики у больных с атеросклерозом церебральных сосудов, иррадиация болей в дистальные отделы конечности, особенно в колено, характерная для многих поражений тазобедренного сустава. Все же следует отметить, что в большинстве случаев подобные ошибки связаны с недостаточно внимательным обследованием. Осмотр обнаженного полностью больного обычно позволяет выявить указанные выше симптомы и избежать ошибки.
Трудности возникают при диагностике встречающихся у относительно молодых пациентов вколоченных абдукционных (вальгусных) переломов шейки. В некоторых случаях больные могут даже передвигаться с опорой на ногу, особенно при так называемых стрессовых переломах в зоне патологической перестройки кости. Только рентгенография в 2 проекциях позволяет поставить диагноз в этих случаях.

Лечение.
Консервативное лечение. При использовании методов лечения медиальных переломов бедра, связанных с длительной неподвижностью у лиц пожилого и старческого возраста смертность составляет более 20%. У пациентов часто возникают застойные пневмонии, тромбоэмболии, инфекций мочевыводящих путей и пролежней, в стадию декомпенсации переходит сопутствующая хроническая патология. Неблагоприятные условия кровоснабжения проксимального фрагмента бедренной кости, особенно при субкапитальных аддукционных переломах, и наличие режущих и ротационных сил отрицательно влияют на процесс сращения, который в области лишенной надкостницы шейки может быть только первичным. Консолидация перелома при консервативном лечении наступает лишь у 20%, у 60% пострадавших возникает ложный сустав шейки и асептический некроз головки бедра. В связи с этим основным и оптимальным является оперативный метод лечения. До оперативного вмешательства иммобилизацию осуществляют с помощью скелетного вытяжения за бугристость большеберцовой кости или деротационного гипсового «сапожка». Использование кокситной гипсовой повязки и скелетного вытяжения, как самостоятельных методов, практически не применяют.
Оперативное лечение, целью которого является точная репозиция и прочная фиксация фрагментов, проводят на 2-3 сутки с момента травмы. В арсенал хирургического лечения входят остеосинтез перелома, а также эндопротезирование тазобедренного сустава. Операцию проводят под спинно-мозговой анестезией (СМА) или общим обезболиванием (наркоз). Для фиксации переломов шейки бедра предложено большое количество металлоконструкций. На сегодняшний день наиболее популярными для этих целей являются компрессирующие шурупы, специальная накостная пластина с шеечными винтами или гамма-гвоздь с шеечным компонентом. Для определения жизнеспособности головки бедра используется радиоизотопная диагностика (сканирование), компьютерную томографию и исследования с помощью ядерномагнитного резонанса. Эти методы позволяют составить четкое представление о степени нарушения кровоснабжения головки бедренной кости. Если ее кровоснабжение полностью или почти полностью отсутствует, то наиболее рациональным у этих больных является эндопротезирование тазобедренного сустава.

Для профилактики послеоперационных осложнений важным является ранняя активизация больного в постели, профилактика тромбоэмболии (назначение низкомолекулярных гепаринов), эластичное бинтование конечностей (или ношение эластичных чулок), дыхательная гимнастика, назначаемые больному уже в первые дни после оперативного вмешательства.
После снятия швов (на 12-14 сутки) больного обучают ходьбе с помощью костылей без нагрузки на оперированную ногу. Наступать на конечность разрешают лишь спустя 5-6 месяцев с момента операции при отсутствии рентгенологических признаков асептического некроза головки бедра. Трудоспособность восстанавливается через 8-18 месяцев. После эдопротезирования ведение и режим пациента в послеоперационном периоде зависят от вида эндопротеза.
У истощенных и ослабленных больных, с хроническими сопутствующими заболеваними в стадии декомпенсации, у тех, кто до операции уже не ходил, больным с нарушениями психики (старческий маразм) оперативное лечение противопоказано. Этим больным проводят функциональное лечение ранними движениями. С первых дней назначают лечебную физкультуру, дыхательную гимнастику и массаж грудной клетки, присаживают больного в постели. Иммобилизация конечности проводится гипсовым «сапожком» или скелетным вытяжением в течение 10-15 дней с момента травмы, а затем больного обучают ходьбе с помощью костылей. Сращение перелома при данном методе лечения никогда не наступает и больной вынужден пользоваться костылями на протяжении всей жизни.
Причинами несращения переломов данной локализации при консервативном лечении являются значительное нарушение кровообращения центрального отломка, отсутствие надкостницы в месте повреждения и наличие синовиальной жидкости, замедляющей регенерацию. Наиболее типичными поздними осложнениями медиальных переломов являются формирование ложного сустава шейки, асептический некроз головки и, как следствие, развитие деформирующего артроза тазобедренного сустава. В таких случаях при отсутствии противопоказаний производится эндопротезирование сустава.

Латеральные или вертельные переломы чаще встречаются после 70 летнего возраста, что связано с резким остеопорозом данной области, особенно у женщин, у которых переломы возникают в 7 раз чаще, чем у мужчин. Однако в последние годы выявлена тенденция к «омоложению» переломов проксимальной части бедра. Эти переломы возникают как у женщин, так и у мужчин работоспособного возраста. Механизм возникновения данных повреждений такой же, как переломов шейки бедра.
Клинические проявления при вертельных переломах сходны с таковыми при переломах шейки. Чрезвертельные переломы нередко многооскольчатые с отрывом малого вертела. Латеральные переломы как при консервативном, так и при оперативном лечении, срастаются значительно лучше медиальных. Это объясняется тем, что кровоснабжение проксимального фрагмента страдает значительно меньше, чем при переломах шейки бедра вертельная область покрыта надкостницей, одним из основных источников репаративного остеогенеза.
Основным методом лечения переломов вертельной области со смещением отломков является метод постоянного скелетного вытяжения и (или) остеосинтез. Выбор метода лечения в каждом конкретном случае должен быть строго индивидуальным. При этом следует учитывать характер перелома, возраст больного, наличие сопутствующей патологии, социальный статус больного и степень вероятности возможных осложнений при выборе каждого из методов лечения.
При переломах с удовлетворительным стоянием отломков у лиц молодого возраста возможно применение кокситной гипсовой повязки, которая фиксирует поврежденную конечность 2-3,5 месяца. В схожей ситуации у лиц пожилого и старческого возраста применяют метод постоянного скелетного вытяжения. При переломах со смещением центральный отломок находится в положении отведения из-за воздействия ягодичной группы мышц. Поэтому скелетное вытяжение проводится в положении отведения поврежденной ноги. Величина угла отведения конечности равна углу отведения центрального отломка. После снятия скелетного вытяжения (6 недель со дня травмы) больным разрешают ходить с помощью костылей без нагрузки на больную ногу. Нагружать конечность разрешают спустя 4,5 – 5 месяцев с момента перелома после выполнения контрольной рентгенограммы.
Лечение методом скелетного вытяжения, особенно для лиц старческого возраста, является крайне тягостной процедурой и часто сопровождается развитием пролежней, пневмоний и инфекционных осложнений мочевыводящих путей. В связи с этим в последнее время чаще предпочтение отдается оперативному вмешательству, направленному на активизацию больного и предотвращение вышеперечисленных осложнений. Естественно, риск открытой репозиции отломков и последующего остеосинтеза не должен значительно превышать таковой при использовании других методов лечения. Операцию производят на 2-5 день с момента поступления, до вмешательства осуществляют скелетное вытяжение и проводят предоперационная подготовка. Наиболее часто фрагменты бедра фиксируют накостной пластиной или гамма-стержнем.

С первых дней после операции проводят занятия ЛФК, если позволяет общее состояние больного, его обучают самостоятельной ходьбе с помощью костылей без нагрузки на оперированную конечность.
Консолидация перелома в зависимости от его характера и способа лечения наступает через 3 – 5 – 7 месяцев с момента травмы. Нагрузку на поврежденную конечность разрешают после оценки результатов контрольной рентгенограммы и в зависимости от выбранного метода фиксации отломков.
При невозможности применения из-за ослабленного состояния больного и сопутствующей патологии ни одного из вышеназванных методов используют лечение ранними движениями. Консолидация перелома при этом, как правило, не происходит.
Переломы большого и малого вертела.
Причиной перелома большого вертела чаще является прямая травма, реже – чрезмерное сокращения мышц, отводящих бедро. Отмечается местная болезненность, ограничение или полное отсутствие активного отведения бедра. Решающее значение имеет рентгенологическое обследование.
При незначительном смещении отломков, которое часто отмечается в случае прямой травмы, лечение сводится к иммобилизации конечности в положении отведения в течение 6 недель. При отрывных переломах со смещением отломков проводится открытая репозиция и фиксация фрагментов бедра шурупами или специальной пластиной.
Изолированные переломы малого вертела встречаются исключительно редко и возникают в результате резкого сокращения подвздошно-поясничной мышцы. Клинически данное повреждение сопровождается болью в проекции малого вертела, усиливающейся при сгибании бедра в тазобедренном суставе под углом более 90. Лечение, как правило, консервативное.
Источник

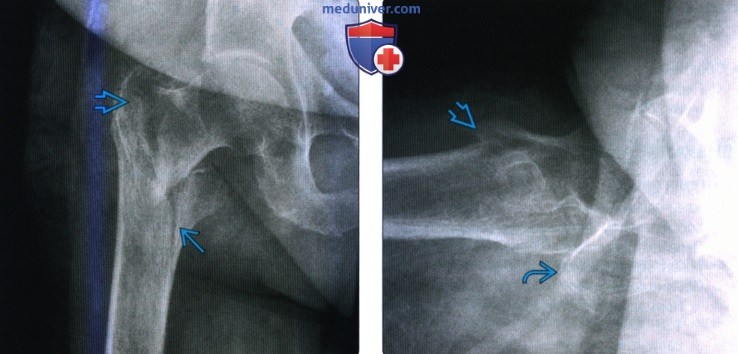 (Слева) Рентгенография тазобедренного сустава в передне-задней проекции: определяется перелом, берущий начало от малого вертела к большому. Отмечается варусная деформация (угол между шейкой и диафизом <120°).
(Слева) Рентгенография тазобедренного сустава в передне-задней проекции: определяется перелом, берущий начало от малого вертела к большому. Отмечается варусная деформация (угол между шейкой и диафизом <120°).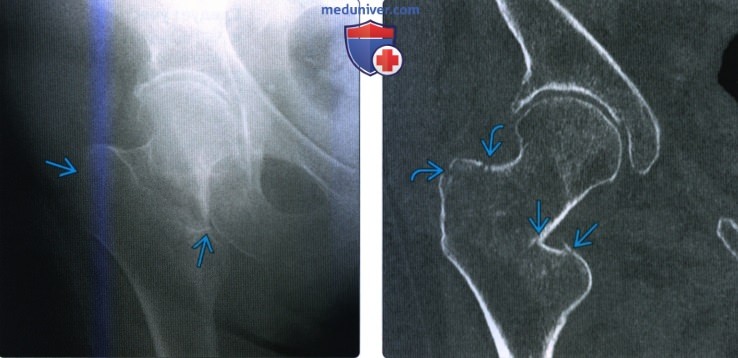 (Слева) Рентгенография в передне-задней проекции: определяется неровность кортикального слоя большого и малого вертелов, но переходная линия перелома почти невидима вследствие тяжелого остеопороза.
(Слева) Рентгенография в передне-задней проекции: определяется неровность кортикального слоя большого и малого вертелов, но переходная линия перелома почти невидима вследствие тяжелого остеопороза.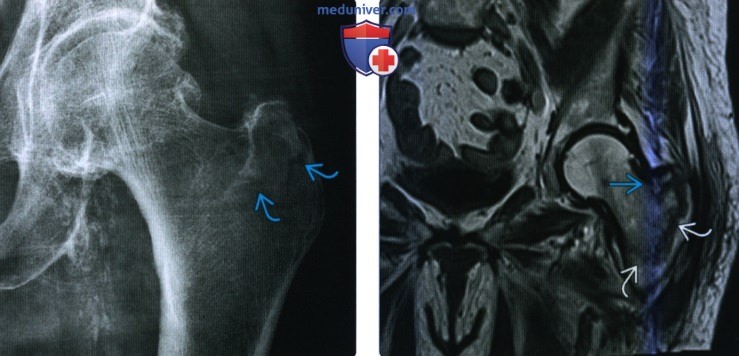 (Слева) Рентгенография в передне-задней проекции: определяется очевидный изолированный перелом большого вертела. Поскольку пациент был не в состоянии переносить вес тела, была выполнена МРТ.
(Слева) Рентгенография в передне-задней проекции: определяется очевидный изолированный перелом большого вертела. Поскольку пациент был не в состоянии переносить вес тела, была выполнена МРТ.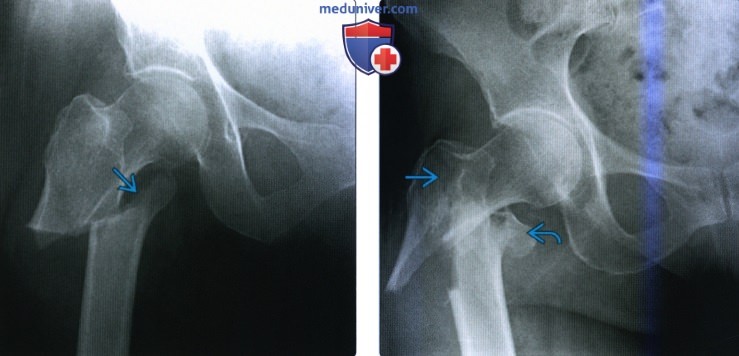 (Слева) Рентгенография в передне-задней проекции: у мужчины 73 лет после падения на бедро определяется обратный косой межвертельный перелом. Перелом распространяется выше малою вертела, что отличает его от подвертельного перелома. Отмечается медиальное смещение вследствие натяжения приводящими мышцами.
(Слева) Рентгенография в передне-задней проекции: у мужчины 73 лет после падения на бедро определяется обратный косой межвертельный перелом. Перелом распространяется выше малою вертела, что отличает его от подвертельного перелома. Отмечается медиальное смещение вследствие натяжения приводящими мышцами.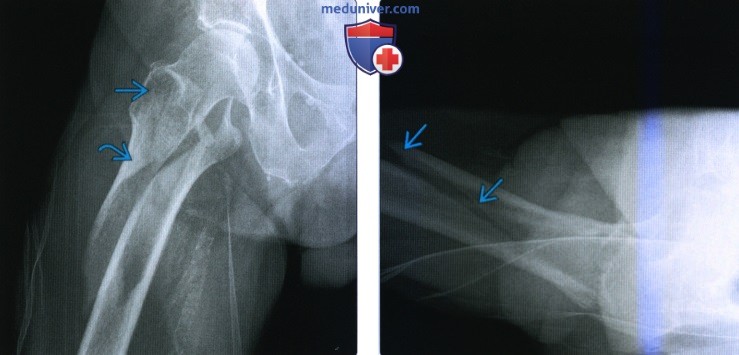 (Слева) Рентгенография в передне-задней проекции: определяется обратный косой межвертельный перелом с длинным спиральным компонентом, распространяющимся в диафиз бедренной кости. Раздробление распространяется кверху в большой вертел.
(Слева) Рентгенография в передне-задней проекции: определяется обратный косой межвертельный перелом с длинным спиральным компонентом, распространяющимся в диафиз бедренной кости. Раздробление распространяется кверху в большой вертел.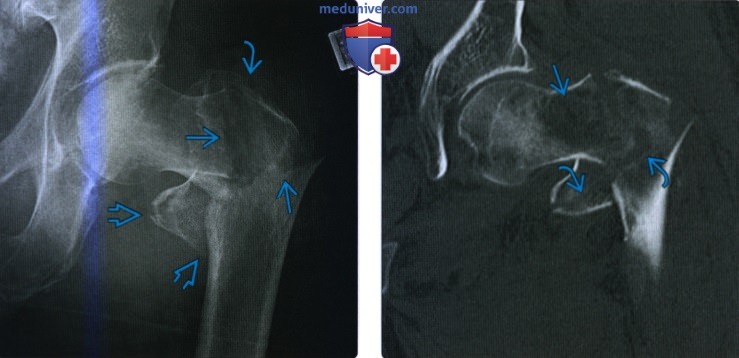 (Слева) Рентгенография в передне-задней проекции: у мужчины 90 лет определяется четырехсоставной межвертельный перелом. Основная линия перелома широко разделяется латеральнее, формируя варусное отклонение. В большом и малом вертелах определяются линии раздробленного перелома.
(Слева) Рентгенография в передне-задней проекции: у мужчины 90 лет определяется четырехсоставной межвертельный перелом. Основная линия перелома широко разделяется латеральнее, формируя варусное отклонение. В большом и малом вертелах определяются линии раздробленного перелома.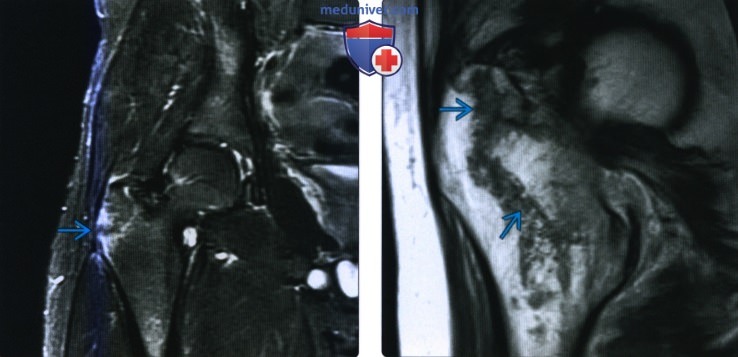 (Слева) MPT Т2ВИ, режим подавления сигнала от жира, коронарный срез: у профессионального пловца 17 лет определяется перелом большого вертела с отсутствием смещения. Перелом вероятнее всего возник вследствие отрывной травмы при натяжении сухожилия ягодичной мышцы.
(Слева) MPT Т2ВИ, режим подавления сигнала от жира, коронарный срез: у профессионального пловца 17 лет определяется перелом большого вертела с отсутствием смещения. Перелом вероятнее всего возник вследствие отрывной травмы при натяжении сухожилия ягодичной мышцы.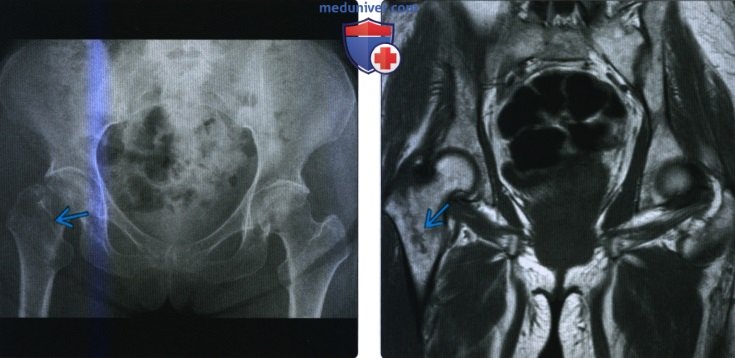 (Слева) Рентгенография таза в передне-задней проекции: у пожилого пациента определяется слабовыраженное смещение кортикального слоя большого вертела. Обратите внимание на наружную ротацию правого бедра. При повреждении тазобедренного сустава пострадавшие стремятся удерживать конечность в положении наружной ротации, что увеличивает уверенность в наличии перелома.
(Слева) Рентгенография таза в передне-задней проекции: у пожилого пациента определяется слабовыраженное смещение кортикального слоя большого вертела. Обратите внимание на наружную ротацию правого бедра. При повреждении тазобедренного сустава пострадавшие стремятся удерживать конечность в положении наружной ротации, что увеличивает уверенность в наличии перелома.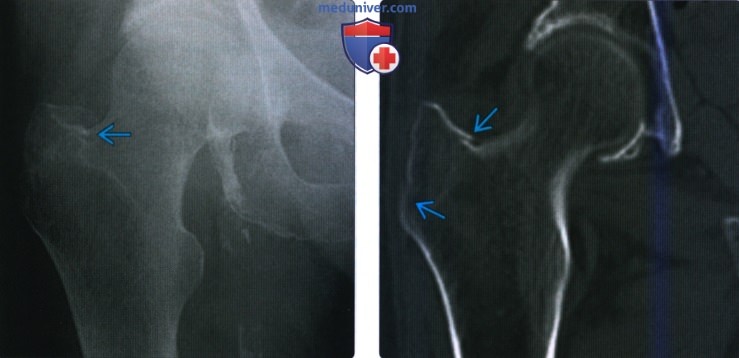 (Слева) Рентгенография в передне-задней проекции: у пожилого пациента определяется изолированный перелом большого вертела. Если пациент не может переносить собственный вес, то для оценки распространения в межвертельную область выполняется МРТ.
(Слева) Рентгенография в передне-задней проекции: у пожилого пациента определяется изолированный перелом большого вертела. Если пациент не может переносить собственный вес, то для оценки распространения в межвертельную область выполняется МРТ.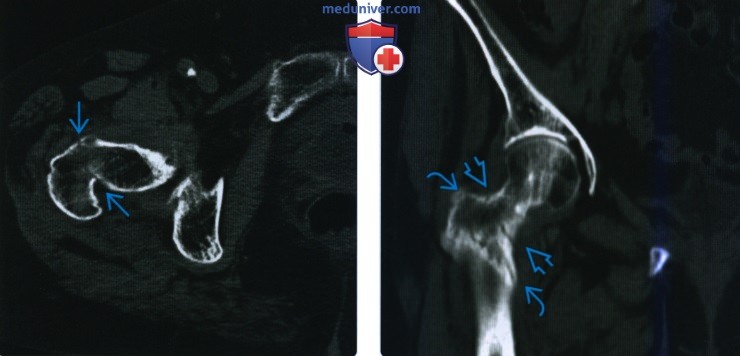 (Слева) КТ кости, аксиальный срез: у пациента средних лет, получившего травму, определяется слабовыраженное просветление через базисцервикальную область бедренной кости с утратой переднего наклона шейки бедренной кости по отношению к диафизу. Утрата переднего наклона вследствие формирования верхушки передней угловой деформации места перелома является важным признаком слабовыраженных переломов.
(Слева) КТ кости, аксиальный срез: у пациента средних лет, получившего травму, определяется слабовыраженное просветление через базисцервикальную область бедренной кости с утратой переднего наклона шейки бедренной кости по отношению к диафизу. Утрата переднего наклона вследствие формирования верхушки передней угловой деформации места перелома является важным признаком слабовыраженных переломов.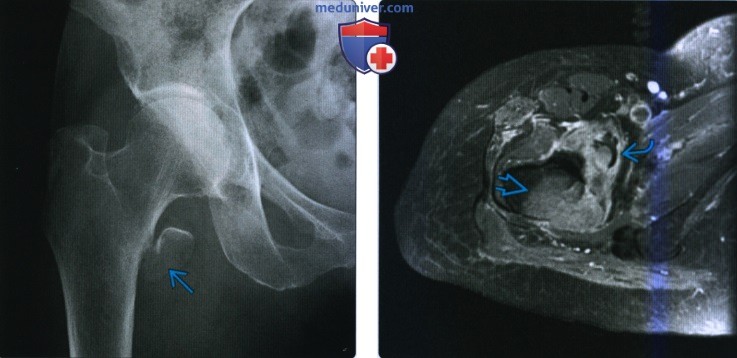 (Слева) Рентгенография в передне-задней проекции: у пациентки страдающей раком молочной железы определяется отрыв малого вертела с ротацией и смещением оторванного осколка. Изолированные переломы малого вертела у взрослых всегда патологические.
(Слева) Рентгенография в передне-задней проекции: у пациентки страдающей раком молочной железы определяется отрыв малого вертела с ротацией и смещением оторванного осколка. Изолированные переломы малого вертела у взрослых всегда патологические.