Перелом лучевого сплетения
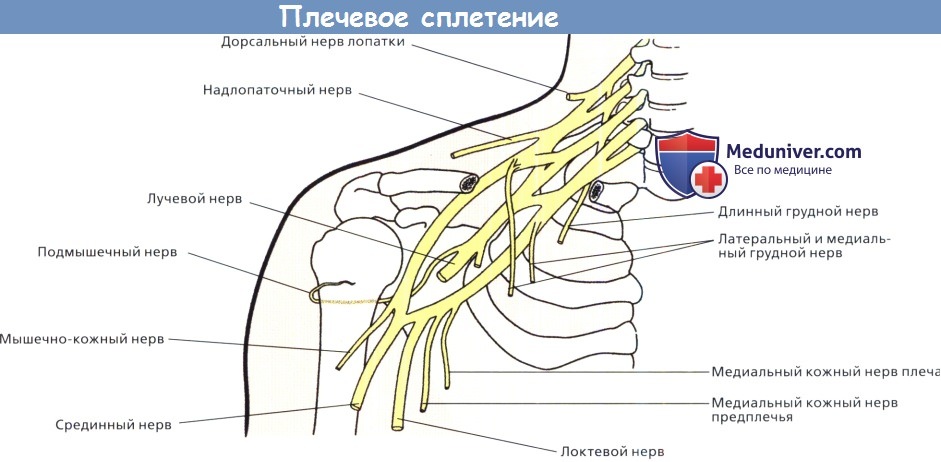
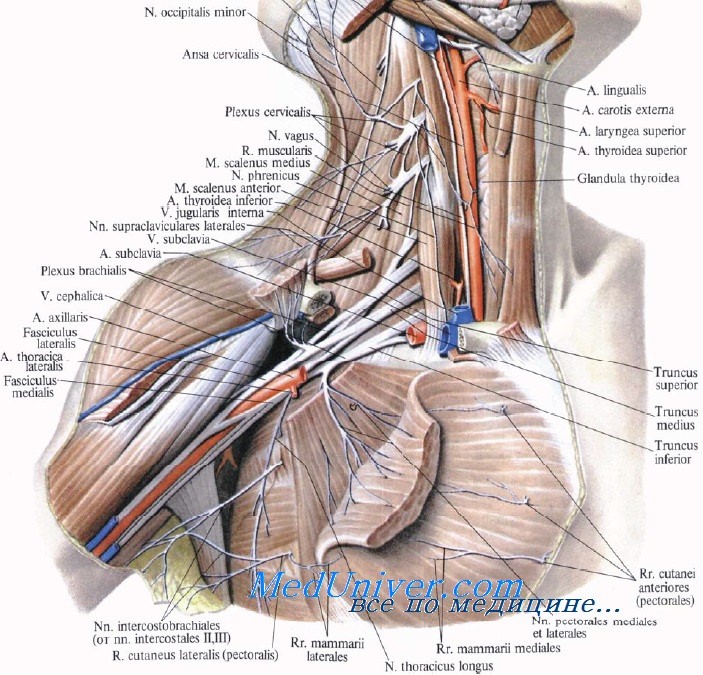
Повреждения плечевого сплетения. Диагностика, лечениеЗакрытая травма плечевого сплетения у взрослых чаще всего встречается среди молодых активных мужчин, увлекающихся экстремальными видами спорта или пострадавших в результате высокоскоростной автоаварии. Это тяжелейшее повреждение часто ведет к ограничению физических возможностей, вызывает психологические и социально-экономические проблемы. Нередко при первом осмотре пострадавшего с политравмой повреждение плечевого сплетения не распознается на фоне других жизнеугрожающих повреждений, фиксирующих на себе внимание врача. Но даже в случаях выявления травмы лечение в прошлом откладывалось на более поздний период в надежде на спонтанное восстановление каких-либо функций. Сегодня такую задержку нельзя признать обоснованной, так как установлено, что она может серьезно ограничить возможности дальнейшего реконструктивного вмешательства. Каждый хирург, оперирующий в области плечевого сплетения, должен четко знать его анатомо-топографические особенности. Непонимание анатомического строения тех отделов шеи, передней поверхности грудной клетки и подмышечной впадины, где расположено сплетение, может усугубить исходную травму или вызвать любое другое тяжелое повреждение. Плечевое сплетение в большинстве случаев образуется соединением передних ветвей четырех нижних шейных спинномозговых нервов (С5-С8) и первого грудного нерва (Т1). Спинномозговые нервы берут начало от дорсальных и вентральных корешков, отходящих от спинного мозга. Дорсальные корешки образованы чувствительными нитями, исходящими из спинномозгового узла дорсального корешка, который расположен в межпозвоночном отверстии или тотчас кнаружи от него. Вентральные корешки содержат двигательные нити. Дорсальный и вентральный корешки соединяются один с другим кнаружи от узла дорсального корешка, образуя спинномозговой нерв. Твердая и паутинная мозговые оболочки простираются от спинного мозга на вентральный и дорсальный корешки на выходе из спинного мозга. Помимо этого на уровне С4-С7 спинномозговые нервы фиксированы к поперечным отросткам позвонков прочными соединительнотканными связками, которые отсутствуют на уровне С8 и Т1, что объясняет большую частоту отрывов двух нижних корешков, принимающих участие в формировании плечевого сплетения. Передние ветви спинномозговых нервов объединяются в три ствола: верхний (С5 и С6), средний (С7) и нижний (С8 и Т1). Каждый ствол подразделяется на переднюю и заднюю ветви. Тотчас дистальнее ключицы передние разделения верхнего и среднего стволов соединяются в латеральный пучок, а переднее разделение нижнего ствола продолжается в медиальный пучок. Задние ветви всех трех стволов формируют задний пучок, который располагается позади подкрыльцовой артерии. Для описания травмы плечевого сплетения обычно используют следующие термины: разрыв корешка, отрыв корешка, преганглионарный, постганглионарный, надключичный и подключичный. Термином «надключичное повреждение» определяют поражение спинномозговых нервов, стволов или их разделений. Определение «подключичное повреждение» употребляется для обозначения поражения пучков и их конечных ветвей. Если повреждение сопровождается отрывом корешка от спинного мозга проксимальнее узла заднего корешка, то повреждение классифицируется как «преганглионарное» или отрыв корешка. С практической точки важно дифференцировать пре- или постганглионарные повреждения. На сегодняшний день прямое оперативное устранение преганглионарных повреждений неэффективно, поэтому должны рассматриваться другие методы восстановления функций. Напротив, коррекция постганглионарных повреждений возможна за счет имплантации нерва-трансплантата.
Существуют характерные особенности анамнеза и клинической картины, которые помогают отличить преганглионарное повреждение от постганглионарного. Синдром Горнера, включающий птоз, миоз, ангидроз щечной области и энофтальм, предполагает преганглионарный отрыв С8 и Т1 корешков. На преганглионарный отрыв С6 корешка указывает симптом крыловидной лопатки, так как передняя зубчатая мышца иннервируется преимущественно длинным грудным нервом, который начинается от переднего разделения С6 около межпозвоночного отверстия. Невозможность приведения лопатки к позвоночнику свидетельствует о дисфункции ромбовидных мышц вследствие отрыва С5 корешка и выпадения функции дорсального нерва лопатки. Способность приведения лопатки можно проверить, попросив пациента положить кисти рук на бедра и попытаться свести локти вместе за спиной. Постганглионарные разрывы происходят в тех местах, где элементы плечевого сплетения фиксированы окружающими образованиями. Хрестоматийным местом локализации постганглионарного повреждения является точка Эрба, где надлопаточный нерв отходит от верхнего ствола плечевого сплетения. Разрыв С5 спинномозгового нерва обычно происходит на участке расположения вышеописанных соединительнотканных связок, фиксирующих нерв к поперечным отросткам позвонков. На этом уровне связка особенно прочная, и данная анатомическая особенность создает предпосылки для возможного использования С5 корешка в качестве невротизатора при отрыве других корешков. Другой точкой фиксации надлопаточного нерва является вырезка лопатки, где нерв может повреждаться при травмах, вызывающих смещение лопатки кверху. Травма ключицы может сопровождаться повреждением плечевого сплетения на уровне сравнительно малоподвижных в этом месте разделений. Подкрыльцовый нерв фиксирован как в месте своего отхождения от заднего пучка, так и в месте прохождения через четырехстороннее отверстие, и легко повреждается на любом из этих уровней. С усовершенствованием вспомогательных методов диагностики появилась возможность выполнения операций в раннем посттравматическом периоде. При правильной интерпретации такие методы исследования как электродиагностика, КТ миелография и, при необходимости, МРТ, увязанные с клиническими данными, определяют необходимость оперативного лечения для приемлемого восстановления функций. Исследование проводимости нерва и электромиография (ЭМГ) являются основными методами, которые дополняют данные клинического обследования больного с повреждением плечевого сплетения. Любая травма нерва, кроме нейропраксии, инициирует через 48-72 часа развитие валлеровской дегенерации дистального участка аксона с потерей его проводимости. К недостаткам ЭМГ относится то обстоятельство, что только через 4-6 недель после травмы начинают регистрироваться потенциалы фибрилляции, указывающие на денервацию мышц. Исследование нервной проводимости позволяет идентифицировать уровень повреждения (пре- или постганглионарный), который определяется на основании анализа потенциалов действия чувствительного нерва. Такую возможность предоставляет локализация узла заднего корешка вне спинного мозга. При отрыве корешка регистрируется нормальный потенциал действия, тогда как разрыв нерва дистальнее спинномозгового узла приводит к исчезновению сенсорного потенциала. Эта информация может быть одинаково важна как перед оперативным вмешательством, так и в процессе выполнения операции, когда решается вопрос о пригодности корешка в целях трансплантации. На практике, электродиагностика должна начинаться через 4-6 недель после травмы. При оценке повреждений плечевого сплетения применяются и такие методы исследования, как КТ и МРТ. Но, если речь идет о травме, то «золотым стандартом» диагностики отрыва корешка остается КТ-миелография. При компрессионных повреждениях или других нетравматических плексопатиях предпочтение отдается МРТ, хотя метод по-прежнему страдает изобилием двигательных артефактов, генерируемых ритмическими колебаниями спинномозговой жидкости, поэтому отрыв корешка выявляется не во всех случаях. Из этого следует, что, опираясь на данные МРТ, не всегда удается спланировать хирургическую тактику. Ранняя КТ-миелография, приуроченная ко времени проведения первичной электродиагностики, способствует скорейшему проведению операции в промежутке от двух до трех месяцев после травмы, и даже раньше. Если данные предварительных исследований согласуются с клинической симптоматикой, то в дальнейшем электродиагностику можно повторить через шесть недель с целью оценки признаков реиннервации. Это повторное исследование также укладывается в рамки трехмесячного срока, в пределах которого необходимо выполнить оперативное вмешательство в тех случаях, когда оно показано. Повреждения плечевого сплетения продолжают оставаться тяжелой по своим последствиям травмой. Тем не менее, достигнутые за последние 20 лет успехи существенно оптимизировали прогноз в отношении полноты функциональных исходов. Из оперативных техник применяют невролиз, пластику нерва и невротизацию. Невролиз представляет собой оперативное освобождение нервов от рубцовых сращений. Как самостоятельное вмешательство редко бывает окончательным способом лечения при травме плечевого сплетения. Чаще всего процедура проводится параллельно с реконструктивной пластикой или невротизацией. Прежде чем приступить к пластической реконструкции или невротизации, необходимо выбрать наиболее функционально значимые денервированные мышцы. Безусловно, наиболее важно восстановление функции сгибания в локтевом суставе. Другими приоритетными задачами являются реиннервация мышц, принимающих участие в формировании вращательной манжеты плечевого сустава, и стабилизация лопатки. Имеются положительные результаты невротизации лучевого нерва для восстановления функций трехглавой мышцы плеча. Для восстановления функций путем трансплантации нерва необходимы подходящие источники, среди которых С5 и С6 являются наиболее доступными даже при тотальном повреждении плечевого сплетения. Трансплантация из этих источников проводится при нарушении проводимости надлопаточного нерва и заднего разделения верхнего ствола с целью устранения мышечного дисбаланса плечевого сустава, стабилизация которого входит в одну из вышеперечисленных приоритетных задач. При дефиците подходящих начальных нервов восстановление сгибания в локтевом суставе потребует дальнейшего вмешательства посредством перемещения. Классическим вариантом является перемещение межреберного нерва для реиннервации мышечно-кожного нерва. За счет перемещения межреберного нерва достигались вполне удовлетворительные функциональные результаты. Тем не менее, этот классический подход следует соотносить с возможностями новейших методик. К ним относятся нейропластика в комбинации с более агрессивными методиками невротизации, когда в качестве нервов-невротизаторов используют конечную ветвь спинномозговой части добавочного нерва и диафрагмальный нерв, а также нейропластика в сочетании со свободной трансплантацией функционально сохраненных одной или обеих тонких мышц бедра, реваскуляризированных и реиннервированных с использованием микрохирургической техники. Данный обзор был посвящен закрытой травме плечевого сплетения, тем не менее, нельзя не затронуть тему проникающих ранений, частота которых составляет около 10-20% от всех травм сплетения. Повреждения чаще локализуются в подключичной области, и отличаются более избирательной потерей функций. Острые проникающие травмы нередко сочетаются с повреждением сосудов, поэтому в идеале первичное обследование и лечение должны быть доверено специалисту, владеющему вопросами сосудистой и нейрохирургии. При отсутствии последнего конкретную помощь при травме сосудов следует оказывать предельно осторожно во избежание травмирования близлежащих нервов. При первой возможности должна быть проведена ревизия плечевого сплетения специалистом в области повреждений периферических нервов. Более сложной представляется проблема огнестрельных ранений. Если сосуд не поврежден, можно выбрать выжидательную тактику с периодическим обследованием и проведением электродиагностики через 6 и 12 недель после травмы. Через 12 недель оцениваются признаки восстановления функций. Если они не прослеживаются, то, возможно, целесообразно решить вопрос в пользу хирургического вмешательства. В тех случаях, когда предполагается оперативное лечение поврежденного сосуда, одновременно следует оценить состояние структур сплетения и исключить любые повреждения другой локализации. В связи с тем, что зона нарушенной иннервации будет нечеткой, вероятно, не стоит заниматься реконструкцией нерва в срочном порядке, так как это может привести к неадекватному уровню отсечения поврежденного участка и несостоятельности нейропластики. Рекомендуется проводить реконструктивное вмешательство через 6 недель после травмы, когда подтвержден разрыв нерва и шансы на спонтанную реиннервацию отсутствуют. Учебное видео анатомии плечевого сплетения и его нервов
– Вернуться в раздел “травматология” Оглавление темы “Травмы верхней конечности”:
|
Источник
а) Патологическая анатомия повреждения плечевого сплетения. Плечевое сплетение сформировано слиянием нервных корешков с С5 по Т1; сплетение и его ветви схематично представлены на рисунке ниже. Поскольку сплетение проходит от шейного отдела позвоночника между мышцами шеи и под ключицей по направлению к руке, оно крайне легко подвергается травмам—либо рубленым ранениям, либо тяжелым растяжениям, вызванным падением на боковую поверхность шеи или на плечо.
Тракционные повреждения плечевого сплетения классифицируются также по локализации: надключичные (65%), подключичные (25%) и смешанные (10%). Надключичные повреждения обычно происходят при мотоциклетных авариях, при ударе мотоциклиста о землю или другое транспортное средство его шея и надплечье выворачиваются в разные стороны. При наиболее серьезных повреждениях рука практически отрывается от туловища с разрывом подключичной артерии.
Подключичные повреждения обычно связаны с переломами или вывихами плеча; примерно в четверти случаев также рвется подмышечная артерия. Переломы ключицы редко повреждают сплетение, это бывает только при прямом ударе.
Повреждение может произойти на любом уровне или нескольких уровнях в пределах сплетения, часто включая комбинацию повреждений нервных корешков, стволов и нервов. Важно различие между преганглионарными и постганглионарными повреждениями. Отрыв нервного корешка от спинного мозга—преганглионарное повреждение, то есть нарушение целостности проксимальнее корешкового ганглия; этот вид повреждения не может быть восстановлен хирургически.
Разрыв корешка дистальнее ганглия, разрыв ствола или периферического нерва, — постганглионарное повреждение, которое воссоединяется хирургически и потенциально способно к восстановлению.

б) Клинические характеристики. Повреждения плечевого сплетения часто сочетаются с другими угрожающими жизни травмами, которые требуют незамедлительного внимания. Сочетанные повреждения, такие как разрыв подключичной или подмышечной артерии, должны быть выявлены и прооперированы, в противном случае неблагоприятный результат неизбежен.
Вскоре становится очевидной неврологическая дисфункция. Подробное клиническое обследование направлено на поиск ответов на специфические вопросы: где расположен уровень повреждения? Преганглионарное или постганглионарное? Если повреждение постганглионарное, то каков его тип?
в) Уровень повреждения плечевого сплетения. При повреждениях сплетения на верхнем уровне (С5 и С6) абдукторы и внешние ротаторы плеча, супинаторы предплечья парализованы. Потеря чувствительности выявляется на внешней поверхности плеча и предплечья.
Изолированные повреждения нижних отделов сплетения встречаются редко. Отмечается слабость сгибателей кисти и пальцев, собственные мышцы кисти парализованы. Чувствительность теряется на локтевой поверхности предплечья и кисти.
При повреждении всего сплетения происходит паралич и онемение всей конечности.
Иногда в процесс также вовлекаются мышцы лопатки и одна сторона диафрагмы. Системный осмотр каждого компонента плечевого сплетения (корешков, стволов, делений, пучков и ветвей) поможет точно определить уровень повреждения. Например, сохранность лопаточного (ромбовидные мышцы), длинного грудного (зубчатые мышцы) и надлопаточного нервов (надостные мышцы) в сочетании с дефицитом кожно-мышечного (двуглавая мышца), лучевого (трехглавая мышца) и подкрыльцового нервов (дельтовидная мышца) предполагают повреждение заднего и бокового пучка.
Пре- или постганглионарное повреждение? Выявление уровня повреждения пучка очень важно. Преганглионарные повреждения (отрывы корешков) непоправимы; постганглионарные повреждения могут самостоятельно восстанавливаться при аксонотмезисе или могут быть восстановлены хирургическим путем. Признаками, предполагающими отрыв корешков, являются:
1) жгучая или мозжащая боль и астезия в кисти;
2) паралич лопаточных мышц или диафрагмы;
3) синдром Горнера (птоз, миоз, энофтальм и ангидроз);
4) тяжелые повреждения сосудов;
5) переломы шейного отдела позвоночника и
6) дисфункция спинного мозга (например, гиперрефлексия нижних конечностей).
Применяется гистаминовая проба. Внутрикожная инъекция гистамина вызывает тройной ответ в коже (центральное расширение капилляров, волдырь и гиперемию вокруг него). Если гиперемическая реакция сохраняется в области астезии кожи, повреждение должно располагаться проксимальнее ганглия заднего корешка, следовательно, вероятен отрыв корешка. При постганглионарном повреждении проба будет отрицательной, поскольку связь нерва между кожей и ганглием заднего корешка прервана.
КТ, миелография или МРТ могут выявить псевдоменингоцеле, возникшее в результате отрыва корешка. Помните, что в течение первых нескольких дней положительный результат не является достоверным, поскольку перидуральная оболочка может быть разорвана без отрыва корешка. Исследование нервной электропроводимости нуждается в осторожной интерпретации. При сохранении сенсорной проводимости из астезированого дерматома предполагается преганглионарное повреждение (т.е. нерв дистальнее чувствительного ганглия заднего корешка не разорван).
Этот тест становится надежным только после нескольких недель, когда в результате валлеровского перерождения при постганглионарном повреждении блокируется нервная электропроводимость.
Учебное видео анатомии плечевого сплетения и его нервов
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
г) Тип повреждения нервов плечевого сплетения. Как только диагностировано постганглионарное повреждение, важно определить степень повреждения нерва. Весьма информативны данные анамнеза: механизм повреждения и длительность воздействия травмирующего агента поможет предположить легкое (первой или второй степени) или тяжелое повреждение (четвертой или пятой степени). Выжидательная тактика оправдана при повреждениях первой или второй степени с возможностью признаков восстановления на 6-8 неделе. При подозрении на нейротмезис показано раннее оперативное лечение.
При повреждениях разной степени в пределах одного сплетения некоторые мускулы могут восстановиться, в то время как другие нет.
д) Тактика лечения повреждения нервов плечевого сплетения. После получения травмы пациенты, как правило, госпитализируются в общие отделения, в которых при лечении приоритет отдается переломам и другим повреждениям. Неотложная операция необходима при повреждениях плечевого сплетения с проникающими ранами, повреждениями сосудов или тяжелыми высокоэнергетическими повреждениями мягких тканей, независимо, являются ли они открытыми или закрытыми; резаные повреждения нервов следует восстанавливать одномоментно сшиванием или пластикой дефекта. Наилучший результат достигается при выполнении реконструкции нерва бригадой, специализирующейся в этой области.
Другие закрытые повреждения оставляются до завершения тщательного обследования и использования специальных методов диагностики. Пациентам с отрывом корешков или тяжелыми, калечащими повреждениями конечности, не проводят операции по реконструкции нервов, по крайней мере, до установления четкого прогноза функции конечности.
Динамика неврологических симптомов должна тщательно отслеживаться. На протяжении всего ожидаемого срока восстановления необходимо сохранять бдительность. Если восстановление сомнительно, или специальные исследования показывают, что повреждение выше второй степени, пациент должен быть направлен в специализированный центр для хирургической ревизии плечевого сплетения и нервов, пластики или операций по реиннервации.
Чем раньше принято это решение, тем лучше: при раннем оперативном лечении легче обеспечить доступ к повреждению и вероятность успешной реконструкции выше. Операция, выполненная через шесть месяцев после травмы, вряд ли будет успешной.
– Модели повреждений. Хирургическая ревизия выявляет три типичных комплекса повреждений.
• Отрыв или разрыв С5, С6 (7) с сохранением С (7) 8, Т1. В этом случае вероятен наиболее благоприятный исход, так как функция кисти сохраняется, и иннервированные из верхних корешков мышцы часто восстанавливаются после реконструкции сплетения или реиннервации.
• Разрыв С5, С6 (7) с отрывом С7, С8, Т1. Возможно восстановление движения в плечевом и локтевом суставах после реконструкции и пластики верхних отделов сплетения, но функция кисти будет безвозвратно утеряна.
• Отрыв С5-Т1. Вероятен плохой исход.
Возможности использования аксонов «донорских» нервов, доступных для невротизации верхней конечности (иннервация плечевого и локтевого суставов), ограничены, и восстановление функции кисти не ожидается.
Из этого следует, что все усилия по восстановлению нервной проводимости и реиннервации должны быть направлены на реконструкцию структур, соответствующих сегментам С5 и С6. Целью лечения является восстановление отведения плеча, сгибания в локтевом суставе, разгибания кисти, сгибания пальцев и чувствительности на лучевой поверхности кисти.
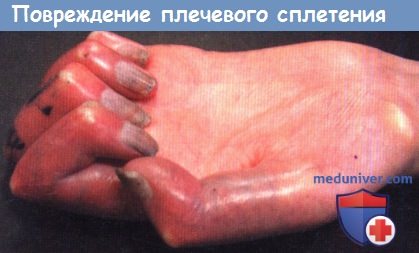
Повреждение плечевого сплетения.
Ишемизированная нечувствительная кисть.
– Пластика нерва и реиннервация. Пластика нерва бывает часто необходима, и результаты восстановления функции плечевого и локтевого суставов достаточно хорошие, в то время как исходы при повреждениях нервов предплечья и кисти разочаровывают.
Реиннервация является альтернативным способом восстановления нервной проводимости. Если корешки С5 и С6 оторваны, спинномозговой добавочный нерв может быть сшит с надлопаточным или, например, два-три межреберных нерва могут быть вшиты в кожно-мышечный нерв.
Если возможно сшить один нервный корешок (например, С5), то следует сделать пластику, соединив его с латеральным пучком, который обеспечит сгибание локтевого сустава, сгибание пальцев и чувствительность по лучевой стороне кисти. Если к сшиванию доступны два корешка (например, С5, С6), то они могут быть вшиты в латеральный и задний пучки. Предложенные способы не восстанавливают проводимость с надлопаточного нерва, который соединяется с добавочным спинным нервом.
При полном преганглионарном дефиците противоположный С7 корешок может быть удлинен нервным аутотрансплантатом, проведен внутри грудной клетки и использован как источник аксонов поврежденного сплетения. Такая методика приводит на удивление к незначительному неврологическому дефициту в донорской конечности.
Окончательные результаты реконструкции проявляются через два или три года.
– Поздняя реконструкция. Оптимальные результаты восстановления сплетения получают при очень раннем лечении. Если пациент не появляется слишком долго после повреждения, или реконструкция сплетения потерпела неудачу, то существует несколько способов восстановить функцию.
Транспозиция сухожилия для функции сгибания локтевого сустава. В качестве сгибателей предплечья можно использовать различные мышцы: большую грудную мышцу (транспозиция по Кларку), начало общего сгибателя пальцев (транспозиция по Штайндлеру), широчайшую мышцу спины или трехглавую мышцу. Обязательным условием является целостность иннервирующего мышцы нерва, таким образом, данная методика возможна только при определенном характере повреждения.
Свободная пересадка мышц с реиннервацией. Тонкая мышца, прямая мышца бедра или противоположная широчайшая мышца спины могут быть пересажены свободным лоскутом и реиннервированы двумя или тремя межреберными нервами или противоположным корешком С7. При этом восстанавливаются сгибание в локтевом суставе и разгибание кисти.
Артродез плеча. Артродез обычно оставляется в качестве резервного метода и используется в случае нестабильности или болей в плечевом суставе, а также после неудачи операций по реиннервации надлопаточного нерва. Положение плеча должно быть приспособлено к потребностям пациента.
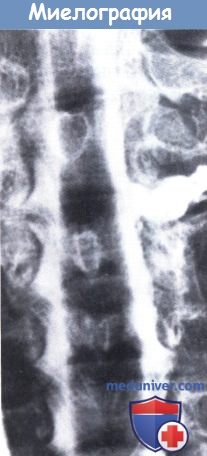
Плечевое сплетение.
Протекание контраста при миелографии указывает на отрыв корешков.
– Читать далее “Симптомы родового паралича плечевого сплетения и его лечение”
Оглавление темы “Поражения нервной системы”:
- Нарушения функции нервов и их болезни
- Классификация повреждений нервов
- Симптомы повреждения нерва и их оценка
- Принципы лечения повреждения нерва
- Прогноз лечения повреждения нерва
- Симптомы повреждения плечевого сплетения и его лечение
- Симптомы родового паралича плечевого сплетения и его лечение
- Симптомы мышечной дистрофии и ее лечение
- Симптомы миотонии и ее лечение
- Строение нервов и их функции
Источник