Перелом локтевого отростка по веберу
Техника операции при переломе локтевого отростка локтевой кости
а) Показания для операции при переломе локтевого отростка локтевой кости:
– Абсолютные показания: свежий перелом или несращение локтевого отростка. Отрыв сухожилия трехглавой мышцы с костным фрагментом.
– Противопоказания: инфицированная рана, оскольчатый перелом.
– Альтернативные операции: ORIF* (open reposition internal fixation – открытая репозиция внутренняя фиксация) винтом или пластиной.
б) Предоперационная подготовка. Предоперационные обследования: клиническое обследование для исключения повреждения локтевого нерва.
в) Специфические риски, информированное согласие пациента:
– Кровотечение
– Инфекция
– Несращение
– Снижение амплитуды движений
г) Обезболивание. Общее обезболивание (интубация) или блокада плечевого сплетения.
д) Положение пациента. Лежа на спине, рука с небольшим приведением и внутренней ротацией; альтернативно – на животе.
Возможно использование подлокотника.
Турникет на плече.
Электронно-оптический усилитель изображения.
е) Оперативный доступ. Разрез кожи от середины разгибательной поверхности дистальной части плеча до разгибательной поверхности проксимального отдела предплечья, в обход локтевого отростка с лучевой стороны.
Дистальное продление разреза вдоль края локтевой кости.
ж) Этапы операции:
– Разрез кожи
– Капсулотомия
– Очистка места перелома
– Репозиция, удержание и фиксация спицами Киршнера
– Сверление отверстий для проволочной стяжки
– Проволочная стяжка
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Локтевой нерв идет в своей борозде позади медиального надмыщелка.
– Предупреждение: если имеется сужение локтевой борозды, возможно перемещение нерва кпереди.
– В проксимальном фрагменте разместите спицы Киршнера в его центральной части.
– Предупреждение: избегайте перфорации сустава спицами Киршнера.
– Убедитесь в прохождении спицы через дальний компактный слой.
– Важно, чтобы проволочная стяжка лежала близко к кости!
и) Меры при специфических осложнениях:
– Эвакуируйте гематомы немедленно.
– Если стяжка сместилась или разорвалась, требуется ее немедленная замена.
– При оскольчатых переломах возможно дополнительное скрепление фрагментов винтом.
к) Послеоперационный уход после остеосинтеза перелома локтевого отростка:
– Медицинский уход: приподнятое положение, немедленное послеоперационное рентгеновское исследование и повторное исследование через 1 месяц. Спицы удаляются через 1 год.
– Активизация: ранние упражнения на увеличение амплитуды движений.
– Период нетрудоспособности: приблизительно 6 недель.
л) Этапы и техника операции при переломе локтевого отростка локтевой кости:
1. Разрез кожи
2. Капсулотомия
3. Очистка места перелома
4. Репозиция, удержание и фиксация спицами Киршнера
5. Сверление отверстий для проволочной стяжки
6. Проволочная стяжка
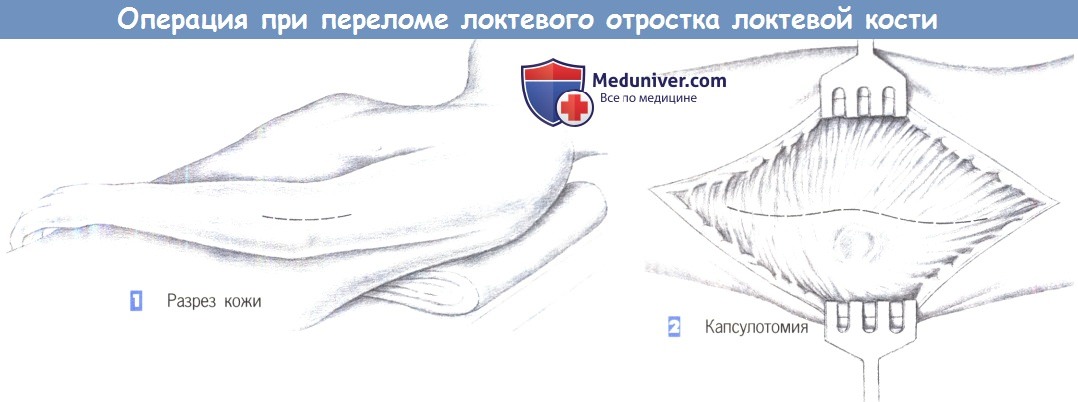
1. Разрез кожи. Разрез кожи начинается в середине разгибательной поверхности дистального отдела плеча и идет по краю локтевой кости на разгибательную поверхность проксимального отдела предплечья, по краю лучевой стороны локтевого отростка.
2. Капсулотомия. Мягкие ткани и дорсальные компоненты капсулы локтевого сустава рассекаются на лучевой стороне в соответствии с разрезом кожи. В дистальных и медиальных частях раны мягкие ткани могут быть разделены остро до кости. С проксимальной стороны сухожилие трехглавой мышцы нужно лишь надсечь.
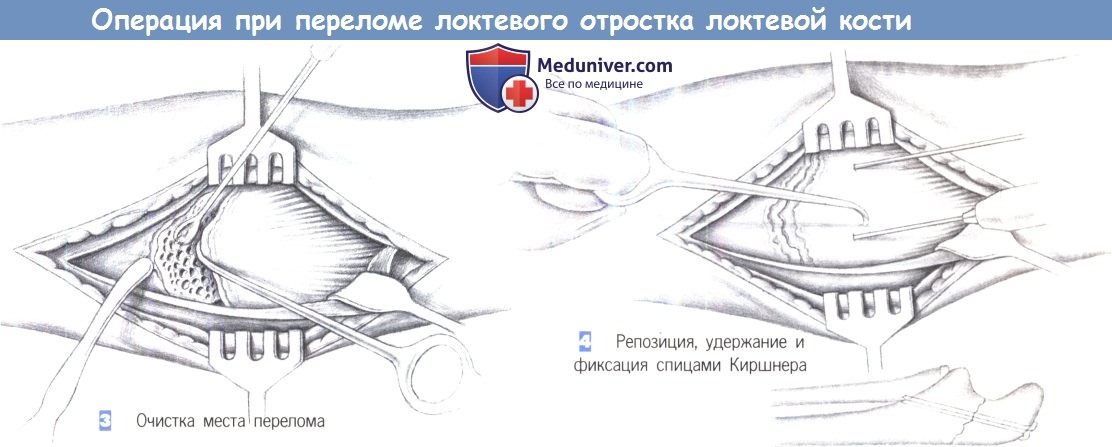
3. Очистка места перелома. После обнажения места перелома мягкие ткани разводятся в стороны ретрактором Гофмана, и локтевая мышца отделяется от локтевого отростка. Место перелома открывается острым одиночным крючком и очищается ложкой Фолькмана с комбинацией промывания и аспирации. Завернутая надкостница отодвигается от места перелома надкостничным элеватором.
4. Репозиция, удержание и фиксация спицами Киршнера. После очистки места перелома локтевой отросток репонируется острым одиночным крючком. Необходимо достичь анатомически точного сопоставления, которое должно быть подтверждено пальпацией.
После фиксации костных фрагментов острым крючком, через проксимальный фрагмент локтевого отростка до его центра под рентгенологическим контролем могут быть введены две параллельные спицы Киршнера. С этой целью должны использоваться 1,8-2,0 мм спицы Киршнера, которые всверливаются до фиксации в дальнем кортикальном слое проксимального отдела локтевой кости. Чтобы гарантировать устойчивую фиксацию, спицы должны быть расположены настолько близко к суставу, насколько это возможно.
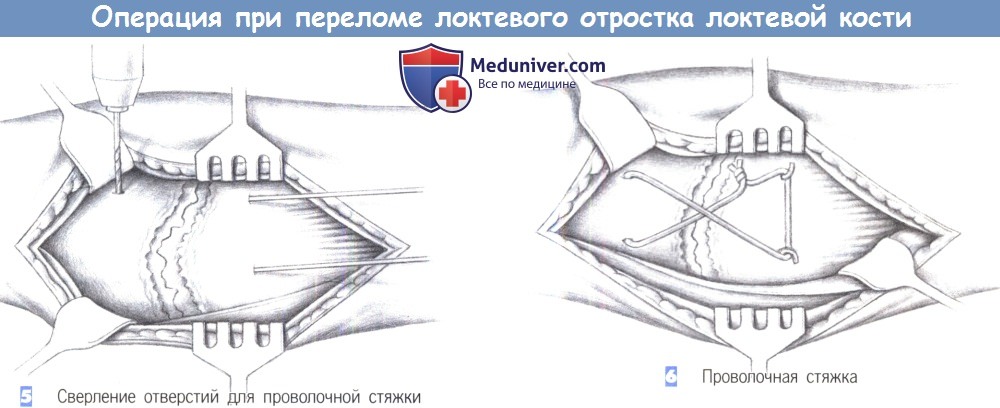
5. Сверление отверстий для проволочной стяжки. Фиксирующая стяжка выполняется путем сверления дрелью (2-мм сверло) поперечного отверстия в локтевой кости, дистальнее места перелома. Через это отверстие проводится 1,4-мм проволока, которая закручивается Х-образно вокруг спиц Киршнера.
Дрелевое отверстие не должно быть расположено слишком дорзально, чтобы избежать углового смещения фрагмента. Расстояние от места перелома составляет 2-3 см; должны быть захвачены оба кортикальных слоя. Во время процедуры сверления локтевой нерв должен быть надежно защищен.
6. Проволочная стяжка. Проволока для стяжки проводится через просверленное отверстие и закручивается вокруг двух спиц Киршнера, выступающих из локтевой кости. Концы спиц Киршнера загибаются, скусываются и углубляются в локтевую кость импактором. Оказалось эффективным проводить проволоку для стяжки под сухожилием трехглавой мышцы, используя канюлю, чтобы избежать некроза сухожилия в месте его прикрепления.
Концы проволоки скручиваются вместе и петля затягивается, адаптация концов перелома подтверждается визуально. Предупреждение: избегайте чрезмерного затягивания проволоки, что может привести к разрыву стяжки. Проверьте репозицию перелома и удержание под рентгенологическим контролем. Жгут снимается, выполняется гемостаз и дренирование, накладываются подкожные и кожные швы, стерильная повязка.
Видео урок нормальной анатомии локтевой кости
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Этапы и техника операции при переломе диафиза лучевой кости”
Оглавление темы “Техника операций”:
- Техника операции при чрез- и надмыщелковом переломе плечевой кости
- Этапы и техника операции при переломе локтевого отростка локтевой кости
- Этапы и техника операции при переломе диафиза лучевой кости
- Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
- Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости
- Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)
- Этапы и техника восстановления сухожилия сгибателей кисти
- Этапы и техника восстановления сухожилия разгибателей кисти
- Этапы и техника декомпрессии запястного канала при туннельном синдроме
- Этапы и техника наружной фиксации таза
Источник
Перелом локтевого отростка. Диагностика и лечение
Класс А: Переломы локтевого отростка. Все переломы локтевого отростка следует считать внутрисуставными с нарушением целостности локтевого сустава. Поэтому для восстановления полного объема движений важна почти абсолютная анатомическая репозиция.
Аксиома: все переломы локтевого отростка сопровождаются либо разрывом апоневроза, либо отрывом периоста трехглавой мышцы.
У детей эпифиз локтевого отростка оссифицируется в возрасте 10 лет и срастается с остальной костью к 16 годам. Интерпретация переломов у них может быть затруднена, и в сомнительных случаях следует сделать снимки в других проекциях. Кроме того, наличие задней жировой подушки или выпячивающейся передней жировой подушки считают признаком перелома.
Часто встречающиеся сопутствующие повреждения включают ушиб локтевого нерва, вывих локтевой кости, или передний вывих в лучезапястном сочленении, или другие типы повреждений, такие как переломы головки лучевой кости, ее диафиза и дистального отдела плечевой кости.
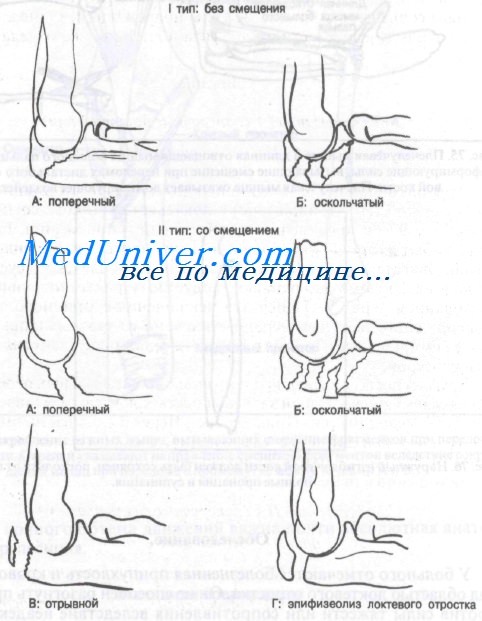
Лечение переломов локтевого отростка
Класс А: тип IA (поперечные без смещения), тип IБ (оскольчатые без смещения). Лечение начинают с иммобилизации конечности длинной гипсовой повязкой с локтевым суставом, согнутым под углом 50—90°, и предплечьем в нейтральном положении. Гипс сзади должен быть хорошо укреплен и поддерживаться воротником и манжетой. Двигательные упражнения для пальцев и плечевого сустава нужно начинать как можно раньше с повторным рентгенологическим обследованием через 5—7 дней для исключения вторичного смещения. Консолидация наступает через 6—8 нед, но у взрослых и пожилых повязку снимают через 2—3 нед, после чего начинают занятия лечебной физкультурой.
Другой способ лечения, используемый при стабильных переломах, — это накладывание большой задней лонгеты с локтевым суставом в положении 90° сгибания. Через 3—5 дней начинают пронационно-супинационные упражнения, а сгибательно-разгибательные — через 2 нед. Защитную лонгету не снимают до полной консолидации (обычно 6 нед).
Класс А: тип IIА (поперечные со смещением), тип IIБ (оскольчатые со смещением), тип IIВ (отрывные со смещением), тип IIГ (эпифизеолиз локтевого отростка со смещением). Больным с этими переломами показана открытая репозиция с внутренней фиксацией, что может быть выполнено в условиях ортопедического отделения. Первичная неотложная помощь включает шинирование при согнутом под углом 50—90° локтевом суставе, прикладывание льда, применение анальгетиков и придание конечности приподнятого положения.
Наиболее часто встречающиеся осложнения — артрит локтевого сустава и ограничение подвижности предплечья. Вероятность несращения невелика (5%).
У детей эпифиз локтевого отростка оссифицируется в возрасте 10 лет и срастается с остальной костью к 16 годам. Интерпретация переломов у них может быть затруднена, и в сомнительных случаях следует сделать снимки в других проекциях. Кроме того, наличие задней жировой подушки или выпячивающейся передней жировой подушки считают признаком перелома.
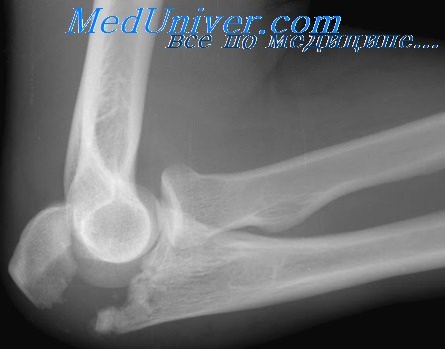
Часто встречающиеся сопутствующие повреждения включают ушиб локтевого нерва, вывих локтевой кости, или передний вывих в лучезапястном сочленении, или другие типы повреждений, такие как переломы головки лучевой кости, ее диафиза и дистального отдела плечевой кости.
Класс А: тип IA (поперечные без смещения), тип IБ (оскольчатые без смещения). Лечение начинают с иммобилизации конечности длинной гипсовой повязкой с локтевым суставом, согнутым под углом 50—90°, и предплечьем в нейтральном положении. Гипс сзади должен быть хорошо укреплен и поддерживаться воротником и манжетой. Двигательные упражнения для пальцев и плечевого сустава нужно начинать как можно раньше с повторным рентгенологическим обследованием через 5—7 дней для исключения вторичного смещения. Консолидация наступает через 6—8 нед, но у взрослых и пожилых повязку снимают через 2—3 нед, после чего начинают занятия лечебной физкультурой.
Другой способ лечения, используемый при стабильных переломах, — это накладывание большой задней лонгеты с локтевым суставом в положении 90° сгибания. Через 3—5 дней начинают пронационно-супинационные упражнения, а сгибательно-разгибательные— через 2 нед. Защитную лонгету не снимают до полной консолидации (обычно 6 нед).
Класс А: тип IIА (поперечные со смещением), тип IIБ (оскольчатые со смещением), тип IIВ (отрывные со смещением), тип IIГ (эпифизеолиз локтевого отростка со смещением). Больным с этими переломами показана открытая репозиция с внутренней фиксацией, что может быть выполнено в условиях ортопедического отделения. Первичная неотложная помощь включает шинирование при согнутом под углом 50—90° локтевом суставе, прикладывание льда, применение анальгетиков и придание конечности приподнятого положения.
Наиболее часто встречающиеся осложнения — артрит локтевого сустава и ограничение подвижности предплечья. Вероятность несращения невелика (5%).
– Также рекомендуем “Переломы головки и шейки лучевой кости. Диагностика и лечение”
Оглавление темы “Переломы костей запястья, предплечья”:
- Перелом ладьевидной кости. Диагностика и лечение
- Перелом трехгранной кости. Диагностика и лечение
- Перелом головчатой кости. Диагностика и лечение
- Перелом крючковидной кости. Диагностика и лечение
- Перелом кости трапеции. Диагностика и лечение
- Перелом гороховидной кости. Диагностика и лечение
- Классификация переломов лучевой и локтевой костей
- Перелом локтевого отростка. Диагностика и лечение
- Переломы головки и шейки лучевой кости. Диагностика и лечение
- Переломы венечного отростка. Диагностика и лечение
Источник
Рентгенограмма, МРТ при переломе локтевого отростка
а) Определения:
• Перелом через локтевой отросток локтевой кости в результате:
о Прямого удара
о Растягивающей травмы в месте прикрепления
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Линейный перелом через локтевой отросток на боковой рентгенограмме локтевого сустава
• Локализация:
о От основания до верхушки локтевого отростка
о В большинстве случаев внутрисуставной
• Размер:
о Размеры отломка зависят от локализации перелома
• Морфология:
о Линия перелома, как правило, в осевой плоскости
о Может быть поперечным, косым или оскольчатым
о Может распространиться медиально с захватом выступающего бугорка:
– Медиальный край венечного отростка
– Место прикрепления переднего пучка локтевой коллатеральной связки
– Захват бугорка, ассоциированный с повышенной нестабильностью
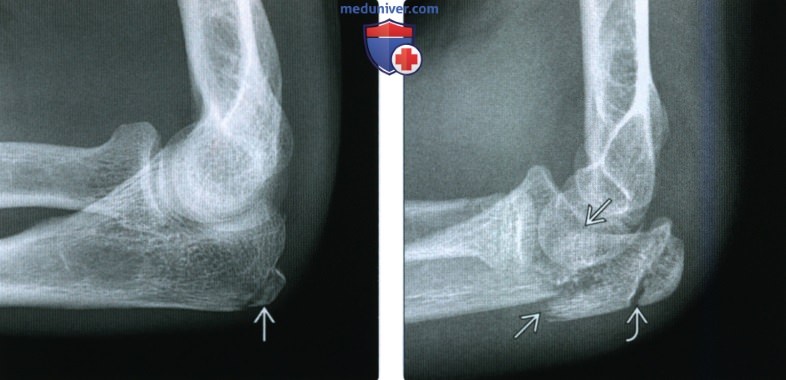
(Слева) На боковой рентгенограмме локтевого сустава визуализируется небольшой отломок перелома кончика локтевого отростка. Края отломка неправильной формы, что отличает это повреждение от несросшегося центра оссификации апофиза.
(Справа) На боковой рентгенограмме у ребенка после падения определяется косой перелом через среднюю точку локтевого отростка с незначительным смещением. Напротив, зона роста локтевого отростка волнистая с выраженным кортикальным слоем по краям.
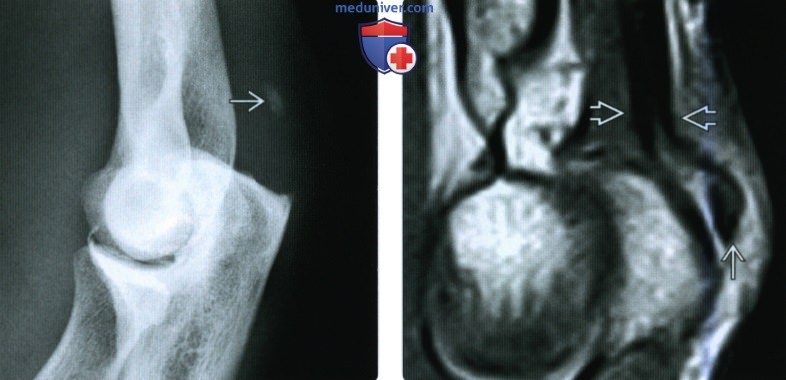
(Слева) На боковой рентгенограмме локтевого сустава после падения на вытянутую руку при согнутом локтевом суставе виден смещенный отломок, оторвавшийся от кончика локтевого отростка. Степень смещения свидетельствует о значительном повреждении трехглавой мышцы.
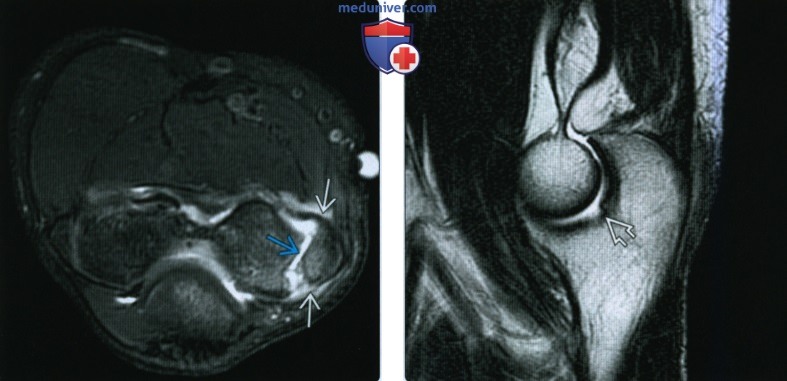
(Справа) На сагиттальной МРТ PDBИ определяется частичный отрыв сухожилия трехглавой мышцы с небольшим оторвавшимся костным отломком МРТ может быть информативна при оценке степени повреждения трехглавой мышцы.
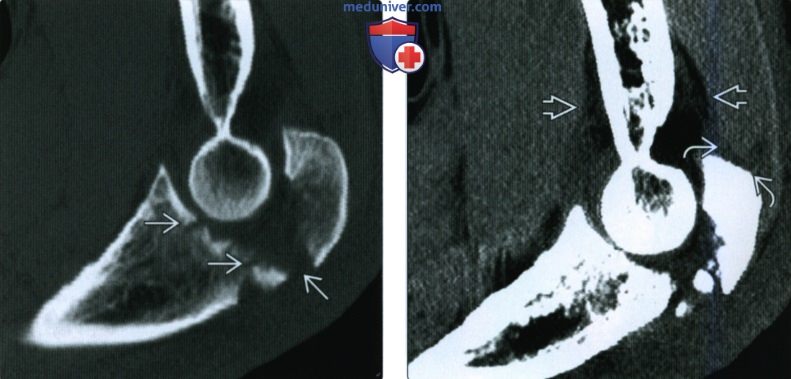
(Слева) На сагиттальной КТ с реформатированием можно видеть раздробление локтевого отростка после падения на локтевой сустав. Перелом открывается на суставную поверхность в нескольких местах.
(Справа) На сагиттальной КТ с реформатированием со схемой мягких тканей у этого же пациента визуализируется прикрепление сухожилия трехглавой мышцы и смещение околосуставных жировых подушек. Несмотря на то, что КТ может помочь оценить целостность трехглавой мышцы, МРТ является более точным метом визуализации.
2. Рентгенография при переломе локтевого отростка:
• Может быть разными от едва заметной линии перелома без смещения до сильного раздробления и смещения
• Обычно виден на боковой проекции
• Мелкий отломок со значительным смещением свидетельствует об отрыве трехглавой мышцы
• Может перейти на венечный отросток
3. МРТ при переломе локтевого отростка:
• Линия перелома лучше видна на сагиттальной и фронтальной Т1ВИ и Т2ВИ FS
• Стрессовое повреждение может определяться только по отеку костного мозга без линии перелома
• На МРТ можно не заметить небольшие переломы кончика
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Боковая рентгенограмма
о МРТ для оценки целостности трехглавой мышцы
• Рекомендация по протоколу:
о Рентгенограммы: боковая проекция для оценки размера и положения отломка (ов)
о КТ: сагиттальная с реформатированием для оценки величины щели между суставными поверхностями
о МРТ: сагиттальная и осевая Т2ВИ для оценки перелома и целостности трехглавой мышцы
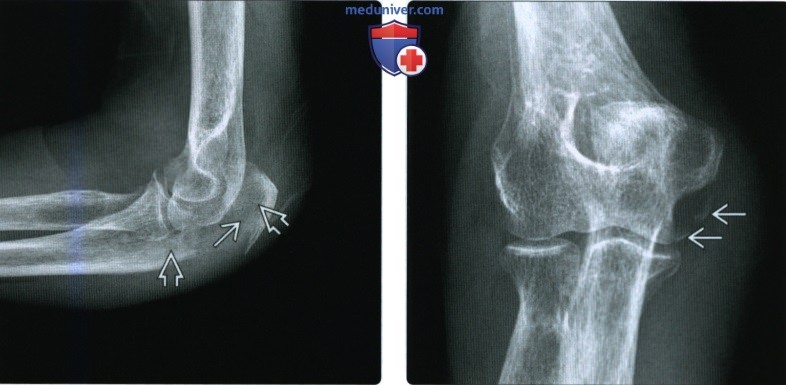
(Слева) На боковой рентгенограмме локтевого сустава у женщины 73 лет после незначительной травмы локтевого сустава определяется дистракционный перелом локтевого отростка. Край смещенною отломка плохо определяется, а весь отломок и конец собственной локтевой кости несколько прозрачные, что свидетельствует о наличии опухоли. Это был патологический перелом через миеломный очаг.
(Справа) На передне-задней рентгенограмме у этой же пациентки видны медиально смещенные отломки расширяющейся опухоли локтевого отростка.
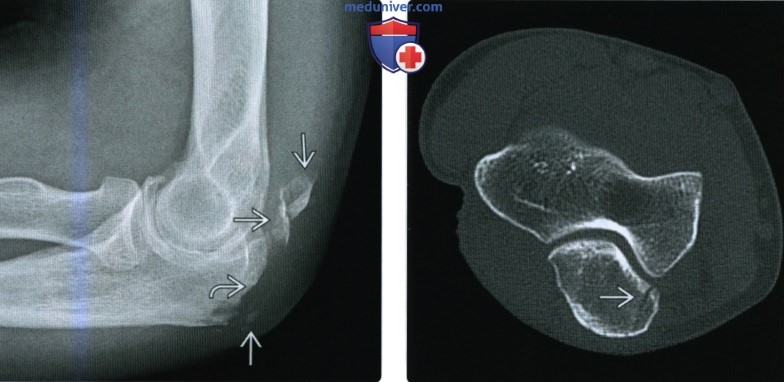
(Слева) На боковой рентгенограмме можно видеть раздробленные оторвавшиеся отломки, исходящие из проксимальною кончика локтевого отростка, что указывает на разрыв трехглавой мышцы.
(Справа) На осевой КТ виден перелом медиального края локтевою отростка без смещения. Продольные переломы проксимальною конца локтевой кости без смещения иногда очень сложно обнаружить на рентгенограммах.
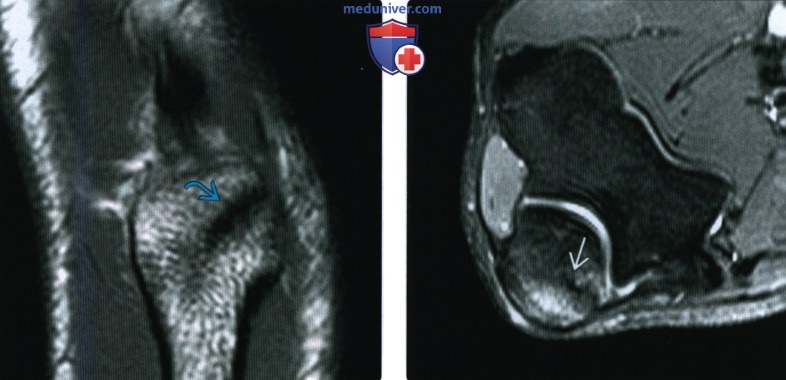
(Слева) На фронтальной МРТ Т1ВИ у этою же пациента видна линия неполною перелома с низким сигналом в локтевом отростке.
(Справа) На осевой MPT PDBИ FS у этого же пациента определяется перелом, окруженный отеком костного мозга с высоким сигналом. Повреждение этой области локтевого отростка у спортсменов-метателей, применяющих верхний бросок, не является редкостью и поэтому ею следует учитывать при дифференциальной диагностике боли в локтевом суставе у этих пациентов.
в) Дифференциальная диагностика перелома локтевого отростка:
1. Разрыв трехглавой мышцы без костного компонента (редкий):
• Боль и отек в области верхушки локтевого отростка
• Невозможность разгибания локтевого сустава
• Отсутствие патологических изменений костей на рентгенограмме
2. Блоковая борозда:
• Анатомический вариант нормы в большой сигмовидной вырезке блока
3. Нормальный центр оссификации:
• Хорошо очерченные, склеротические края
• Сливается в возрасте 14-18 лет
• Дорсальная надблоковая кость: несрастание
4. Сесамовидная кость локтевого сустава (patella cubiti):
• Удлиненная сесамовидная кость в дистальной части трехглавой мышцы по латеральному краю
• Гладкий кортикальный слой
• Синоним: двуразделенный локтевой отросток
5. Повреждение Монтеджи:
• Перелом проксимальной трети диафиза локтевой кости (внесуставной)
• Вывих лучеголовчатого сустава
6. Бурсит локтевого отростка:
• Проявляется болевым симптомом над локтевым отростком
• Отсутствие костной патологии на рентгенограмме
• Выступающая локальная припухлость мягких тканей
7. Остеотомия:
• Поперечная остеотомия через локтевой отросток является частым открытым хирургическим доступом к локтевому суставу или дистальному концу плечевой кости
• Прямая, поперечная линия просветления локтевого отростка с фиксацией (шурупом или восьмиобразной стягивающей проволочной петлей)
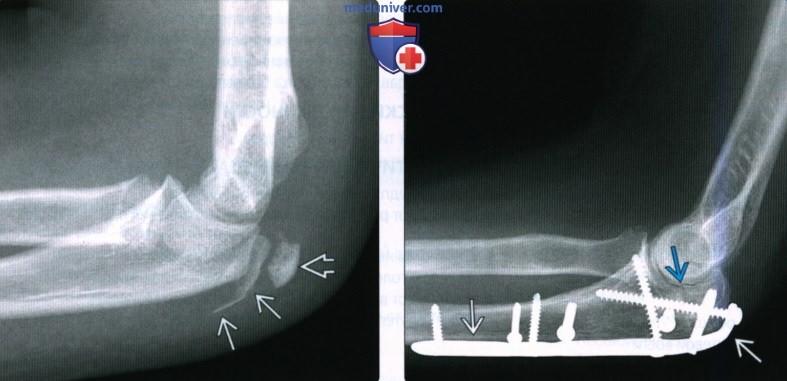
(Слева) В латеральной проекции у мальчика 10 лет определяется крупный перелом периостальной манжеты локтевого отростка. Это необычное повреждение, при котором надкостница и подвижный отломок кортикальною слоя оторвались от кости. Обратите внимание, что центр оссификации локтевого отростка перемещается вместе с костным отломком. Это перелом Салтера-Харриса II.
(Справа) В боковой проекции локтевого отростка после открытой репозиции с внутренней фиксацией перелома локтевого отростка видна фиксирующая пластина и шурупы для фиксации. Эти пластины разработаны специально для данной локализации перелома.
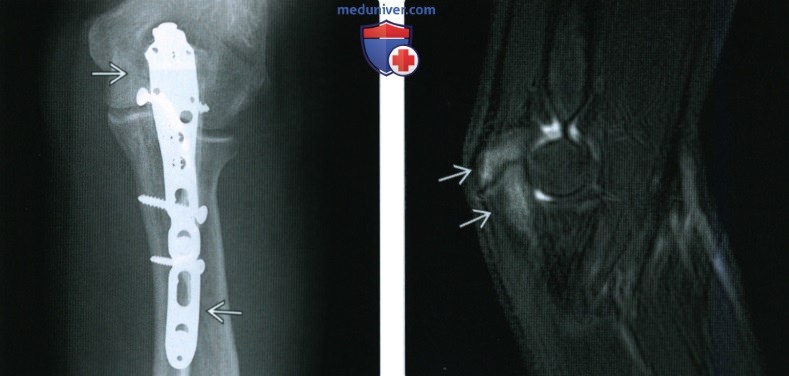
(Слева) На передне-задней рентгенограмме у этою же пациента дополнительно можно видеть форму пластины, фиксирующей проксимальный конец локтевой кости. Этот метод лечения приобретает популярность в силу небольшою числа осложнений.
(Справа) На сагиттальной MPT Т2 FS у питчера 12 лет с болью в локтевом суставе определяется отек вдоль зоны роста локтевою отростка, что соответствует апофизиту/стресс перелому локтевого отростка. Это нечастый компонент локтя игрока малой лиги.

(Слева) На осевой МРТ Т2 FS у этою же пациента также виден острый отрыв медиальною надмыщелка с небольшим смещением, повреждение, которое стало показанием для МРТ. Жидкость в области зоны роста патологическая. Отрыв произошел во время метания мяча.
(Справа) На сагиттальной МРТ Т2ВИ видна нормальная блоковая борозда (вырезка) в средней части суставной поверхности локтевого отростка. Это «обнаженная область» в суставном хряще и ее не следует принимать за перелом.
г) Патология:
1. Общая характеристика:
• Этиология:
о Повреждение прямым ударом:
– Падение на локтевой отросток
– Непосредственное сдавливание предметом
о Растяжение:
– Падение на согнутый локтевой сустав
– Разгибание локтевого отростка против сопротивления
о Переразгибание:
– Локтевой отросток вдавливается в заднюю блоковую борозду
о Вальгусное давление:
– Сдавливающая травма у спортсменов-метателей, применяющих верхний бросок
– Захватывает медиальный край
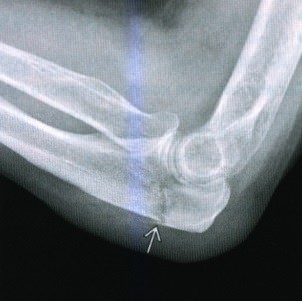
Боковая проекция локтевого сустава позволяет увидеть перелом локтевого отростка с минимальным смещением без признаков перехода на венечный отросток. Лучеголовчатый и локтевой суставы сохранены.
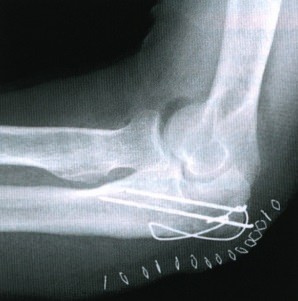
Здесь можно видеть боковую проекцию у этого же пациента. Проведена фиксация стягивающей проволокой. Стягивающую проволоку протянули в виде восьмерки и закрепили двумя спицами Киршнера. При простых переломах локтевого отростка это эффективное лечение, хотя осложнения, связанные с металлоконструкцией, наблюдаются часто.
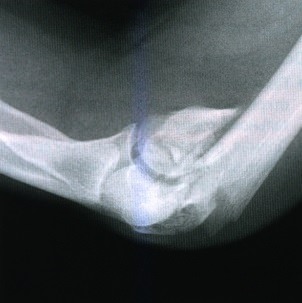
В боковой проекции локтевого сустава определяется сложный перелом дистального конца плечевой кости. Локтевой отросток интактен. Фиксация перелома плечевой кости потребует остеотомии локтевого отростка для доступа к плечевой кости.
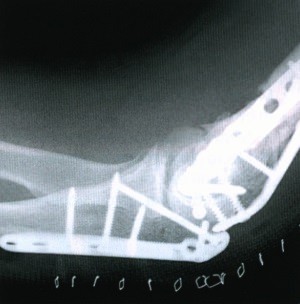
Здесь можно видеть боковую проекцию у этого же пациента после оперативной репозиции двухмыщелкового перелом плечевой кости. После остеотомии локтевого отростка наложена пластина и выполнена фиксация шурупами.
2. Стадирование, градации и классификация перелома локтевого отростка:
• Ассоциация классификации остеосинтеза:
о Тип А: внесуставной перелом
о Тип В: внутрисуставной перелом
о Тип С: внутрисуставные переломы как локтевого отростка, так и головки лучевой кости
• Классификация Шацкера:
о Тип А: простой поперечный перелом
о Тип В: поперечный вдавленный перелом
о Тип С: косой перелом
о Тип D: оскольчатый перелом
о Тип Е: более дистальный перелом (внесуставной)
о Тип F: переломовывих
д) Клинические особенности:
1. Демография:
• Возраст:
о Взрослые > дети
• Эпидемиология:
о 20% переломов локтевого сустава у взрослых
о 6% переломов локтевого сустава у детей
2. Течение и прогноз:
• Осложнения:
о Ограниченный объем движений
о Остеоартрит
о Осложнения, связанные с металлической конструкцией:
– До 80% при стягивающей фиксации
о Гетеротопная оссификация (13-14%)
о Несрастание (< 5%)
о Повреждение локтевого нерва (10%)
о Инфекция (0-6%)
3. Лечение перелома локтевого отростка:
• Переломы без смещения лечатся консервативно
• Операция при смещении >2 мм:
о Хирургические методики должны превышать существенную силу натяжения в месте прикрепления трехглавой мышцы
о Удаление отломка и перемещения трехглавой мышцы:
– Пожилые пациенты с остеопорозом
– Невозможность первичной репозиции отломка
о Стягивание проволокой:
– Исторически самый безопасный и простейший метод
– В настоящее время применяется реже
о Фиксация пластиной:
– Оскольчатые переломы
– Переломы с захватом клювовидного отростка
– Повреждения Монтеджи
– Пластины приобретают все большую популярность с развитием блокирующих пластин для этой области
о Фиксация костномозговым шурупом:
– Часто в сочетании со стягиванием проволокой
е) Диагностическая памятка:
1. Следует учесть:
• Разрыв трехглавой мышцы
• Повреждение Монтеджи
• Другие сопуствтующие переломы
2. Советы по интерпретации изображений:
• В передне-задней проекции изменения могут быть едва заметными или отсутствовать
3. Рекомендации по отчетности:
• Описывают размер и смещение отломка(ов)
• Оценивают другие переломы
• Внутрисуставной в сравнении с внесуставным
• Повреждение выступающего бугорка
ж) Список использованной литературы:
1. Wilkerson JA et al: Surgical techniques of olecranon fractures. J Hand Surg Am. 39(8): 1606-14, 2014
2. Baecher N etal: Olecranon fractures. J Hand Surg Am. 38(3):593-604, 2013
3. Rouleau DM et al: Management of fractures of the proximal ulna. J Am Acad Orthop Surg. 21(3):149-60, 2013
4. Wenzke DR: MR imaging of the elbow in the injured athlete. Radiol Clin North Am. 51(2):195-213, 2013
5. Wiegand L et al: Fractures in brief: Olecranon fractures. Clin Orthop Relat Res. 470(12):3637-41,2012
6. Buijze G et al: Clinical evaluation of locking compression plate fixation for comminuted olecranon fractures. J Bone Joint Surg Am. 91(10):2416-20, 2009
– Также рекомендуем “Признаки перелома венечного отростка локтевой кости”
Редактор: Искандер Милевски. Дата публикации: 9.10.2020
Источник
