Перелом лодыжки с подвывихом наружу
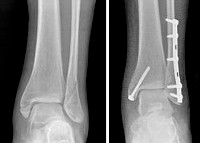
Травмы голеностопа в 25% случаев сопровождаются изолированными и закрытыми лодыжечными переломами с подвывихом, в 2% случаев диагностируются открытые повреждения. Перелом с подвывихом латеральной (наружной) или медиальной (внутренней) лодыжки возникает при непрямой травме, сопровождающейся вращательным смещением структур голеностопа.
Повреждения в зоне сочленения опасны развитием нестабильности, возникающей при разрыве «кольца». Оно образовано берцовой, таранной костью и соединяющими связками. При нарушении целостности кольца формируется нестабильность стопы.
ВАЖНО: Несвоевременная диагностика перелома с подвывихом или вывихом приводит к смещению отломков лодыжки, неправильному сращению, травме кровеносных сосудов и нервных волокон. При неадекватной терапии формируются ложные суставы медиальной лодыжки. Самолечение перелома с подвывихом и невыполнение рекомендаций травматолога – частая причина развития деформирующего остеоартроза с хроническим болевым синдромом, ограничением подвижности стопы.
Классификация
Классификация лодыжечных переломов учитывает анатомию, механизм травмы, повреждение межберцового синдесмоза.
Травматологи пользуются следующими классификациями переломов лодыжки:
- анатомической;
- по механизму повреждения;
- по Lauge‐Hansen;
- AO/ASIF;
- по Danis‐Weber.
Согласно анатомической классификации выделяют однолодыжечные, двухлодыжечные и трехлодыжечные переломы, которые могут сопровождаться подвывихом или вывихом.
По типу травмы выделяют повреждения:
- супинационные;
- пронационные;
- ротационные.
Близка к такому разделению классификация Lauge‐Hansen, которая описывает вероятные повреждения, опираясь на механизм:
- супинационно‐аддукционный (SA) – стопа выворачивается носком внутрь;
- супинационно‐эверсионный (SER) – вращение стопы внутрь;
- пронационно‐абдукционный (PA) – отведение с выворотом стопы кнаружи;
- пронационно‐эверсионный (PER) – вращение с выворотом наружу;
- пронационно‐дорсифлексионный (PD) – поворот наружу с разгибанием стопы.
Наиболее информативной считают классификацию АО/ASIF. В ее основе – разделение переломов на три типа (A, B, C), затем выделение групп и подгрупп. При этом учитывается морфология повреждений, тяжесть, сложность терапии и прогноз.
Система разделения переломов AO/ASIF основана на классификации по Danis‐Weber, которая включает три типа повреждений. За условную точку отсчета принят межберцовый синдесмоз – переломы формируются выше или ниже его уровня либо диагностируются чрезсиндесмозные повреждения.
Однолодыжечный
Наружная лодыжка ломается при отведении стопы с поднятием латерального края. Такой механизм называется пронационным. Закрытые переломы с подвывихом диагностируют на разном уровне, отломки костей не смещаются.
Пациент жалуется на боли в зоне сочленения, которые при ощупывании лодыжки, давлении усиливаются. Голеностоп и стопа отекают, увеличиваются в объеме, кожа краснеет. В месте ушиба видны гематомы.
Если стопа чрезмерно приводится с поворотом подошвы внутрь – формируется изолированный перелом, повреждается латеральная лодыжка. Линия его проходит поперечно, ниже неповрежденного синдесмоза. Смещение отломков не диагностируется. Наружная поверхность голеностопа опухшая, видны кровоподтеки.
СПРАВКА: При переломе без смещения пациент наступает на травмированную стопу, может передвигаться. Из-за стертых симптомов повреждение иногда остается недиагностированным, что приводит к неправильному сращению отломков, ущемлению малоберцового нерва и дальнейшим привычным вывихам и подвывихам стопы.
При пронационных повреждениях медиальная лодыжка ломается на уровне щели сочленения. Супинационные переломы вертикальные. Пострадавший отмечает боль в голеностопе, отек лодыжки, кровоизлияния на внутренней поверхности голени. Движения стопой при изолированном переломе возможны.
Латеральный лодыжечный перелом со смещением отломков происходит при пронационном, ротационном, супинационном механизме повреждения. Травмирующая сила при этом значительная, часто диагностируются повреждения берцовых костей и внутренней лодыжки.
Повреждения со смещением делятся на закрытые и открытые. Открытые возникают при действии силы или падении с высоты. Для них характерно нарушение целостности кожных покровов, выраженное смещение отломков, которые легко прощупать. Пострадавшие жалуются на резкую боль с внутренней стороны голеностопа, припухлость, крепитацию (ощущение хруста).
Двухлодыжечный перелом голени со смещением
При резком подворачивании стопы внутрь и наружу, повороте голени вокруг оси повреждаются обе лодыжки. Иногда к перелому лодыжки со смещением и подвывихом стопы приводит падение, ушиб ноги тяжелым предметом, сдавливание сочленения.
Изолированные лодыжечные повреждения характерны для пожилых людей с сопутствующим остеопорозом и повышенной ломкостью костей. Клиническая картина не всегда яркая, пациент может предположить подвывих или ушиб и лечиться самостоятельно.
Двухлодыжечному перелому без смещения свойственны такие проявления:
- опоясывающая боль в зоне голеностопа;
- отек в нижней части голени;
- покраснение кожи, гематомы, ссадины;
- болезненность при пальпации лодыжек;
- ограничение движений.
Перелом лодыжек со смещением не редкость в молодом возрасте при падении с высоты, дорожно‐транспортном происшествии. Вероятность такого повреждения возрастает при занятиях экстремальными и травматичными видами спорта – паркуром, альпинизмом, сноубордингом, футболом.
Нестабильный двухлодыжечный перелом стопы сопровождается сильной болью, отеком, повреждением кожных покровов (ссадины, гематомы). Пальпация зоны голеностопа затруднена из‐за болезненности, прощупываются костные отломки, ощущается хруст. При давлении на берцовые кости усиливается боль в области сустава.
При открытых переломах лодыжек повреждается кожа и мышцы, иногда видны фрагменты костей. Травмы нередко осложняются разрывом сосудов, сдавливанием нервов, инфицированием раны.
При двухлодыжечном переломе со смещением необходима неотложная иммобилизация и адекватная медицинская помощь.
С вывихом стопы
Перелом лодыжки с подвывихом или вывихом диагностируют при избыточном подвороте стопы и отведении ее кнаружи. При этом разрывается дельтовидная связка и происходит отрыв осколка медиальной лодыжки. Латеральная – ломается винтообразно.
Вывих стопы формируется из‐за перемещения костей – таранной и наружной лодыжки. При частичном смещении стопы речь идет о подвывихе.
Вывих проявляется следующими симптомами:
- деформацией голеностопа;
- вынужденным положением стопы (направлена кнаружи);
- натяжением кожи в зоне медиальной лодыжки, там же прощупывается выступающая большеберцовая кость;
- отсутствием движений;
- нарушением опоры.
При тяжелой травме с разрывом связочного аппарата таранная кость вклинивается между берцовыми. Такой вывих стопы называется центральным. Пострадавшие жалуются на сильную боль и отек. Стопа вынужденно сгибается в области подошвы, деформирована. Травмированная конечность укорочена, наступить на ногу невозможно. Пассивные движения затруднены из‐за сильной боли и нестабильности в суставе.
При резком подвороте стопы кнаружи формируется открытый перелом с подвывихом или вывихом. Болевой синдром при этом сильный, опора на ногу невозможна.
При подвороте внутрь формируется супинационный перелом с вывихом или подвывихом. Давление смещенной таранной кости приводит к отлому лодыжек. Нога не выполняет опорную функцию, стопа переходит в вынужденное положение – направляется внутрь. При давлении на среднюю треть голени (спереди назад) усиливается боль в области лодыжек. Там же видны деформированные голеностоп и стопа, угол между осями открыт внутрь. При действии чрезмерной силы происходит разрыв кожи и формируется открытый супинационный перелом с вывихом или подвывихом.
С разрывом синдесмоза
Межберцовым синдесмозом называется мембрана из соединительной ткани, расположенная между внутренними поверхностями берцовых костей. Она обеспечивает стабильность голени и стопы. Если действие силы приходится на зону синдесмоза, возникает частичный разрыв. При надсиндесмозном повреждении мембрана разрывается полностью.
На отношении переломов к уровню синдесмоза основана классификация AO/ASIF. Она представлена следующими группами повреждений:
Процентное соотношение травм голени у пациентов по классификации AO/ASIF
- A – изолированное подсиндесмозное;
- B – повреждение малоберцовой кости чрезсиндесмозный;
- C – надсиндесмозное.
Группа A включает:
- A1 – латеральный лодыжечный перелом с отрывом фрагмента и повреждением связки;
- A2 – подгруппа A1 в сочетании с медиальным лодыжечным переломом;
- A3 – повреждения из подгруппы A1, сопровождающиеся краевым большеберцовым переломом.
СПРАВКА: Для супинационного двухлодыжечного перелома разрыв межберцового синдесмоза не характерен. Такие повреждения прогностически благоприятны. Главный признак – подворот стопы внутрь.
Группа B включает:
- B1 – перелом простой или оскольчатый, с нарушением целостности синдесмоза, отрывом бугорка большеберцовой кости или фрагмента наружной лодыжки.
- B2 – сочетание с медиальным лодыжечным и большеберцовым переломом или повреждением дельтовидной связки. Выделяют простые и оскольчатые переломы, сопровождающиеся разрывами переднего края синдесмоза.
- B3 – простой или оскольчатый перелом берцовых костей, медиальной лодыжки, разрыв дельтовидной связки.
Группа C включает:
- C1 – малоберцовый перелом над синдесмозом в сочетании с повреждением внутренней лодыжки, заднего отдела, дельтовидной связки.
- C2 – оскольчатые лодыжечные и малоберцовые переломы.
- C3 – повреждение малоберцовой кости, иногда перелом заднего отдела, нарушение целостности дельтовидной связки. Сопровождается смещением отломков по длине (укорочением кости).
Механизм повреждения синдесмоза – резкий поворот стопы кнаружи в положении разгибания. Разрыв межберцовой мембраны часто диагностируется у спортсменов – футболистов, волейболистов, баскетболистов, любителей регби.
Для разрыва синдесмоза характерен болевой синдром в следующих зонах:
- передняя и латеральная поверхности голеностопа;
- от верхушки медиальной лодыжки к низу стопы (там расположена дельтовидная связка);
- при сдавлении берцовых костей с боков на уровне средней части голени.
При таком повреждении голеностопное сочленение теряет стабильность, движения стопой ограничены.
СЛЕДУЕТ ЗНАТЬ: Чем больше времени прошло с момента травмы, тем менее выражены симптомы. Запоздалое обращение к врачу приводит к диагностическим ошибкам. Итог самолечения – хроническая нестабильность голеностопа, развитие деформирующего артроза, нарушение опорной функции ноги.
Причины
Ведущая причина переломов лодыжки с подвывихом – непрямая травма, вызванная избыточным движением голени или стопы. Сильный удар по области голеностопа, падение предмета на ногу приводит к повреждениям, но удельный вес таких травм не превышает 5–10%.
Провоцирующими факторами перелома с подвывихом или вывихом стопы выступают:
- ношение неустойчивой обуви или на высоком каблуке;
- передвижение по скользкой поверхности (в дождь, снегопад, гололед);
- занятия экстремальными видами спорта;
- профессиональная деятельность, связанная с риском падений;
- сопутствующие заболевания – остеопороз, хондродисплазии, остеопатии, туберкулез костей, новообразования или метастазы, гипокальциемия;
- неврологические болезни, сопровождающиеся нарушением координации;
- предшествующие травмы сустава, лодыжек, привычные вывихи и подвывихи, застарелые переломы;
- прием кортикостероидов.
Диагностика голеностопного сустава
Клиническая картина лодыжечных повреждений не позволяет установить точный диагноз, так как на первый план выступают боль и отек стопы. Подтверждают перелом с подвывихом или вывихом при помощи рентгеновского снимка.
ВАЖНО: Прямая проекция при травмах голеностопа малоинформативна, так как не выявляет состояние синдесмоза и смещение берцовых костей.
Для визуализации пациент поворачивает голень внутрь на 5–10 градусов, такая плоскость называется межлодыжечной.
При ротации на 25–35 градусов берцовые кости не наслаиваются и хорошо видна передняя часть межберцового промежутка. Его размеры в норме не превышают 3 мм.
Наиболее информативна сравнительная рентгенография при переломе с подвывихом – здоровой и травмированной конечности в трех проекциях. Важно захватить зону коленного сустава, так как повреждения костей иногда распространяются выше.
Для уточнения диагноза врач прибегает к компьютерной томографии. В этом исследовании возможна трехмерная реконструкция повреждения. Магнитно‐резонансная томография информативна при травме мягких тканей и связочного аппарата, разрыве межберцового синдесмоза.
Лечение
Лечение переломов лодыжек с подвывихом и вывихом включает первую доврачебную помощь и специализированную терапию в медицинском учреждении. При травме голеностопного сустава необходимо:
- Вызвать бригаду «Скорой помощи» для транспортировки в больницу.
- Освободить ногу от сдавливающих предметов, одежды, обуви.
- При повреждении кожи (подозрении на открытый перелом) обработать область антисептиком, наложить стерильную повязку. Наружные антисептики – Хлоргесидин, Декасан. Перекись водорода, раствор бриллиантового зелёного или йод при открытых переломах с подвывихом малоэффективны.
- При продолжающемся кровотечении наложить давящую повязку или жгут выше места повреждения. Обезболивающим и кровоостанавливающим эффектом обладает холод. К травмированному суставу прикладывают пакет со льдом на 20 минут. Он вызывает спазм сосудов, уменьшает кровотечение, устраняет отек.
- Иммобилизировать конечность. Для этого применяют шины Дитерихса или пневматические. В их отсутствие пользуются досками или прямыми ветками деревьев. Предварительно на ногу накладывают мягкую повязку, чтоб не повредить ее импровизированной шиной. В отсутствие подручных средств поврежденную конечность фиксируют к здоровой ноге бинтом. Под конечность подкладывают валик для приподнятого положения.
- Обезболить. Болевой синдром при переломе с подвывихом вызывает развитие шока. Допускается применение любых анальгетиков – Анальгина, Аспирина, Нимесила, Парацетамола, Нурофена, Мелоксикама. Врачи «Скорой помощи» для обезболивания используют наркотические анальгетики при неэффективности обычных.
Консервативное лечение показано при закрытых переломах без смещения и изолированных переломах лодыжек с незначительным смещением отломков, которые можно легко сопоставить.
В первом случае конечность иммобилизируют шиной или ортезом, пациенту разрешают ходьбу и осевую нагрузку на ногу.
Во втором – после обезболивания смещенные отломки сопоставляют вручную, сустав фиксируют шиной или повязкой (нога находится в приподнятом положении нескольких дней).
Затем конечность иммобилизируют на 5–6 недель, в динамике проводят рентгенографию для контроля положения отломков. После сращения разрешается осевая нагрузка на ногу, а повязку заменяют короткой шиной.
Показания для оперативного вмешательства при переломе с подвывихом:
- нестабильные повреждения;
- открытые переломы с подвывихом или вывихом;
- неудачная консервативная репозиция отломков.
Хирургическое лечение проводится из медиального, латерального или заднелатерального доступа. После операции конечность иммобилизируют шиной. Активные движения в суставе разрешены через 2–3 дня, полная осевая нагрузка возможна через 6–12 недель. Сроки восстановления опорной функции ноги зависят от объема вмешательства.
Реабилитация
Реабилитация двухлодыжечного перелома с подвывихом стопы начинается с первого дня после репозиции отломков. На ранних сроках разрешено статическое напряжение мышц бедра и голени, движения пальцами. При изолированных переломах без смещения в реабилитационный процесс вовлекается коленный сустав – сгибание и разгибание ноги.
После снятия фиксирующей повязки больной выполняет упражнения на сгибание, разгибание, вращение, отведение и приведение стопы. Затем нагрузка на конечность возрастает – добавляется энергичное тыльное и подошвенное сгибание, ходьба на носках и пятках (под контролем инструктора ЛФК). Пациенту нужно носить ортопедическую обувь, которая защищает голеностоп. Виды обуви, которую можно носить после перелома с подвывихом лодыжки читайте в статье «Какую ортопедическую обувь носить после перелома лодыжки – рекомендации и советы врача ортопеда».
Лечебная физкультура при повреждениях лодыжек с вывихом или подвывихом стопы дополняется массажем и физиотерапией (теплыми ваннами, фонофорезом, парафиновыми и грязевыми аппликациями, эластичным бинтованием).
Спортсменам в восстановительном периоде необходимо защищать суставы от повторных переломов с подвывихом или вывихом при помощи тейпирования.
Итоги
Травма голеностопного сочленения приводит к различным повреждениям берцовых костей, лодыжек и связок. Своевременная помощь и раннее начало терапии перелома лодыжки с подвывихом и вывихом препятствует развитию осложнений и ухудшению функции сустава. При повреждении этой области самолечение недопустимо, так как частые последствия – нарушение стабильности голеностопа и дегенеративные поражения сустава. Отсутствие иммобилизации после перелома с подвывихом приводит к смещению отломков, повреждению нервно‐сосудистого пучка и ухудшению прогноза для пострадавшего.
Полезное видео
Из видео вы узнаете о травмах голеностопного сустава и переломах лодыжек с подвывихом и вывихом, ведущих симптомах, методах лечения и реабилитации.
Источник
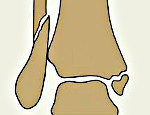
Перелом лодыжек – это нарушение целостности лодыжек в результате травматического воздействия. Обычно возникает при подворачивании стопы кнаружи или кнутри. Проявляется болью, отеком, кровоподтеками, ограничением опоры и движений. В ряде случаев наблюдается крепитация, деформация и патологическая подвижность. Для уточнения диагноза назначают рентгенографию голеностопного сустава. Лечение чаще консервативное: по показаниям осуществляется репозиция, на лодыжки накладывается гипсовая повязка. При неэффективности закрытой репозиции требуется операция.
Общие сведения
Перелом лодыжек – одна из самых распространенных скелетных травм. Может возникать у пациентов любого возраста и пола, однако чаще страдают люди среднего и пожилого возраста, что обусловлено ухудшением координации движений и общей физической формы. Частота переломов лодыжек резко увеличивается зимой, особенно в период гололедицы. Повреждение может сопровождаться или не сопровождаться разрывом связок, подвывихом и смещением отломков. Бывает одно-, двух- или трехлодыжечным. Прогноз, а также тактика и сроки лечения зависят от особенностей перелома.
Патология может сочетаться с переломами других костей конечностей, повреждением грудной клетки, ЧМТ, переломом таза, тупой травмой живота, повреждением почки и т. д. Изолированные переломы лодыжек, как правило, закрытые. При сочетанной травме нередко наблюдаются открытые повреждения и размозжения. Лечение осуществляют врачи-травматологи.

Перелом лодыжек
Причины
Обычно перелом лодыжек является изолированным повреждением, возникает в результате подкорачивания ноги. Реже патология обнаруживается в составе сочетанной травмы. В последнем случае перелом может быть обусловлен ударом, падением тяжелого предмета или сдавлением области голеностопного сустава при автодорожной либо производственной аварии.
Классификация
В зависимости от механизма повреждения в травматологии и ортопедии различают следующие виды переломов лодыжек:
- Пронационно-абдукционные. Возникают при чрезмерном насильственном поворачивании стопы кнаружи. Характерны отрывы внутренней лодыжки у основания в сочетании с переломом наружной лодыжки на уровне сустава или на 5-7 см выше него, в самой тонкой части малоберцовой кости. Возможен разрыв передней межберцовой связки с незначительным (1-2 мм) расхождением берцовых костей. В тяжелых случаях наблюдается разрыв обеих межберцовых связок с образованием выраженного подвывиха кнаружи.
- Супинационно-аддукционные. Возникают при насильственном чрезмерном повороте стопы кнутри. Характерен перелом наружной лодыжки на уровне сустава либо отрыв верхушки наружной лодыжки. Линия излома внутренней лодыжки располагается выше, чем при пронационно-абдукционных переломах, и нередко захватывает нижневнутреннюю часть большеберцовой кости. Возможен подвывих стопы кнутри.
- Ротационные переломы. Образуются при чрезмерном выворачивании стопы (как правило, кнаружи, реже – кнутри). Обычно наблюдается перелом обеих лодыжек на уровне сустава, при форсированном воздействии возможен также отрыв заднего края большеберцовой кости с образованием треугольного отломка.
- Изолированные сгибательные переломы заднего края большеберцовой кости. Образуются при насильственном подошвенном сгибании стопы, выявляются очень редко. Сопровождаются образованием треугольного отломка. Смещение, как правило, отсутствует.
- Изолированные разгибательные переломы переднего края большеберцовой кости. Образуются при насильственном тыльном сгибании стопы или при прямом ударе по передней поверхности голеностопного сустава. При такой травме треугольный отломок образуется не по задней, а по передней поверхности большеберцовой кости, обычно наблюдается смещение фрагмента кпереди и кверху.
- Комбинированные (сочетанные). Возникают при одновременном действии нескольких перечисленных выше механизмов.
В клинической практике переломы одной лодыжки называют однолодыжечными, переломы обеих лодыжек (внутренней и наружной) – двухлодыжечными, переломы обеих лодыжек и переднего или заднего края большеберцовой кости – трехлодыжечными. Одно- и двухлодыжечные повреждения в 50-70% случаев не сопровождаются смещением фрагментов. Трехлодыжечные переломы относятся к категории тяжелых повреждений, при них, как правило, наблюдается выраженное смещение, расхождение вилки голеностопного сустава, подвывих и разрыв связок.
Симптомы перелома лодыжек
Пациент жалуется на боль в голеностопе или области травмированной лодыжки. Выраженность симптомов напрямую зависит от степени повреждения связочного аппарата, а также от смещения лодыжек, стопы и периферического конца большеберцовой кости. При повреждениях без смещения (особенно однолодыжечных) клиническая картина может напоминать ушиб или надрыв связок. Отек локальный, кровоизлияния в области сустава выражены незначительно или отсутствуют. Опора и движения умеренно затруднены. Осевая нагрузка по оси голени болезненна, но возможна. При пальпации боль локализуется выше верхушки лодыжек. Выявляется положительный «симптом иррадиации» – боль в области лодыжек при сжатии костей голени в средней трети.
При переломах со смещением сустав сильно отечен, деформирован. Кожа с синюшным или багровым оттенком, имеются выраженные кровоподтеки, иногда распространяющиеся на тыл стопы и подошву. Лодыжки не контурируются из-за отека. Между голенью и стопой образуется угол, открытый кнаружи или кнутри (в зависимости от вида подвывиха). Отмечается патологическая подвижность, в некоторых случаях определяется крепитация. Движения и опора невозможны из-за боли.
Диагностика
Переломы лодыжек следует дифференцировать с повреждением связок голеностопного сустава. При переломах боль, как правило, локализуется выше, максимальная болезненность определяется при пальпации костей, а не мягкотканных образований. Для постановки окончательного диагноза назначается рентгенография голеностопного сустава в двух стандартных проекциях (боковой и переднезадней). На снимках определяются линии изломов, направление и степень смещения отломков, вид подвывиха и степень расхождения берцовых костей. В сомнительных случаях назначают КТ голеностопного сустава, при необходимости оценить состояние мягкотканных структур – МРТ голеностопного сустава.

Рентгенография голеностопного сустава. Переломы обеих лодыжек со смещением отломков.
Лечение перелома лодыжек
Репозиция и гипсовая иммобилизация
Основной задачей при лечении повреждений лодыжек является точное восстановление нарушенных анатомических соотношений между различными элементами голеностопного сустава, поскольку без такого восстановления нормальное функционирование сустава невозможно. При переломах без смещения соотношение между элементами сустава не нарушено, поэтому достаточно наложить гипсовую повязку сроком на 4-8 недель. При переломах со смещением проводится одномоментная закрытая репозиция.
Репозиция осуществляется под местной анестезией в условиях стационара. При подвывихе сустава кнаружи травматолог одной рукой надавливает на наружную поверхность сустава, а другой – на внутреннюю поверхность голени выше лодыжки. После вправления подвывиха он сдавливает вилку голеностопного сустава, устраняя расхождение берцовых костей. При подвывихе сустава кнутри проводятся аналогичные манипуляции, но руки травматолога располагаются наоборот: одна – на внутренней поверхности сустава, вторая – на наружной поверхности голени выше лодыжки.
При повреждении заднего края большеберцовой кости стопу выводят вперед, производя тыльное сгибание, при повреждении переднего края – назад, производя подошвенное сгибание. Затем на ногу накладывают гипсовый сапожок в положении гиперкоррекции и выполняют контрольные снимки. Пациенту назначают обезболивающие и УВЧ. После спадания отека гипс циркулируют. Срок иммобилизации зависит от характера повреждения и составляет 4 недели при однолодыжечных переломах, 8 недель – при двухлодыжечных переломах и 12 недель – при трехлодыжечных переломах.
Хирургическое лечение
Показанием к хирургическому вмешательству является неустранимое смещение лодыжек, подвывих стопы и расхождение вилки сустава, а также невозможность удержания фрагментов в правильном положении. Кроме того, операции проводят при несросшихся переломах, интенсивных болях, выраженных нарушениях функции и статики. При свежих повреждениях хирургическое вмешательство обычно осуществляется на 2-5 день после травмы, при застарелых – в плановом порядке.
Внутреннюю лодыжку фиксируют двухлопастным гвоздем или винтами. При разрывах межберцового синдесмоза производят сближение берцовых костей, используя длинный винт или специальный болт. Для фиксации наружной лодыжки применяют гвоздь или спицу. При переломах заднего и переднего края производят остеосинтез лодыжек винтом или гвоздем. Затем рану послойно ушивают и дренируют, на ногу накладывают гипс. В послеоперационном периоде проводят антибиотикотерапию, назначают анальгетики, УВЧ и лечебную физкультуру. После снятия гипса осуществляют мероприятия по разработке сустава.
Прогноз и профилактика
Переломы лодыжек без смещения, как правило, хорошо срастаются и в дальнейшем не доставляют неудобства пациентам. Иногда отмечаются нерезкие боли, связанные с изменением погоды или со значительной нагрузкой на сустав. При правильно отрепонированных переломах со смещением изредка развивается посттравматический дистрофический болевой синдром – выраженные боли в стопе и голеностопном суставе, делающие невозможной опору на ногу. Причиной развития такого синдрома являются сосудистые и нейротрофические нарушения. Лечение консервативное – электрофорез с новокаином, парафин, новокаиновые блокады, ЛФК и витаминотерапия. Обычно выздоровление наступает в течение года.
Исходом нерепонированных переломов лодыжек со смещением становятся постоянные боли, деформация и отек сустава, ограничение движений, неустойчивость и неуверенность при ходьбе, хромота. Быстро развивается деформирующий артроз, который еще больше затрудняет опору и движения в голеностопном суставе. В подобных случаях требуются восстановительные операции, которые могут предусматривать иссечение рубцовых тканей, остеосинтез с применением различных металлоконструкций, использование костных трансплантатов и пластику связок. Профилактика заключается в проведении мероприятий по снижению уровня травматизма.
Источник
