Перелом лодыжек мальгеня

МАЛЬГЕНЯ ПЕРЕЛОМЫ (J.F. Malgaigne, франц. хирург и анатом, 1806—1865)— сложные виды переломов лодыжек и таза. Они описаны Ж. Мальгенем в 1847—1855 гг.
Перелом лодыжек Мальгеня

Рис. 1. Схематическое изображение вариантов повреждений при супинационно-аддукционных переломах правого голеностопного сустава: 1 — перелом медиальной лодыжки и разрыв латеральной связки; 2 — перелом латеральной и медиальной лодыжек.

Рис. 2. Схема переднезадней (слева) и боковой (справа) рентгенограмм левого голеностопного сустава при супинационно-аддукционном переломе лодыжек без смещения отломков: линии перелома указаны стрелками
Перелом лодыжек Мальгеня относится к супинационно-аддукционным переломам, при которых стопа под влиянием нагрузки подворачивается кнутри — механизм, обратный механизму абдукционного перелома лодыжек Дюпюитрена (см. Голеностопный сустав, Дюпюитрена перелом). При этом происходит разрыв латеральных связок голеностопного сустава или отрыв основания латеральной лодыжки на уровне суставной щели; при продолжающемся в момент травмы смещении стопы кнутри таранная кость, надавливая на медиальную лодыжку, вызывает ее перелом с косой или чаще вертикальной линией излома, распространяющейся на эпиметафиз большеберцовой кости (рис. 1 и 2). Подвывих стопы кнутри и смещение латеральной лодыжки при этом виде перелома обычно бывает редко. Если к супинации стопы присоединяется ротация голени, то, кроме перелома малоберцовой кости, может произойти частичный разрыв межберцовых связок, ведущий к диастазу межберцового синдесмоза.
При клин, обследовании отмечается значительная припухлость области голеностопного сустава, резкая болезненность в зоне перелома латеральной лодыжки или разрыва латеральных связок. Линия перелома медиальной лодыжки более четко видна на переднезадней рентгенограмме, латеральной — на боковой рентгенограмме.
При свежих переломах лодыжек типа Мальгеня со смещением отломков показано ручное их вправление, как правило, под местным обезболиванием. Оно производится путем давления на стопу с внутренней стороны при одновременной продольной тяге и противоупоре с наружной стороны голени. Фиксация гипсовой повязкой продолжается 10—12 нед. Трудоспособность восстанавливается через 3—4 нед. после снятия гипса.
При безуспешном закрытом вправлении, когда остается смещение отломков и подвывих стопы, а также при застарелых переломах с подвывихом стопы (до 21/3—3 мес. после травмы) производят оперативное вмешательство (открытая репозиция и фиксация отломков металлическими конструкциями).
Прогноз при переломе лодыжек Мальгеня, как правило, благоприятный.
Рис. 3. Схематическое изображение вариантов повреждений тазовых костей при переломах типа Мальгеня: 1 — типичный перелом Мальгеня (двусторонний); 2—5 — переломы и вывихи типа Мальгеня: 2 — односторонний вертикальный перелом таза; 3 — диагональный перелом таза; 4 — перелом подвздошной кости в сочетании с разрывом лобкового симфиза; 5 — перелом седалищной и лобковой костей в сочетании с Переломовывихом крестцово-подвздошного сочленения.
Перелом таза Мальгеня
Ж. Мальгень описал перелом таза в 6 местах: перелом обеих подвздошных костей параллельно крестцово-подвздошным суставам, двусторонний перелом лобковых и седалищных костей (рис. 3, 2).
Такой вид перелома возникает крайне редко. Значительно чаще наблюдают односторонние переломы или переломовывихи в заднем отделе таза в сочетании с одно- или двусторонними переломами в переднем его отделе или с разрывом лобкового симфиза. Общим для этих видов повреждений тазового кольца является одновременное нарушение непрерывности его в заднем и переднем отделах. Все подобные повреждения, в отличие от повреждений только в переднем или заднем отделах тазового кольца, носят название переломов или переломовывихов типа Мальгеня (рис. 3, 2—5). При переломе переднего и заднего отделов тазового кольца с одной стороны говорят о вертикальном переломе таза Мальгеня; при переломе в заднем отделе тазового кольца с одной стороны, а в переднем отделе с противоположной стороны — о диагональном переломе. Переломы переднего и заднего отделов с обеих сторон носят название двусторонних переломов таза Мальгеня. Если возникает не перелом, а разрыв связок крестцово-подвздошного сочленения или лобкового симфиза со смещением половины таза, говорят о переломовывихе.
Переломы таза Мальгеня являются наиболее тяжелыми повреждениями, т. к. они всегда сопровождаются обширными забрюшинными гематомами, развитием тяжелого шока, нередко повреждением тазовых органов.
В диагностике этих переломов имеют значение осмотр и пальпация таза, при которых выявляют асимметрию половин таза, смещение пупка от средней линии, «разворот» одной из половин таза с наружной ротацией ноги той же стороны. При двусторонних переломах видна своеобразная «распластанность» таза — значительное расширение его в поперечнике. При рентгенографии в одной переднезадней проекции обращают внимание на переломы лобковых и седалищных костей, разрыв лобкового симфиза, продольный перелом подвздошной кости или разрыв крестцово-подвздошного сочленения. Определяют высоту смещения половины таза. Рентгенол, исследованию принадлежит ведущая роль и в контроле за правильностью репозиции.
Основной метод лечения переломов таза Мальгеня — двустороннее скелетное вытяжение за бугристости большеберцовых костей и мыщелки бедренной кости. Груз на стороне смещения 6 — 10 пг, на противоположной 4—5 кг. Вытяжение нередко дополняют подвешиванием области таза больного в гамаке. Вытяжение продолжают до 2,5—4 мес. в зависимости от величины смещения и времени наступления репозиции. Иммобилизация скелетным вытяжением при разрыве связок крестцово-подвздошного сустава или лобкового симфиза продолжается дольше, чем при переломах. Трудоспособность восстанавливается в среднем через 4—6 мес. после травмы.
Прогноз зависит от степени восстановления анатомической конфигурации таза и течения сопутствующих перелому нарушений тазовых органов (см. Таз).
Библиография: Быстрицкий М. И. Переломы костей таза. Л,, 1980; Волкоз М. В. и Любошиц Н.А. Повреждения и заболевания опорно-двигательного аппарата, М., 1979; Ерецкая М. Ф. Внутрисуставные переломы костей голеностопного сустава, в кн.; Внутрисуставные переломы, под ред. В. Г. Вайнштейна, с. 180, Л., 1959; Каплан А. В. Повреждения костей и суставов, М., 1979; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1—2, М., 1964; Уотсон-Джонс Р. Переломы костей и повреждения суставов, пер. с англ., М., 1972; Школьников Л. Г., Селиванов В. П. и Цодыкс В. М. Повреждения таза и тазовых органов, М., 1966, библиогр.; Mal g a igne J. F. Traite des fractures et des luxations, t. 1—2, P., 1847 —1855.
В. А. Чернавский.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
Отрывные (изолированные переломы одной лодыжки):
– внутренней
– наружной
– переднего края
– заднего края
Пронационные (перелом Дюпюитрена)
– “завершенный” пронационный перелом – классический перелом Дюпюитрена (все компоненты)
– “незавершенный” – повреждение типа Дюпюитрена (не все компоненты)
Компоненты типичного перелома:
1) отрывной перелом внутренней лодыжки
2) оскольчатый (косой) перелом малоберцовой кости в нижней трети
3) разрыв межберцового синдесмоза
4) подвывих (вывих) стопы кнаружи
Супинационные (перелом Мальгеня)
– “завершенный” супинационный перелом
– “незавершенный” супинационный перелом
Компоненты типичного перелома:
1) отрывной перелом наружной лодыжки
2) косой перелом внутренней лодыжки
3) иногда – подвывих или вывих стопы кнутри
Экстензионные (перелом Десто)
Компоненты:
1) треугольный скол переднего края большеберцовой кости
2) подвывих или вывих таранной кости кпереди
Флексионно-ротационные (перелом Потта – трехлодыжковый)
Компоненты:
1) треугольный скол заднего края больше-берцовой кости
2) перелом малобер-цовой кости (чаще в области лодыжки)
3) перелом внутренней лодыжки;
4) задний (задне-наружный) подвывих или вывих стопы
СИМПТОМЫ ПЕРЕЛОМА ЛОДЫЖЕК
| Абсолютные симптомы | 1. Патологическая подвижность – отсутствует. 2.Явно костная деформация – может определяться визуально при значительных подвывихах и вывихах в суставе; значительно реже удаётся пропальпировать острый край отломка в связи с быстро развивающейся припухлостью за счёт имбибиции тканей кровью и вторичного отёка. 3. Крепитация костных отломков – отсутствует; может выявляться только при многооскольчатых переломах костей голеностопного сустава. |
| Характерные симптомы | 1. Сглаженность и, в более поздние сроки, выбухание контуров сустава за счет напряжения его капсулы изливающейся кровью. 2. Локальная болезненность в проекции костных или связочных образований, соответствующая Вашему представлению о повреждениях, которые могли возникнуть в результате выясненного механизма травмы. 3. Болезненность при попытке смещения лодыжек, давлением на передние (задние) края верхушек лодыжек через заведомо неповрежденные ткани. 4. Резкое ограничение движений в суставе из-за боли. |
| Рентгенологические признаки | Картина изолированного, двух- или трёхлодыжечного перелома, соответствующая механизму травмы и клинической симптоматике. |
АЛГОРИТМ ЭТАПНОЙ ПОМОЩИ ПРИ ЗАКРЫТОМ ПЕРЕЛОМЕ ЛОДЫЖЕК СО СМЕЩЕНИЕМ ОТЛОМКОВ
Первая медицинская помощь
1. Дать 2-3 таблетки анальгина
2. Обеспечить иммобилизацию подручными средствами
3. Устроить удобнее в ожидании эвакуации
4. Транспортировать сидя по назначению (в травмпункт, травматологическое отделение)
Доврачебная помощь
1. Ввести ненаркотические аналгетики
2. Обеспечить иммобилизацию табельными шинами (шиной Крамера)
3. Обогреть (по показанию)
4. Вызвать санитарный транспорт и эвакуировать по назначению
Первая врачебная помощь
1. Оценить состояние по схеме Колесникова (как правило – стресс-компенсированное)
2. Ввести промедол 2% – 1мл в/м
3. Сделать пункцию сустава, эвакуировать кровь и ввести 15-20 мл 1% раствора новокаина
4. Восстановить или обеспечить иммобилизацию
5. Эвакуировать по назначению
Квалифицированная помощь
1. Состояние по схеме Колесникова стресс-компенсированное
2. Осмотреть голеностопный сустав, сравнивая с контролатеральным, и установить предварительный диагноз
3. Сделать рентгенографию голеностопного сустава в двух проекциях
4. Произвести блокаду места перелома, введя внутрь сустава 15-20 мл 1% раствора новокаина
5. Произвести одномоментную репозицию
6. Наложить U-образную гипсовую повязку
7. Сделать рентгенконтроль
8. При необходимости снять гипс и произвести дополнительное вправление отломков
9. Повторить рентгенконтроль
10. Оформить необходимые документы
11. Дать необходимые рекомендации и отпустить домой с назначением явки на следующий день для контроля состояния конечности и гипсовой повязки
Специализированная помощь
1. Госпитализировать больного
2. Провести обследование больного в объёме, необходимом для оперативного вмешательства
3. Методом выбора является:
а) попытка одномоментной репозиции под наркозом при одно-двухдневной давности перелома,
б) открытая репозиция, остеосинтез
4. Обеспечить иммобилизацию U-образной гипсовой повязкой
5. По спадении отёка и снятия швов перевести U-образную гипсовую повязку в циркулярную
6. Выписать на амбулаторное лечение
Источник
Перелом Потта – это перелом обеих лодыжек и заднего края большеберцовой кости с подвывихом или вывихом стопы.
Перелом происходит в результате резкого поворота стопы к наружной стороне и одновременного подошвенного сгибания голеностопного сустава. При переломе Потта нередко происходит повреждение связок. Таким образом, пострадавший имеет дело со сложным комплексом повреждений костно-связочного аппарата.
Перелом Потта, Десто и Мальгеня
При переломе лодыжек для определения тактики лечения используется классификация данного вида травмы. Различия их заключаются в механизме образования повреждения и возможных осложнениях.
Так, перелом Мальгеня характеризуется повреждением связок в голеностопе, отрывным наружным переломом лодыжки, косым изломом внутренней части большеберцовой кости, вывихом или подвывихом стопы в наружную сторону.
При переломе Десто происходит откол большеберцовой кости спереди, поскольку на нее оказывает сильное давление таранная кость. Большая часть нагрузки сосредоточена на переднем крае большеберцовой кости. Если откол составляет 1/3 от суставной поверхности, то следом за ним происходит подвывих таранной кости кпереди.
При переломе Потта таранная кость давит на край большеберцовой сзади. Это приводит к отколу большеберцовой кости и нижнему подвывиху таранной кости.

Признаки и симптомы перелома Потта
Признаками перелома Потта являются сильная болезненность в области голеностопного сустава. Передняя часть стопы визуально укорачивается, её боковая часть приподнимается и отклоняется в наружную сторону. Пятка при этом так же искривлена. Ахиллово сухожилие приобретает сглаженные контуры. Спереди четко выделяется большеберцовая кость, кожа в этом месте натягивается. Любые движения стопы ограничиваются и сопровождаются сильной болезненностью.

Для диагностики перелома Потта назначается рентгенограмма в двух проекциях, позволяющих увидеть локализацию переломов и смещение стопы. Иногда необходимо проведение МРТ для диагностики повреждений мягких тканей.
Консервативное лечение перелома Потта
Как правило, лечение перелома Потта проводится консервативным методом с закрытой ручной репозицией отломков. Сопоставление костей делается под местной или общей анестезией. Пострадавшего кладут на стол, ноге задают согнутое в тазобедренном и коленном суставах положение под углом 90 градусов. Ассистент захватывает бедро и оказывает противотягу, а хирург, удерживая пятку и тыльную часть стопы, осуществляет движение по оси, ведя стопу в правильное положение. Часто при сопоставлении отломков требуется чрескожная фиксация при помощи спиц. Через неделю делается повторный рентгеновский снимок для отслеживания правильности срастания костей.

Ношение гипса при переломе Потта длится 2,5-3 месяца. Если при ручном сопоставлении отломков кости произошло её повторное смещение, назначается хирургическое лечение.
Хирургическое лечение перелома Потта
Неудавшаяся ручная репозиция – прямое показание к оперативному вмешательству. Его целью является вправление вывиха или подвывиха, репозиция отломков кости и их фиксация металлическими приспособлениями.
Во время операции пострадавший лежит на боку. Нога согнута под углом 120 градусов в коленном и тазобедренном суставах. Сначала делается вправление вывиха, затем – репозиция отломков кости. Для их удержания используются винты, пластины или болты.

Если операция проводится в поздние сроки, то необходимо также удлинить ахиллово сухожилие. С этой целью делается новый разрез. После операции накладывается лонгетно-циркулярная гипсовая повязка до трети бедра. Через месяц её заменяют на новую – до коленного сустава.
→ Реабилитация после перелома Потта в Москве
Реабилитация после перелома Потта
Полноценная реабилитация после перелома Потта начинается только после снятия гипса, однако ряд мероприятий проводят даже во время ношения гипсовой повязки. Реабилитация включает в себя физиопроцедуры, массаж и ЛФК.
Физиотерапия при переломе Потта состоит из электрофореза с лидазой, ультразвука и магнитотерапии.
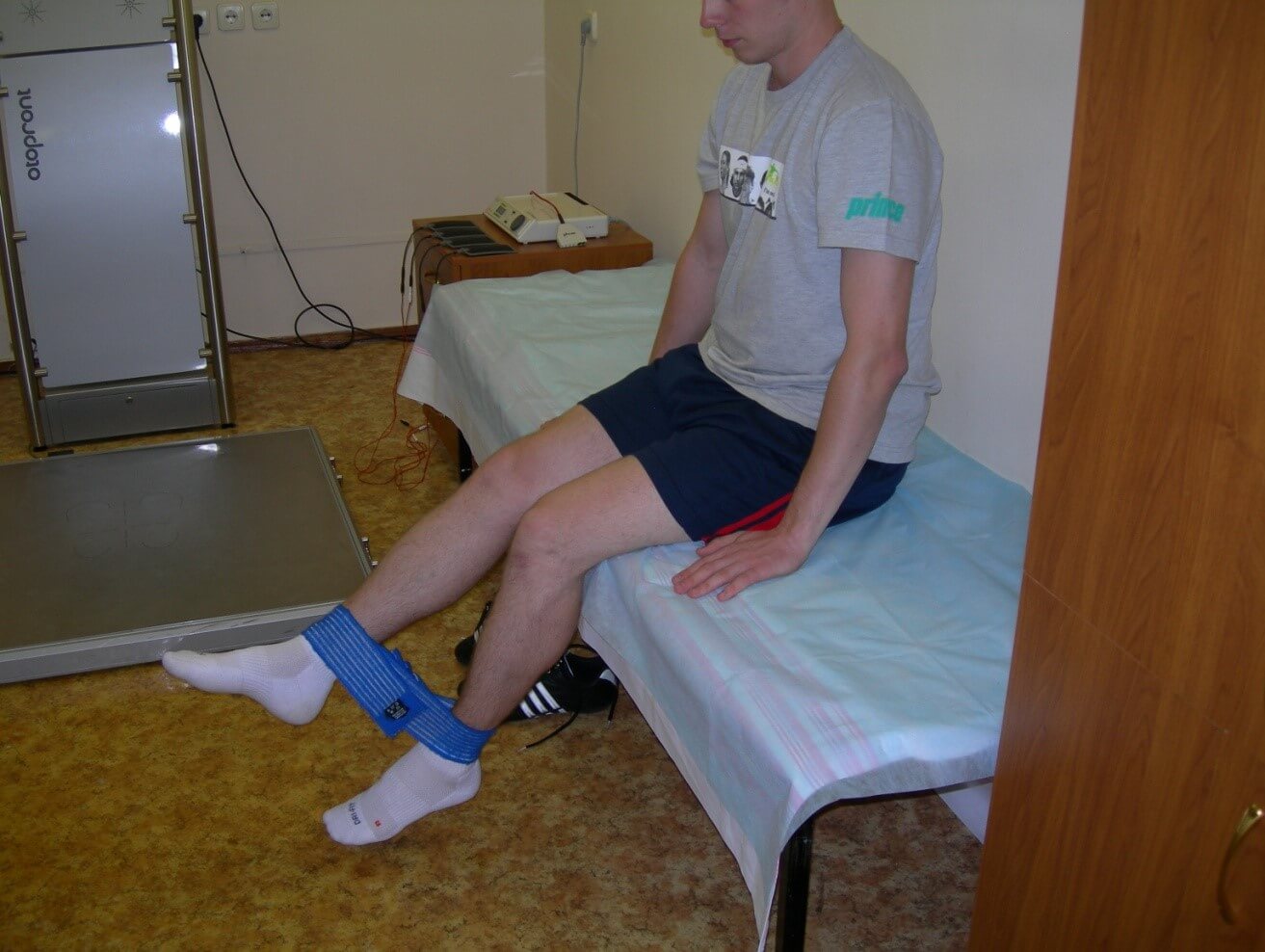
ЛФК включает в себя попеременное напряжение мышц бедра, наклоны корпусом, сгибание коленного сустава, сжимание пальцев стопы, круговые движения стопой, перекатывание с носков на пятки (сначала выполняется сидя с минимальной нагрузкой, затем – стоя). Комплекс упражнений подбирает реабилитолог, постепенно наращивая нагрузку в зависимости от индивидуальной динамики восстановления.
Комплекс упражнений при переломе Потта
- Упражнения для голеностопного сустава после перелома Потта
Заключение
Перелом Потта – травма, которая всегда осложняется смещением костей, вывихом различной степени и повреждением мягких тканей. Особо сложные случаи лечатся путем хирургического вмешательства. В целом, травмы средней тяжести хорошо реагируют на консервативное лечение, предполагающее закрытую репозицию. Особое значение в лечении имеет реабилитационный период. Именно от него зависят сроки и качество восстановления.
Источник
Травматизация костей требует незамедлительного обращения за медицинской помощью. Ситуация ухудшается, когда в опасности от перелома оказываются близлежащие органы и ткани. Перелом Мальгеня характеризуется высоким риском травматизации мягких тканей, жизненно важных органов. Поэтому промедление с получением помощи медиков может привести не только к инвалидности или утрате чувствительности. Страшным и нередким исходом в данном случае является смерть. Травма тазового кольца приводит к сильнейшей боли, дисбалансу пропорций тела. Также подобные повреждения характеризуются иными проявлениями. Как определить травму, чем помочь пострадавшему до приезда скорой помощи и возможные тактики лечения – все эти вопросы подробно освещены в представленной статье.

Виды повреждений
Анатомически кости таза представлены в виде кольца, которое, в свою очередь, состоит из двух больших костей – безымянной и таковой. В дальнейшей градации каждая из этих костей состоит из трех структурных частей, которые соединены междус собой с помощью особой костной связи – симфиза:
- Подвздошная;
- Седалищная;
- Лобковая.
Местами сочленения двух структурных частей кольца являются вертлужные впадины. Особенности строения задней и передней плоскости таза таковы:
- Задняя плоскость состоит из подвздошных костей, крестцово-подвздошные парные суставы и сам крестец. Важно, что задняя часть расположена позади вертлужных впадин.
- Передняя плоскость состоит лобковых костей и непосредственно симфиз.
Классификация травм таза по Мальгеню основана на их локализации. В соответствии с этим признаком, выделены шесть основных видов:
- Нарушение целостности обеих подвздошных костей, расположенных параллельно крестцово-подвздошным суставам, то есть двусторонний перелом.
- Выделен еще один тип двустороннего перелома лобковой и седалищной костей.
- Односторонний перелом или переломовывих в задней плоскости тазового кольца
- Односторонние переломы или пеломовывихи в месте симфиза лобковой кости.
- Вертикальные переломы таза.
- Диагональные переломы.
Важно! В медицинской практике не редки случаи, когда встречаются совокупные травмы из нескольких видов из классификации. В подобном случае опасность проявления последствий многократно увеличивается.

Причины перелома таза
Источником данной травмы служит сильнейшее травматическое воздействие. От падения с высоты собственного роста или несильного удара перелом по типуМальгеня не образуется. Однако падение с высоты нескольких этажей или удар, полученный в результате автомобильной катастрофы, вполне может стать причиной перелома Мальгеня. Получения того или иного вида из классификации травмы зависит от направления механического воздействия травмирующего фактора и его силы.
Диагностика
При подобном повреждении проводится углубленная диагностика из-за опасности сопутствующих разрывов мягких тканей и внутренних органов. Первым шагом после обращения за медицинской помощью является осмотр и сбор уточняющих данных об обстоятельствах травмы. Визуальной информации с помощью рентгенологического снимка может не хватить для уточнения диагноза, поэтому лечащий доктор назначает компьютерную томографию с объемным снимком.
Следующим шагом является обследование внутренних органов. Когда времени на ожидание результатов анализов нет, то назначается диагностическая операция (лапароскопия или лапаротомия). Помимо этого пациенту делают УЗИ мочевого пузыря, так как высок риск его травматизации. Также важны инструментальные методики обследования мочеиспускательного канала. Не менее необходимыми являются лабораторные методы диагностики. Это анализ крови, пункции и др. На первом этапе терапии важно отслеживать динамику текущего состояния каждый день, так как в это время реакция организма нестабильно.

Симптомы
Тяжесть повреждения обуславливает яркие симптоматические проявления. Прежде всего, пострадавший ощущает сильную боль. Нередко она влечет болевой шок и потерю сознания. Те, кто остается в сознании, находятся в следующем состоянии:
- Резкое снижение артериального давления;
- Сбивчивость сердечного ритма, слабое ощущение пульса.
- Бледность, усиленная потливость.
- В тяжелых случаях наблюдается спутанность сознания, утрата ощущения реальности.
Наряду с описанными выше симптомами наблюдаются следующие признаки, которые можно наблюдать у больного с подобной травмой:
- Внешние изменения таза, видимые искажения формы тазового кольца. То есть в точках, где подвздошные кости выступают, наблюдается асимметрия.
- Гематомы, нарастающая отечность.
- Нередко больной ощущает потерю чувствительности в нижнем поясе конечностей.
- Рваные раны внутренних органов влекут сильнейшие кровотечения и перитонит (заполнение области брюшины содержимым полости внутренних органов).
Важно! При обнаружении одного или нескольких признаков у пострадавшего незамедлительно следует обратиться за помощью специалистов. В случае перелома таза Мальгеня время, отведенное на спасение жизни, может быть очень ограничено.
Лечение
После поступления в стационар медики незамедлительно проводят ряд диагностических мероприятий для уточнения диагноза и параллельно, на основе полученной информации о текущем состоянии, пациенту начинают терапию. Лечение при переломе Мальгеня длительное и кропотливое, требующее усилий со стороны медицинского персонала, а главное, самого пациента. Далее подробнее об особенностях терапии, возможных вариативных тактиках и исходах после полученной травмы.
Купирование боли
Пациенты, поступившие с повреждением костей тазового кольца, страдают от нестерпимой боли. Здесь не получиться обойтись без серьезных анальгезирующих средств в совокупности с седативными препаратами. Взволнованное эмоциональное состояние больного или даже помутившийся разум от болевого шока мешает проведению первичных терапевтических мер. Для этого пациенту ставят капельницу с рядом сильных препаратов, которые снимают болезненность и успокаивают центральную нервную систему больного.
Лечение двойного вертикального перелома
Перелом структурных частей таза с обеих сторонсогласно медицинской статистики в трети случаев приводит к повреждениям внутренних органов. Чаще всего этого разрыв мочевого пузыря, повреждения мочевыводящих путей. Для женщин травма опасна рваной раной матки, или разрывом уретры. В любом случае, медик первым делом старается стабилизировать состояние больного, чтобы минимизировать риски для жизни. После исключения опасностей для жизни, больному иммобилизируют кости таза, приводят тело в горизонтальное положение с сохранением полного покоя.
При необходимости устранения внутренних кровотечений, проводится полостная операция. После оказания первичных мер терапии, пациента помещают в отделение интенсивной терапии, где проводят медикаментозное, аппаратное и инструментальное лечение.

Лечение открытого перелома таза
Открытые переломы таза сопровождают интенсивные кровотечения и серьезные травмы мышечных волокон, мягких тканей и внутренних органов. Первым шагом в терапии – это остановка кровотечение, ведь сильные кровопотери приведут к быстрой смерти. После введения пациента в состояние наркоза, кости таза необходимо надежно зафиксировать. Чаще всего, это происходит во время оперативного вмешательства. Но все зависит от конкретно взятого случая. Какими способами руководствуются доктора при иммобилизации открытого перелома таза:
- Скелетное вытяжение с помощью свободных грузов, спиц и винтов. Травматические мероприятия, но именно вытяжка позволяет контролировать и качественно корректировать процесс регенерации костной ткани.
- Остеосинтез определяется как оперативная мера, во время которой при помощи специального медицинского оборудования кости таза буквально собирают по кусочкам, соединяя фрагмента с помощью необходимых креплений их медицинского металла. После заживления, проводится вторичная операция по извлечению креплений.
- Дистракционно-комплексные аппараты. Подобный метод подходит в случаях, где повреждения внутренних органов минимальны.
Консервативная терапия
Если больному повезло и перелом Мальгеня не затронул внутренние органы, образовался без смещений и отломков, то для терапии окажется достаточно иммобилизации с помощью гипса и длительной медикаментозной терапии. Какие препараты назначаются пациентам:
- Антибиотики. При регенерации тканей на фоне сниженного иммунитета из-за травмы высок риск развития патологических состояний в виде инфицирования. Антибактериальные препараты в правильно подобранной дозировке способны устранить подобное негативное проявление.
- Поддерживание правильной диеты с назначением поливитаминных комплексов. В случае, когда организму необходимо бросить силы на регенерацию тканей, требуется серьезная корректировка питания в сторону продуктов с высоким содержанием кальция, витамина Д и аскорбиновой кислоты.
- Обезболивающие препараты необходимо не только на первых этапах лечения. Такая травма доставляет дискомфорт в течение длительного времени. Поэтому анальгетики назначаются в течение длительного времени, но постепенно заменяются с более тяжелых на более легкие.
Оперативное лечение
Чаще в случае перелома Мальгеня требуется оперативное вмешательство. Это связано с высоким риском травматизации внутренних органов и мягких тканей. Описанный выше остеосинтез является лишь частью операции. В результате полостного вмешательства восстанавливаются кровеносные сосуды, целостность внутренних органов и налаживаются нейронные связи.
Иммобилизация
Перелом фиксируют при помощи скелетной вытяжки, металлический конструкций или гипса. При этом ноги в области коленных чашечек разворачиваются до образования тупого угла.

Реабилитация
Восстановление включается в себя три основных методы:
- Физиотерапия (магнитотерапия, электрофорез, ультразвуковое воздействие и др.);
- Массаж, выполнение которого на первое время доверяют исключительно специалистам.
- ЛФК (лечебная физкультура). Комплексы подбираются индивидуально, выполняются строго по описанной врачом схеме.
Трудности реабилитации связаны с тем, что на восстановления полноценной функциональности затрачивается от 3-4 месяцев до 7-8.
Осложнения и последствия
Сложная травма не проходит для пациентов бесследно. Вот некоторые возможные осложнения:
- Нарушается подвижность в тазобедренных суставах.
- Развивается патологическое ощущение инородного тела в области таза.
- Нарушается чувствительность.
- Меняется походка, появляется постоянная хромота.
- В редких случаях развивается опасное состояние инфицирования костной ткани и полной обездвиженности нижних конечностей.
Источник
