Перелом культи
Болезненные невромы усечённой конечности у части инвалидов проявляются сразу после ампутации, а у большинства лишь при пользовании искусственной конечностью. Болезненные ощущения в области проекций невром возникают после заживления послеоперационной раны, если невромы оказываются в сращениях с рубцом в изменённых тканях. Локальная нагрузка, микротравматизация тканей культи вызывает местное воспаление, что проявляется болевыми ощущениями, затрудняющими протезирование. Болезненные невромы могут возникать после иссечения не только крупных нервных стволов, но и кожных нервов.
На первом этапе начинают с физиотерапевтического лечения. По стихании болевых ощущений осуществляют протезирование, которое помогает решить вопрос о плане дальнейшего лечения. При невозможности пользования протезом вследствие болевого синдрома осуществляют операцию – резекцию болезненных невром.
Фантомные боли, в особенности каузалгии в виде режущих, сдавливающих, колющих, обжигающих болей, ограничивают пользование протезом. Фантомные боли имеют сложное происхождение и связаны с очагами застойного возбуждения в центральной нервной системе. Об этом, в частности, свидетельствуют данные об отсутствии фантомных болей у детей, у которых ещё не образовались прочные ассоциативные связи коры головного мозга с подкорковыми структурами. При фантомных болях, сочетающихся с местными – вследствие болезненных невром, операции иссечения невром позволяют создать условия для пользования протезом, что, в свою очередь, улучшает самочувствие больных и снижает беспокойство от фантомных ощущений.
У большинства инвалидов периодически наблюдается обострение болевого синдрома, что связывают с колебаниями атмосферного давления и психологическими эмоциями.
Нарушения трофики и кровообращения культи. Костно-мышечная атрофия, остеопороз, снижение эластичности кожных покровов – эти изменения тканей усеченной конечности неизбежно наблюдаются в процессе формирования нового органа опоры и обусловлены изменением функции, иннервации и кровообращения. Однако при нерациональном протезировании, при пользовании плохо подогнанным протезом быстро возникают явления декомпенсации кровообращения, костно-мышечная атрофия и продолжает нарастать остеопороз. У пациентов нередко возникают переломы как дистального конца костной культи голени, бедра, плечевой кости, так и проксимального отдела – надмыщелковые переломы бедра и переломы шейки бедра. Возникает разболтанность в локтевом и плечевом суставах, подвывихи.
Одной из основных причин нарушения трофики мягких тканей на конце культи (вплоть до изъязвления) является перегрузка этого участка вследствие сосредоточенного давления, потёртостей от воздействия грубого материала (войлок, губка, поролон), из которого изготовлен опорный элемент. Под влиянием постоянной нагрузки на конец культи кожа опорной поверхности вначале реагирует компенсаторными изменениями (гипертрофия эпидермального слоя, гиперкератоз и утолщение дермы). В дальнейшем возникают явления декомпенсации: гипертрофия кожи сменяется атрофией, которая нередко ведёт к образованию язв.
Нарушение кровообращения усечённой конечности особенно часто наблюдается при пользовании шинно-кожаными протезами, в приёмной гильзе которых отсутствует равномерная нагрузка по всей поверхности культи. В этих условиях регулирование нагрузки – в области посадочного кольца или на конец культи производится шнуровкой гильзы голени и бедра, что неизбежно вызывает нарушение кровообращения с явлениями хронического венозного застоя.
Для профилактики нарушений трофики и кровообращения требуется систематическое, 1 -2 раза в год, проведение курса поликлинического, санаторно-курортного или стационарного лечения. Комплексное лечение – ЛФК, физиотерапия и рациональное протезирование позволяют на долгие годы сохранить функциональные возможности усечённой конечности.
Остеофиты. У значительной части больных при рентгенологическом обследовании и при пальпации выявляются остеофиты различной формы и расположения. Остеофиты, глубоко расположенные в мягких тканях, как правило, не вызывают болезненных явлений и не препятствуют протезированию. Окончательное решение о необходимости хирургического лечения даёт функциональная проба – возможность пользования лечебно-тренировочным или первично-постоянным протезом. При остеофитах, затрудняющих пользование протезом, производится их хирургическое удаление вместе с окружающей бурсой. Если остеофиты носят множественный характер, то производится экономная реампутация. Для профилактики образования остеофитов рекомендуется бережное отношение к надкостнице при ампутациях.
Остеонекроз конца костной культи, как правило, зависит от характера обработки конца кости во время ампутации. Если от надкостницы освобождается конец кости на протяжении 5-10 мм с целью профилактики остеофитов, то образуется концевой венечный секвестр, хорошо определяемый на рентгенограмме. Асептическое воспаление приводит к отёку конца культи, болезненным явлениям и ограничивает пользование протезом. Показано хирургическое лечение – удаление секвестра, обработка опила кости.
Остеомиелит конца костной культи. Наблюдают острый (после ампутации по поводу тяжёлой инфекции) или хронический остеомиелит. У большинства пациентов выявляется секвестрация в проекции гранулирующей раны торцевой поверхности культи. Клинико-рентгенологические данные (температурная реакция, изменение показателей крови, фистулография) позволяют достаточно точно определить диагноз и оценить характер и динамику процесса.
Перед операцией проводится дезинтоксикационная терапия (при остром процессе), антибиотикотерапия, промывание свищей антисептиками, магнитотерапия. После уменьшения отёка тканей, болевого синдрома, уменьшения гнойного отделяемого осуществляют хирургическое лечение: секвестрэктомию, санацию гнойного очага. При соответствующих условиях применяют мышечную и кожную пластику для лечения остеомиелитического очага и замещения дефектов кожных покровов.
Если протез натирает культю, лучшим средством будет- вкладыш для культи
еще:
Комплектующие к протезам
Ампутация
Как правильно одевать силиконовый чехол на культю
Источник
Болезненные невромы усечённой конечности у части инвалидов проявляются сразу после ампутации, а у большинства лишь при пользовании искусственной конечностью.
Болезненные ощущения в области проекций невром возникают после заживления после операционные раны, если невромы оказываются в сращениях с рубцом в изменённых тканях. Локальная нагрузка, микро травма тканей культи вызывает местное воспаление, что проявляется болевыми ощущениями, затрудняющими протезирование. Болезненные невромы могут возникать после иссечения не только крупных нервных стволов, но и кожных нервов.

На первом этапе начинают с физиотерапевтического лечения. По стихании болевых ощущений осуществляют протезирование, которое помогает решить вопрос о плане дальнейшего лечения. При невозможности пользования протезом вследствие болевого синдрома осуществляют операцию — резекцию болезненных невром.
Фантомные боли, в особенности каузалгии в виде режущих, сдавливающих, колющих, обжигающих болей, ограничивают пользование протезом. Фантомные боли имеют сложное происхождение и связаны с очагами застойного возбуждения в центральной нервной системе.
Об этом, в частности, свидетельствуют данные об отсутствии фантомных болей у детей, у которых ещё не образовались прочные ассоциативные связи коры головного мозга с подкорковыми структурами. При фантомных болях, сочетающихся с местными — вследствие болезненных нервом, операции иссечения нервом позволяют создать условия для пользования протезом, что, в свою очередь, улучшает самочувствие больных и снижает беспокойство от фантомных ощущений.

У большинства инвалидов периодически наблюдается обострение болевого синдрома, что связывают с колебаниями атмосферного давления и психологическими эмоциями.
Нарушения трофики и кровообращения культи. Костно-мышечная атрофия, остеопороз, снижение эластичности кожных покровов — эти изменения тканей усеченной конечности неизбежно наблюдаются в процессе формирования нового органа опоры и обусловлены изменением функции, иннервации и кровообращения.
Однако при нерациональном протезировании, при пользовании плохо подогнанным протезом быстро возникают явления декомпенсации кровообращения, костно-мышечная атрофия и продолжает нарастать остеопороз. У пациентов нередко возникают переломы как дистального конца костной культи голени, бедра, плечевой кости, так и проксимального отдела — надмыщелковые переломы бедра и переломы шейки бедра. Возникает разболтанность в локтевом и плечевом суставах, подвывихи.
Одной из основных причин нарушения трофики мягких тканей на конце культи (вплоть до изъязвления) является перегрузка этого участка вследствие сосредоточенного давления, потёртостей от воздействия грубого материала (войлок, губка, поролон), из которого изготовлен опорный элемент.
Под влиянием постоянной нагрузки на конец культи кожа опорной поверхности вначале реагирует компенсаторными изменениями (гипертрофия эпидермального слоя, гиперкератоз и утолщение дермы). В дальнейшем возникают явления декомпенсации: гипертрофия кожи сменяется атрофией, которая нередко ведёт к образованию язв.
Нарушение кровообращения усечённой конечности особенно часто наблюдается при пользовании шинно-кожаными протезами, в приёмной гильзе которых отсутствует равномерная нагрузка по всей поверхности культи. В этих условиях регулирование нагрузки — в области посадочного кольца или на конец культи производится шнуровкой гильзы голени и бедра, что неизбежно вызывает нарушение кровообращения с явлениями хронического венозного застоя.
Для профилактики нарушений трофики и кровообращения требуется систематическое, 1 -2 раза в год, проведение курса поликлинического, санаторно-курортного или стационарного лечения. Комплексное лечение — ЛФК, физиотерапия и рациональное протезирование позволяют на долгие годы сохранить функциональные возможности усечённой конечности.
Остеофиты. У значительной части больных при рентгенологическом обследовании и при пальпации выявляются остеофиты различной формы и расположения. Остеофиты, глубоко расположенные в мягких тканях, как правило, не вызывают болезненных явлений и не препятствуют протезированию.
Окончательное решение о необходимости хирургического лечения даёт функциональная проба — возможность пользования лечебно-тренировочным или первично-постоянным протезом.
При остеофитах, затрудняющих пользование протезом, производится их хирургическое удаление вместе с окружающей бурсой. Если остеофиты носят множественный характер, то производится экономная реампутация. Для профилактики образования остеофитов рекомендуется бережное отношение к надкостнице при ампутациях.
Остеонекроз конца костной культи, как правило, зависит от характера обработки конца кости во время ампутации. Если от надкостницы освобождается конец кости на протяжении 5-10 мм с целью профилактики остеофитов, то образуется концевой венечный секвестр, хорошо определяемый на рентгенограмме. Асептическое воспаление приводит к отёку конца культи, болезненным явлениям и ограничивает пользование протезом. Показано хирургическое лечение — удаление секвестра, обработка опила кости.
Остеомиелит конца костной культи. Наблюдают острый (после ампутации по поводу тяжёлой инфекции) или хронический остеомиелит. У большинства пациентов выявляется секвестрация в проекции гранулирующей раны торцевой поверхности культи. Клинико-рентгенологические данные (температурная реакция, изменение показателей крови, фистулография) позволяют достаточно точно определить диагноз и оценить характер и динамику процесса.
Перед операцией проводится дезинтоксикационная терапия (при остром процессе), антибиотикотерапия, промывание свищей антисептиками, магнитотерапия. После уменьшения отёка тканей, болевого синдрома, уменьшения гнойного отделяемого осуществляют хирургическое лечение: секвестрэктомию, санацию гнойного очага. При соответствующих условиях применяют мышечную и кожную пластику для лечения остеомиелитического очага и замещения дефектов кожных покровов.
Источник
569 просмотров
1 февраля 2020
Здравствуйте.в 1970 году в результате ДТП маме ампутировали стопу. После всех операций культя раз в 2-3 года воспаляется.Начинается все с болевых ощущений, как бы сказать на самом краю «ноги»,покраснения .На ногу (в протезе) наступать вообще невозможно .когда такое воспаление было раньше его пытались как то лечить мазями ,но периодически лечение сводилось к тому что происходил прорыв в самой нижней точке культи (где немножко торчит амутированная кость),затем мама попадала в больницу и под наркозом ей «вычищали» гной .Сейчас нога опять воспалилась ,покраснела ,стала горячей .Температура к вечеру 37,5 ,днём -нет .Хирург выписал Левосил и Стелланин ,сказав что через 3 дня все пройдёт .Но естественно ничего не проходит а начинает болеть сильнее .Подскажите ,какие мази ,компрессы ,может антибиотики или противовоспалительные пропить чтобы не дотянуть опять до очередной операции?
Возраст: 29
Хронические болезни: Нет
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Хирург-стоматолог
Здравствуйте!
Скажите пожалуйста,а рентгеновские снимки ноги делали?потому как судя по описанию больше данных за хронический остеомиелит,который как правило дает обострения
Ирина, 1 февраля
Клиент
Мария, нет,ни сейчас про рентген никто не говорил ,ни до этого случая…
Хирург-стоматолог
Если сейчас снова обострение процесса как Вы написали, Вам необходимо в любом случае в стационар
Ирина, 1 февраля
Клиент
Мария, да дело в том ,что хирург в нашей больнице и больничный давать не хотел (обосновывая что с такой картиной не выписывают больничный),но тк Мама работает и половину рабочего времени находится на ногах ,пришлось настоять,выдал больничный на 4 дня .Поэтому и решила спросить мнение других врачей .
Хирург-стоматолог
Вам нужно обязательно сейчас ехать в отделение гнойной хирургии или вызывайте скорую.Как минимум Вам должны сделать рентген,более чем уверена что будет сформировавшийся секвестр в кости,который соответственно нужно убирать(проводить секвестрэктомию),проводить комплексное лечение.Заболевание очень долго лечиться,но как правило если его не лечили до этого поэтому у Вас по сегодняшний день все это тянется.
Детский хирург
Мария Павлова права, скорее всего речь идет об остеомиелите. Лучше даже не рентген, а компьютерную томографию сделать, чтоб уже точно поставить диагноз. Сахарного диабета ведь в мамы нет?
Ирина, 1 февраля
Клиент
Наталия, нет,сахарного диабета нет ,и насколько я помню вроде никто про рентген и томографию не говорил не разу ,а если и делали то может именно когда в больницу на операцию попадала но опять же на руки ничего не отдавали ,поэтому смутно помню
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Оглавление темы “Оперативная хирургия нижней конечности (ноги).”:
- Операции на нижних конечностях. Пункция коленного сустава. Методика пункции коленного сустава. Как пунктировать коленный сустав?
- Ампутация. Ампутации конечностей. Классификация ампутаций. Показания к первичной ампутации.
- Вторичные ампутации. Показания к вторичным ампутациям. Виды рассечения тканей при ампутации. Гильотинная ампутация.
- Круговые ампутации. Одномоментная ампутация. Двухмоментная ампутация. Трехмоментная ампутация.
- Лоскутные способы ампутации. Лоскутные ампутации. Способы укрытия культи кости при ампутации. Укрытие культи кости при ампутации.
- Обработка кости при ампутации. Способы обработки костной культи. Апериостальный метод обработки кости при ампутации. Обработка нервов культи при ампутации. Перерезание нервов при ампутации.
- Обработка сосудов при ампутации. Обработка сосудов культи при ампутации.
- Пункция по Сельдингеру. Пункция бедренной артерии по Сельдингеру.
- Виды операций при вакозе вен. Операция при варикозном расширении вен. Операции при варикозном расширении вен голени и бедра.
Ампутация. Ампутации конечностей. Классификация ампутаций. Показания к первичной ампутации.
Ампутация — операция отсечения дистальной части органа или конечности. Ампутация на уровне сустава носит название экзартикуляции.
Выделяют ампутации по первичным показаниям (первичные), по вторичным показаниям (вторичные) и повторные, или реампутации.
Первичная ампутация производится в порядке первичной хирургической обработки раны для удаления нежизнеспособной части конечности в ранние сроки — до развития клинических признаков инфекции.
Вторичную ампутацию производят тогда, когда консервативные мероприятия и хирургическое лечение неэффективны. Ампутации по вторичным показаниям выполняют в любом периоде лечения при развитии осложнений, угрожающих жизни больного.
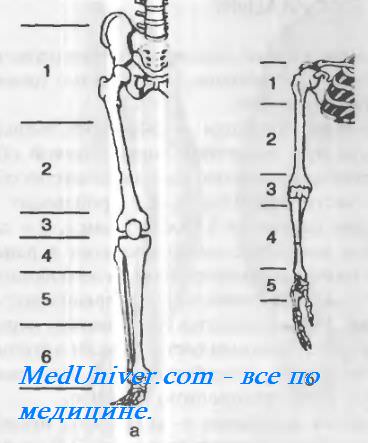
Рис. 4-100. Рекомендуемые уровни ампутаций и экзар-тикуляции конечностей, а— нижняя конечность: 1 —эк-зартикуляция в тазобедренном суставе, 2 — надколенные ампутации бедра, 3 — экзартикуляции, 4— высокая ампутация голени, 5 — подколенные ампутации голени, 6 — ампутация Пирогова; б — верхняя конечность: 1 — экзартику-ляция в плечевом суставе, 2 — надлоктевые ампутации плеча, 3— экзартикуляции, 4— подлоктевые ампутации предплечья, 5 —экзартикуляции.
Реампутации производят после неудовлетворительных результатов ранее произведенных усечений конечности, при порочных культях, препятствующих протезированию, при распространении некроза тканей после ампутации, по поводу гангрены вследствие облитерирующих заболеваний сосудов или прогрессирования анаэробной инфекции.
Показания к первичной ампутации: полное или почти полное травматическое отделение конечности; ранения с повреждением главных сосудов, нервов, мягких тканей, с раздроблением кости; обширные открытые повреждения костей и суставов при невозможности вправления и вторичных расстройствах кровообращения; обширные повреждения мягких тканей на протяжении более 2/3 окружности конечности; отморожения и обширные ожоги, граничащие с обугливанием.
Ампутация по первичным показаниям должна осуществляться просто и быстро. Уровень ампутации при этом определяется расположением раны, общим состоянием пострадавшего и местными изменениями. Экстренная ампутация выполняется в пределах здоровых тканей и на уровне, который гарантирует спасение жизни пострадавшего и обеспечивает благоприятное послеоперационное течение.
Экстренную ампутацию следует производить как можно дистальнее с целью сохранения длины будущей культи.
Следует, однако, иметь в виду, что с развитием новых хирургических технологий, например, микрохирургии, возможно сохранение конечности даже в ситуациях, которые ранее считались абсолютным показанием к ампутации. Уже описано много успешных случаев реплантации кисти после её полного отрыва.
Вторичные ампутации. Показания к вторичным ампутациям. Виды рассечения тканей при ампутации. Гильотинная ампутация.
Показания к вторичным ампутациям: обширные повреждения мягких тканей с переломами костей, осложненные анаэробной инфекцией; распространенные гнойные осложнения переломов трубчатых костей при безуспешности консервативного лечения; гнойное воспаление суставов при их ранении или переходе воспалительного процесса с эпифизов костей при явлениях интоксикации и сепсиса; повторные аррозионные кровотечения из крупных сосудов при больших гнойных ранах, развивающемся сепсисе и истощении раненого, безуспешности консервативного лечения; омертвение конечности вследствие облитерации или перевязки главных артериальных стволов; отморожения IV степени после некрэктомии или отторжения омертвевших участков.
Как видно из приведённого перечня показаний ко вторичной ампутации, в каждом из них так или иначе упоминается развитие инфекции. Лишь тогда, когда исчерпаны все возможности борьбы с инфекцией, возникают показания к ампутации.
В мирное время ампутации производят наиболее часто в связи с поражением артерий при атеросклерозе и облитерирующем артериите и в случаях дорожного травматизма.
Ампутация конечности слагается из 4 основных моментов: рассечения кожи и других мягких тканей; распиливания костей; обработки раны, перевязки сосудов, отсечения нервов; ушивания раны.
Виды рассечения тканей при ампутации
По виду рассечения мягких тканей ампутации делятся на круговые и лоскутные. Круговые ампутации применяют на тех отделах конечностей, где кость со всех сторон равномерно окружена мягкими тканями.
Круговые ампутации делят на гильотинные, одно-, двух- и трёх-моментные.
Гильотинная ампутация
При гильотинной ампутации все мягкие ткани и кость пересекают в одной плоскости без предварительного оттягивания кожи.
Способ гильотинной ампутации применяется при анаэробной инфекции. Конечность в этих случаях ампутируют в пределах здоровых тканей, культя остается широко открытой для аэрации. При соответствующем лечении сыворотками и антибиотиками в этом случае можно сохранить жизнь раненого. В то же время ясно, что при гильотинной ампутации заведомо образуется патологическая культя с выступающей из мягких тканей костью, что потребует проведения реампутации.
Круговые ампутации. Одномоментная ампутация. Двухмоментная ампутация. Трехмоментная ампутация.
При одномоментной ампутации кожу и подкожную клетчатку предварительно оттягивают проксимально, после чего одним движением ампутационного ножа рассекают все мягкие ткани. Затем, оттянув насколько возможно проксимально мягкие ткани с помощью ретрактора, перепиливают кость. Этот способ ампутации отличается от гильотинного тем, что кость пересекают не на одном уровне с мягкими тканями, а после их оттягивания. Это создаёт небольшой запас мягких тканей, которого, однако, недостаточно для полноценного укрытия культи. Такая ампутация выполняется при тяжелом состоянии больного, когда он не сможет перенести более сложные способы ампутации.
Двухмоментный способ ампутации: сначала рассекают кожу, подкожную клетчатку и фасцию (первый момент), затем по краю сократившейся и оттянутой кожи рассекают все мышцы до кости (второй момент), после чего мышцы оттягивают проксимально и перепиливают кость.
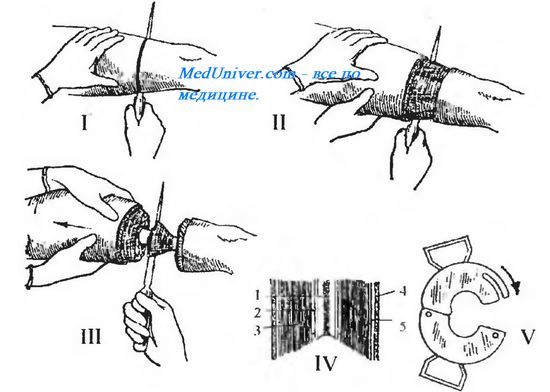
Рис 4.52. Ампутация бедра трехмоментным конусо-круговым способом Пирогова.
I — 1-й момент: рассечение кожи; II — 2-й момент: рассечение фасции и мышц по краю сократившейся кожи; Ш — 3-й момент: рассечение глубокого слоя мышц по краю оттянутых мягких тканей; IV — положение рассеченных тканей: 1 — кость, 2 — надкостница, 3 — мышцы. 4 — кожа, 5 — фасция; V — ретрактор.
Трёхмоментный способ ампутации начинают также с рассечения кожи, клетчатки и фасции, вторым моментом является рассечение поверхностно расположенных мышц, которые могут при разрезе сокращаться на значительное расстояние. Третьим моментом рассекают глубокие мышцы по краю сократившихся поверхностных, оттягивают весь массив мягких тканей ретрактором и перепиливают кость (рис. 4.52).
Нетрудно заметить, что число «моментов» ампутации относится к рассечению только мягких тканей, перепиливание кости как этап ампутации к этим «моментам» не относится. Принцип двух- и трех-моментного рассечения мягких тканей при круговой ампутации введен Н. И. Пироговым. Эти способы дают возможность скрыть распил бедренной или плечевой кости в глубине конуса мягких тканей. Рубец кожи при таком конусно-круговом способе ампутации располагается на концевой (опорной для нижней конечности) поверхности культи.
Лоскутные способы ампутации. Лоскутные ампутации. Способы укрытия культи кости при ампутации. Укрытие культи кости при ампутации.
Лоскутные способы ампутации в настоящее время более распространены. Чаще их используют при ампутации голени и предплечья. Различают одно- и двухлоскутные ампутации, при которых рана покрывается одним или двумя лоскутами. Лоскуты образуются из кожи и подкожной жировой клетчатки. Если в лоскут включается и фасция, то ампутация называется фасциопластической. В большинстве случаев длинный лоскут должен быть равен по длине 2/3, а по ширине — полному диаметру конечности на уровне ампутации. Короткий лоскут составляет 1/3 диаметра, т. е. половину длины длинного лоскута. Благодаря этому кожный рубец культи смещается с торца на неопорную часть культи, что облегчает последующее протезирование. Оптимальным считается такое выкраивание лоскутов, которое позволяет добиться расположения рубца по задней поверхности на культях голени и бедра.
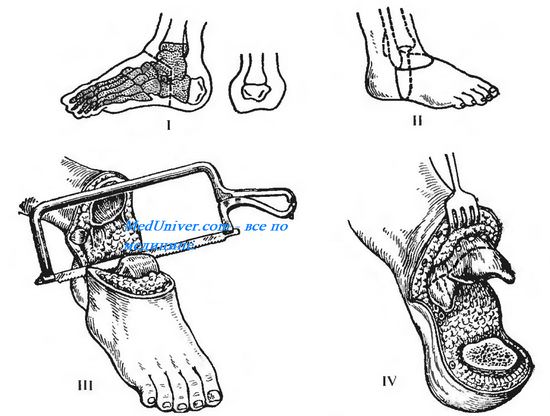
Рис. 4.53. Костно-пластическая ампутация голени по Пирогову. I — схема операции (заштрихованы удаляемые участки костей); II — линии разрезов мягких тканей; III — перепиливание пяточной кости; IV — участок пяточного бугра, подготовленный для укрытия опила костей голени; пунктиром показана линия опила костей голени.
Способы укрытия культи кости при ампутации. Укрытие культи кости при ампутации
По способу укрытия опила кости различают фасциопластические ампутации, миопластические ампутации и костно-пластические ампутации. Для верхней конечности наиболее приемлем фасциопластический метод, для нижней конечности — костно-пластический. Начало костно-плас-тическим ампутациям положил Н.И. Пирогов, который впервые сформировал опорную культю голени за счет лоскута пяточной кости (рис. 4.53).
Позднее этот принцип был использован при ампутации голени (Бир), бедра (Гритти). Однако эти способы достаточно технически сложны, непременным условием для их использования является хорошее кровоснабжение всех тканей конечности. На практике их применяют относительно редко.
Обработка кости при ампутации. Способы обработки костной культи. Апериостальный метод обработки кости при ампутации. Обработка нервов культи при ампутации. Перерезание нервов при ампутации.
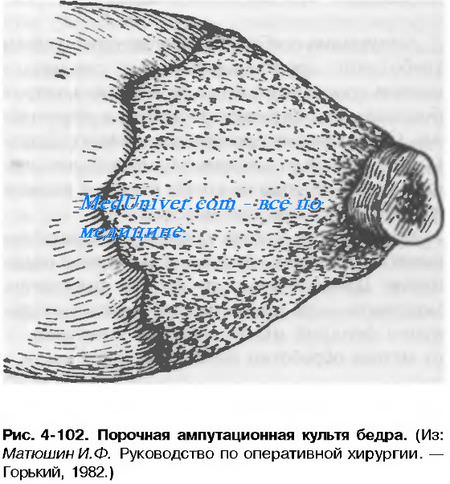
По способу обработки костной культи различают периостальный (субпериостальный) метод обработки кости при ампутации и апериостальный метод обработки кости при ампутации. При первом из них надкостницу рассекают дистальнее уровня распила кости и отодвитают в проксимальном направлении, чтобы после отпиливания кости прикрыть этой надкостницей опил кости. На практике такой способ можно применить только у детей из-за хорошей эластичности их надкостницы. У взрослых сдвинуть надкостницу без её повреждения практически невозможно, а повреждённые участки надкостницы в последующем становятся местом роста острых костных шипов — остеофитов, что делает культю непригодной для протезирования («порочная» культя).
Как правило, в настоящее время применяется апериостальный метод обработки кости при ампутации. Он заключается в том, что после циркулярного рассечения надкостницы скальпелем её сдвигают распатором Фарабефа в дистальном направлении на расстояние не менее 0,5 см. Пилу для перепиливания кости ставят на 2—3 мм дистальнее ровного края пересечённой надкостницы. В результате надкостница не травмируется пилой, а кровоснабжение костной культи остаётся хорошим.

Обработка нервов культи при ампутации. Перерезание нервов при ампутации.
После отпиливания кости производят обработку нервов в мягких тканях культи. В настоящее время нервы пересекают лезвием бритвы или острым скальпелем после отодвигания мягких тканей в проксимальном направлении на 5—6 см. При этом не рекомендуется вытягивать нерв. Недопустима перерезка нерва ножницами. В процессе операции должны быть укорочены не только основные нервные стволы, но и крупные кожные нервы. Высокое пересечение нерва является профилактикой врастания неизбежно образующихся невром в соединительнотканный рубец мягких тканей. Если это происходит, возникают сильные боли, иногда фантомные, т.е. в ампутированных фрагментах. В то же время пересечение нерва не должно быть и слишком высоким, поскольку в этом случае может развиться атрофия мышц с образованием трофических язв кожи, контрактур и пр.
Обработка сосудов при ампутации. Обработка сосудов культи при ампутации.
Как правило, ампутации выполняют под жгутом. Это даёт возможность бескровно пересекать все мягкие ткани. В конце операции до снятия жгута в культе перевязывают все крупные сосуды, причем артерии перевязывают двумя лигатурами, нижняя из которых должна быть прошивной: один из концов лигатуры вдевают в иглу, с помощью которой прошивают обе стенки артерии. Такая дополнительная фиксация страхует от соскальзывания лигатуры.

В качестве шовного материала многие хирурги предпочитают кетгут, поскольку при использовании шёлка возможно образование лигатурного свища. Концы лигатур отрезают только после снятия жгута. Более мелкие сосуды перевязывают с прошиванием окружающих тканей.
Видео техника ампутации бедра на уровне верхней трети
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия нижней конечности (ноги)”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 10.9.2020
Источник
