Перелом костей стопы травматология

Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Переломы таранной кости
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Переломы таранной кости чаще являются результатом непрямой травмы (подворачивание стопы, прыжок, падение с высоты). Реже причиной повреждения становится сдавление стопы или прямой удар тяжелым предметом.
Симптомы
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
Лечение
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы ладьевидной кости
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Симптомы
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
Лечение
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Переломы кубовидной и клиновидных костей
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Переломы плюсневых костей
 Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
Симптомы
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Лечение
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
Переломы фаланг пальцев стопы
 Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Симптомы
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
Лечение
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Источник
14. Переломы костей стопы
Переломы костей стопы среди всех закрытых переломов составляют около 29 %.
Переломы таранной кости
Переломы таранной кости подразделяются на компрессионный перелом тела, перелом шейки и перелом заднего отростка таранной кости со смещением и без смещения отломков.
Компрессионный перелом таранной кости происходит при падении с высоты на стопы, а перелом ее шейки – при чрезмерном и форсированном тыльном разгибании стопы, при этом нередко возникает вывих ее тела кзади. Перелом заднего отростка таранной кости происходит при резком подошвенном сгибании стопы.
Клиника. Отмечаются припухлость на тыле стопы и в области ахиллова сухожилия, локальная болезненность и нарушение функции стопы из-за болей.
На рентгенограммах, особенно профильных, определяются вид перелома и смещение отломка.
Лечение. При переломах тела или шейки таранной кости без смещения отломков накладывается гипсовая повязка до коленного сустава, после снятия которой через 6–8 недель проводятся физиотерапевтические процедуры и занятия ЛФК.
При переломах таранной кости со смещением гипсовая повязка накладывается после вправления отломков на 2–4 месяца.
Переломы пяточной кости
Переломы пяточной кости возникают при падении с высоты на пятки. Эти переломы подразделяются по виду перелома: поперечные, продольные, краевые, многооскольчатые, компрессионные. При поперечных переломах возникает травматическое плоскостопие. Рентгенографический контроль проводится обязательно.
Клиника. Отмечаются припухлость пяточной области, подкожное кровоизлияние, локальная болезненность, нарушение функции, уплощенный свод стопы.
Лечение. При переломах пяточной кости без смещения отломков или при краевых переломах накладывается гипсовая повязка до коленного сустава с тщательным моделированием свода стопы, через 5–7 дней пригипсовывается стремя и разрешается ходьба. Гипсовая повязка снимается через 6–8 недель.
При переломах верхней части пяточного бугра или при поперечных переломах со смещением отломков под местным обезболиванием производят их репозицию. Стопе придается эквинусное положение.
Гипсовая повязка накладывается выше коленного сустава на 6–8 недель. Затем гипсовую повязку укорачивают до верхней трети голени и вгипсовывают стремя еще на 4 недели.
После снятия гипсовой повязки проводятся тепловые процедуры, массаж, ЛФК.
Если репозиция не удается, проводится открытая репозиция. При переломах пяточной кости с уплощением стопы накладывается скелетное вытяжение с тягой в двух направлениях по оси голени и кзади.
Не снимая скелетного вытяжения, накладывают U-образную, затем циркулярную гипсовую повязку на 10–12 недель. После снятия гипсовой повязки назначаются тепловые процедуры, массаж, ЛФК, ходьба в ортопедической обуви с супинатором.
Переломы ладьевидной, кубовидной и клиновидных костей
Переломы ладьевидной, кубовидной и клиновидных костей встречаются редко.
Клинически появляются локальная умеренная болезненность и незначительная припухлость.
Большое диагностическое значение имеет прием давления по длиннику плюсневых костей – по очереди захватывается каждый палец стопы между большим и указательным пальцами исследователя и производится давление в проксимальном направлении. При переломе возникает резкая болезненность. На рентгенограмме определяются место и вид перелома.
Лечение сводится к наложению гипсового сапожка с моделированием свода стопы на 4–6 недель.
Гипсовая иммобилизация в течение 6 недель проводится и при отрыве бугорка ладьевидной кости, так как без иммобилизации развивается тяжелое травматическое плоскостопие. При переломе бугорка со смещением показаны открытая репозиция и фиксация его к ложу двумя шелковыми лигатурами с последующей гипсовой иммобилизацией в течение того же срока.
Переломы плюсневых костей
Переломы плюсневых костей чаще всего происходят при прямой травме. Возникают локальная припухлость и болезненность. На рентгенограммах определяются вид перелома и смещение отломков.
Лечение зависит от характера перелома. При переломах без смещения отломков накладывается гипсовая повязка: на 4 недели– при переломе одной плюсневой кости, на 8 недель – при множественных переломах. Обязательно ношение супинаторов в течение года.
При переломах плюсневых костей со значительным смещением отломков производятся или скелетное вытяжение, или открытая репозиция и фиксация спицами. Гипсовая повязка накладывается на те же сроки, как и при переломах без смещения.
Переломы пальцев стопы
Переломы пальцев стопы распознаются без особого труда. Отмечаются локальная припухлость и болезненность, патологическая подвижность и крепитация отломков. Диагноз уточняет рентгенография.
Лечение переломов пальцев заключается в циркулярном наложении липкого пластыря, если перелом без смещения, или накладывается скелетное вытяжение на 2–3 недели, если имеет место перелом со смещением отломков.
Читайте также
47. Переломы костей
47. Переломы костей
Перелом представляет собой возникшее в результате механического воздействия повреждение кости, приводящее к нарушению ее целостности. Переломы классифицируются по признаку нарушения целостности кожных покровов на открытые, при которых костные
6. Закрытые переломы костей
6. Закрытые переломы костей
Перелом ключицыПереломы ключицы составляют от 5 до 15 % переломов костей скелета. У мужчин они наблюдаются в 2 раза чаще, чем у женщин. Перелом ключицы возникает при непосредственном ударе по ключице (прямая травма) или во время падения на локоть
10. Переломы костей кисти
10. Переломы костей кисти
Переломы костей кисти составляют около трети всех переломов костей, из них на переломы фаланг приходится 83 %. Из переломов костей запястья на первом месте стоит перелом ладьевидной кости, затем – полулунной и трехгранной.Перелом ладьевидной
13. Переломы костей голени
13. Переломы костей голени
Диафизарные переломы костей голениДиафизарные переломы костей голени подразделяются на переломы в верхней, средней и нижней трети. Переломы в верхней трети чаще возникают при прямой травме (ударах), в нижней трети – при непрямой (сгибании,
14. Переломы костей стопы
14. Переломы костей стопы
Переломы костей стопы среди всех закрытых переломов составляют около 29 %.Переломы таранной костиПереломы таранной кости подразделяются на компрессионный перелом тела, перелом шейки и перелом заднего отростка таранной кости со смещением и без
8. СТРОЕНИЕ СКЕЛЕТА СВОБОДНОЙ ЧАСТИ НИЖНЕЙ КОНЕЧНОСТИ. СТРОЕНИЕ БЕДРЕННОЙ КОСТИ, НАДКОЛЕННИКА И КОСТЕЙ ГОЛЕНИ. СТРОЕНИЕ КОСТЕЙ СТОПЫ
8. СТРОЕНИЕ СКЕЛЕТА СВОБОДНОЙ ЧАСТИ НИЖНЕЙ КОНЕЧНОСТИ. СТРОЕНИЕ БЕДРЕННОЙ КОСТИ, НАДКОЛЕННИКА И КОСТЕЙ ГОЛЕНИ. СТРОЕНИЕ КОСТЕЙ СТОПЫ
Бедренная кость (os femoris) имеет тело и два конца. Проксимальный конец переходит в головку (caput ossis femoris), посередине которой расположена
ПЕРЕЛОМЫ КОСТЕЙ
ПЕРЕЛОМЫ КОСТЕЙ
Перелом (fractura) — повреждение кости с нарушением ее целости. Различают несколько десятков видов переломов костей. Чаще всего встречаются переломы костей конечностей.Переломы могут быть закрытыми, когда кожа над местом перелома не повреждена, и открытыми
Переломы костей лица
Переломы костей лица
Они делятся на: 1) травматические; 2) патологические (самопроизвольные, спонтанные при наличии опухоли, воспалительных процессов). Переломы костей лица составляют 3,8 % всем переломов. Классификация механических повреждений верхней, средней, нижней и
Переломы костей
Переломы костей
Перелом – это нарушение целости кости. Переломы могут быть полными и неполными, открытыми и закрытыми. Перелом, который возникает от давления или сплющивания, называется компрессионным.Большинство переломов сопровождается смещением отломков. Это
ПЕРЕЛОМЫ КОСТЕЙ
ПЕРЕЛОМЫ КОСТЕЙ
В зависимости от того, как сломана кость, различают следующие виды переломов: — простой перелом — без повреждения или с незначительным повреждением окружающих тканей; — открытый перелом — кость, прорвав кожу, вышла наружу; — сложный или осколочный
Переломы пальцев стопы
Переломы пальцев стопы
Удивительно, но часто эти переломы просто не замечают. Почему-то считается, что раз косточки здесь очень маленькие, то… само заживет и срастется. И только когда деформация сустава достигает такой степени, что невозможно ходить, идут в
Источник
Переломы
костей стопы занимают значительное
место среди повреждений костей скелета.
По данным литературы, они составляют
от 17 до 20% от всех переломов костей
скелета. Наиболее часто подвергаются
травме плюсневые кости и фаланги
пальцев,на втором месте по частоте
травмы стоит пяточная кость.
Строение стопы
1
ПРЕДПЛЮСНА,tarsus. Проксимальная
часть стопы. Состоит из семи костей:
таранной,
пяточной, ладьевидной, кубовидной и
трех клиновидных. .
2
. Пяточная кость,calcaneus.
3
Таранная кость, talus.
7
Ладьевидная кость,os naviculare.
8
Бугристость ладьевидной кости, tuberositas
ossis navicularis.
9
Медиальная клиновидная кость,os
cuneiforme mediale.
10
Промежуточная клиновидная кость,os cuneiforme intermedium.
11
Латеральная клиновидная кость,os
cuneiforme laterale.
12
Кубовидная кость,os cuboideum.
13
Борозда сухожилия длинной малоберцовой
мышцы, sulcustendinis
т. fibularislongi.
14
Бугристость кубовидной кости, tuberositas
ossis cuboidei. 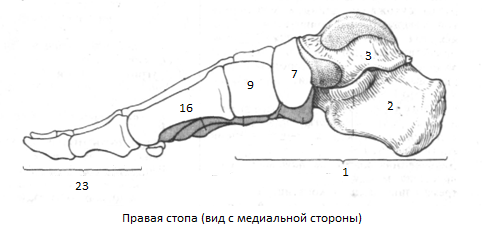
15
Пяточный отросток, processus calcaneus.
16
ПЛЮСНА,metatarsus.
17
I – Y плюсневыекости, ossa
metatarsi (metatarsalia)
18
Основание плюсневой кости, basismetatarsalis.
19
Тело плюсневой кости, corpusmetatarsal.
20
Головка плюсневой кости, caput metatarsals
21
Бугристость первой плюсневой кости,
tuberositasossismetatarsalisprimi.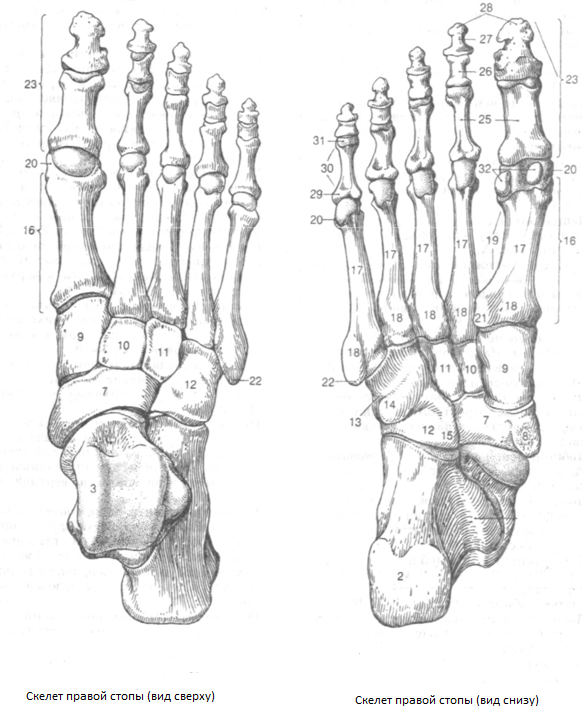
22
Бугристость пятой плюсневой кости, tub.
ossis metatarsalis quinti.
23
КОСТИ ПАЛЬЦЕВ,ossa digitorum.
24
Фаланга, phalanges.
25
Проксимальная фаланга, phalanx proximalis.
26
Средняя фаланга, phalanx media.
27
Дистальная фаланга, phalanx distalis.
28
Бугристость дистальной фаланги,
tub.phalangis distalis.
29
Основание фаланги, basis phalangis.
30
Тело фаланги, corpus phalangis.
31
Головка фаланги, caput phalangis.
32
Сесамовидные кости,ossa sesamoidea.
Переломы пяточной кости
Пяточная
кость,
os
calcaneum
—
самая
крупная
из
всех
костей
стопы,
участвует
в
формировании
продольного
свода
стопы
и
является
его
задней
точкой
опоры,
к
отросткам
бугра
пяточной
кости
крепится
подошвенный
апоневроз,
мышцы
стопы
и
сухожилие
трехглавой
мышцы
голени
(пяточное).
В
нормальных
условиях,
приложение
сил
на
эти
мышцы
способствуют
активному
балансированию
стопы.
Основной
механизм
перелома пяточной кости
—
компрессионный,
причиной
могут
послужить
падение
с
высоты,
автодорожная
авария,
производственная
и
спортивная
травмы.
Кость
попадает
под
пресс:
снизу
—
поверхность
опоры,
сверху
—
таранная
кость,
и
когда
предел
прочности
амортизирующих
механизмов
и
прочности
самой
кости
исчерпан
наступает
перелом.
При
этом
действующие
силы
распределяются
неравномерно,
смещение
отломков
объясняется
вдавлением
таранной
кости
в
поломанную
пяточную
кость
и
сокращением
подошвенных
и
икроножных
мышц.
Как
правило,
сила
воздействия
на
пяточную
кость
бывает
значительной
и
приводит
к
большим
разрушениям
последней,
нередко
перелом
пяточной
кости
сочетается
с
переломами
других
костей
стопы
и
позвоночника.
Для
переломов пяточной кости характерны
боли в области повреждения и невозможность
нагрузки стопы. Обращают на себя внимание
вальгусная и варусная деформация пятки,
расширение пяточной области, отечность
стопы, наличие характерных кровоподтеков
в пяточной области и на подошвенной
поверхности стопы. Своды стопы уплощены.
Активные движения в голеностопном
суставе вследствие отека мягких тканей
и натяжения пяточного сухожилия резко
ограничены, а в подтаранном суставе
невозможны. В случае падения с высоты
с приземлением на пяточные бугры возможны
сочетанные повреждения пяточных костей
и позвоночника. Поэтому рекомендуется
проводить рентгенологическое обследование
даже при отсутствии жалоб в первые дни
после травмы. При чтении рентгенограммы
особое внимание обращают на угол
суставной части бугра пяточной кости
(суставно-бугорный угол) — угол Белера,
который образован пересечением двух
линий, одна из которых соединяет наиболее
высокую точку переднего угла подтаранного
сустава и вершину задней суставной
фасетки, а другая проходит вдоль верхней
поверхности пяточного бугра. В норме
этот угол равен 20—40°. В зависимости от
тяжести перелома угол Белера уменьшается
и даже может иметь отрицательные
значения.

Лечение:
При
изолированных краевых переломах бугра
пяточной кости и переломах пяточной
кости без смещения • отломков после
местного обезболивания накладывают
гипсовую повязку до коленного сустава
с тщательным моделированием сводов.
Стопу устанавливают под углом 95°. Для
ходьбы пригипсовывают каблучок или
металлическое стремя. Ходьбу с опорой
на ногу разрешают через 7-10 дней.
Продолжительность иммобилизации
составляет 8-10 нед. Трудоспособность
восстанавливается через 3-4 мес. Лечение
оскольчатых или компрессионных переломов
со смещением костных отломков представляет
большие трудности. Репозицию выполняют
под внутрикостной анестезией или
наркозом. Голень сгибают до угла 90°,
стопу -до угла 100-120°, а потом, создавая
противовытяжение за передний отдел
стопы, производят тягу по оси пяточной
кости. Этим устраняют смещение отломков
пяточной кости по длине. В заключение
тягой за пяточный бугор в подошвенную
сторону устраняют смещение заднего
отдела пяточной кости кверху, чем
восстанавливают продольный свод стопы.
Боковые смещения устраняют сжатием
пяточной кости с боков руками или
аппаратом. Для осуществления более
мощной тяги за отломки при репозиции
через пяточный бугор проводят спицу,
которую закрепляют в скобе, за последнюю
и производят тягу. Более эффективна
репозиция с помощью двух спиц. Одну
спицу для вытяжения проводят через
проксимальный отломок бугра пяточной
кости, а для противовытяжения – через
дистальный отломок передней части
пяточной кости на уровне задней таранной
поверхности. Для точного проведения
спицы через нужный отломок по рентгенограмме
циркулем определяют расстояние от места
введения спицы до внутренней лодыжки
и пяточного бугорка (четко определяемых
пальпаторно костных ориентиров). Затем
от этих ориентиров непосредственно на
стопе больного циркулем проводят две
дуги (соответственно найденным
расстояниям), на пересечении которых и
будет находиться точка введения спицы.
При свежих переломах репозицию производят
одномоментно, при несвежих – в течение
1-2 нед с применением аппарата Илизарова.
Вначале осуществляют дистракцию отломков
по длине пяточной кости, затем постепенно
восстанавливают угол Белера, синхронно
перемещая скобы по соответствующим
дугам с сохранением (или усилением)
дистракционного усилия. При этом передняя
часть пяточной кости упирается в таранную
кость, а бугор смещается в подошвенную
сторону. Степень восстановления
продольного свода стопы контролируют
по рентгенограмме. Фиксацию отломков
осуществляют пучком спиц (чрескожно) и
циркулярной гипсовой повязкой. После
репозиции накладывают лонгетно-циркулярную
повязку до средней трети бедра. При
согнутой голени и стопе под углом
110-115° особое внимание уделяют моделированию
повязки для формирования свода стопы.
Продолжительность иммобилизации – 3-4
мес, при этом через 11/2-2
мес повязку укорачивают до коленного
сустава или производят ее замену. При
безуспешности закрытой репозиции
применяют оперативное лечение с
использованием костных трансплантатов.
Гипсовую повязку накладывают до середины
бедра на срок до 3-4 мес. Трудоспособность
восстанавливается через 5-6 мес.

Репозиция
отломков пяточной кости с помощью
одномоментного скелетного вытяжения
. а – начальный этап ; 6 – завершающий этап
; в -способ определения места введения
спицы ( с использованием рентгенограммы
).
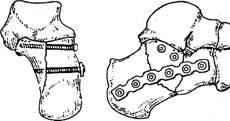
. Остеосинтез
при переломах пяточной кости .
При
отрывном переломе верхнего отдела
пяточного бугра в виде «утиного клюва»
применяют одномоментную репозицию и
наложение гипсовой повязки сроком до
6 нед (сгибание голени до 100° и подошвенное
сгибание стопы до 115°). Если одномоментная
репозиция окажется несостоятельной,
то применяют открытую репозицию и
фиксацию костного фрагмента одним или
двумя металлическими винтами. Иммобилизация
такая же, что и при закрытой репозиции.
После снятия гипсовой повязки, независимо
от применявшихся методов лечения,
проводят восстановительное лечение с
использованием физиотерапевтических
процедур, ЛФК и массажа. Для предупреждения
развития посттравматического плоскостопия
в обязательном порядке назначают ношение
ортопедической стельки-супинатора. В
настоящее время для лечения сложных
переломов пяточной кости (особенно
застарелых) или открытых повреждений
применяют компрессионно-дистракционный
метод с помощью аппарата Илизарова. Под
внутрикостной анестезией проводят три
спицы во фронтальной плоскости: 1-ю
-через пяточный бугор, 2-ю -через кубовидную
и передний отдел пяточной кости, 3-ю –
через диафиз плюсневых костей. Накладывают
аппарат из двух полуколец и кольца.
Перемещая кзади полукольцо со спицей
в области пяточного бугра, устраняют
смещение отломков по длине пяточной
кости, а натяжением этой спицы,
изогнутой в подошвенную сторону,
восстанавливают свод стопы. Натяжением
спицы, проведенной через область
предплюсны, заканчивают формирование
продольного подошвенного свода стопы.
Неустраненное смещение при одномоментной
репозиции в процессе лечения корригируют
с помощью микродистракции. Сроки фиксации
стопы в аппарате – 2-3 мес.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
