Перелом ямки

Перелом вертлужной впадины – это нарушение целостности таза в области суставной ямки тазобедренного сустава. Может сочетаться с вывихом тазобедренного сустава и переломом шейки бедра. Проявляется болями, вынужденным положением и нарушением функции конечности. Для подтверждения диагноза используется рентгенография и КТ тазобедренного сустава. Лечение чаще консервативное – скелетное вытяжение, физиотерапия. При тяжелых повреждениях и неэффективности консервативных мероприятий показано хирургическое вмешательство.
Общие сведения
Перелом вертлужной впадины – сложное повреждение, составляющее 15-16% от общего числа переломов костей таза. Вертлужная впадина участвует в образовании тазобедренного сустава, поэтому повреждения данной области нередко становятся причиной развития тяжелого посттравматического коксартроза. Обязательным условием благополучного исхода является точное восстановление анатомической конфигурации вертлужной впадины и надежная фиксация отломков. Лечение осуществляют врачи-травматологи.
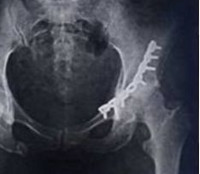
Перелом вертлужной впадины
Причины
Травма обычно возникает в результате дорожно-транспортных происшествий, реже – в результате падений с высоты, что обусловливает высокую частоту сочетанных повреждений. Переломы вертлужной впадины часто сочетаются с вывихом тазобедренного сустава, переломами шейки или головки бедренной кости. Возможны также повреждения других областей таза (в том числе – с нарушением непрерывности тазового кольца), переломы костей конечностей, переломы ребер, повреждения грудной клетки, ЧМТ, тупая травма живота, повреждение почек и разрыв мочевого пузыря.
Патанатомия
Вертлужная впадина расположена в месте соединения трех тазовых костей (седалищной, лобковой и подвздошной) и имеет форму полусферы. Ее центральная часть соединяется с головкой бедренной кости, образуя тазобедренный сустав. Различают свод или крышу, две стенки (переднюю и заднюю) и две колонны (переднюю и заднюю) вертлужной впадины. Колонны обеспечивают прочность данного анатомического образования и соединяются между собой в области свода, образуя перевернутую букву Y.
Классификация
Все переломы вертлужной впадины в травматологии и ортопедии делятся на простые и сложные. Простые включают в себя поперечный перелом, перелом передней колонны, перелом передней стенки, перелом задней колонны и перелом задней стенки. При сложных повреждениях линия излома проходит через два или более элемента вертлужной впадины. К числу сложных переломов относят полные переломы обеих колонн, задний поперечный перелом в сочетании с повреждением задней колонны, Т-образный перелом, перелом задней стенки в сочетании с поперечным переломом, а также одновременный перелом задней стенки и задней колонны.
Симптомы перелома
Пациенты жалуются на боли в области тазобедренного сустава или паховой области. Конечность находится в вынужденном положении, напоминающем клиническую картину, наблюдаемую при вывихе тазобедренного сустава: нога укорочена и ротирована кнаружи. Опора невозможна, движения резко ограничены. При изолированных повреждениях состояние пациента обычно остается стабильным. При сочетании с другими травмами возможны нарушения гемодинамики и развитие травматического шока.
Диагностика
Для уточнения диагноза выполняют обзорную рентгенографию таза и рентгенографию поврежденного сустава в трех дополнительных проекциях. По возможности пациента направляют на КТ таза, поскольку эта методика позволяет более точно оценить тяжесть травмы и характер смещения отломков. Диагностическая ценность компьютерной томографии возрастает при повреждениях задней колонны и оскольчатых переломах.

КТ таза. Перелом вертлужной впадины справа со смещением отломков.
Для исключения открытого перелома проводят вагинальное или ректальное исследование. Поскольку данная травма в 30% случаев сочетается с повреждением седалищного нерва, больным назначают консультацию невролога или нейрохирурга для точной оценки неврологического статуса.
Лечение перелома вертлужной впадины
Консервативное лечение
Лечение осуществляется в условиях травматологического отделения. Тактика лечения во многом зависит от наличия или отсутствия вывиха тазобедренного сустава. При наличии вывиха производят его экстренное вправление под общим наркозом. Если вывих склонен к рецидивированию, накладывают скелетное вытяжение за надмыщелки бедра. В дальнейшем при смещении в области крыши не более 3 мм, отсутствии внутрисуставных отломков и сохранении конгруэнтности суставных поверхностей показана консервативная терапия – скелетное вытяжение в течение 4-8 недель. Пациенту назначают обезболивающие, УВЧ и ЛФК. Чтобы убедиться в сохранении правильного положения отломков, выполняют повторные рентгеновские снимки в динамике.
Хирургическое лечение
Показанием к хирургическому вмешательству являются крупные внутрисуставные отломки, крупный фрагмент задней стенки, смещение отломков в области впадины более чем на 2-3 мм и невозможность удержания фрагментов при помощи скелетного вытяжения. Операция проводится в течение 2 недель после поступления, после полного обследования пациента. Обязательным условием является компенсированное состояние больного.
В отдельных случаях хирургические вмешательства осуществляются в экстренном порядке. Показаниями к экстренной операции являются открытые переломы, невправимый задний вывих бедренной кости, признаки повреждения седалищного нерва, обширная отслойка мягких тканей и смещение головки бедра к центру, по направлению к подвздошной кости. Оперативные вмешательства осуществляются только после стабилизации гемодинамики и при отсутствии симптомов травматического шока.
Для фиксации отломков при реконструкции вертлужной впадины используют специальные стягивающие винты и опорные пластины. В послеоперационном периоде проводят профилактику образования тромбов и гетеротопических оссификатов. При удовлетворительном состоянии пациента проводят мероприятия по его активизации, назначают ЛФК (пассивные и активные движения в суставе без осевой нагрузки). Полную нагрузку на пострадавшую конечность разрешают после появления рентгенологических признаков образования костной мозоли, обычно – через 8-12 нед. после операции.
Прогноз и профилактика
При адекватном восстановлении конфигурации вертлужной впадины прогноз достаточно благоприятный. Самым распространенным осложнением является гетеротопическая оссификация, которая по различным данным наблюдается у 3-69% больных. Из-за интенсивного воздействия на ткани в ходе операции в отдельных случаях может развиваться парез ветвей седалищного, бедренного и верхнего ягодичного нерва. В 7% случаев формируется участок аваскулярного некроза (обычно – при повреждениях задних отделов вертлужной впадины, возникших вследствие высокоэнергетической травмы). Профилактика заключается в предупреждении автодорожных происшествий и производственных травм.
Источник
Перелом суставной ямки лопатки. Диагностика и лечение
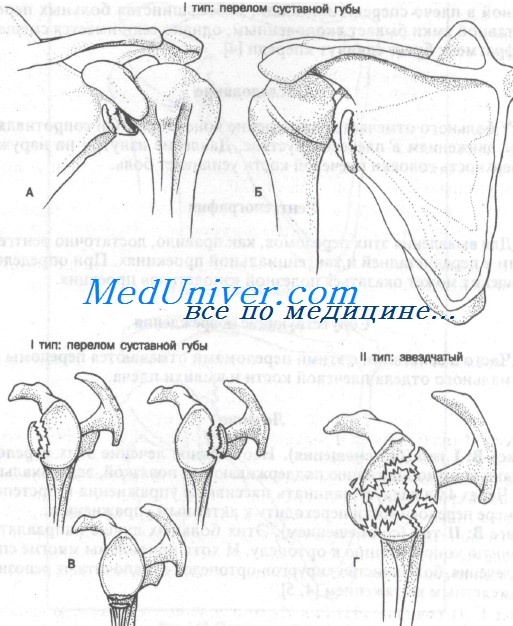
Переломы суставной ямки можно разделить на два типа. Переломы I типа захватывают край суставной ямки и проявляются передним или задним смещением, как показано на рисунке. Кроме того, краевые переломы суставной ямки могут пересекать край и ость. Переломы II типа представляют собой раздробленные переломы суставной ямки.
К переломам суставной ямки приводят два повреждающих механизма. Прямой удар, обычно при падении на наружную поверхность плеча, может вызвать звездчатый (II тип) перелом. Падение на согнутый локоть обусловливает возникновение силы, передающейся через плечевую кость к суставной ямке. Этот механизм часто приводит к краевому перелому, смещение при котором зависит от направления действующей силы.
Кроме того, сильное сокращение трехглавой мышцы может вызвать отрыв нижнего края суставной ямки. Этот механизм, как правило, наблюдается при вывихах плеча (20% их связано с переломами края суставной ямки).
Отрывные переломы часто сочетаются с вывихами плеча. Кроме того, при нижнем краевом переломе лопатки отмечаются боль и слабость трехглавой мышцы. Для звездчатых переломов характерны припухлость и боль, усиливающаяся при давлении сбоку.
Для выявления этих переломов, как правило, достаточно снимков в обычной и дополнительной аксиллярной проекциях.
Переломы края суставной ямки могут сочетаться с вывихами плеча.
Лечение перелома суставной ямки лопатки
Класс Г: I тип (краевой). Фрагменты небольшого размера требуют только иммобилизации конечности поддерживающей повязкой, прикладывания льда и анальгетиков. Упражнения (маятникового типа) следует начинать сразу же по стихании симптоматики. Большие или значительно смещенные фрагменты или фрагменты, связанные с повреждением трехглавой мышцы могут потребовать хирургической фиксации.
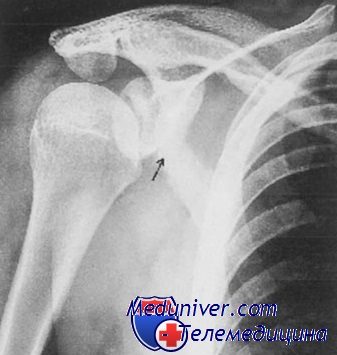
Необходима срочная консультация ортопеда. Перелом со смещением в сочетании с вывихом часто репонируют одновременно с вправлением вывиха.
Класс Г: II тип (звездчатый). Неотложное лечение должно включать иммобилизацию конечности поддерживающей повязкой, лед, анальгетики и срочную консультацию ортопеда. Вдавленные переломы или переломы с наличием большого смещения фрагмента часто требуют хирургической репозиции. Многие хирурги предпочитают при лечении этих переломов скелетное вытяжение.
Переломы суставной ямки часто осложняются развитием артрита.
– Также рекомендуем “Перелом клювовидного отростка лопатки. Диагностика и лечение”
Оглавление темы “Переломы лопатки, костей таза”:
- Перелом шейки лопатки. Диагностика и лечение
- Перелом суставной ямки лопатки. Диагностика и лечение
- Перелом клювовидного отростка лопатки. Диагностика и лечение
- Переломы костей таза. Клиника и диагностика
- Сопутствующие повреждения переломов костей таза. Осложнения
- Классификация переломов костей таза
- Отрывные переломы костей таза. Диагностика и лечение
- Изолированный перелом ветви лобковой или седалищной кости. Диагностика и лечение
- Перелом тела седалищной кости. Диагностика и лечение
- Перелом крыла подвздошной кости. Диагностика и лечение
Источник
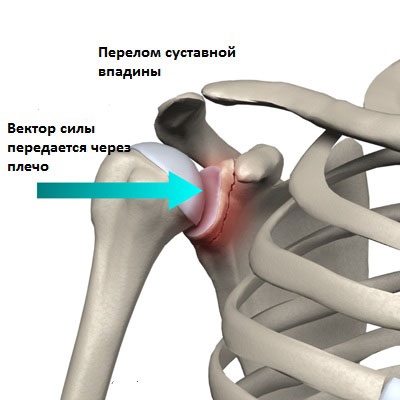
Суставная впадина или розетка лопатки представляет собой впадину в костной структуре лопатки, в которой располагается шарообразная головка плечевой кости. Плечо имеет три сустава. Один из этих суставов(плечевой) образован суставной впадиной и головкой плечевой кости.Этот сустав позволяет осуществлять свободную ротацию головки плечевой кости. Сустав и комплекс сухожилий и мышц, позволяют выполнять верхней конечности различные движения такие подъем,толкание, тягу.Поэтому,повреждение суставной впадины резко снижают объем движений в плече. В то время как головка и розетка суставов, таких как тазобедренный сустав, может выдерживать весовую нагрузку, плечевой сустав имеет меньшую прочность, но больший диапазон движений. Повышение подвижности в плечевом суставе связано с более тонкими сухожилиями и связками в плече. Кроме того, головка плечевой кости пропорционально гораздо больше, чем суставная впадина, что значительно повышает риск дислокаций.
Как суставная впадина, так и головка плечевой кости покрыты хрящевой тканью, что позволяет осуществлять движения в суставе практически без трения. Хрящ также помогает укрепить небольшую полость сустава. В плечевом суставе, хрящ покрывающий головку плечевой кости более толстый в точке, где она попадает в центр полости. Кроме того, суставная впадина имеет хрящевой воротник, который называют губой. Верхняя губа огибает утолщенную часть головки плечевой кости, что также усиливает стабильность сустава.
Наиболее распространенные травмы суставной впадины это трещины (переломы) впадины, повреждения верхней губы или вывих сустава. В результате перелома суставной впадины возникает боль и отек, что заставляет пациента избегать подъема руки или выпрямления руки. Боль и резкое снижение объема движений возникают также при вывихе плеча, но это вид травмы достаточно хорошо определяется визуально.
Причины
 Косвенная травма может привести к перелому розетки и происходит, когда нагрузка передается векторно через вытянутую руку.
Косвенная травма может привести к перелому розетки и происходит, когда нагрузка передается векторно через вытянутую руку.
Прямая травма возникает от удара или при падении.
Тракционные травмы возникают при избыточной тяге на мышцы и связки, что также может вызвать перелом суставной впадины (например, при резкой пытке поднять тяжесть).
Типы переломов суставной впадины
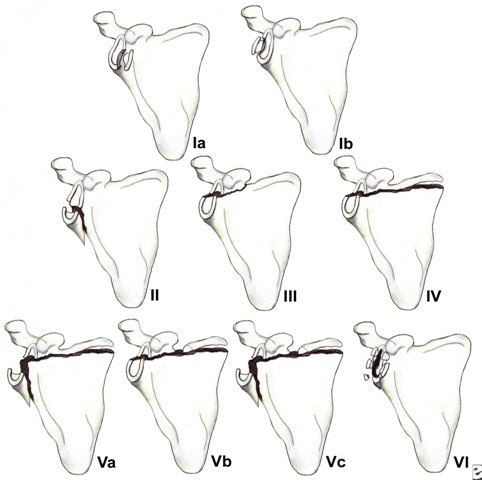
Существующая классификация переломов суставной впадины различает 6 типов переломов:
IA – Переднее разрушение обода; IB – Заднее разрушение обода; II – линия перелома проходит через суставную впадину и выходит по боковой границе лопатки; III – линия перелома проходит через суставную ямку и выходит на верхний край лопатки; IV – линия перелома проходит через суставную ямку и выходит на медиальный край лопатки; VA – сочетание типов II и IV; VB – сочетание типов III и IV; VC – сочетание типов II, III, IV и, VI – оскольчатый перелом
Симптомы
Симптомы перелома суставной впадины аналогичны симптомам при других травмах плеча и включают в себя:
- Боль, как правило, при подъеме руки
- Щелканье в суставе, блокировка
- Иногда боль в ночные часы или при выполнении повседневных нагрузок
- Чувство нестабильности в плече
- Уменьшение диапазона движения
- Снижение силы
Диагностика
При наличии болей в плече и перенесенной травмы врач может заподозрить перелом суставной впадины. Имеет также значение характер болей и их связь с движением руки и, поэтому врач проводит функциональные тесты. Кроме осмотра врач назначает рентгенографию для визуализации изменений в костных тканях плеча. Но если есть подозрения на повреждения мягких тканей, то назначается МРТ или КТ. И в том и другом случае обследование лучше проводить с контрастированием, что позволит диагностировать даже небольшие повреждения, как в хрящевой ткани, так и в мышцах и связках. Иногда приходится проводить диагностическую артроскопию и визуально оценивать имеющиеся повреждения.
Надрывы могут располагаться как выше середины суставной розетки, так и ниже ее.
При SLAP повреждении имеется разрыв хрящевого кольца выше середины розетки, который может сопровождаться и повреждением сухожилия бицепса.
Надрыв хрящевого кольца ниже суставной впадины, сопрождающийся повреждением нижней плечевой связки, называют травмой Банкарта.
Надрывы хрящевого кольца вокруг суставной розетки бывают и при других травмах, особенно при дислокациях плеча (полный или частичный вывих).
Лечение
После постановки диагноза врач травматолог в зависимости от характера травмы назначает лечение. Решение о выборе метода лечения необходимо принимать достаточно быстро, так как через 6 часов после перелома неадекватное лечение может привести к развитию таких осложнений, как травматический шок. Кроме того, многие ткани теряют эластичность и труднее сопоставлять разорванные ткани. Консервативное лечение возможно при незначительных повреждениях суставной ямки и заключается в иммобилизации, приеме НПВС, холоде на область плеча. Но в большинстве случаев при переломе суставной впадины требуется хирургическое лечение. В настоящее время применяются малоинвазивные атроскопические методики, позволяющие с минимальным риском послеоперационных осложнений восстановить целостность как костных структур плеча таки мягких тканей.
Реабилитация
После перелома, как при консервативном лечении, так и после операции необходима иммобилизация в шине в течение 3-4 недель. Но обязательно необходимо осуществлять в этот период времени пассивные (безболезненные) движения в плече для того, чтобы не развился синдром «замороженного « плеча. После снятия шины необходимо начинать лечебную гимнастику для разработки сустава. Через 6 недель после травмы можно начинать упражнения с нагрузками. Полное восстановление функции сустава и плеча, как правило, требует 3-4 месяцев.
Источник
1. Травматические внутричерепные гематомы. Перелом средней черепной ямки..
2. Поражения периферической нервной системы. Дифтерийная полиневропатия.
3. Синдром Гийена-Барре. Острая воспалительная демиелинизирующая полиневропатия Гийена — Барре.
4. Порфирийная полиневропатия. Диагностика порфирийной полиневропатии. Лечение порфирийной полиневропатии.
5. Хронические заболевания нервной системы. Классификация хронических заболеваний нервной системы.
6. Врожденные аномалии нервной системы. Миелодисплазия. Синдром жесткой концевой нити.
7. Синдром Клиппеля — Фейля. Синдром Арнольда — Киари. Платибазия. Базилярная импрессия.
8. Сирингомиелия. Сирингобульбия. Признаки сирингомиелии. Лечение сирингомиелии.
9. Хронические сосудистые заболевания нервной системы. Хроническая цереброваскулярная недостаточность.
10. Венозная энцефалопатия. Лечение венозной энцефалопатии. Астенический синдром.
Травматические внутричерепные гематомы. Перелом средней черепной ямки.
Травматические внутричерепные гематомы не всегда легко отличить от ушиба мозга, поскольку и те и другие характеризуются сочетанием общемозговых и очаговых симптомов. Однако эта задача требует максимально быстрого разрешения, так как только раннее хирургическое вмешательство (удаление внутричерепной гематомы) является единственным методом лечения. Запоздалая диагностика и, следовательно, запоздалое хирургическое вмешательство не спасает больного от гибели, так как в мозге происходят необратимые изменения. Основным клиническим признаком является нарастание очаговых и общемозговых симптомов. Часто после ЧМТ состояние больного может быть относительно удовлетворительным, сознание ясным, а по прошествии нескольких часов или суток развивается прогрессирующее нарушение сознания— оглушение, сопор, кома («светлый промежуток», особенно характерный для эпидуральных гематом), нарастают также очаговые и появляются стволовые симптомы. Нередко на протяжении того или иного времени единственным диагностическим признаком является появление и нарастание анизокории.
Диагностировать ЧМТ позволяет уже внешний осмотр больного. В пользу ЧМТ говорит наличие гематом мягких тканей головы, местного отека и в особенности крепитации вдавленных костей черепа. Важным признаком могут быть переломы основания черепа. Для перелома в области передней черепной ямки характерны «очки» — гематома глазницы, возможна ликворея — выделение спинномозговой жидкости из носа. В отличие от этого, экхимозы конъюнктивы являются следствием ушиба глаза, а «натек» в верхнюю половину орбиты — субапонев-ротической гематомы — следствием удара в лоб.
Перелом средней черепной ямки часто проявляется кровотечением из уха. От него следует отличать «натек» в экстраваликовую часть наружного слухового прохода — следствие травмы поверхностных покровов черепа с гематомой под апоневроз над ухом; слух не страдает.
При повреждении основания черепа в области задней черепной ямки может образоваться заушная гематома, иногда с натеком крови во влагалище грудино-ключич-но-сосцевидной мышцы.
Уже в машине скорой помощи больному необходимо сделать эхоэнцефалоскопию. Смещение срединного эхо-сигнала более 2 мм обычно свидетельствует о травматической внутричерепной гематоме. В приемном отделении таким больным эхоскопия повторяется, производится краниография — наличие переломов и даже трещин костей черепа должно настораживать в пользу возможной гематомы. При отсутствии противопоказаний — стволовой симптоматики, нарушения дыхания, гемодинамики — производится спинномозговая пункция (примесь крови в жидкости — травматическое субарахноидальное кровоизлияние). Точный диагноз может быть поставлен с помощью КТ и МРТ.
При ЧМТ следует убедиться в отсутствии сопутствующих переломов костей, в особенности позвоночника (прежде всего, шейного отдела), так как в противном случае необходима немедленная иммобилизация и только затем транспортировка больного. При резко выраженном болевом синдроме (при комбинированной травме) вводятся анальгетики, лучше трамадол (трамал) — 1-2 ампулы внутримышечно или внутривенно. При наличии травматического шока проводятся противошоковые мероприятия.
Даже при легкой ЧМТ необходим постельный режим в течение 7-10 дней, желательно в стационаре. Применяются седативные и вегетотропные препараты (беллата-минал, валиум, альпрозалам и др.), проводится мягкая дегидратационная терапия.
Правильное ведение больного в остром периоде значительно снижает риск последующих осложнений — гидроцефалии, внутричерепной гипертензии и др.
– Также рекомендуем “Поражения периферической нервной системы. Дифтерийная полиневропатия.”
Источник
