Перелом голени ампутация
Этапы и техника ампутации ноги ниже колена
а) Показания для ампутации ноги ниже колена:
– Плановые: ишемия, инфекционный процесс, травма или злокачественная опухоль дистальной части голени в случаях, когда проксимальную часть голени можно сохранить.
– Альтернативные операции: экзартикуляция в коленном суставе, ампутация выше колена.
б) Предоперационная подготовка:
– Предоперационные исследования: ангиография, рентгенологическое исключение проксимального остеомиелита.
– Подготовка пациента: коррекция гликемии. Периоперационное назначение антибиотиков при инфекции в области ампутируемой конечности. Возможна маркировка линии ампутации на коже.
в) Специфические риски, информированное согласие пациента:
– Расхождение раны
– Дальнейшая ампутация
– Пролежни
– Боли в культе/фантомные боли
г) Обезболивание. Общее обезболивание, региональная блокада (спинальная, перидуральная).
д) Положение пациента. Лежа на спине, прокладка для защиты контралатеральной пятки.
е) Оперативный доступ. Ступенчатый разрез, принимая во внимание уровень ампутации для получения достаточной длины культи большеберцовой кости (15-20 см).
ж) Этапы операции:
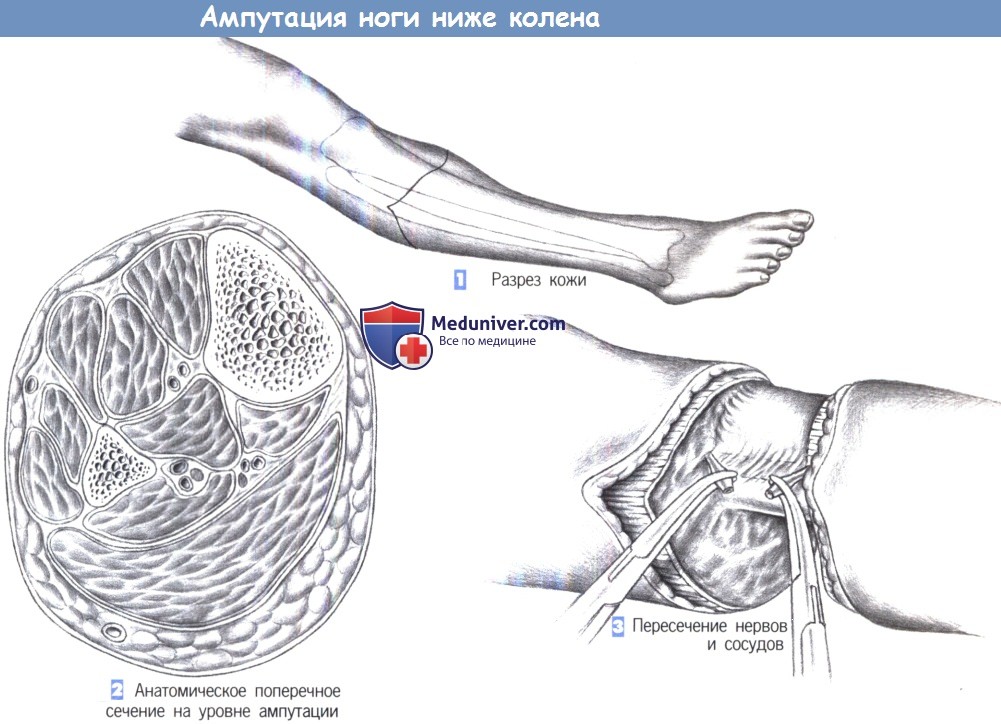
– Разрез кожи
– Анатомическое поперечное сечение на уровне ампутации – Пересечение нервов и сосудов
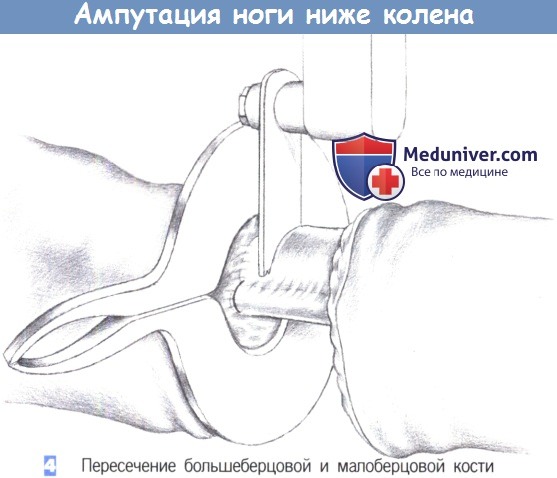
– Пересечение большеберцовой и малоберцовой кости
– Закрытие подошвенным мышечным лоскутом
– Дренаж и шов кожи
з) Анатомические особенности, серьезные риски, оперативные приемы:
1. В области проксимальной части голени располагаются три сосудисто-нервных пучка:
– Передний сосудисто-нервный пучок, лежащий на межкостной мембране и покрытый разгибателями (передняя большеберцовая артерия, вена и нерв).
– Задний сосудисто-нервный пучок между камбаловидной и подколенной мышцей (задняя большеберцовая артерия, вена и нерв).
– Малоберцовый сосудисто-нервный пучок латеральнее заднего большеберцового сосудисто-нервного пучка.
2. В подкожном слое находятся два сосудисто-нервных пучка:
– Большая подкожная вена вместе с подкожным нервом позади медиального края большеберцовой кости.
– Короткая подкожная вена нижней конечности и латеральнее нее сзади по средней линии – икроножный нерв.
3. Выполняя диссекцию заднего кожно-мышечного лоскута, убедитесь в наличии достаточного кровотечения из краев разреза; возможна дальнейшая резекция.
и) Меры при специфических осложнениях. Значительное расхождение ампутационной раны требует открытого ведения и обычно реампутации.
к) Послеоперационный уход после ампутации ноги ниже колена:
– Медицинский уход: удалите дренаж на 1-2-й день и кожные швы через 2 недели. Начните подготовку к протезированию во время пребывания в стационаре.
– Активизация: как можно раньше: на 1-2-й день.
Предупреждение: избегайте развития пролежней (контралатеральная пятка, крестец).
– Физиотерапия: дыхательные упражнения, помощь во время ходьбы.
– Период нетрудоспособности: зависит от общей ситуации и профессии.
л) Этапы и техника ампутации ноги ниже колена:
1. Разрез кожи
2. Анатомическое поперечное сечение на уровне ампутации
3. Пересечение нервов и сосудов
4. Пересечение большеберцовой и малоберцовой кости
5. Закрытие подошвенным мышечным лоскутом
6. Дренаж и шов кожи

1. Разрез кожи. Разрез кожи – типа рыбьего рта с созданием длинного (насколько возможно) заднего кожно-мышечного лоскута.
2. Анатомическое поперечное сечение на уровне ампутации. На поперечном сечении на уровне ампутации виден большой массив задних мышц голени, используемый для миопластического закрытия культи. Большеберцовая кость расположена спереди и медиально под кожей, тогда как нервы и сосуды находятся в центральной зоне.
3. Пересечение нервов и сосудов. После рассечения мышечного лоскута необходимо найти и отдельно перевязать с прошиванием нервы и сосуды. Чтобы уменьшить последующую фантомную боль в конечности, рекомендуется блокада нервов местным анестезирующим средством.
4. Пересечение большеберцовой и малоберцовой кости. После мобилизации кожно-мышечного покрова он смещается в краниальном направлении, что позволяет пересечь малоберцовую и большеберцовую кость настолько проксимально, насколько это возможно. Чтобы добиться лучшего состояния культи, малоберцовая кость обычно пересекается немного проксимальнее, чем большеберцовая кость.
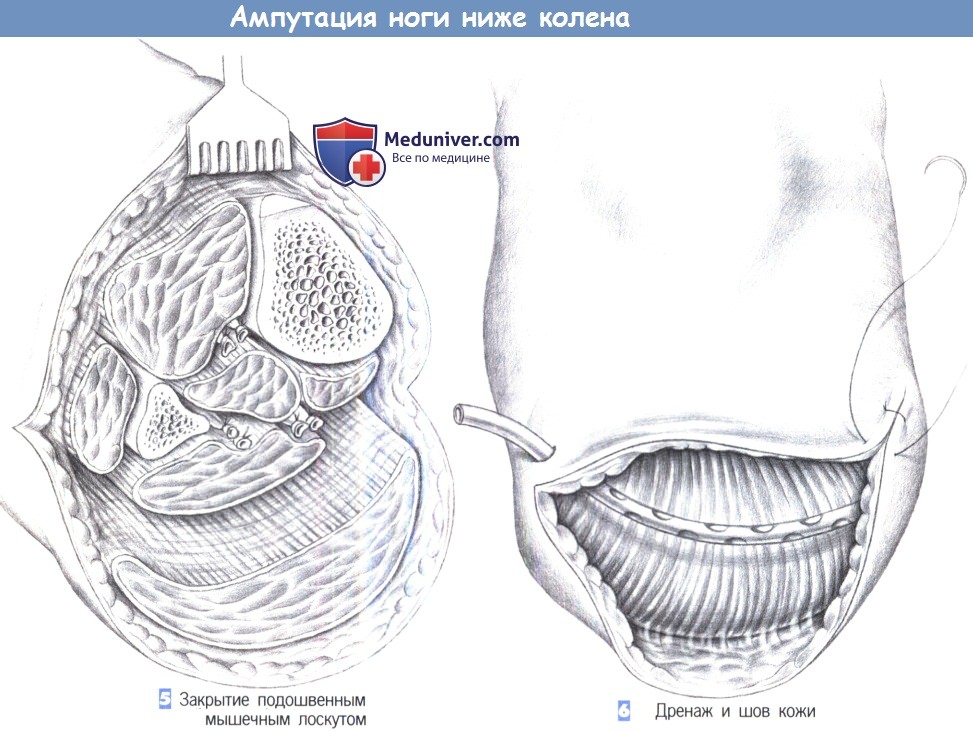
5. Закрытие подошвенным мышечным лоскутом. Большеберцовая кость шлифуется напильником для ликвидации острого подкожного края кости еще до сведения задних мышц с передней группой мышц голени.
6. Дренаж и шов кожи. После миопластического прикрытия кости закрывается культя. Операция завершается глубоким активным внутримышечным дренажом, подкожными швами и сопоставлением кожи без натяжения отдельными швами. Инфицированная рана требует открытого ведения с последующими вторичными швами или закрытием перфорированным кожным трансплантатом.
– Также рекомендуем “Этапы и техника ампутации ноги выше колена”
Оглавление темы “Этапы и техника операций”:
- Этапы и техника тромбэктомии из бедренной вены
- Этапы и техника операции при варикозе на ногах
- Этапы и техника формирования артериовенозной фистулы (диализного шунта)
- Этапы и техника ампутации пальца кисти, стопы
- Этапы и техника ампутации ноги ниже колена
- Этапы и техника ампутации ноги выше колена
- Техника лечения переломов ноги вытяжением
- Этапы и техника забора подвздошной кости для пересадки
- Этапы и техника операции при гнойном артрите коленного сустава
- Этапы и техника фасциотомии на голени
Источник
Современное лечение и заживление мягких тканей в большинстве случаев переломов большеберцовой кости дают возможность сохранить конечность. Ранняя ампутация не спасает нижнюю конечность, но сокращает страдания пациента, Ускоряет реабилитацию и уменьшает стоимость лечения, поэтому необходимо учитывать, какие усилия будут затрачены “а спасение поврежденной конечности и восстановление ее Функции.
Абсолютными показаниями к первичной ампутации при открытом переломе большеберцовой кости с самым тяжелым повреждением мягких тканей считают: сопутствующее повреждение артерии и сдавление конечности с временем ишемии больше чем 6 ч и с дополнительным повреждением п. глв1аНз (у взрослого).
Относительные показания — дополнительная политравма, тяжелое ипсилатеральное повреждение конечности, позднее начало лечения при переломе костей диафиза голени с самым тяжелым повреждением мягких тканей.
Старость, тяжелое общее состояние, контаминация раны, некроз мышц голени являются важными факторами для установления показаний.
Послеоперационное лечение
После операции продолжают начатое лечение антибиотиками в зависимости от микрофлоры, по показаниям назначают средства для профилактики тромбоза. Кровоснабжение мягких тканей может нарушаться за счет отека, поэтому рекомендуют высокое расположение соответствующей конечности на шине.
Открытые раны следует оставлять влажными либо непрерывно орошать раствором Рингера через жировую повязку.
Мобилизацию суставов необходимо начинать с первых дней после операции. При внутрисуставном переломе показаны пассивные движения на шине с мотором.
Запрограммированная повторная хирургическая обработка («5есопс11оок «) должна проводиться в течение первых 24-48 ч. После нее не должно остаться нежизнеспособных тканей. Вторичные швы можно наложить только после спадения отека и напряжения тканей. Это должно происходить по возможности рано, в течение 10 дней. К этому времени можно выполнить и пластику мышечным лоскутом на сосудис’ той ножке.
Осложнения
Из осложнений после лечения переломов следует помнить о тромбозе и эмболии, контрактуре, рефлекторно-дистрофи-ческом синдроме, нарушении оси, инфекции, аллергии на им-плантат, его переломах.
Большинство переломов лечат в течение 4-6 мес. Если перелом за это время не консолидировался, то говорят о замедленной консолидации кости. Ложный сустав определяется, когда после 8-месячного лечения перелом все еще не сросся. Замедленная консолидация и ложные суставы при открытых переломах, леченных аппаратом внешней фиксации, варьируют на уровне 10-20 % От общего числа псевдоартрозов после переломов голени.
Одной из важных причин замедленной консолидации является уменьшение васкуляризации в области перелома.
Компортмент-сикдром Одним из самых тяжелых ранних осложнений является компартмент-синдром, который после тромбоза считают наиболее частым осложнением при переломах диафиза голени. Нарушение функции после лечения перелома диафиза голени обусловлено в большинстве случаев именно компартмент-еиндромом.
Клиническая симптоматика проявляется отеком мягких тканей, болезненным затвердением мышц, болью при растяжении. При участии сгибателей боль возникает при форсированном разгибании стопы. В более позднем периоде присоединяются ишемическая мышечная боль, сопровождающаяся функциональными нарушениями. Поздним симптомом является нарушение чувствительности. Наличие периферической пульсации не свидетельствует против компартмент-снщрома.
При дифференциальной диагностике нужно исключить “стрый флеботромбоз и тромбофлебит (высокая чувствитель-п°сть при давлении на вены), травматические и ишемичес-к”е повреждения нервов (необходима электростимуляция “оиреждений нерва), инфекцию (всегда есть общие симпто-Мь’ воспаления).
Срочные неотложные мероприятия при клинической симптоматике и подозрении на компартмент-синдром заключаются в полном рассечении повязок и, соответственно, гипса, по возможности снятии гипса, воздушных шин и любых циркулярных повязок. Может быть рекомендовано применение льда, противовоспалительное лечение, незначительное возвышенное положение нижней конечности (максимально на 10 см). Повторный контроль необходим самое позднее через 1 ч.
В качестве профилактики компартмент-синдрома при множественных повреждениях следует применять активное лечение, направленное на повышение артериального давления, что ведет к улучшению артерио-венозного кровотока.
Единственным эффективным лечением по снижению давления в пределах купе является фасциотомия.
Показанием к двусторонней фасциотомии является боль при пассивном растяжении мышц и при напряженном болезненном давлении на них. У больных в состоянии шока с периферической гипотонией возникает снижение артерио-венозного давления, что может быть обусловлено компартмент-синдромом.
При определении показаний помогают анамнестические данные о сильной травме и рентгенологические данные, указывающие на значительное влияние силы (первичный диастаз, смещение фрагментов по ширине диафиза, перелом малоберцовой кости).
Одновременно с фасциотомией должен быть выполнен (если уже не выполнен) стабильный остеоеинтез сопутствующего перелома. Это необходимо, так как после рассечения фасций возрастает нестабильность голени, которая была обеспечена естественным шинированием мягкими тканями. Кроме того, фасциотомия делает закрытый перелом открытым с соответственным повышением риска инфекции.
При угрозе компартмент-синдрома профилактическую полузакрытую фасциотомию производят из небольшого разреза, который можно зашить, если это возможно, без натяжения.
При проявлении компартмент-синдрома осуществляют лечебную фасциотомию. При ревизии мышцы оценивают по таким параметрам, как сокращаемость, консистенция, цвет, капилярное кровотечение. Признаками жизнеспособности мышц являются сокращение их при соприкосновении, нормальная консистенция, красно-коричневая или только незначительно синеватая окраска и кровоточивость при рассечении.
При сомнительной жизнеспособности ткани должны быть как можно раньше иссечены. При выраженном компартмент-синдроме рану оставляют всегда открытой. Только после уменьшения отека (5-8 дней) накладывают вторичный шов.
Четыре мышечных купе (т. пЫаПх апсепог, т. ПЬи1ап$ (регопеих), поверхностный и ложе глубокого сгибателя видны на поперечном срезе. При двусторонней фасциотомии голени делают латеральный и медиальный резрезы, открытое рассечение фасций всех четырех мышечных купе. При латеральном разрезе рассекают латеральное купе от малоберцовой кости ножницами с проксимального отдела в направлении наружной лодыжки. Фасциотомию переднего куне осуществляют препаровочными ножницами под зрительным

Контролем. Из медиального разреза раздельно РасиЕц |Я1(П. Поверхностную и глубокую фасции (рис. 14.8).
Прогноз и перспективы
Прогноз зависит от вида перелома, сопутствуюпего ц0. вреадения мягких тканей я метода лечения, возраста пациента и сотрудничества с ним, предшествующих заболеваний При оптимальном положении этих факторов прогноз;ля восстановления функции будет хорошим.
Улучшение лечения переломов диафиза голени мсжет зависеть от разработки стержней с самонарезающейся КониЧеской резьбой для аппаратов внешней фиксации, от совершенствования гибридных спице-стержневых Аппаратов, внеДрения в практику цельных гвоздей из Титана, Применяемых без рассверливания костномозгового Канала, И пластин с минимальным контактом для малоинвазивного остеосинтеза.
Источник
Показания к ампутации конечности при травме. Невозможность сохранения конечностиОдно из наиболее сложных решений при оказании помощи состоит в необходимости выбора ампутации или сохранения конечности при ее тяжелом повреждении. Для сохранения нормальной анатомии и функции следует приложить все усилия, но при некоторых повреждениях ампутация и протезирование окажут более действенную помощь, чем нефункционирующая нога. В остром периоде решение в основном зависит от состояния пациента и возможности вправления/реваскуляризации конечности. Если с самого начала принято решение о сохранении конечности, то вырабатывается дальнейшая лечебная тактика, которая, как правило, заключается в многочисленных оперативных вмешательствах. Определяющими моментами в процессе принятия решения будут состояние пациента и выбор уровня ампутации. В тех случаях, когда пациент информирован о лечебной тактике, решение должно приниматься с учетом его мнения. Когда приходится делать выбор между сохранением и ампутацией, следует предварительно определиться в двух важных вопросах: При тяжелой травме редко удается полностью восстановить функцию как при сохраненной конечности, так и при ее ампутации. При нестабильной гемодинамике и повышении риска летального исхода при реваскуляризации единственным выбором остается ампутация. В таких случаях можно выполнить ампутацию «гильотинного» типа, но следует использовать любую возможность проведения более дистальной ампутации и максимального сохранения мягких тканей, необходимых для формирования культи. Шкала оценки тяжести повреждения конечности (MESS) no Johansen et al. Тяжесть повреждения определяется как сумма баллов по четырем параметрам (A+B+C+D). Баллы за ишемию удваиваются, если ее продолжительность составляет более шести часов после травмы. Тяжесть повреждения, составившая 7 баллов по MESS, указывает на необходимость ампутации: В частности, стремление к ампутации ниже коленного сустава (АНКС), с максимально бережным отношением к жизнеспособным мышцам и/или кожным покровам, улучшает исход. Свободное перемещение тканей, ротационные лоскуты, пересадка кожи — все должно использоваться для максимального сохранения длины конечности и формирования опороспособной и пригодной для протезирования культи. Не многим хирургам известно, что можно выполнить, и весьма успешно, кожную пластику хорошо защищенной мягкими тканями культи. Трансплантация свободных лоскутов широчайшей мышцы спины, дополненная кожной пластикой, бережное отношение к васкуляризированным участкам будущей опорной поверхности культи и отказ от методик, в которых используются сохранившие источник кровообращения костные фрагменты из зоны перелома, делают АНКС перспективной, несмотря на значительные повреждения мягких тканей. К сожалению, решение об ампутации часто принимается среди ночи, когда отсутствует возможность консультации со специалистами, имеющими опыт сохранения конечности. Проблема требует междисциплинарного подхода. Разносторонние мнения помогают принять единственно правильное решение в отношении сохранения конечности или ампутации. Будущая функция во многом зависит от уровня ампутации. Высокие ампутации недостаточно пригодны для компенсации утраченных функций и нередко заканчиваются неудовлетворительными результатами по сравнению с альтернативным протезированием. Замещение протезом стопы и голеностопного сустава весьма функционально. Протез, используемый после ампутации, проведенной на уровне и выше коленного сустава, увеличивает энергозатраты при ходьбе и менее удобен в функциональном отношении, чем тот, который используется после АНКС. Поэтому необходимо рассмотреть любое обоснованное предложение, направленное на сохранение коленного сустава и определенной длины проксимального участка большеберцовой кости (не менее 10 см ниже сустава), чтобы обеспечить хорошие условия для использования протеза. Протезы при очень высоких уровнях ампутации бедра, экзартикуляции в области тазобедренного сустава или гемипельвэктомии редко компенсируют функцию ходьбы, поэтому, надо стремиться к оптимальному уровню ампутации бедра. Классическим примером травмы, после которой требуется решение вопроса о сохранении или ампутации, является открытый перелом большеберцовой кости с повреждением артериального сосуда (ШС по классификации Gustilo). Gregory et al. определяют конечность как «искалеченную» при серьезном повреждении трех из следующих компоненте: кожные покровы, кость, периферический нерв и кровеносный сосуд. При оценке тяжести травмы, неизбежно присутствует определенная доля субъективизма, поэтому в целях сохранения конечности было предложено несколько методик, основанных на суммировании баллов, полученных за каждое повреждение. Эти систематизирующие таблицы требуют учета различных факторов. К сожалению, ни одна из этих схем не позволяет достоверно определить необходимость проведения ампутации. И до тех пор, пока они носят только предположительный характер, будет отсутствовать их корреляционная связь с отдаленными результатами по восстановлению функции. Многочисленные нюансы, которые должны быть учтены в процессе принятия решения, относятся в равной степени как ко всему организму в целом, так и к местным проявлениям. Решающее значение имеют стадия и продолжительность шока, тяжесть сопутствующих повреждений (шкала тяжести травмы, ISS), возраст пострадавшего и преморбид-ный фон. Не менее важными моментами являются наличие ишемии, механизм травмы, модель перелома, локализация поврежденного сосуда, неврологический статус, состояние конечности и вероятность восстановления жизнеспособности мышцы после реваскуляризации. Род занятий больного и его личные пожелания тоже должны приниматься во внимание. Johansen et al. разработали бальную шкалу оценки тяжести травмы конечности (MESS). Такие классификационные таблицы были первоначально разработаны для открытых ШС переломов, но другие авторы расширили сферу их применения до всего комплекса повреждений нижней конечности. Общая оценка 7 баллов и выше по MESS предполагает необходимость первичной ампутации, т. к. редко удается успешно сохранить конечность, которая была оценена такой суммой баллов. Чувствительность и специфичность MESS нельзя считать бесспорными. Bonanni et al. с недоверием отнеслись к балльной оценке, сравнив ее с тремя равнозначными указателями. Они применили эту шкалу в отношении 58 случаев переломов и установили, что во всех случаях ни один из баллов не имел определяющего значения при составлении прогноза в отношении успешности сохранения конечности. Bosse et al. в многоцелевом исследовании пострадавших с тяжелыми травмами нижних конечностей доказали, что бальная оценка не может использоваться для прогнозирования неизбежности ампутации и функциональных последствий. К тому же, они обратили внимание, что повреждения большеберцового нерва не всегда приводили к выраженным неблагоприятным исходам в отношении функций, и что по прошествии двух лет функциональные возможности протезированной и сохраненной конечности были практически одинаковыми. – Также рекомендуем “Реплантация конечности после травмы. Показания, особенности” Оглавление темы “Травмы нижней конечности”:
|
Источник

