Перелом дистального отдела плечевой кости у детей
Переломы плечевой кости у детей относятся к категории достаточно распространенных травм. Повреждение чаще возникает вследствие падения или удара. Иногда причиной становится резкое выкручивание руки (во время драки, игры или борьбы), дорожно-транспортное происшествие либо падение с высоты. Симптомы могут существенно различаться в зависимости от уровня перелома. Типичными проявлениями являются резкие боли, припухлость и ограничение движений. Нередко наблюдается патологическая подвижность, синюшность кожи или гематомы в области повреждения. При смещении может быть заметна деформация конечности. Диагностика проводится на основании осмотра и изучения рентгеновских снимков. Иногда требуются дополнительные исследования (КТ, МРТ) и консультации других специалистов. Лечение обычно консервативное, при тяжелых переломах проводится в стационаре, при повреждениях без смещения – амбулаторно.
Общие сведения
Переломы плечевой кости у детей преимущественно возникают в быту, во время игр или занятий спортом, вследствие падения либо прямого удара. Гораздо реже причиной травмы становятся масштабные происшествия: падения с высоты, автомобильные аварии, сдавления при обвалах (во время землетрясений или игр в опасных местах, например, на стройках). При бытовых травмах повреждения обычно изолированные, при масштабных происшествиях нередко наблюдается сочетание с другими травмами: переломами других костей, ЧМТ, повреждениями грудной клетки, мочеполовой системы и органов брюшной полости.
Переломы верхних и средних отделов плечевой кости наблюдаются относительно редко. Наибольшее количество случаев приходится на нижний отдел плеча – самый сложный в плане лечения и чреватый различными осложнениями из-за близости сустава и определенных анатомических особенностей (сложная конфигурация кости, близость сосудов и нервов, склонность к прогрессирующему отеку мягких тканей и т.д.).
В классификации переломов плечевой кости у детей выделяют три группы повреждений: повреждения верхнего метаэпифиза, повреждения диафиза и повреждения дистального отдела. Переломы дистального отдела, в свою очередь, подразделяются на внесуставные и внутрисуставные.
Переломы плечевой кости у детей
Переломы верхнего метаэпифиза плеча
В верхнем отделе возможно возникновение переломов хирургической шейки и чрезбугорковых переломов (остеоэпифизеолизов головки). Ребенок жалуется на резкую боль, которая усиливается при попытке движений. При обычных повреждениях (как со смещением, так и без) движения ограничены, при вколоченных переломах больной может двигать рукой в значительных пределах. В месте повреждения возникает припухлость, при смещении может быть видна деформация. Пальпация болезненна. Диагноз уточняют, направляя ребенка на рентгенографию плечевого сустава. Снимки выполняются в специальных проекциях, в сомнительных случаях дополнительно проводится КТ или МРТ плечевого сустава.
Тактика лечения определяется видом травмы. При вколоченных переломах пациенту накладывают облегченную марлево-гипсовую повязку, лечение проводят амбулаторно, в травмпункте. Срок иммобилизации 10-16 дней. При обычных переломах без смещения тактика лечения та же, но пациента направляют в травматологическое отделение, а срок иммобилизации увеличивается на 5-10 дней.
При наличии смещения выполняется репозиция, накладывается марлево-гипсовая повязка или тыльный лонгет от здоровой лопатки до кисти больной руки. При угрозе повторного смещения используется торакобрахиальная повязка. Лечение стационарное, иммобилизация продолжается от 20-28 дней. Если отломки не удается сопоставить консервативно, выполняется операция – открытая фиксация спицами Киршнера. Спицы удаляют на 10-12 день, гипс снимают через 4 недели.
Переломы диафиза плеча
Диафизарные переломы плечевой кости у детей возникают редко редко и могут быть спиральными, косыми или поперечными. Клиника во всех случаях одинакова: резкая боль, деформация, припухлость и ограничение движений. При пальпации часто выявляется патологическая подвижность. Для подтверждения диагноза обычно достаточно рентгенографии плечевой кости, МРТ или КТ плечевой кости, как правило, не требуются. В процессе обследования назначают консультацию детского невролога, чтобы исключить повреждение (сдавление или разрыв) лучевого нерва. Ребенка госпитализируют в травматологическое отделение. Выполняют репозицию под наркозом, накладывают гипс на 21-30 дней.
Внесуставные (околосуставные) переломы дистального отдела плеча
Надмыщелковые переломы сопровождаются ограничением движений, болью и отеком в нижней трети плеча. При смещении выявляется деформация. Дифференциальный диагноз с другими переломами проводится путем изучения рентгенограмм. В сложных случаях назначают МРТ либо КТ локтевого сустава. Повреждения без смещения подлежат лечению в травмпункте, гипс накладывают на 21 день. При наличии смещения ребенка направляют в стационар, осуществляют репозицию и накладывают гипс на 21-28 дней.
Переломы внутреннего надмыщелка без смещения сопровождаются стертой симптоматикой. Боли нерезкие, движения почти в полном объеме. Наблюдается некоторая сглаженность контуров сустава. При повреждениях со смещением боли резкие, возникает выраженный отек и кровоизлияния. Движения ограничены, ощупывание резко болезненно. Рентгеновские снимки позволяют подтвердить диагноз. У больных младше 6 лет распознавание перелома иногда затруднено, в подобных случаях показаны КТ, МРТ или сравнительная рентгенография обоих суставов. При таких повреждениях возможно сдавление или разрыв локтевого нерва, потому обследование включает в себя консультацию детского нейрохирурга или невропатолога. Лечение консервативное: при отсутствии смещения накладывается гипс, при наличии смещения предварительно осуществляется репозиция. Срок иммобилизации зависит от особенностей перелома и колеблется от 7 до 14 дней.
Переломы наружного надмыщелка наблюдаются редко, обычно – у детей старше 10 лет. Сопровождаются болью, ограниченной припухлостью, ограничением движений. Пальпация болезненна. Рентгенография позволяет подтвердить диагноз. Смещение при таких переломах обычно отсутствует, поэтому большинство детей после наложения гипса наблюдается в травмпункте. Гипс накладывают на 10-12 дней.
Внутрисуставные переломы дистального отдела плеча
Чрезмыщелковые переломы сопровождаются вынужденным положением конечности. Отмечается выраженная деформация, обусловленная смещением, гемартрозом и отеком мягких тканей. Из-за быстро нарастающего отека прощупывание костных отломков может быть затруднено. Пальпацию осуществляют осторожно, стараясь не вызвать дополнительного смещения фрагментов. Активные движения отсутствуют, проверку пассивных движений также производят очень осторожно.
Наряду с рентгенографией локтевого сустава, обязательной частью обследования больных с такой травмой является консультация детского нейрохирурга или невропатолога, поскольку смещение отломков (особенно выраженное) может стать причиной сдавления локтевого, срединного или лучевого нерва. При подозрении на сдавление сосудов дополнительно назначается консультация сосудистого хирурга. Разрывы сосудов и нервов при таких переломах наблюдаются редко, поэтому оперативное вмешательство обычно не требуется, достаточно устранить смещение и назначить специальную терапию для восстановления функции нервных стволов.
Лечение включает в себя репозицию и наложение гипсового лонгета. Ребенка обязательно госпитализируют. Через сутки проводят осмотр и повторную рентгенографию, при увеличении отека, синюшности и онемении кисти повязку аккуратно ослабляют. ЛФК и УВЧ назначают со второго дня, гипс снимают на 8-16 день в зависимости от возраста ребенка. В последующем продолжают занятия лечебной гимнастикой. Массаж не назначают, поскольку он может спровоцировать усиленное образование костной мозоли и оссификацию сустава.
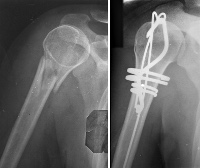
Остеосинтез мыщелков требуется, если после повторной репозиции сохраняется выраженное смещение, которое в последующем может повлечь за собой нарушение функции и формы конечности. Для фиксации фрагментов используют спицы Киршнера или длинные инъекционные иглы. На руку накладывают гипс. В послеоперационном периоде состояние конечности тщательно контролируют, при увеличении отека гипс ослабляют. ЛФК назначают со 2 дня, спицы удаляют через 7-10 дней, после этого проводят курс УВЧ.
Эпифизарные переломы сопровождаются выраженной симптоматикой. Рука полусогнута и развернута ладонью книзу. Сустав отечен, его контуры сглажены, отек больше выражен по наружной поверхности. Разница в диаметре суставов с больной и здоровой стороны может достигать 3-5 см. При разгибании выявляется отклонение предплечья в сторону. Пальпация и движения болезненны. Диагноз выставляется после рентгенографии локтевого сустава. При повреждениях без смещения для уточнения может потребоваться КТ или МРТ локтевого сустава.
При эпифизеолизе головчатого возвышения симптомы обычно выражены не так ярко. Деформации нет, выявляется незначительная или умеренная локальная припухлость в области локтя, контуры сустава сглажены, движения ограничены, особенно затруднено вращение. При полном смещении и сопутствующем вывихе предплечья симптоматика становится более выраженной. Выявляется резкая деформация, движения отсутствуют, при попытке пассивных движений отмечается пружинящее сопротивление. Диагноз выставляется после изучения рентгеновских снимков.
Перелом блока плечевой кости сопровождается болью, гемартрозом, умеренным отеком (преимущественно по внутренней поверхности сустава) и ограничением движений. Рука полусогнута. При смещении может выявляться деформация. Диагноз выставляется после рентгенографии, в сомнительных случаях выполняют сравнительные снимки обоих суставов, МРТ или КТ. Переломы без смещения не требуют госпитализации. Срок иммобилизации зависит от вида повреждения и составляет от 7-8 до 20-21 дня. При наличии смещения детей госпитализируют и выполняют репозицию. Гипс снимают через 14-21 день. Операция показана при «неудержимых» переломах, когда фрагмент после репозиции не удерживается и соскакивает. Отломок фиксируют спицей Киршнера, накладывают гипс, назначают ЛФК. Спицу удаляют на 10-12 день, гипс снимают на 14-16 день.
Источник
Диагностика
Для выбора тактики лечения повреждения и прогноза этого лечения необходима комплексная оценка повреждения и пациента.
Рентгенологическое обследование
Для правильной оценки типа перелома необходимо выполнить рентген-снимки в 2-х проекциях: переднезадней и боковой.
При выполнении предоперационного планирования сложного внутрисуставного перелома информацию о расположении отломков целесообразно дополнить, выполнив КТ-исследование.
Важно!!! Все переломы с минимальным смещением на переднезадней Ro-грамме необходимо внимательно рассмотреть на боковой рентгенограмме – возможно изолированное смещение в сагиттальной плоскости.
Анализ повреждения сосудисто-нервных структур
Необходимо убедиться в целостности сосудисто-нервных стволов: плечевой артерии, срединного или лучевого нерва, в связи с возможностью их повреждения острыми отломками перелома. Выраженный отек в области локтевого сустава также может привести к сдавлению сосудов и нервов в этой области. В связи с этим, при выявлении сосудисто-нервных повреждений необходимо произвести дифференциальную диагностику причин, вызвавших это повреждение. Лечебная тактика определяется причиной и выраженностью повреждения:
– анатомический или физиологический перерыв для нервных стволов;
– анатомический перерыв магистрального сосуда.
Лечение
Основные принципы:
– открытая анатомичная репозиция и стабильная внутренняя фиксация для внутрисуставных переломов;
– восстановление осевых взаимоотношений для внутрисуставных переломов;
– ранняя функция в локтевом суставе для всех переломов дистального отдела плечевой кости.
Консервативное лечение
Показано только для внесуставных переломов. В связи с тем, что консервативное лечение переломов данной локализации требует обездвиживания локтевого сустава, а также в связи со сложностью анатомического строения дистального эпифиза плечевой кости, техника закрытой репозиции и иммобилизации гипсовой повязкой применяется редко. Следует также учитывать, что статистические данные свидетельствуют о возможности диагностической ошибки: нередко первоначально диагностированный внесуставной перелом группы А при интраоперационной ревизии имеет внутрисуставную линию излома и смещение.
Важно!!! Использование консервативного метода лечения предполагает наличие хорошего контакта врача и пациента – необходимый уровень контроля перелома и состоятельности фиксирующего элемента, а также выполнение пациентом рекомендаций лечащего врача.
Показания:
– незначительный единичный внесуставной фрагмент без ущемления в капсуле сустава;
– простой стабильный перелом без смещения или с устраненным смещением;
– сопоставление фрагментов достигнуто с восстановлением осевых взаимоотношений в дистальном эпифизе плечевой кости
Противопоказания:
– все внутрисуставные переломы;
– нестабильный перелом;
– ущемленный фрагмент;
– сочетание костного повреждения с травмой сосудисто-нервных структур в области перелома;
– двойной перелом плечевой кости, ипсилатеральный перелом предплечья.
Относительные противопоказания:
– большой по величине фрагмент.
Преимущества:
– неинвазивность лечения.
Недостатки:
– иммобилизация;
– риск вторичного смещения в повязке.
Репозиция перелома осуществляется под в/в или проводниковой анестезией. Гипсовая шина накладывается на срок от 3 до 6 недель, средний срок – 4 недели.
Источник
Переломы дистального отдела плечевой кости обычно происходят при падении на вытянутую руку или приложении прямой силы; они могут сопровождаться повреждениями нервно-сосудистого пучка.
Переломы дистального отдела плечевой часто встречаются у детей в возрасте от 3 до 11 лет. Обычно механизм травмы – падение на вытянутую руку, разогнутую в локтевом суставе, или действие прямой силы, часто вызывающей смещение кости кзади или под углом.
Могут повреждаться плечевая артерия или срединный или лучевой нервы, особенно когда перелом обусловлен смещением кзади или под углом. Повреждения сосудисто-нервного пучка иногда приводит к синдрому сдавления предплечья, который может осложняться ишемической контрактурой Фолькмана (сгибательная контрактура запястья, приводящая к деформации кисти руки по типу “птичьей лапы”). Переломы обычно внутрисуставные, и осложняются гемартрозом.
Клинические проявления
Область локтя болезненная и опухшая, а диапазон движения локтя ограничен.
Экхимозы на передней поверхности медиальной части предплечья предполагают травму плечевой артерии.
Переднезадняя и боковая рентгенограммы
Линия перелома может быть не видна, но перелом можно заподозрить по косвенным рентгенологическим данным. Они включают:
Задняя жировая подушка
Передняя жировая подушка (симптом паруса)
Аномальная передняя плечевая линия
Аномальная радиокапителлярная линия
Задняя жировая подушка на правильно выполненной боковой рентгенограмме локтевого сустава всегда свидетельствует о патологии; этот симптом специфичен для выпота в сустав, но не очень чувствителен.
Смещение передней жировой подушки может указывать на выпот в сустав, но неспецифично.
Тем не менее, если визуализируется задняя жировая подушка, или если передняя жировая подушка крупная (симптом паруса), следует заподозрить оккультный перелом и проводить соответствующее лечение.
Передняя плечевая линия на боковой рентгенограмме проходит вдоль переднего края плечевой кости. Как правило, эта линия пересекает головку плечевой кости посредине. Если линия не пересекает головку плечевой кости, или пересекает только переднюю часть плечевой кости, возможен перелом плечевой кости со смещением кзади; затем проводят рентгенографию в косых проекциях, и возможно применение других методов визуализации.
Радиокапителлярная линия на боковой рентгенограмме локтевого сустава проходит через диафиз лучевой кости; обычно она находится в проекции плечевой кости. Если это не так, следует заподозрить оккультный перелом.
Если результаты рентгенографии у детей соответствуют диагнозу дистального перелома плечевой кости, на рентгенограмме следует тщательно искать признаки оккультного перелома (например, заднюю жировую подушку, нарушение деления костей переднем плечевой или радиокапителлярной линиями).
При подозрении на перелом проводят тщательное обследование сосудистой и нервной систем. Особое внимание следует уделить медианным, лучевым и локтевым нервам. Дистальный пульс следует сравнить с таковым на другой конечности, особенно если на передней поверхности медиального отдела предплечья присутствуют синяки или увеличивающиеся опухоли (которые предполагают повреждение плечевой артерии).
Передняя плечевая и радиокапителлярная линии
Как правило, передняя плечевая линия, которая на боковой рентгенограмме проводится по передней границе плечевой кости, разделяет плечевую кость посредине. Если линия не пересекает, или пересекает только переднюю часть плечевой кости, можно заподозрить перелом дистального отдела плечевой кости со смещением кзади. Радиокапителлярная линия, которая проходит через диафиза лучевой кости, как правило, пересекает плечевую кость. Если это не так, следует заподозрить оккультный перелом. |
Ортопедическое консультирование на ранних сроках
Для переломов без смещения или оккультных переломов – шинирование
Для переломов со смещением – часто проводят открытую репозицию с внутренней фиксацией (ORIF)
При клинически заподозренных переломах проводят шинирование и осуществляют пристальное врачебное наблюдение
Смещенные переломы ладьевидной кости должны быть шинированы в том виде, в котором они находятся; репозиция не должна проводиться.
Большинство переломов лечит ортопедический хирург, поскольку существует риск развития поздних осложнений. Большинству пациентов проводят наблюдение за сосудисто-нервным пучком, хотя некоторые врачи предпочитают переломах без смещения накладывать шину и выписывать пациентов, если есть уверенность, что пациент вернется для последующего наблюдения на следующий день.
При дистальных переломах плечевой кости со смещением кзади или поворотом отломков, в частности, необходима репозиция с помощью хирурга-ортопеда, поскольку при репозиции можно повредить нервы и/или лучевую артерию. Можно попытаться провести шинирование с закрытой репозицией; но, как правило, проводить их не рекомендуется, поскольку, как правило, необходима ORIF.
Если клинически предполагается перелом (например, дети не могут двигать локтем в нормальном диапазоне движений), а рентгеновское обследование показывает норму, сустав должен быть шинирован и в дальнейшем должно производиться тщательное наблюдение.
Переломы дистального отдела плечевой более распространены у детей.
При этих переломах могут повредиться лучевая артерия или срединный нерв.
Рентгенография для выявления задней и передней жировых подушек, определение вероятности наличия оккультного перелома по передней линии плечевой кости и радиокапителлярной линии.
Лечение проводят после консультации с хирургом-ортопедом.
Источник
