Перелом дистального диафиза лучевой кости

Перелом диафиза лучевой кости. Диагностика и лечение
Перелом диафиза может произойти практически в любом отделе лучевой или локтевой кости, за исключением мест, окруженных суставной капсулой или связками. Эти переломы можно разделить на три отдельных класса: переломы классов А и Б — это переломы одной из костей, переломы класса В представляют собой комбинированные переломы.
Переломы лучевой кости в зависимости от прикрепления мышц и смещения фрагментов могут быть разделены на три группы. Первая группа включает переломы проксимальной трети диафиза лучевой кости дистальнее места прикрепления супинатора и двуглавой мышцы плеча. Обе эти мышцы обеспечивают супинацию или приводят к смещению проксимального отдела лучевой кости. Ко второй группе относятся переломы средней трети диафиза, где прикрепляющийся пронатор обеспечивает пронацию.
В третью группу входят переломы дистального отдела диафиза лучевой кости. В этом месте прикреплен квадратный пронатор, оказывающий пронирующее действие на костные фрагменты.
Переломы диафиза лучевой кости чаще происходят на границе средней и дистальной трети. Именно в этом месте кость окружена наиболее тонким мышечным слоем и, следовательно, более подвержена прямой травме.
Наиболее часто встречающийся механизм — это прямой удар по диафизу лучевой кости.
Над местом повреждения определяется усиливающаяся при прямой пальпации или продольной компрессии болезненность. В области дистального лучелоктевого сустава она может быть следствием подвывиха или вывиха.
Как правило, достаточно типичных переднезадней и боковой проекций. Переломы диафиза лучевой кости нередко сочетаются с серьезными, но часто скрытыми повреждениями локтевого и лучезапястного суставов.
Аксиома: переломы дистального отдела лучевой кости часто сочетаются с вывихами в дистальном лучелоктевом суставе.
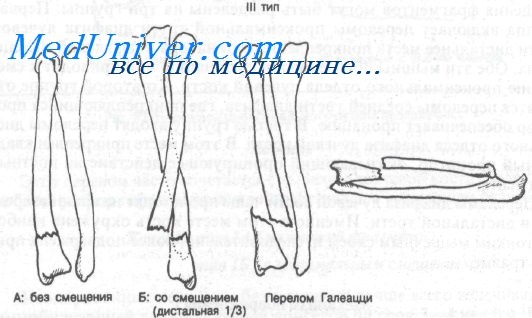
Перелом дистального отдела диафиза в сочетании с вывихом головки локтевой кости обычно называют переломом Галеации.
Лечение переломов диафиза лучевой кости
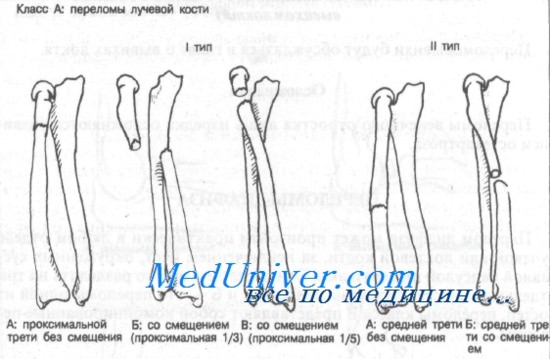
Класс А: тип IA (проксимальные без смещения). Эти переломы редко и требуют неотложного направления к ортопеду. Оказываемая неотложная помощь должна включать наложение большой гипсовой повязки или передней и задней лонгет (см. Приложение). Локтевой сустав фиксируют в положении сгибания под углом 90°, предплечье — в положении супинации. Необходима рентгенография для выявления смещения.
Класс А: тип IБ (смещение проксимальной трети). Показано неотложное направление к ортопеду, поскольку методом выбора является открытая репозиция и внутренняя фиксация. Неотложная помощь должна включать иммобилизацию длинной задней лонгетой с предплечьем в положении супинации и локтевым суставом в положении сгибания под углом 90°.
Класс А: тип IB (смещение проксимальной пятой части фрагмента лучевой кости). Показана консультация ортопеда, поскольку метод лечения этих переломов остается спорным. Из-за малого размера проксимального фрагмента внутренняя фиксация трудна. Большинство больных лечат путем закрытой репозиции с наложением длинной гипсовой повязки или переднезадней лонгеты. Локтевому суставу придают положение сгибания под углом 90°, а предплечье — в положении супинации.
Класс А: тип IIА (переломы средней трети без смещения). После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой показано направление к специалисту. Локтевой сустав должен быть в положении сгибания под углом 90°, а предплечье — в положении умеренной супинации. Необходима последующая контрольная рентгенография.
Класс А: тип IIБ (переломы средней трети со смещением). Больного следует немедленно направить к специалисту, поскольку методом выбора является открытая репозиция и внутренняя фиксация.
Но сначала иммобилизуйте конечность в положении сгибания локтевого сустава 90° и с умеренной супинацией предплечья.
Класс А: тип IIIА (без смещения). Этот перелом может сочетаться с подвывихом в дистальном луче-локтевом суставе. После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой (см. Приложение) показано направление к ортопеду. Локоть фиксируют под углом 90°, предплечье — в положении пронации.
Класс А: тип IIIБ (со смещением дистальной трети и перелом Галеацци). Переломы этого типа встречаются часто и требуют срочного направления к ортопеду, поскольку методом выбора является открытая репозиция с внутренней фиксацией. Линия перелома, как правило, поперечная или косая, без раздробления, с угловым смещением дистального фрагмента лучевой кости в дорсальном направлении.
Аксиома: перелом Галеацци обычно сочетается с подвывихом в дистальном луче-локтевом суставе (в остром или позднем периоде).
Осложнения переломов диафиза лучевой кости
Переломы диафиза лучевой кости часто сопровождаются осложнениями. Для профилактики последних следует учитывать ряд факторов.
1. Перелом без смещения может позже стать смещенным из-за мышечной тяги и расхождения фрагментов, несмотря на иммобилизацию. Необходима повторная рентгенография для контроля правильности стояния отломков.
2. В результате неадекватной репозиции или иммобилизации может наблюдаться неправильное сращение или несращение.
3. При лечении этих переломов необходимо своевременное выявление и лечение ротационных деформаций.
4. Переломам диафиза лучевой кости часто сопутствует подвывих или вывих в дистальном лучелоктевом суставе.
5. При переломах диафиза лучевой кости сосудисто-нервные повреждения редки.
– Также рекомендуем “Переломы диафиза локтевой кости. Диагностика и лечение”
Оглавление темы “Переломы костей предплечья, плеча”:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа – переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа – переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Возникают чаще, чем изолированные диафизарные переломы локтевой кости.
Они принадлежат к более тяжелой травме.
Лучевая кость играет основную роль в ротационных движениях предплечья, потеря которых значительно нарушает функциональные возможности верхней конечности и работоспособность человека.
Анатомия

Предплечье образовано двумя костями – локтевой и лучевой.
Лучевая кость, как и локтевая, состоит из тела, проксимального и дистального концов.
Проксимальный конец участвует в образовании локтевого сустава, а дистальный – лучезапястного.
Тело кости разделяют на верхнюю треть, среднюю и нижнюю.
Причины переломов диафиза лучевой кости
Переломы возникают в результате падения на руку с опорой на кисть.
Предплечье при этом находится в положении пронации и вся травмирующая сила приходится на лучевую кость, которая в средней трети расширена и уплощена с изгибом под углом вперед и в локтевую сторону, что снижает ее сопротивляемость.
Поэтому чаще переломы лучевой кости возникают в средней и нижней трети. Механизм их косвенный.

Прямой механизм переломов диафиза лучевой кости возникает в результате непосредственного удара преимущественно на уровне средней и нижней трети.
Изолированные переломы диафиза лучевой кости в верхней трети встречаются редко.
Для изолированных переломов диафиза лучевой кости типичны смещения по ширине и под углом, тогда как по длине, благодаря четности костей и межкостной мембране, смещение почти отсутствует. Плоскость перелома чаще бывает поперечно-косой или приближается к винтообразной.

У детей изолированные переломы лучевой кости чаще всего возникают на границе средней и нижней трети. Смещение отломков в значительной степени зависит от нарушения физиологического равновесия мышц-антагонистов.
Симптомы

Боль, ограниченность функции и полное нарушение ротационных движений предплечья.
При переломах в верхней трети возникает дефигурация предплечья за счет припухлости на лучевой стороне, при переломах в средней и нижней трети – деформация предплечья с углом, открытым наружу или внутрь и к тылу или в ладонную сторону.
Кисть и дистальный отдел предплечья всегда в положении пронации.
Сжимание пальцев в кулак обостряет боль.
При пальпации острота боли локализуется в зоне припухлости или деформации, в средней и нижней трети пальпируются концы отломков, довольно часто в нижней трети они выступают под кожей.
Симптом патологической подвижности ощущается лишь в месте деформации лучевой кости, целая локтевая кость скрадывает четкость этого типичного симптома переломов костей.
При переломах без смещения осевое нажатие на предплечье обостряет боль в месте перелома, чего не бывает при ушибах.
Диагностика
Рентгеновское исследование не только подтверждает клинический диагноз, но и дает врачу характеристику перелома, положение отломков для обоснования тактики и выбора метода лечения.
Направление типичных смещений отломков
Итак, чтобы правильно определить показания к выбору метода лечения и успешно провести закрытую одномоментную репозицию отломков, необходимо знать направление типичных смещений отломков в зависимости от уровня перелома.
Верхняя треть диафиза лучевой кости
Если плоскость перелома в верхней трети диафиза лучевой кости проходит между мышцей-супинатором и круглой мышцей-пронатором, то проксимальный отломок под тягой двуглавой мышцы плеча и мышцы-супинатора занимает положение максимальной супинации и несколько отведен в лучевую сторону, то есть наружу. Дистальный отломок под действием круглой, квадратной мышц-пронаторов не только полностью пронируется, но и во многом смещается вперед и внутрь.
Перелом в нижней трети
При переломах лучевой кости в нижней трети, когда плоскость перелома проходит между местами прикрепления круглой и квадратной мышц-пронаторов и мышцами-супинаторами, сила которых больше, чем сила одной круглой мышцы-пронатора, то проксимальный отломок занимает положение супинации, но не полной, как это бывает при переломах в верхней трети, и дополнительно смещается вперед. Дистальный отломок под действием квадратной мышцы-пронатора занимает полное пронационное положение с отклонением внутрь.
Лечение
Без смещения

Переломы без смещения, по типу зеленой ветки лечат консервативно: накладывают гипсовую иммобилизацию средней трети плеча до головок пястных костей. Время иммобилизации у взрослых пострадавших – 6 недель, у детей – 2,5-3 месяца.
Со смещением в нижней трети
В подавляющем большинстве случаев подлежат оперативному лечению, поскольку не удается устранить смещение дистального отломка, а настойчивые попытки достичь закрытым путем сопоставления отломков приводят к дополнительному травмированию прилегающих мягких тканей.
Переломы в верхней и средней трети
При переломах в верхней и средней трети, когда плоскость перелома поперечно-косая или зазубрена, показано закрытое одномоментное сопоставление отломков.
После обезболивания (наркоз или введения в гематому 30-40 см. куб. 1% раствора новокаина или лидокаина) врач отводит руку, под локоть подкладывает мешок с песком и помощник фиксирует участок локтевого сустава в положении супинации предплечья.
Переломы с радиально открытым углом

При переломах с углом, открытым радиально, хирург берет ладонь потерпевшего, как для рукопожатия, и осуществляет полную супинацию ладони и предплечья, сгибая предплечье до прямого угла в локтевом суставе при умеренной тракции по оси.
Затем, не меняя положения и тяги, передает руку второму помощнику, а сам на высоте деформации с нарастанием силы нажимает на отломки, устраняя угловое смещение к восстановлению оси предплечья, предотвращая гиперкорекции.
При этом кисть выводится в тыльную флексию с умеренным радиальным отводом. Радиальное отведение кисти приводит к напряжению тыльных и наружных связок, что способствует сопоставлению отломков.
На место перелома кладут ватно-марлевый пелот и накладывают гипсовую иммобилизацию от верхней трети плеча до головок пястных костей.
Переломы с углом, открытым внутрь и вперед

При переломах с углом, открытым внутрь и вперед, помощник фиксирует локоть и верхнюю треть предплечья в положении полной супинации, врач захватывает кисть как для рукопожатия, сгибает предплечье до прямого угла, а кисть переводит в ульнарное отклонение.
При этом напрягается связочно-сумочный аппарат луче-запястного сустава и дистальный отломок лучевой кости отводится от локтевой кости, устраняется угловое смещение, кисть переводят в положение ладонного сгибания, не меняя ее ульнарного отклонения.
Врач передает руку второму помощнику, а сам пальцами давит на высоте деформации на отломки сверху вниз, устраняя смещение с углом, открытым в ладонную сторону, восстанавливая ось предплечья.
Накладывают ватно-марлевый пелот на место перелома, иммобилизацию проводят гипсовой повязкой от верхней трети плеча до головок пястных костей при супинированном, согнутом под прямым углом предплечье.
Кисть фиксируют в положении умеренной ладонной флексии с локтевым отводом. После затвердевания гипса делают рентгеновский снимок. Если добиться сопоставления отломков не удается, пострадавшего направляют на оперативное лечение.
У пострадавших на 7-9-й день после сопоставления отломков вследствие падения реактивного отека повязка становится свободной, необходимо ее подтянуть и сделать контрольный рентгеновский снимок.
Убедившись, что вторичное смещение не наступило, продолжают амбулаторное лечение в течение 7-8 недель. Трудоспособность восстанавливается через 9-10 недель.
В случаях, когда возникло вторичное смещение, пострадавшего направляют на оперативное лечение. Таким образом, оперативное лечение показано в случае невозможности достичь сиюминутного сопоставления отломков, при вторичных смещениях отломков в гипсовой повязке, косых и винтовых плоскостях перелома, интерпозиции, при осколочных и двойных переломах.
Оперативное лечение
Оперативное лечение состоит в открытом сопоставлении отломков и остеосинтезе их. Остеосинтез должен быть стабильным, что позволяет проводить раннее функциональное лечение.
Переломы диафиза лучевой кости требуют обязательного полного устранения смещений отломков, как залога восстановления ротационных движений предплечья, работоспособности.
Реабилитация
Движения пальцами кисти начинают через 5-7 дней после оперативного вмешательства. ЛФК локтевого сустава разрешается через три месяца с момента травмы, не зависимо от метода лечения. Если стабильность фиксации фрагментов при остеосинтезе сомнительная, тогда дистальное или проксимальное радиоульнарное сочленение фиксируют спицами Киршнера на 3-6 недель, для предотвращения ротационных смещений и нарушения репаративного остеогенеза.
Источник
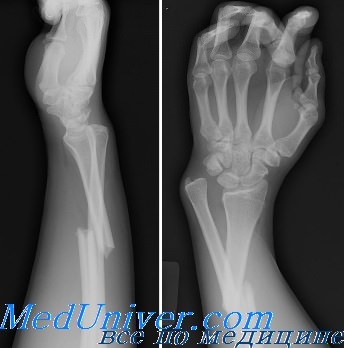
Очень часто человек падая, вытягивает руку вперед, и тем самым смягчает себе удар. Но не трудно догадаться о том, что именно такое падение и является опасным. При нем травмируется нижняя треть правой или левой руки. Это самый уязвимый участок верхней конечности. Реабилитироваться после такой травмы пострадавшему придется очень долго. А более подробно о том, что это за такой уязвимый участок и, чем травмы данной области так опасны, расскажем далее.
Дистальным эпифизом считается нижний конец лучевой кости, расположенный рядом с кистью. При такой травме человек ощущает резкую боль в руке, а еще он замечает штыкообразную деформацию, изменение положения кисти верхней конечности. Очень важно, чтобы врач восстановил анатомию сустава, нормальную амплитуду движений в нем. Это поможет пациенту в дальнейшем избежать опасных осложнений.

Виды переломов
По степени повреждения перелом дистального метаэпифиза лучевой кости бывает разным.
Это может быть:
- повреждение верхней конечности без смещения костных отломков;
- перелом верхней конечности со смещением костных отломков;
- открытый и закрытый перелом конечности.
Стоит рассмотреть каждый вид отдельно.
Перелом со смещением
Обычно у пострадавшего появляется закрытый оскольчатый перелом дистального метаэпифиза лучевой кости. Такая травма характеризуется своими типичными симптомами.
К примеру, при ней у пострадавшего:
- видна деформация в нижней части руки, но обычно выявить ее может только врач;
- появляется сильная линия разлома, которая идет в совершенно разных направлениях. Она может быть вертикальной, горизонтальной.
Очень редко линия разлома располагается сразу в двух плоскостях. Это зависит от линии сгиба ладони.
Благодаря этому травма делится на два типа.
Это перелом:
- «Коллеса». Он возникает при прямом падении пострадавшего на ладонь. При этом костный отломок сдвигается к тыльной стороне ладони.
- «Смита». Такая травма образуется при падении пострадавшего на ладонь, загнутую во внутреннюю часть. При этом костные отломки также сгибаются вовнутрь.
При такой травме пострадавший:
- замечает образование штыка в нижней третьей части руки, ее деформацию;
- ощущает резкую боль, которая усиливается при попытке подвигать верхней конечностью;
- замечает отек на своей конечности;
- ощущает смещение костных отломков;
- чувствует онемение пальцев руки. Оно возникает из-за повреждения пучка нервных волокон;
- не может нормально подвигать предплечьем, кистью, пальцами руки.
А еще не стоит забывать о том, что перелом верхней конечности может быть внесуставным и внутрисуставным.
При внесуставном переломе линия разлома не проходит по суставу. А при внутрисуставном повреждении появившиеся костные отломки нарушают целостность суставной сумки.
Повреждение руки без смещения
Мышечная система нижней части верхней конечности очень слабо развита. Благодаря этому у человека, падающего на руку, мышцы не оказывают сильного воздействие на луч, поэтому костные отломки не смещаются. На снимке врач может заметить только небольшую трещину в данной области.
При этом пострадавший:
- ощущает ноющую, но терпимую боль;
- замечает образование припухлости в суставной части, небольшой отек;
- не ощущает никакой деформации в кости;
- может совершать небольшие движения верхней конечностью.
Закрытый перелом
Закрытый перелом дистального метаэпифиза правой лучевой кости со смещением или без него обычно не заметен даже самому пострадавшему. Это происходит потому, что нарушений целостности кожного покрова в данном случае нет. Поэтому точно сказать о том, что у пострадавшего закрытый перелом дистального метаэпифиза правой лучевой кости без смещения, сможет только врач.
При закрытом переломе дистального метаэпифиза лучевой кости со смещением или без него, правой или левой руки пострадавший может:
- увидеть сильную гематому на своей верхней конечности;
- ощутить снижение чувствительности кожных покровов;
- выявить частичный паралич конечности. Обычно он у пострадавшего с закрытым переломом дистального метаэпифиза правой лучевой кости без смещения возникает из-за повреждения сосудов, нервных пучков.
В отдельную категорию стоит выделить симптомы, появление которых требует незамедлительного обращения к врачу.
При них пострадавший:
- чувствует сильную боль в лучезапястном суставе, но сильного дискомфорта у него может и не быть;
- видит небольшой отек на тыльной стороне предплечья;
- не может нормально пошевелить кистью.

Диагностика
В больнице пострадавшего обязательно должен осмотреть травматолог.
При этом ему нужно сделать рентген в 2-ух проекциях. Именно по снимку можно не только выявить перелом, но и определить его характер, наличие в полости костных отломков, смещения.
Для уточнения диагноза пострадавшему могут сделать:
- КТ.
- УЗИ кистевого сустава.
После осмотра врач должен закрепить поврежденную конечность. Только так можно предотвратить дальнейшее ее повреждение. При этом врач может даже положить пострадавшего в больницу.
Причины травм
Причин возникновения перелома дистального метаэпифиза лучевой кости может быть несколько.
К примеру, неполный перелом лучевой кости возникает при падении пострадавшего на прямую руку, повреждении верхней конечности во время аварии. Также такую травму может получить и молодой человек, активно занимающийся экстремальными видами спорта. А еще такой травме подвержены активно играющие на улице дети. Конечно, кости у детей срастаются быстрее, но за ними даже на улице нужно следить.
Как долго срастается
Полностью кость у пострадавшего заживает через 6-8 недель. Поэтому он уже может спокойно двигать ей. Но заниматься разработкой конечности он может через 1-2 недели после операции. А выполнять легкие физические упражнения, нагружать руку ему можно только через 3 месяца после процедуры.
Оперативные и консервативные способы
Еще дома родственники могут помочь пострадавшему.
Они должны:
- оставить его в покое,
- предотвратить повреждение тканей, находящихся около травмы.
Помните: вправлять сломанный сустав на место категорически запрещено. Но если пострадавший получил закрытый перелом, то поврежденную конечность желательно зафиксировать в одном положении. При этом нужно остановить кровь, наложить на место повреждения специальную повязку. Пострадавшего обязательно нужно показать врачу.
В целом, лечение такой травмы проводится оперативными и консервативными методами лечения.
Консервативная терапия
Такую методику сопоставления костных отломков проводят пострадавшим не с серьезными травмами. При этом врач своими руками сопоставляет костные отломки, придает кости первоначальное положение. После процедуры больному накладывают повязку. Ее нельзя снимать до образования костной мозоли.
Оперативное вмешательство
Если же пострадавшему нужно совмещать костные отломки, то ему делают хирургическую операцию.
Ему проводят остеосинтез. Такая процедура помогает быстро восстановить прежнюю активность в поврежденной конечности.
Помните: больному остеосинтез проводят несколькими способами.
Выбор способа зависит от того, какую травму пострадавший получил.
Ему проводят:
- Остеосинтез лучевой кости пластиной. Во время процедуры врач сопоставляет костные отломки, прикрепляет их к поврежденной конечности специальными винтами. После процедуры пострадавшему на место воздействия накладывают 2 шва, гипсовую лонгету.
Дополнительно ему назначают медикаменты:
- с обезболивающим эффектом;
- содержащие кальций. Они ускоряют процесс срастания костей;
- местного воздействия. Такие лекарства избавляют от отека.
После такой процедуры пострадавшему придется 7 дней полежать в стационаре. Швы снимают через 2 недели. Конечность можно носить только на специальной косынке. Удалять пластину не требуется.
- Процедуру с установкой аппарата внешней фиксации. Обычно его устанавливают пожилым гражданам и лицам с сильным отеком в кисти, лучезапястном суставе. Таким гражданам пластину не устанавливают, поэтому их конечность фиксируют специальным аппаратом внешней фиксации. Во время такой процедуры врач через кожу внедряет в тело пациента специальные спицы, ими фиксирует костные отломки. При этом аппарат виднеется над поверхностью кожи. Уникальность данного способа в том, что разрезы на теле пациента не делают, но за установленным прибором он должен внимательно следить. При этом ему нужно также следить за повязкой, спицами. Помните: еще 2 недели пострадавший должен держать конечность в лонгете. Но он может уже заняться разработкой поврежденной конечности. Через 6 недель пострадавшему делают рентген, удаляют аппарат. В целом, в больнице ему придется пробыть 5-7 дней, а на больничном – 1,5 месяца. На перевязки придется ходить каждый день. Весь период реабилитации поврежденную конечность носят на косынке.
- Процедуру с фиксацией костных отломков спицами, винтами. Такую операцию проводят пострадавшим, получившим небольшое смещение костных отломков. Во время процедуры врач делает небольшие проколы на теле пациента, через них фиксирует костные отломки спицами или винтами. После процедуры пострадавшему на 2 недели накладывают гипсовую лонгету. Но он уже может разрабатывать поврежденную конечность. Через 6-8 недель спицы удаляют.
Помните: чаще всего во время операции пострадавшему устанавливают само рассасывающиеся пластины. Их удалять не нужно.
Сколько длится реабилитация
Помните: если пострадавший выполняет все рекомендации врача, то срок восстановления поврежденной конечности будет варьироваться от 1,5 до 3 месяцев.
Но в целом, период восстановления пострадавшего длится до тех пор, пока ему не снимут гипсовую повязку.
Но если он получил сложную травму с разрывом крупных сосудов, сухожилий, нарушением целостности сустава и последующим дроблением кости, то восстанавливаться ему придется долго.
Оздоровительный массаж
Ускорить процесс восстановления пострадавшего помогает массаж. Он разогревает мышцы, насыщает ткани кислородом, улучшает приток крови к поврежденной конечности.
После снятия гипсовой повязки пострадавший может делать массаж сам себе самостоятельно.
Он может:
- Сделать несколько поглаживающих движений по всей поверхности поврежденной конечности.
- Слегка растереть, разогреть кожу.
- Размять пальцами конечность. Такая процедура улучшает процесс регенерации тканей.
- Слегка потрясти конечностью, имитируя легкую вибрацию. При этом вибрацию нужно чередовать с поглаживанием, нажатием на поврежденную конечность.
Помните: во время заживления пострадавший не должен допускать деформации мышц. Это приведет к неправильному срастанию костей.

Методы физиотерапии
Не последнее место в процессе срастания костей занимают и физиотерапевтические процедуры. Они уменьшают длительность реабилитационного периода, помогают пострадавшему избежать осложнений.
При этом он может записаться на:
- Электрофорез с использованием медикаментов на основе кальция. Такая процедура помогает активным веществам, входящим в медикамент, быстрее достичь тканей. А медикаменты с кальцием для пострадавшего важны. Они увеличивают плотность костей, ускоряют процесс срастания костных отломков.
- Низкочастотную магнитотерапию. Такие процедуры помогут пострадавшему избавиться от боли, а еще они обладают легким противовоспалительным воздействием.
- УВЧ. Такая процедура помогает прогреть поврежденные ткани, улучшает местный обмен веществ, ускоряет процесс регенерации тканей.
- Ультрафиолетовое излучение. Такая процедура ускоряет процесс выработки тканями витамина D. Именно благодаря ему кальций организмом лучше усваивается.
Осложнения
Пострадавшему обязательно во время восстановления нужно выполнять все рекомендации врача. В противном случае у него появятся осложнения.
К примеру, у него:
- могут возникнуть повреждения в мягких тканях, нарушения в кровеносных сосудах, нервных волокнах, появиться сильные вывихи, подвывихи;
- может развиться некроз тканей, нарушиться кровообращение в поврежденной конечности;
- может развиться посстравматический синдром карпального канала. В народе он называется «туннельным синдромом»;
- образуются очаги с гноем, некротические участки на коже. Обычно они образуются у пострадавших, получивших травму открытого типа. При ней инфекция легко проникает в мягкие ткани, костную ткань, провоцирует развитие остеомиелита;
- может резко снизиться двигательная активность. Причем снизиться она может частично или полностью. При этом пострадавший не сможет сделать никаких движений предплечьями. В тяжелых случаях такое нарушение делает человека инвалидом.
Помните: при падении пострадавший может сломать не только верхнюю конечность, но и ключицу. А такая травма считается не менее опасной.
Подытожим: падая на руку человек, сразу не сможет точно понять то, сломал ли он ее или просто вывихнул. Поставить точный диагноз, выбрать дальнейшую тактику лечения сможет только врач. Самолечением в данном случае заниматься крайне опасно.
Источник
