Перелом де кервена
Болезнь де Кервена – это сужение канала, в котором проходят сухожилия большого пальца. Сопровождается воспалением сухожильных влагалищ. Возникает вследствие постоянной повышенной нагрузки на кисть, нередко – в связи с выполнением профессиональных обязанностей. Обычно развивается постепенно. Течение хроническое. Для заболевания характерна боль в основании I пальца и небольшой местный отек. Из-за боли у пациентов снижается или утрачивается способность выполнять ряд движений с участием как I пальца, так и всей кисти. Диагноз выставляется на основании предъявляемых жалоб и осмотра больного, дополнительные исследования не требуются. Консервативная терапия обеспечивает эффект примерно в 50% случаев. Радикальным методом лечения является операция.
Общие сведения
Болезнь де Кервена (хронический тендосиновит, стенозирующий тендовагинит, стенозирующий лигаментит) – сужение (стеноз) канала, в котором расположены сухожилия I пальца кисти. Причина заболевания – постоянная травматизация канала при движении в нем сухожилий. Заболевание развивается постепенно и протекает хронически. Женщины страдают чаще мужчин, пожилые люди – чаще молодых. Обычно выявляется связь заболевания с характером работы или повышенной нагрузкой на кисть при выполнении бытовых обязанностей.

Болезнь де Кервена
Причины
В современной травматологии и ортопедии доминирует мнение, что болезнь де Кервена носит преимущественно профессиональный характер. Заболевание, как правило, наблюдается у пианистов, домработниц, доярок, прачек, швей, слесарей, скорняков, каменотесов, полевых рабочих, маляров, намотчиц, утюжильщиц и т. д. Вместе с тем, эта патология может выявляться и у неработающих женщин. В последнем случае развитие болезни связано с выполнением домашних обязанностей и ношением маленьких детей на руках.
Патогенез
I палец – самый активный. Он участвует практически во всех мелких движениях кисти и играет существенную роль при выполнении целого ряда более крупных операций, например, фиксации предметов или инструментов. При постоянном выполнении движений, связанных с длительным напряжением большого пальца и отклонением кисти в сторону мизинца, и без того немалая нагрузка на канал и сухожилия еще больше увеличивается. Создаются благоприятные условия для развития стеноза и сопутствующего воспаления. По мере прогрессирования болезни из-за сужения канала сухожилия начинают все сильнее тереться о его стенки, в сухожильных влагалищах возникает воспаление (тендовагинит), и они отекают, приводя к еще большему повреждению канала при движениях и стимулируя дальнейшее развитие стеноза.
Симптомы болезни де Кервена
Заболевание развивается постепенно. Обычно больные впервые приходят на прием через несколько дней или недель после возникновения симптомов. Примерно в 7% случаев наблюдается острое начало, связанное с предшествующей травмой кисти. При сборе анамнеза заболевания выясняется, что вначале пациентов беспокоила боль только при значительном разгибании и отведении большого пальца, а также при резком отведении кисти в сторону мизинца. В последующем болевой синдром прогрессирует и возникает даже при незначительных движениях.
Пациенты жалуются на боль в нижней части предплечья и проекции лучезапястного сустава на стороне большого пальца. Боли могут возникать исключительно во время движений или быть давящими, ноющими, постоянными, не исчезающими даже в покое. При случайных неловких движениях возможно также возникновение резкой боли во сне. Более чем в половине случаев боли отдают вниз, по наружной поверхности I пальца или вверх, по предплечью, локтевому суставу и плечу.
Диагностика
Осмотр обязательно проводится в сравнении обеих кистей – это позволяет точно выявить порой не слишком сильно выраженные, но абсолютно характерные для болезни де Кервена изменения со стороны больной кисти. В области лучезапястного сустава со стороны I пальца определяется незначительный или умеренный местный отек. Анатомическая табакерка сглажена или не выявляется из-за припухлости. Кожа над пораженной областью не изменена, местного повышения температуры нет. Редкие случаи шелушения, покраснения и местной гипертермии обусловлены не самим заболеванием, а самостоятельным лечением, которое иногда проводят пациенты, прежде чем обратиться к врачу.
При пальпации выявляется болезненность в области поражения, достигающая максимума в проекции шиловидного отростка лучевой кости. Надавливание на область сухожилий I пальца безболезненно. Чуть ниже шиловидного отростка прощупывается плотное и гладкое образование округлой формы – тыльная связка, утолщенная в области канала. После исследования пораженной области больного просят положить руки ладонями вниз и отклонить кисти поочередно в сторону мизинца и большого пальца. Кисти пациента практически одинаково отклоняются в сторону I пальца. При отклонении в сторону мизинца выявляется ограничение движений на 20-30 градусов по сравнению со здоровой кистью, а движение сопровождается выраженной болезненностью.
Кроме того, на больной руке определяется ограничение отведения большого пальца. Для выявления симптома пациента просят поставить кисти на ребро ладонями друг к другу. При движениях заметно значительное ограничение отведения (разница между больной и здоровой стороной составляет от 40 до 80 градусов). Разница при разгибании I пальцев не так разительна, однако тоже видна невооруженным глазом.
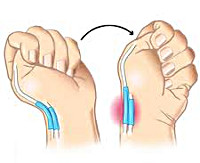
Еще одним исследованием, позволяющим подтвердить диагноз, является тест Финкельштейна. Пациент прижимает большой палец к ладони и плотно сжимает его остальными пальцами, а затем отводит кисть в сторону мизинца. Движение сопровождается резкой болью в области поражения. Также при данном заболевании выявляется нарушение способности удерживать предметы с помощью I пальца. Пациента просят одновременно взять какие-то предметы (например, ручки или спичечные коробки) I и II пальцами обеих рук. При потягивании за предмет выявляется боль и слабость при удерживании с больной стороны. Диагноз болезни де Кервена выставляется на основании клинических данных. Дополнительные исследования не требуются.
Лечение болезни де Кервена
Лечение осуществляется ортопедом или травматологом. Консервативная терапия проводится амбулаторно. Пациенту накладывают гипсовую или пластиковую шину сроком на 1-1,5 месяца, обеспечивая покой пораженной конечности, а в последующем рекомендуют носить специальный бандаж для I пальца. Кроме того, больному назначают нестероидные противовоспалительные средства (ибупрофен, напроксен и т. д.). При выраженном болевом синдроме выполняют местные блокады.
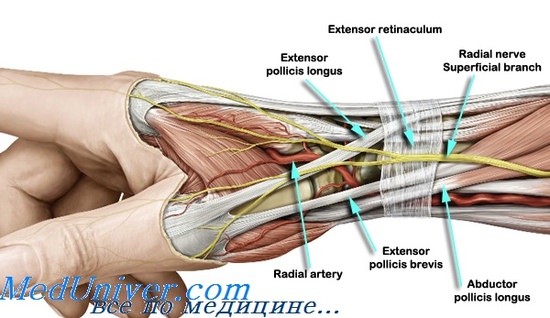
При неэффективности консервативной терапии показано хирургическое лечение. Операция проводится в стационарных условиях в плановом порядке. Обычно используют местную анестезию. До начала обезболивания врач отмечает самую болезненную точку, а после введения новокаина выполняет косой или поперечный разрез над областью шиловидного отростка, проходящий через эту точку. Затем он тупым крючком осторожно отводит в сторону подкожную клетчатку вместе с венами и поверхностной ветвью лучевого нерва и обнажает тыльную связку. Связка рассекается и частично иссекается.
При длительном течении болезни в области поражения могут возникать сращения сухожилия с сухожильным влагалищем и влагалища с надкостницей. При обнаружении все спайки тщательно иссекают. Рану зашивают послойно, предварительно убедившись в полностью свободном движении сухожилий. Руку укладывают на косыночную повязку. Швы снимают на 8-10 день. Трудоспособность обычно восстанавливается через 14-15 дней после операции. В послеоперационном периоде возможно онемение и ползание мурашек в области I, II и половины III пальца, обусловленное обезболиванием или сдавливанием поверхностной ветви лучевого нерва. Эти симптомы исчезают в течение 2-3 недель.
Прогноз и профилактика
Прогноз благоприятный. При консервативном лечении удовлетворительный эффект отмечается в 50% случаев. После операций обычно наблюдается хорошее восстановление. Следует учитывать, что заболевание обусловлено хроническим патологическим процессом в области кольцевидной связки. Если пациент после операции по-прежнему перегружает руку, заболевание может рецидивировать. Поэтому больным обычно рекомендуют изменить характер профессиональной деятельности и уменьшить нагрузку на руку при выполнении бытовых обязанностей.
Источник
Болезнь де Кервена — это специальное название для воспаления связки большого пальца руки. В норме сухожилия проходят сквозь канал, но при этом заболевании его просвет сужается, и развивается воспалительный процесс. Другие названия этой патологии — тендосиновит, стенозирующий тендовагинит, лигаментит. Основным симптомом заболевания становится боль, которая возникает возле большого пальца кисти и распространяется на область предплечья. Поставить диагноз только по этому признаку невозможно, но существуют специфические диагностические тесты, которые позволят выявить патологию. Лечение болезни де Кервена кисти руки назначается индивидуально, в зависимости от ее стадии. На первых этапах достаточно применять наружные противовоспалительные препараты, а в запущенных случаях может потребоваться операция.
Причины патологии
Основная причина, которая может спровоцировать появление этой болезни, — это постоянные монотонные движения кистью. Патологию относят к профессиональным, поскольку она часто развивается у спортсменов, швей, офисных сотрудников, которые проводят большое количество времени за монитором, а также у представителей других схожих профессий.
Синдром часто связан со следующими причинами:
- травмами в области кисти;
- воспалительными процессами в суставах;
- длительной монотонной нагрузкой на запястье.
Мышцы предплечья, сокращаясь и расслабляясь, приводят в движение пальцы рук. Их сухожилия находятся в специальном канале, просвет которого позволяет им свободно двигаться. Положение сухожилий контролируется связками кистей, которые при длительной нагрузке воспаляются. Вследствие этого просвет канала сужается, и движения пальцами становятся затруднительными. Большой палец выполняет большую нагрузку, чем остальные, поэтому подобная патология чаще всего развивается именно в его области. По этой причине болезнь де Кервена отличают от тендовагинита и тендосиновита других пальцев, а также из-за анатомических особенностей и расположения большого пальца.
Симптомы заболевания
Заболевание можно распознать по характерным симптомам. В большинстве случаев оно развивается постепенно, острое начало характерно только для тех пациентов, у которых болезнь возникла после травмы. На первых этапах болезненные ощущения возникают только при резких движениях в области запястья и большого пальца, а затем симптомы прогрессируют:
- боль распространяется на область предплечья, может отдавать в плечо или шею;
- ощущения могут усиливаться в движении либо присутствовать даже в состоянии покоя;
- около большого пальца появляется отек, может краснеть кожа над поврежденным суставом;
- надавливание на сухожилие большого пальца безболезненно, наиболее острая боль возникает при ощупывании шиловидного отростка лучевой кости.
При осмотре пациента важно сравнить состояние обеих кистей рук. Визуально поврежденный сустав может быть не изменен, а увидеть незначительные симптомы проще в сравнении. Для постановки точного диагноза существуют специфические пробы, также может понадобиться рентген. По статистике, это заболевание чаще всего возникает у пациентов пожилого возраста (старше 50 лет), а также у представительниц женского пола. На правой руке характерные симптомы проявляются чаще, что связано с большей степенью ее активности в повседневной жизни.

На первичном осмотре проводится тест Филькенштейна и другие функциональные пробы
Способы диагностики
Поставить окончательный диагноз можно даже на первичном осмотре. Для выявления этой болезни разработаны специальные методы, основанные на особенностях работы мышц и сухожилий большого пальца.
- Тест Филькенштейна — это первая диагностическая проба. Большой палец необходимо зажать в кулак этой же руки, а затем отклонять кисть в стороны. Если во время этих движений появляется острая боль в области запястного сустава со стороны первого пальца, проба считается положительной.
- Проба на напряженную абдукцию — это еще один способ диагностики болезни де Кервена. На большой палец давят с внешней стороны, стараясь сместить его в сторону остальных. В норме он будет противостоять давлению, но при подобной патологии его сила снижется, и можно легко придвинуть его к кисти.
- Проверка на способность удерживать различные предметы при помощи большого пальца выполняется на обеих руках. Одинаковые предметы зажимают между большим и указательным пальцами симметрично двумя руками, а помощник старается достать их. При положительной пробе хорошо заметно, как поврежденный палец становится намного слабее здорового и не может долго удерживать предмет.
По результатам функциональных проб врач назначает рентгенографию. Снимки позволят определить, на какой стадии развития находится заболевание, какие структуры повреждены и есть ли возможность вылечить патологию консервативными методами. При болезни де Кервена мягкие ткани будут значительно уплотнены и утолщены, просвет канала будет сужаться. В запущенных случаях можно наблюдать появление костных наростов на надкостнице или костях запястного сустава.
Методы лечения
Схема терапии может отличаться в зависимости от стадии болезни и степени повреждения тканей. Если пациент обратится вовремя, боль и воспаление можно устранить медикаментозными методами. В запущенных случаях проводят операцию, но она считается простой и безопасной, проходит без осложнений и побочных эффектов.
Кроме того, первым требованием во время лечения является снижение нагрузки на запястный сустав. Больному можно использовать эластичные повязки, которые предотвратят неосторожные движения. В некоторых случаях на поврежденную конечность накладывают гипс или прочную пластиковую шину, которую можно будет заменить на эластичный бандаж только спустя полтора месяца.
Консервативные методики
Накладывать гипс следует таким образом, чтоб большой палец был ограничен в движении. Повязка начинается на кисти руки и доходит до середины предплечья. Некоторые врачи предпочитают эластичные давящие повязки вместо гипса, но это не всегда оправдано. Дело в том, что наложить ее таким образом, чтоб в ежедневную работу не вовлекался большой палец, практически невозможно. Кроме того, в течение дня она может самопроизвольно ослабляться. Гипс или пластик — это лучшее решение для лечения болезни де Кервена.

Первое условие лечения заключается в полной иммобилизации конечности на некоторое время
Кроме иммобилизации конечности, необходимо использовать лекарственные препараты. Самый простой способ, который будет эффективным на первых стадиях заболевания, — это нестероидные противовоспалительные средства. Их выпускают в форме кремов или мазей для наружного применения, а также в виде таблеток и инъекций. Эти средства используют самостоятельно или в комбинации с местными анестетиками. Так, для снятия симптомов болезни де Кервена часто применяют новокаиновые блокады с добавлением противовоспалительных компонентов.
Гормональные препараты назначают при остром воспалительном процессе и выраженном болевом синдроме. Чаще всего они применяются в форме инъекций. После укола боль проходит в течение короткого периода времени, но метод имеет противопоказания. Стероидные противовоспалительные препараты не назначают при патологиях печени или почек, при обменных нарушениях, во время беременности и грудного вскармливания. Кроме того, они способны вызывать привыкание, и со временем купировать боль без их применения становится невозможным.
Хирургическое вмешательство
Операция, которую назначают при болезни де Кервена, выполняется в плановом порядке. В ходе вмешательства хирург вводит препараты для местного обезболивания, а затем рассекает кожу, чтобы получить доступ к воспаленной связке. Далее ее рассекают, а рану зашивают, убедившись в том, что движения в суставе больше не вызывают затруднения. Единственное осложнение, которое может возникнуть после операции — это образование спаек, но процесс можно профилактировать регулярной гимнастикой.
Швы снимают на 10 день, после чего большой палец становится полностью подвижным. Задача пациента — не допустить повторного развития болезни, в том числе на второй конечности. Если после операции не снизить уровень физической нагрузки на запястные суставы, лечение может оказаться неэффективным. В быту и на работе можно использовать специальные бандажи, которые будут защищать конечности от повторного развития болезни.
Болезнь де Кервена — это профессиональная патология. Она развивается при повышенной нагрузке на большой палец руки, постоянных монотонных движениях в запястном суставе, а также вследствие травм. Лечение будет индивидуальным в каждом случае, но его успех зависит напрямую от пациента.
Для начала конечность обездвиживают, чтоб устранить основную причину патологии, при этом используют различные препараты для снятия боли и воспаления. Если консервативные методы не приносят результата, есть возможность провести плановую операцию по иссечению поврежденной связки. После нее необходимо восстанавливать кисть и разрабатывать ее простыми упражнениями. Рекомендуется также сменить сферу деятельности и уделять больше внимания здоровью опорно-двигательного аппарата.
Источник
Операция при болезни де Кервена. Хирургическое лечение стилоидитаОперация по поводу стилоидита может быть с успехом выполнена в амбулаторной обстановке при условии строгого соблюдения асептики. Во время ее больного следует уложить па спину, а руку, подвергаемую операции, положить на отдельный столик, проследив при этом, чтобы она лежала удобно и не подвергалась давлению острого края стола. До приобретения некоторого опыта рекомендуется для лучшей ориентации еще до обезболивания произвести обескровливание конечности (можно, конечно, обескровить руку и после обезболивания). Для обескровливания не следует пользоваться жгутом из-за его травматичности. Лучше всего попользовать манжетку аппарата Рива-Роччи, подняв в ней давление до цифры, равной максимальному давлению на лучевой артерии больного +30— 40 мм. Такой способ обескровливания менее травматичен. Хотя сам де Кореей считал возможным применять в некоторых случаях закрытое, подкожное рассечение тыльной связки, это предложение не нашло распространения (Махачек — Machacek, Месон— Mason, В. П. Горбунов). При подкожной лигаментотомии реальна опасность пересечения одного или двух сухожилий через I канал, и в то же время исключается какая-либо возможность ревизии канала и проходящих в нем сухожилии. Разрез следует вести осторожно, без излишнего нажима и размашистых движений ножом, чтобы избежать повреждения поверхностной ветви лучевого нерва. При правильном ведении разреза поверхностная ветвь лучевого нерва и I тыльная пястная вена (R. Superficialis n. radialis, v. cephalica pollicis) остаются дорзальней и опасность их повреждения невелика. Учитывая особенности прохождения ветви лучевого нерва, вены и сухожилий, следует признать, что при поперечном разрезе опасность ранения их более значительна, чем при продольном. Полукруглый разрез признается некоторыми хирургами приемлемым потому, что при нем исключается совпадение кожного и глубокого рубцов, сращение которых нежелательно. Мы полагаем, что усложнение разреза и, в особенности применение лоскутного разреза, нежелательно. При стенозирующем лигаментите тыльная связка в зоне I канала изменена, она плотна иногда до степени хряща, тускловата и утолщена в 2—4 раза против нормы. Под связку следует ввести 2—3 мл новокаина, после чего ее можно рассечь. Для правильного и наиболее безопасного рассечения связки рекомендуется подвести под нее зонд и вести разрез по нему. Иногда канал настолько стенозирован, что введение зонда неосуществимо. Тогда осторожными и экономными движениями ножа связка рассекается на глаз. Связка иногда настолько плотна, что при разрезе хрустит. После рассечения края связки широко расходятся и оба сухожилия выпячиваются в образовавшееся отверстие. Основная часть операции выполнена, но заканчивать операцию на этом нельзя — необходимо проверить, насколько радикально она выполнена. Для этого предлагают больному несколько раз согнуть, разогнуть, привести и отвести 1 палец; это позволяет выяснить, насколько полно рассечено ущемляющее кольцо и каков объем движений I пальца. Остается проверить, освобождены ли оба сухожилия и нет ли дополнительных сухожилий, лежащих в собственных каналах. Напомним, что в «норме» после вскрытия I канала должны быть найдены 2 сухожилия. Если в ране определяется I сухожилие, нужно найти и другое, лежащее в собственном канале. Когда обнаружены 2 сухожилия, их следует осторожно приподнять и осмотреть капал в глубине, для выявления возможного дополнительного сухожилия. Если последнее лежит в отдельном канале, то он также рассекается.
О том, можно ли ограничиться рассечением связки или нужно ее частично иссечь, существует два мнения. Иссечение части стенки канала (связки) рекомендуется некоторыми авторами (де Кервен; Нуссбаум — Nussbaum, Винтерштейн и др.) как известная гарантия против послеоперационного рубцового сужения и рецидива заболевания. Другие (Лапидус и Фентои, В. П. Горбунов и др.) считают резекцию сухожилия, так как после резекции края связки расходятся достаточно широко и последующее сдавление сухожилий исключается. Нам кажется, что иссечение участков стенки до 4 мм шириной, как это предлагает Винтерштейн, не только не нужно, но и нежелательно, ибо радикальность операции от этого вряд ли увеличится, но зато возрастает опасность соскальзывания сухожилий, удерживаемых в рассеченном канале как в естественном желобе. Никаких иссечений сухожилий, которые могут быть деформированы, производить не следует. Операция заканчивается снятием кровоостанавливающей манжеты, тщательным гемостазом, обкалыванием раны раствором пенициллина и наложением швов. Рекомендуется зашивать отдельно фасцию, клетчатку и кожу; для погружных лигатур применять рассасывающий материал. Во время наложения швов на подкожную клетчатку и кожу необходимо внимательно следить за тем, чтобы не захватить в узел веточку лучевого нерва. После операции на рану накладывается мягкая повязка, а иммобилизации I пальца не проводится. Предоставление в послеоперационном периоде возможно более ранних движе ний кисти и пальцу является профилактикой сращений. Опыт показывает, что уже через 2—3 дня после операции больные свободно двигают пальцем. Швы снимаются на 8—9 дней после операции, и если нет нагноения, больной на 12—14 день выписывается на работу, но, как правило, не на постоянную, а на облегченную (по профбольничному листу на 1—2 недели). Целесообразно привести некоторые материалы о результатах оперативного лечения. Лапидус и Фентон приводят следующие данные о результатах операции у 159 больных: отличный результат (полное восстановление) — 69 %, хороший результат (небольшая болезненность) — 12,5%, удовлетворительный результат (болезненный рубец) — 9%, плохой результат (выраженные остаточные явления) – 9,5%. Из 38 оперированных нами больных 31 вернулся к своей работе через 4—7 недель после операции, 4 временно перешли на другую работу и 3 из-за стойких болей в рубце и ограничения функции I пальца были переведены на инвалидность.
Примером успешного оперативного лечения после длительного и безрезультатного консервативного лечения может служить следующее наблюдение. В-в В., 35 лет. Работает сколотчиком тары 2 года, до этого 5 лет работал кочегаром. За смену сколачивает 150—170 ящиков. Для сколачивания одного ящика требуется не менее 30 гвоздей, а вбивание гвоздя требует не менее 2 ударов молотком, причем коротким ударом гвоздь фиксируется, а вторым, сильным ударом вгоняется по самую шляпку. В процессе работы яшик приходится поворачивать несколько паз. Иногда гвоздь сгибается, и тогра вытаскивается клещами, иногда требуется дополнительный удар. Таким образом, одних ударов молотком приходится делать около 10000, т. е. в среднем 25 в одну минуту. Через 15 месяцев после начала работы сколотчиком больной почувствовал боли в области шиловидного отростка правого луча, стало трудно удерживать в руке молоток и размахивать им. Через 2 месяца после начала заболевания он начал лечение (иммобилизация, парафинотерапия, повокаиновая блокада, ионофорез с новокаином), одновременно пребывая на больничном листе; после 2 месяцев лечения с освобождением от работы он получил на 2 месяца профбюллетень, продолжая лечение. Непрерывное четырехмесячное лечение не дало заметного улучшения. Через полгода после начала заболевания больному произведена операция рассечения тыльной связки запястья и через месяц после операции он вернулся к работе сколотчика, которую выполняет до настоящего времени, не жалуясь на боли и ограничение движений кисти и пальца. В приведенном случае выздоровление наступило в результате операции, которую следовало произвести значительно раньше. Можно не сомневаться, что чем раньше больные со стилоидитом будут оперироваться и чем совершенней будет техника операции, тем лучше будут результаты ее и меньше будет больных, вынужденных после длительного и безуспешного лечения переходить на инвалидность. – Также рекомендуем “Защелкивающийся палец. Стенозирующий лигаментит кольцевидной связки пальца” Оглавление темы “Лечение стилоидита – болезни де Кервена”:
|
Источник