Перелом челюсти шатаются зубы
При переломе или вывихе костей челюсти первым делом обычно требуется осуществить шинирование челюсти, так как без этого кости не срастутся должным образом, и возможны различные тяжелые осложнения.
Содержание:
Перед шинированием
Сразу после перелома костей челюсти и обращения к врачу делается панорамный снимок, показывающий серьезность перелома и помогают спланировать лечение.
После этого из области перелома удаляются все зубы, так как вернуть им функциональность уже не получится. После удаления обломки челюсти собирают вместе и фиксируют при помощи швов и других инструментов и приспособлений, и уже потом накладывают на челюсти шину, чтобы обеспечить срастающимся костям покой.
Виды шинирования челюсти
Травмы костной ткани челюсти бывают со смещением и без смещения. Для шинирования как верхней, так и нижней челюсти, применяют различные шины, в зависимости от того, насколько тяжел перелом. Существует несколько методов шинирования, которые отличаются по способу фиксации.
Шинирование челюсти
Одностороннее шинирование
Данный тип шинирования применяют, если сломана только одна половинка верхней или нижней челюсти. В этом случае в качестве шины используют медную проволоку, которая крепится на челюсти методом назубного шинирования. Если в месте перелома удалось сохранить зубы, то шину размещают на шейке зубов, объединив с назубной в одну систему.
Двухстороннее шинирование
Шина в этом случае фиксируется на челюсти с двух сторон. Проволока при двухстороннем шинировании используется более жесткая, а чтобы сделать фиксацию еще более надежной на моляры надевают крючки и кольца.
Двухчелюстное шинирование
Такой вид шинирования необходим, если у пациента диагностирован двухсторонний перелом со смещением обломков. Его применяют только в самых тяжелых случаях, когда смещение может сильно нарушить функциональность челюсти.
Если у пациента остались неподвижные зубы, то на них ставят медную проволоку. Если же остались только шатающиеся зубы, то шина ставится в альвеолярную кость, для чего в ней специально сверлятся отверстия. Шины ставятся на обе челюсти, после чего их соединяют между собой резиновыми кольцами, крепящимися на крючки.
Если челюсти жестко скрепить между собой, то человек не сможет сам открыть рот, так что процесс заживления трещин и переломов значительно ускориться, а правильный прикус восстановиться быстрее. Иногда для дополнительной фиксации нижней челюсти пациенту ставят специальную подбородочную пращу, надежно прижимающую подбородок вверх.
Как проходит лечение
Наложение шины – это только самое начало длительного лечения. Если шина одночелюстная, то это еще не так страшно, однако если она установлена на обе челюсти, то не получится даже открыть рот, так что придется питаться только жидкой пищей. А после того, как шина будет снята, челюсть нужно будет долго разрабатывать.
Шинирование челюсти
Чтобы установленные приспособления дали максимальный эффект и лечение прошло как надо, нужно тщательно соблюдать все рекомендации стоматолога и следить за своим питанием.
Сегодня существуют современные аппараты, с помощью которых даже две челюсти можно шинировать, не объединяя их друг с другом. Правда, обычно такие аппараты очень громоздки, непрочны, неудобны, мешают умываться и вообще выглядят ужасно. Поэтому чаще всего люди предпочитают терпеть неудобства от соединенных между собой челюстей.
Дополнить рацион во время шинирования можно белковыми коктейлями дл спортсменов и детскими смесями и пюре.
Правильное питание после шинирования
Существует несколько общих рекомендаций по питанию, которые обязательно нужно выполнять все время, пока вы носите шину:
- Питайтесь через трубочку, причем пища, которую вы употребляете, должна быть кашеобразной
- Полезно будет включить в свой рацион кефиры и различные высококалорийные коктейли
- При ношении двухчелюстной шины категорически запрещено употреблять любые спиртные напитки. Причина кроется в том, что алкоголь может спровоцировать рвоту, которой пациент попросту захлебнется, так как не сможет открыть рот
- Чтобы костные швы как можно быстрее зажили, в пищу нужно употреблять как можно больше продуктов с кальцием. Особенно полезны различные кисломолочные продукты, а также кунжут и грецкие орехи, которые можно мелко перемалывать
- Чтобы пополнять белок в организме, в день нужно есть не меньше 150 граммов чистого мяса, что в шине может быть несколько проблематично. Рекомендуется отваривать индейку или курицу в воде со специями и солью, затем перемалывать сухое мясо в блендере и разводить бульоном
- Вышеописанным способом также готовятся фруктовые смеси, муссы из каш, овощные пюре и другие блюда
- Дополнить рацион во время шинирования можно белковыми коктейлями дл спортсменов и детскими смесями и пюре
Стоит помнить, что после шинирования, скорее всего, вы серьезно потеряете в весе, даже если ваше питание будет полноценным. Это связано с тем, что усвояемость пищи затрудняется. Однако обычно после снятия шин при нормальном питании вес очень быстро восстанавливается, а проблем с пищеварением не возникает.
Шинирование челюсти
Восстановительный период
При таком диагнозе, как перелом челюсти, ткани могут регенерировать достаточно долго. Шины обычно снимают после того, как пройдет минимальный срок сращения костей. Обычно шину нужно носить от трех недель до полутора месяцев, в зависимости от того, насколько сложен перелом.
Перед снятием шины пациенту делают контрольную рентгенографию поврежденной области. Если линия перелома перекрывается выраженной костной мозолью, то шину точно можно снимать. После этого две-три недели длится реабилитация, в течение которой по-прежнему нужно будет есть перетертую мягкую пищу, а также посещать физиопроцедуры для возвращения челюсти подвижности.
Несмотря на все неудобства, связанные с шинированием, этот метод по-прежнему является самым эффективным и действенным способом восстановления функциональности челюсти и широко применяется в челюстно-лицевой хирургии.
Несмотря на все неудобства, связанные с шинированием, этот метод по-прежнему является самым эффективным и действенным способом восстановления функциональности челюсти и широко применяется в челюстно-лицевой хирургии.
Полезная статья?
Сохрани, чтобы не потерять!
Отказ от ответственности: Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Посмотрите стоматологии Москвы
Источник
Когда болит и шатается зуб у взрослого, то это всегда носит патологический характер, и не считается нормой. Почему зубы шатаются во взрослом возрасте?
Есть целый список причин:

- Патологии десен. Воспалительные и инфекционные заболевания ротовой полости – пародонтит, гингивит. Они делают десна слабыми, вызывают кровоточивость. Зубной корень ослабляется и зубы начинают болеть и двигаться.
- Скрытые хронические болезни. Иногда болит и шатается зуб из -за скрытых хронических патологий. Например, при воспалительных процессах в суставах, в том числе челюстных, артрозов, эндокринных нарушений, ослабления сердечно-сосудистой системы, дефиците кальция, опухолях.
- Вынашивание ребенка. Гормональный дисбаланс и уменьшение количества кальция в крови могут привести к расшатыванию моляров и их выпадению.
- Механические повреждения. Удары, царапины и другие повреждения челюстей могут спровоцировать расшатывание. Особенно если в области повреждения развилось воспаление.
Укрепить шатающиеся коренные зубы можно регулярно применяя профилактические средства:

- Периодически проводить чистку от камней и зубного налета.
- Бросить курить.
- Питаться полноценно и правильно.
- Очищать зубы укрепляющими средствами.
- Не запускать воспаление в ротовой полости.
- Пить добавки с кальцием.
Кроме этого, нужно не реже раза в год, проходить стоматологический осмотр.
Если немного шатается зуб
Если только начали шататься зубы, то нужно срочно принимать профилактические меры. Если вы не знайте почему стали шататься зубы, то лучше показаться врачу для контроля.
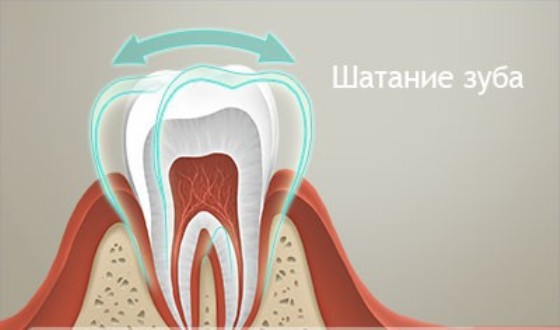 Что делать после осмотра врача:
Что делать после осмотра врача:
- Дважды в день чистить зубы и полоскать рот.
- Провести коррекцию прикуса, если есть деформация.
- Следить за состоянием десен.
- Питаться правильно, включая в рацион овощи, фрукты и продукты богатые фтором и кальцием.
Эти методы помогут укрепить зубы и предотвратить дальнейшее расшатывание.
Часть моляра подвижна
Шататься и выпадать зубы могут и по частям. Когда шатается половина зуба стоматолог делает рентген снимок, чтобы определить задет ли корень или пострадала только внешняя часть коронки. Если корень не поврежден и основание сохранено, то его можно спасти. Верхнюю часть коронки убирают, устанавливая на его место штифт. Затем проводят наращивание. Если штифт поставить нельзя, то ставится полимерная пломба, И на нее ставят коронку. Когда сильно шатается зуб и корень раздроблен, то его удаляют, а на его место ставят искусственную коронку.
Что делать после удара
Ушибы зубов – это закрытые травмы, полученные после сильного механического воздействия. (удара о твердый предмет). При этом зубы остаются на месте, не смещаются, но могут начать двигаться. Особенно уязвимы передние. Если передний зуб шатается после удара нужно срочно обратиться к врачу, чтобы можно было спасти его. Назначают рентген и электроодонтодиагностику. Последний метод диагностики дает возможность увидеть начало развития некроза тканей и убрать отмирающие частицы, чтобы не допустить воспаления.
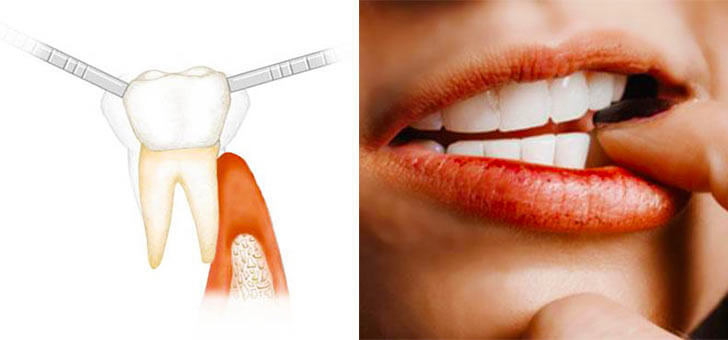 Как правило при ушибе зуба не используют лекарственных средств. Отек десен убирают холодными компрессами, и некоторое время пациент должен подержать жидкую диету, чтобы моляр был в максимальном покое. Иногда, стоматологи практикуют шлифовку режущей кромки зуба и бугры противоположного зуба на нижней челюсти, который задевает больной при пережевывании пищи.
Как правило при ушибе зуба не используют лекарственных средств. Отек десен убирают холодными компрессами, и некоторое время пациент должен подержать жидкую диету, чтобы моляр был в максимальном покое. Иногда, стоматологи практикуют шлифовку режущей кромки зуба и бугры противоположного зуба на нижней челюсти, который задевает больной при пережевывании пищи.
Если шатается коренной
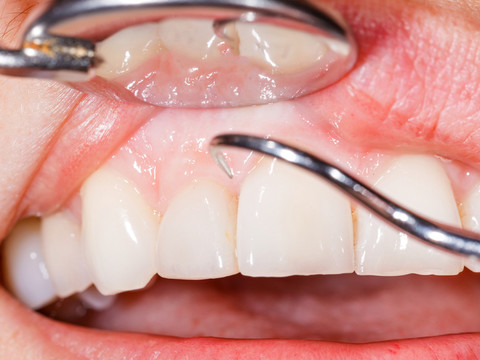 Нередко здоровый зуб начинает резко болеть и расшатываться. Постоянные зубы тоже могут шататься даже если они коренные. Нужно не терпеть, а обратиться к стоматологу. Врач назначает обеззараживающие средства: полоскания хлоргексидином и раствором фурацилина, гелевые аппликации.
Нередко здоровый зуб начинает резко болеть и расшатываться. Постоянные зубы тоже могут шататься даже если они коренные. Нужно не терпеть, а обратиться к стоматологу. Врач назначает обеззараживающие средства: полоскания хлоргексидином и раствором фурацилина, гелевые аппликации.
Если десна воспалены, то назначаются противовоспалительные и регенерирующие препараты. («Трентал», «Олазоль» и пр). Также остановить процесс помогает физиотерапия. Например, вакуумный массаж, дарсонваль, ультразвуковые процедуры.
После купирования воспалительных процессов в ротовой полости стоматолог укрепляет зубы в правильном положении, накладывают временную шину. Если шатается и болит зуб мудрости, то его чаще всего удаляют так как особой роли в жевательном процессе он не играет.
Нижние зубы
Нижние зубы тоже могут начать расшатываться. Тянуть с обращением к врачу не стоит. Ведь они тоже очень подвижны, поэтому более уязвимы. После диагностики назначается медикаментозное лечение или наложение шины, если нижние передние зубы сильно шатаются и могут выпасть.
Передние
Верхние передние зубы очень подвижны, поэтому нередко они начинают шататься. Чтобы выяснить причину этого проводится комплексное обследование, в том числе панорамный снимок ротовой полости. Что делать, если шатается передний коренной зуб?
После определения причин, обязательно проводится полная санация ротовой полости, чтобы уничтожить инфекционных возбудителей. Если обнаружен пародонтоз, то специалист делает специальный массаж на десны, дарсонваль-процедуры. Если обнаружены признаки пародонтита, то обязательно счищают камни и зубной налет, проводят полировку зубов ультразвуковым лучом. Всю поверхность зуба, в том числе шейку полируют щеточкой с применением медицинского лака с содержанием фтора.
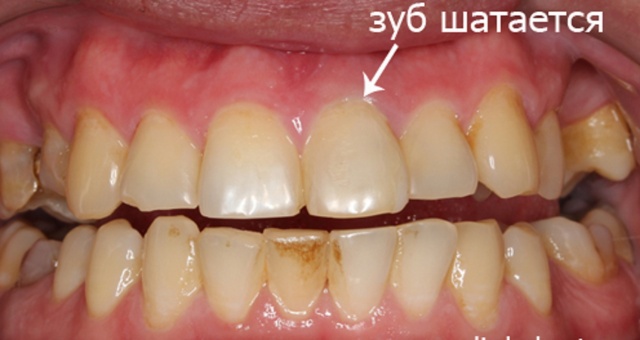 Сложные отложения снимают кюретками, которые проходят под десна, вытаскивая отложения. Также проводится открытый кюретаж, когда десна разрезается, а затем ее снова сшивают. Дополнительно прописывают средства, снимающие воспаление с антисептическим эффектом.
Сложные отложения снимают кюретками, которые проходят под десна, вытаскивая отложения. Также проводится открытый кюретаж, когда десна разрезается, а затем ее снова сшивают. Дополнительно прописывают средства, снимающие воспаление с антисептическим эффектом.
Если верхние передние зубы у взрослого серьезно повреждены или разошлись, то на верхнюю челюсть накладывают шину. В моляре просверливают маленькую дырочку, в которую помещают фиберглас. После чего все закрывают любым композитным веществом, которое отражает лучи света. Таким образом, во время движения передней челюсти моляры не расходятся.
При механической травме, когда сломана часть коронки и зубной корень поврежден, то все обломки удаляют, и на место натурального зуба устанавливают искусственные коронки. Чем раньше пациент обратится к стоматологу с проблемой, тем выше успех лечения. В сложных случаях может потребоваться оперативное вмешательство.
Что делать если шатаются зубы и болят десна
Когда кровоточат и воспаляются десна зубы также могут шататься и даже выпадать. Один из факторов, провоцирующих это состояние – острый или хронический гингивит. Воспалительный процесс провоцирует легкий налет на зубах состоящий из микробных возбудителях или образуются камень на зубах, если плохо ухаживать за полостью рта. Если гингивит не лечить, то микробы проходят глубже в ткани. Развивается пародонтит, когда на деснах образуется гной, шейки зубов обнажаются, появляется постоянная боль.
При периодонтите воспалительный процесс проходит в тканях, от основания зубного корня. Одновременно с этим появляется флюс, десна сильно отекает и болит. Иногда из-за хронического инфицирования на деснах образуются кисты, они проявляются не сразу. При серьезных поражениях образуется гранулема на деснах, при которой бактерии поражают десны и корни зубов. При этом у человека появляется сильный зуд и высокая температура.
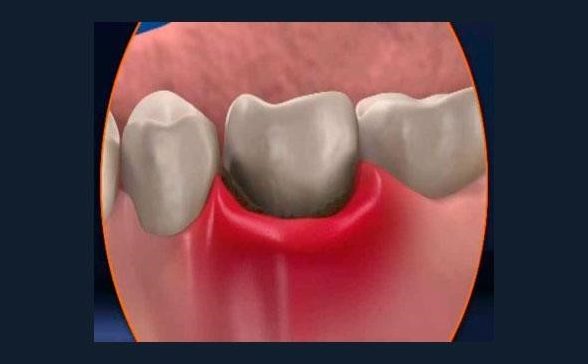 Также десны могут болеть после удаления зубов, установке имплантов, брекетных систем, аппаратов, неправильном лечении зубов.
Также десны могут болеть после удаления зубов, установке имплантов, брекетных систем, аппаратов, неправильном лечении зубов.
Если зубы шатаются в деснах, то нельзя:
- Нажимать пальцем на десну
- Нагревать компрессами, песком, теплыми полосканиями
- Вскрывать нарыв в домашних условиях
- Пить слишком много обезболивающих
В первую очередь, нужно снять болевой синдром таблетками или уколами. Но превышать дозировку нельзя ни в коем случае. Подойдут парацетамол, анальгин, кетанол и другие аналогичные средства. Также можно использовать гели с обезболивающим и охлаждающим эффектом.
Можно полоскать рот «Хлоргексидином» и «Мирамистином». Делать это нужно утром в обед и вечером, чтобы был результат.
Что делать в домашних условиях
Народные средства для укрепления зубов известны очень давно нашим мама и бабушкам. Когда нет возможности обратиться к врачу или в качестве профилактики можно их использовать. В нетрадиционной медицине применяются настои, отвары, примочки на основе трав. Они купируют воспаление, уменьшают боль, десна перестают кровоточить.
Несколько самых эффективных и простых рецептов для укрепления зубов и десен:

- Полоскание со шкуркой баклажана. Овощ очистить от кожуры и высушить ее. Затем истолочь ее ступкой, в блендере или мясорубке. Залить крутым кипятком (200 мл). Оставить на полчаса. Затем всыпать в отвар 1 ч.л. поваренной соли.
- Укрепляющий настой на зверобое. На одну столовую ложку сухого зверобоя – пол литра водки или спирта. Накрыть и оставить в темном месте на семь суток. На 100 мл теплой воды 40 капель настоя. Пить утром, днем и вечером.
- Дубовый укрепляющий отвар. Смешать в равных пропорциях цветы липы и кору дуба. На одну чайную ложку – стакан кипятка. Профильтровать. Пить теплый отвар три-четыре раза в сутки – 1 ст.л.
- Средство из чеснока хорошо укрепляет корни моляров. Нужно продавить чеснок в чеснокодавке или потереть на мелкой терке. Достаточно одного зубчика. К нему добавить 1 ч.л. чайного масла. В смесь влить 200 мл крутого кипятка и оставить минут на двадцать. Процедить через марлю. Полоскать рот утром и вечером в течении двух-трех недель.
Если у ребенка шатается молочный зуб, то это нормально. Ведь постепенно растет новый постоянный зуб, который выталкивает молочный. Процесс начинается с 4-5 лет. Обычно процесс проходит безболезненно, обращаться к стоматологу нужно только если есть воспаление.
 Если молочный зуб сильно шатается, а меняться ему еще рано, то требуется врачебная помощь. После диагностики врач назначает лечение. Если есть воспалительный процесс, то стоматолог чистит и пломбирует зубные каналы. Когда воспалены десна, то назначается мягкая чистка зубов и физиотерапия. Если при подвижности коронок меняется прикус, то устанавливаются крепежные конструкции или шины. Если ни один из методов не помогает или зуб коренной, и продолжает расшатываться, то его вырывают под местным наркозом.
Если молочный зуб сильно шатается, а меняться ему еще рано, то требуется врачебная помощь. После диагностики врач назначает лечение. Если есть воспалительный процесс, то стоматолог чистит и пломбирует зубные каналы. Когда воспалены десна, то назначается мягкая чистка зубов и физиотерапия. Если при подвижности коронок меняется прикус, то устанавливаются крепежные конструкции или шины. Если ни один из методов не помогает или зуб коренной, и продолжает расшатываться, то его вырывают под местным наркозом.
Другие услуги стоматологии
от 2000 руб.
от 2000 руб.
от 12000 руб.
от 36000 руб.
Источник
Дата публикации 3 декабря 2019Обновлено 29 октября 2020
Определение болезни. Причины заболевания
Перелом верхней челюсти – это полное или частичное нарушение анатомической целостности верхней челюсти под действием нагрузки, превышающей её прочность.
Самая частая причина переломов – влияние травмирующих агентов [1][2][3]. На второе место следует поставить хирургические переломы верхней челюсти при проведении операций по нормализации прикуса и изменению пропорций лица [4][5][9][10][11].
Переломы верхней челюсти не настолько частая патология, как переломы нижней челюсти. Это связано в тем, что верхняя челюсть не самая “легкодоступная” для ударов часть лица. Так, видный травматолог П.З. Аржанцев приводит данные статистики: травмы верхней челюсти составляют 3,3 % случаев от всех травм челюстно-лицевой области [6][7][8]. Чаще всего с этой ситуацией сталкиваются молодые мужчины, ведущие активный образ жизни, и спортсмены, занимающиеся контактными единоборствами.
Одной из самых частых причин локализованных переломов верхней челюсти являются бытовые травмы. Основной причиной сочетанных повреждений являются дорожно-транспортные происшествия и катастрофы. Также перелом верхней челюсти может произойти при огнестрельных ранениях, однако в мирное время такие случаи встречаются довольно редко.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы перелома верхней челюсти
Симптомы переломов верхней челюсти определяются характеристиками травмы. Например, возможен отёк и гематомы мягких тканей средней трети лица, боль (в покое и при смыкании зубов), подвижность верхней челюсти и/или верхней челюсти и костей средней зоны лица (зависит от уровня перелома), онемение кожи подглазничных областей, слизистой нёба, слизистой альвеолярного отростка, подкожная эмфизема (скопление воздуха), носовые кровотечения и кровотечения из разрывов слизистой полости рта, деформации средней зоны лица различной выраженности.
В более тяжёлых случаях – симптом “очков” (гематомы вокруг глаз), ликворея (истечение цереброспинальной жидкости из отверстий в твёрдой мозговой оболочке, образовавшихся при переломе основания черепа) [3]. Еще один распространённый симптом – нарушение прикуса: те или иные нарушения прикуса наблюдаются в большинстве случаев переломов верхней челюсти.
Очень часто перелом верхней челюсти сопровождается сотрясением головного мозга. Основными симптомами сотрясения являются: кратковременный эпизод потери сознания, головная боль, головокружение, тошнота, часто возникает рвота, шум в ушах, появляется потливость, нарушается сон. Жизненно важные функции не нарушаются.
Симптомы переломов прогрессируют в первые минуты и часы после травмы. При сочетании перелома верхней челюсти с переломом основания черепа могут отмечаться нарушения обоняния. Ощущение инородного тела в горле – не самый явный симптом – может возникать при значительном смещении верхней челюсти кзади, в сторону носо- и ротоглотки. При таких дислокациях больные чаще жалуются на нарушение проходимости верхних дыхательных путей.
Патогенез перелома верхней челюсти
Чтобы понимать, как ломается верхняя челюсть следует сначала остановиться на её анатомии. Верхняя челюсть (лат. maxilla) – парная кость, которая у взрослого человека представляет собой единую систему. Она имеет две больших полости (верхнечелюстные пазухи) и участвует в формировании ещё трёх полостей – глазницы и полости носа. По своему строению это ажурная, тонкая структура, находящаяся в передне-средней части черепа.
Она соединена с другими костями лицевого скелета и основания черепа: скуловой, лобной, носовой, слёзной, решётчатой, клиновидной, нёбной.
Выделяют так называемые отростки верхней челюсти: скуловой отросток (соединяется со скуловой костью и формирует ширину лица ), лобный отросток (формирует плавность профиля спинки носа и опосредованно участвует в формировании очертаний глазниц), нёбный отросток (формирует твёрдое небо, срастается по средней линии нёбного шва с противоположной верхнечелюстной костью) и альвеолярный отросток (содержит в себе зубы).
Верхняя челюсть представляет собой достаточно прочную структуру, благодаря местам особой прочности – контрфорсам, которые представляют собой костные утолщения. Различают лобно-носовой, альвеолярно-скуловой, крыловидно-нёбный и нёбный контрфорсы. Забегая вперёд, стоит сказать, что при оперативном лечении переломов верхней челюсти эти “линии” используются для надёжной, ригидной фиксации (остеосинтеза) повреждённых костей.
Однако в строении верхней челюсти есть и участки сниженной прочности. Они находятся вдоль швов, соединяющих верхнюю челюсть с другими костями лицевого скелета, а также с костями основания черепа.Таким образом, можно понять, что при чрезмерном механическом воздействии верхняя челюсть чаще всего ломается именно в местах перехода от прочных участков к слабым или просто в слабых местах [4].
По этой причине линия перелома часто проходит не строго по анатомическим границам верхней челюсти, а смещается на соседние, связанные с ней кости. Это объясняет, почему в практике челюстно-лицевых хирургов встречаются не столько переломы самой верхней челюсти, сколько её “выламывание” с фрагментами других костей лица и основания черепа.
Классификация и стадии развития перелома верхней челюсти
Чаще всего переломы классифицируют по Рене Ле Фору. Этот французский хирург систематизировал и описал формирующиеся повреждения костей средней зоны лица экспериментально: на головы свежих человеческих трупов он оказывал разные по направлению и силе воздействия по типу тупой травмы. Именно так и было обнаружено, что большинство линий переломов проходит по трём типам [1]:
- | тип – нижний, или горизонтальный тип, перелом Герена – Ле Фора. Перелом проходит над альвеолярным отростком и нёбным отростком через боковую и переднюю поверхности верхней челюсти, от крыловидных отростков основной кости к краю грушевидного отверстия.
- || тип – средний, или пирамидальный перелом, суборбитальный перелом. Линия перелома проходит через корень носа, внутреннюю стенку глазницы и далее – через нижнеглазничную щель кпереди по нижней стенке глазницы к месту альвеолярно-скулового контрфорса с переломом крыловидных отростков. Проще говоря, верхняя челюсть единым блоком “отсоединяется” от остальных костей средней зоны лица.
- ||| тип – верхний тип (поперечный, суббазальный, он же черепно-лицевое разъединение). Самый грозный вид перелома верхней челюсти, когда происходит отрыв верхней челюсти вместе со скуловыми костями от мозгового черепа. Как правило сочетается с тяжёлыми повреждениями головного мозга [3].
Отличительные признаки каждого типа проявляются по уровню подвижности фрагментов, тяжести состояния больного и данным дополнительных методов исследования (компьютерной томографии).
Помимо классификации Ле Фора существует классификация переломов по Вассмунду, которая отличается лишь отсутствием в линии перелома костей носа. Различают также изолированные переломы отростков, поверхностей и частей верхней челюсти. Однако каждый челюстно-лицевой хирург, занимающийся травматологией, знает, что в жизни всё происходит не совсем так, как написано в книгах. Очень часто верхняя челюсть ломается по другим схемам. Поэтому, готовясь оперировать пациента, хирурги сталкиваются с очень трудоёмкой задачей – им необходимо понять, как собрать этот многооскольчатый “конструктор” с максимальным восстановлением анатомии и функции челюсти через минимальные разрезы с минимальным нарушением кровоснабжения и максимальной стабильностью.
Осложнения перелома верхней челюсти
Все осложнения, связанные с переломами верхней челюсти, можно разделить на ранние и отсроченные.
К ранним осложнениям стоит отнести: кровотечения, развитие подкожной эмфиземы, нарушение прикуса, потерю зубов.
Поздние осложнения переломов более многообразны. Во многом развитие поздних осложнений зависит от характера полученной травмы, уровня перелома и своевременности оказанной помощи. Самыми частыми осложнениями являются:
- формирование посттравматических деформаций средней зоны лица;
- нарушения прикуса;
- несращение переломов челюсти;
- развитие хронических верхнечелюстных синуситов из-за нарушения целостности слизистой пазух и нарушения дренажной функции пазух;
- нарушение носового дыхания;
- формирование стойких невритов (воспаления нервов) подглазничных нервов из-за ущемления рубцово-изменёнными отломками сосудисто-нервных пучков. При этом утрачивается чувствительность кожи подглазничной области, слизистой полости рта и зубов в зоне иннервации подглазничного нерва.
Самым грозным осложнением высокого перелома верхней челюсти сочетанного с переломом черепа является ликворея (истечение цереброспинальной жидкости). Кости основания черепа плотно связаны с твёрдой мозговой оболочкой и при нарушении её целостности требуется серьёзное лечение пациента совместно с нейрохирургами. Истечение ликвора из полости черепа может происходить через слуховые проходы, но чаще – через полость носа [3].
К редким осложнениям следует отнести развитие менингита (воспаления мозговых оболочек) и других внутричерепных воспалительных осложнений.
Однако самыми частыми осложнениями переломов верхней челюсти являются стойкие нарушения прикуса и асимметрии лица – следствие несвоевременного обращения пациентов к врачу и неправильного сращения отломков. Самый эффективный способ борьбы с осложнениями – при получении травмы и особенно при подозрении на перелом верхней челюсти необходимо своевременно обратиться к челюстно-лицевым хирургам или медработникам других специальностей.
Диагностика перелома верхней челюсти
Правильная постановка диагноза базируется на сборе анамнеза, осмотре и рентгенологической картине.
При осмотре может определяться:
- подвижность фрагментов верхней челюсти или всего верхнечелюстного комплекса;
- “ступеньки” из-за смещения костных фрагментов при прощупывании верхней челюсти через кожу;
- нарушение чувствительности кожи подглазничных областей, зубов и слизистой полости рта;
- кровотечение из носа или полости рта;
- нарушения зрения (двоение в глазах);
- нарушения движения глазного яблока;
- “симптом верхнеглазничной щели” при высоких переломах верхней челюсти в сочетании с нарушением целостности глазницы: отсутствие движений глазного яблока, опущение верхнего века, отсутствие чувствительности верхнего века и кожи лба, расширение зрачка;
- экзофтальм (смещение глазного яблока вперёд );
- звуки “потрескивания” в области линии перелома при смыкании зубов;
- нарушение носового дыхания.
Симптоматика переломов костей средней зоны лица многообразна, поэтому для постановки точного диагноза требуется выполнение рентгенологической диагностики. Самым современным и точным методом является компьютерная томография. С её помощью челюстно-лицевой хирург имеет возможность точно определить локализацию линии разъединения костных фрагментов и тип перелома, выбрать наиболее адекватную и малотравматичную тактику лечения [11].
При подозрении на перелом верхней челюсти обязательна консультация невролога, так как в абсолютном большинстве случаев нарушение целостности костей лицевого скелета сопровождается сотрясением головного мозга. При констатации перелома основания черепа пациента обязательно должен осмотреть нейрохирург, офтальмолог, терапевт и иногда лор-специалист. При сочетанных травмах (например при ДТП) привлекаются общие хирурги, травматологи.
Лечение перелома верхней челюсти
При оказании доврачебной помощи пациенту нужно остановить кровотечение, предупредить аспирацию (проникновение в дыхательные пути) крови и рвотных масс. Если нижняя челюсть не пострадала и имеется достаточное количество зубов на обеих челюстях, необходимо наложить пращевидную повязку, прижав нижнюю челюсть к верхней или выполнить иммобилизацию (обездвиживание) жёсткой подбородочной пращой [4].
При рисках нарушения дыхания требуется немедленное введение воздуховода для сохранения проводимости дыхательных путей [1]. Кроме того, необходимо провести обезболивание и быструю транспортировку больного в специализированные медучреждения. Самое важное на этом этапе – сохранить жизнь и здоровье пациента.
Существует множество методов нехирургического лечения переломов верхней челюсти, например, разного типа повязки и наружные фиксации, которые в настоящее время практически не применяются.
Самым частым методом ортопедического лечения переломов является двучелюстное шинирование – наложение на зубные ряды шин-скоб с репозицией отломков и фиксацией прикуса в привычном для больного положении. Этот метод консервативен и малотравматичен, но в ряде случаев не позволяет получить хорошей фиксации фрагментов верхней челюсти, особенно при высоких и сложных переломах. В среднем при переломах верхней челюсти требуется обездвиживание и ограничение жевательной нагрузки на срок 4-5 недель.
Самым современным и адекватным методом лечения на данный момент является остеосинтез (фиксация титановыми накостными конструкциями) переломов верхней челюсти. Это хирургическое вмешательство, выполняемое из внутриротовых разрезов. При таком варианте лечения можно точно сопоставить и зафиксировать фрагменты для создания условий их сращения [7].
При лечении высоких переломов также используется коронарный доступ, который позволяет создать косметичный и широкий доступ к костям всей средней зоны лица и глазницам [5]. Своевременное выполнение остеосинтеза позволяет предотвратить поздние послеоперационные осложнения, облегчить реабилитацию пациента и ускорить сроки выздоровления.
Переломы с грубыми нарушениями целостности верхней челюсти и значительными смещениями отломков в сторону глотки рекомендуется лечить хирургическими методами. Однозначного мнения относительно других видов переломов нет – тактика диктуется состоянием больного и конкретной клинической ситуацией.
Стоит отметить, что очень важно постоянное ношение межчелюстной фиксации для плотного контакта фрагментов и исключения их подвижности, особенно под действием жевательной нагрузки [9]. Также необходимы качественная гигиена полости рта и наблюдение пациента у челюстно-лицевого хирурга
Восстановление после переломов занимает от четырёх до шести недель, в зависимости от характера перелома, особенностей организма пациента и метода лечения.
Пациенты с переломами верхней челюсти на ранних сроках должны питаться жидкой пищей, на самых поздних сроках – мягкой. Приём жёсткой пищи и активное жевание следует ограничить. Остальные рекомендации даются исходя из общесоматических и неврологических нарушений (постельный режим и т. д.).
Прогноз. Профилактика
Прогноз перелома верхней челюсти – относительно благоприятный. Самыми неприятными из осложнений, бесспорно, являются неврологические. Практически всегда эти осложнения связаны с несвоевременным обращением пациента за медицинской помощью или с отсутствием динамического наблюдения за пациентом.
Правильно подобранное и своевременно оказанное лечение, контроль пациентов в динамике – ключ к минимизации осложнений и благоприятной реабилитации пациентов.
Самая лучшая профилактика любых переломов челюстей – сведение к нулю возможных причин возникновения переломов и своевременность обращения пациента к доктору. Возможные осложнения лечения близки по сути к осложнениям самих переломов.
Рекомендация от хирурга: избегать ударов в область челюсти и пристёгиваться в автомобилях – уже на скорости 40 км/ч ударная сила может привести к перелому верхней челюсти.
Источник
