Перелом бугристости дистальной
Закрытые внесуставные переломы фаланг и пястных костей наблюдаются чаще всего в пястных костях (33,4%) и проксимальных фалангах (29,8%), реже в средних — 13,5% и дистальных — 23,3%.
Внесуставные переломы дистальных фаланг захватывают иногда только бугристость. Переломы бугристости бывают оскольчатыми, поперечными, косыми. Дистальная часть ногтевой фаланги свободна от прикрепления сухожилий, поэтому смещение отломков зависит только от насилия, вызвавшего перелом. Ноготь с тыльной стороны, жировая клетчатка с плотными перпендикулярно идущими тяжами с ладонной стороны ограничивают смещение отломков и фиксируют их.
Переломы бугристости начали изучаться с 40-х годов. Впервые у нас разновидности их и исходы описаны в монографии Е. В. Усольцевой (1939). До настоящего времени они считались легкими повреждениями, но отдаленные результаты лечения показывают, что в зависимости от типа строения кости, смещения отломков, а также от специальности пострадавшего они могут стать причиной профессиональной нетрудоспособности (рис. 102).
Реже встречаются поперечные, косые и звездчатые переломы тела дистальной фаланги. Переломы бугристости и тела фаланги часто сопровождаются кровоизлиянием под ноготь. Производя эвакуацию подногтевои гематомы, при наличии к тому показаний не следует забывать, что при этом закрытый перелом превращается в открытый; необходимо предупредить возможность развития инфекции и столбняка.
Рис. 102. Исход лечения с утратой профессиональной трудоспособности. Телеграфист П., 48 лет. Расстройство осязания, болезненность дистальной фаланги.
а — закрытый оскольчатый перелом бугристости дистальной фаланги указательного пальца правой кисти (рентгенограмма в день травмы, ладонный снимок); б — рентгенограмма через 2 года — заживление перелома е образованием множественных лопастей и экзостоза (прямой и боковой снимки).
Классические признаки перелома: ненормальная подвижность и крепитация при этих повреждениях не всегда обнаруживаются и добиваться их не следует.
Лечение внесуставных переломов дистальной фаланги просто и непродолжительно. Сразу после распознавания перелома кожа кисти очищается, как при обработке раны, кольцо необходимо снять, имеющиеся заусеницы, ссадины и царапины обработать.
Сверившись с рентгенограммой, решить — нужно ли накладывать иммобилизацию, в каком объеме; нужно ли освободить пострадавшего от работы. При закрытых переломах редко наблюдается смещение отломков бугристости, требующее репозиции. Е. А. Богданов (1973) отмечает смещение в 5,6% и упоминает об остеосинтезе бугристости при значительном смещении.
Мягкая иммобилизующая повязка накладывается во всех случаях перелома дистальной фаланги. Она не должна быть тугой, стесняющей кровообращение и затрудняющей двия*ения пальца в проксимальном межфаланговом суставе. Тонкая тыльная гипсовая или коллодийная лонгета на палец применяется при переломах со смещением после репозиции до образования мозоли.
Освобождение от работы зависит от профессии пострадавшего и его субъективных ощущений. По нашим данным, 51% больных были нетрудоспособны в среднем по 16 дней, по Е. А. Богданову (1973) от 5,1 до 17,2 дня.
Следует учитывать, что костная мозоль дистальной фаланги рентгенологически определяется иногда через 3—4 мес. В несу ставные переломы средних фаланг редки. Обычно это — поперечные переломы диафиза или эпифиза кости с зубчатой поверхностью, чаще вызываемые прямой травмой. Когда линия перелома проходит дистальнее места прикрепления сухожилия поверхностного сгибателя пальцев, отломки смещаются под углом, открытым к тылу, и давят на сухожилия сгибателей пальца.
Рис. 103. Действие межкостных и червеобразных мышц на смещение отломков проксимальной фаланги.
1 — червеобразная мышца; г — межкостная мышца.
Реже линия перелома проходит проксимальнее места прикрепления сухожилия поверхностного сгибателя пальцев; отломки устанавливаются под углом, открытым к ладони, и вершина угла упирается в сухожилие разгибателя пальцев.
Внесуставные переломы проксимальных фаланг составляют почти треть переломов. Чаще они бывают поперечными, реже косыми или оскольчатыми. При этом переломе угловое смещение отломков выражено сильнее. Проксимальный отломок фиксируется межкостными мышцами в положении сгибания в пястно-фаланговом сочленении, в то время как дистальный под влиянием тонуса червеобразных мышц отклоняется к тылу, образуя угол, открытый к тылу; вершина угла упирается в сухожилия сгибателей пальца. Искривление и ротация дистальной части пальца при этом значительны (рис. 103).
Внесуставные переломы пястных костей — самые частые среди внесуставных. Расположение пястных костей в ряд и малая подвижность их по сравнению с пальцами способствуют одновременному перелому нескольких костей. Среди внесуставных закрытых переломов в большинстве случаев наблюдаются поперечные, косые и спиральные переломы диафиза, реже — шейки пястной кости.
Смещение отломков разнообразное: под углом, открытым к тылу, к ладони, в сторону, по длине и по периферии.
Распознавание закрытых внесуставных переломов затруднений не представляет, так как отмечаются общеизвестные признаки перелома: травма в анамнезе, боль, припухлость, деформация, нарушение функции, ненормальная подвижность, иногда костная крепитация. При смещении отломков под углом, открытым к ладони, иногда заметен выступ на тыле кисти, ограничение сгибания в пястно-фаланговом суставе. При косых переломах отмечается ротация дистального отломка кости. Кроме перечисленных признаков, следует обратить внимание на утолщение и укорочение, вынужденное положение соответствующего пальца и невозможность плотного прилегания кисти и отдельных пальцев к гладкой поверхности (рис. 104), вынужденное отставание и выстояние пальца при сжатии в кулак, западение головки пястной кости при переломе шейки пястной кости (рис. 105). Эти косвенные признаки иногда бывают очень характерными при переломах костей кисти.
Обследование заканчивается рентгенографией в двух проекциях. При скудности клинических признаков и неотчетливой рентгенологической картине более целесообразно предположить перелом и произвести повторное обследование через 7—8 дней, чем отказаться от предположительного диагноза.
Лечение закрытых переломов костей кисти в последнее десятилетие вновь изучается и пересматривается у пас и за рубежом. Метод вытяжения — скелетного и за мягкие ткани — уступает место хирургическому сопоставлению отломков и остеосинтезу.
Разрабатываются способы внутрикостного, чрескостного остеосинтеза, перекрестной фиксации спицами Киршнера, инъекционными иглами, пластмассовыми пластинками, гомотрансплантатами (рис. 106, Ю7), нереактивными нитями в виде моноволокна (нейлон, дакрон и др.). С этой целью разрабатываются специальные направители, проводники, шилья, создаются компрессионнодистракционные аппараты (рис. 108). В. М. Гришин (1966) при переломах фаланг и пястных костей рекомендует свою методику закрытого остеосинтеза — для проведения спицы он использует специальный металлический набор (рис. 109).
Для введения спиц Киршнера при остеосинтезе применяется ручная и электродрель. При остеосинтезе инъекционными иглами они захватываются зажимом Кохера или «пулевыми» щипцами. Одни авторы предварительно проделывают ход шилом, другие избегают этого, применяя более прочные иглы с мандреном для возможности в послеоперационном периоде вводить через них антибиотики.
Интрамедуллярный закрытый остеосинтез затруднителен при оскольчатых, спиральных и других трудно сопоставимых переломах. Кроме того, при этом методе всегда дополнительно травмируется сустав, что часто ведет к реактивному артриту, а наличие спицы — к замедленной консолидации.
Дискуссия о преимуществах интрамедуллярного и чрескостного остеосинтеза и дистракционно-компрессионного метода лечения переломов костей кисти продолжается (В. А. Черпавский с соавт,, 1975; Ю. Г. Шапошников и С. И. Ильенков, 1975, и др.).
В настоящее время состояние вопроса о лечении переломов костей кисти и пальцев позволяет нам повторить один из выводов, сделанных нами еще 1939 году: для лечения переломов фаланг и пястных костей на сегодняшний день нет ни общепринятого метода, ни аппарата, удовлетворяющего хирурга и больного. Продолжает обсуждаться вопрос о необходимости и продолжительности дополнительной фиксации перелома после остеосинтеза отломков. По мере накопления опыта и изучения результатов большинство хирургов рекомендуют подкреплять остеосинтез иммобилизующей повязкой и подходить индивидуально к продолжительности фиксации, учитывая характер повреждений, строение кости, состояние скользящего аппарата кисти, возраст пациента. Средний срок фиксации при переломах фаланг — 20—25 дней, пястных костей — 30—40 дней.
После остеосинтеза необходимо внимательное наблюдение за состоянием кисти — контрольная рентгенограмма в двух проекциях, чтобы подтвердить правильность соотношения отломков, оси пальца, расположения спицы; проверить надежность фиксации, состояние кровообращения и чувствительности.
Рис. 104. Характерное укорочение и неполное прилегание III пальца левой кисти по сравнению с правой при переломе проксимальной фаланги.
Рис. 105. Характерное западение головки при переломе шейки IV пястной кости правой кисти.
Рис. 106. Способы фиксации (схема) отломков при остеосинтезо трапсоссальной металлической спицей.
а — одной; б — двумя параллельными; в — двумя перекрестными; г — в комбинации с внутрикостной.
Рис. 107. Способы фиксации отломков (схема).
a — чрескожный остеосинтез отломка при внутрисуставном переломе; б — интрамедуллярная фиксация инъекционной иглой; в — металлическим стержнем; г — скобами.
Рис. 108. Дистракционно-компрессионные аппараты для лечения переломов трубчатых костей кисти.
а — Волкова — Оганесяна; б — Матева.
Рис. 109. Металлическая ручка с шильями для закрытого внутрикостного остеосинтеза при переломах пястных костей и фаланг (В. М. Гришин, 1966).
Если больной уходит домой, то следует инструктировать его о необходимости возвышенного положения руки, дать указание о следующем посещении и назначить обезболивающие легкие снотворные средства. Все авторы отмечают, что чем плотнее осуществлены сопоставление и фиксация отломков, тем короче срок заживления перелома и лучше анатомические и функциональные исходы.
В повседневной практике метод остеосинтеза переломов костей кисти и пальцев не нашел широкого распространения вне специальных отделений хирургии кисти, вне травматологических пунктов и поликлиник, консультируемых специалистами.
Консервативное лечение остается основным методом. По данным Van Wetter (1973), 88% свежих переломов кисти лечатся бескровно, 9,5% — иммобилизацией спицей, чаще без разреза, 2% — остеосинтезом, 0,5% — путем вытяжения. В основе консервативного метода лечения переломов кисти лежат сейчас следующие требования: 1) точное сопоставление отломков и строгая фиксация; 2) иммобилизация необременительной гипсовой повязкой в функциональном положении с конвергенцией кончиков пальцев на шиловидный отросток лучевой кости; 3) фиксация большого пальца в положении оппозиции; 4) свобода движения всех неповрежденных пальцев; 5) наблюдение за кровообращением — борьба с отеком; 6) ранние, прогрессирующие и продолжительные занятия лечебной гимнастикой; 7) при неудавшейся репозиции, фиксации или вторичном смещении своевременное направление в специальное отделение.
Большинство хирургов для иммобилизации переломов фаланг, пястных костей и костей запястья продолжают пользоваться гипсовыми лонгетами, накладываемыми с ладонной, реже с тыльной поверхности, укрепляемыми на кисти или предплечье (рис. 110).
В 1939 году, учтя наблюдавшиеся при иммобилизации осложнения, мы начали фиксировать переломы фаланг наложенными с тыла и ладони короткими, тонкими, узкими гипсовыми полосами, укрепляя их еще до затвердевания ходами мягкого бинта. Такая повязка не обременяет пациента, боль утихает скорее, кровоизлияние рассасывается раньше, объем активных движений нарастает в более короткий срок, чем при массивной гипсовой лонгете. Но не следует полагать зазорным применять сейчас и вытяжение по методу Белера; в отдельных случаях у хирургов, освоивших этот метод, оно дает хорошие результаты.
Рис. 110. Иммобилизующие повязки при переломах фаланг и пястных костей.
а — тыльная металлическая шина с прокладкой, укрепляемая гипсовым бинтом на кисти и пластырем на пальце; б — ладонная шина, укрепляемая гипсовой повязкой (по Белеру); в — фиксация кисти при переломе пястных костей без смещения с помощью дренажных трубок и пластыря.
Аппараты для вытяжения продолжают изобретаться и совершенствоваться у нас и за рубежом.
На основании изложенных выше клинических и рентгенологических данных в отношении каждого конкретного случая перелома костей кисти следует различать, является перелом «устойчивым» или «неустойчивым». К первой группе относятся: неполные, сколоченные, легко сопоставляемые переломы, не имеющие тенденции к вторичному смещению. Существенным отличием этих повреждений является сохранение равновесия между мышцами кисти. В отличие от этого «неустойчивые» переломы характеризуются тенденцией отломков к смещению с нарушением мышечного равновесия (рис. 111). Это — полные спиральные, поперечные, косые переломы со смещением, с трудно сопоставляемыми и удерживаемыми отломками кости. Они составляют, по данным литературы, около 5%, по нашим данным — 6,8%.
Основное внимание в лечении «устойчивых» переломов должно уделяться восстановлению утраченных функций. Предварительно необходимо обезболить и устранить, если есть, деформацию и наложить необременяющую иммобилизацию на 3—4 нед. Гипсовая лонгета, клеоловая или липкопластырная повязка или же металлическая шина должна охватывать только поврежденный луч кисти, не мешая движениям неповрежденных пальцев. Отказ от иммобилизации при этих переломах необоснован и нецелесообразен (Е. В. Усольцева, 1939, 1961; Уотсон-Джонс, 1972, и др.).
Рис. 111. Схема перелома диафиза проксимальной фаланги при «устойчивом» (а) и «неустойчивом» (б) характере смещения отломков.
Надежная фиксация перелома успокаивает боль, движения свободными пальцами становятся безболезненными, что предупреждает их тугоподвижность. Консервативный метод лечения закрытых переломов пястных костей и фаланг кисти остается основным. Открытое сопоставление отломков показано при «неустойчивых» переломах тогда, когда не удается устранить смещение или удержать отломки в правильном положении.
Переломы шейки пястных костей часто представляют трудности сопоставления и удержания отломков. Они склонны и к вторичному смещению, деформации и ограничению подвижности пястнофаланговых суставов при заживлении с неустраненным смещением.
При переломе шейки головка пястной кости отклоняется к ладони и образуется угловое искривление к тылу. Лучшим методом репозиции является сгибание пястно-фалангового сустава до прямого угла, отдавливание головки пястной кости к тылу и давление по оси фаланги. В таком положении после репозиции и удерживаются отломки узкой тыльной гипсовой лонгетой 3 нед. При неудавшейся репозиции производится интрамедуллярная фиксация отломков спицей через головку в проксимальном направлении. Занятия лечебной гимнастикой начинаются, как только прекратится боль и когда хирург убедится в правильном сопоставлении и прочном удержании отломков.
По нашим данным, при внесуставных закрытых переломах фаланг и пястных костей со смещением отломков иммобилизующей повязкой удалось сопоставить и удержать отломки в 62,1%, различными методами вытяжения — в 25%, остеосинтезом — в 3,8%, сведения не точны — в 9,1%.
Закрытые внесуставные переломы пястных костей и фаланг пальцев правильно распознаны в 90,2%, неправильно — в 9,8%. Средняя продолжительность лечения колеблется от 20 до 30 дней.
Примерно 80% пострадавших, заканчивая лечение, возвращаются к своей работе, 10—15% — меняют специальность, сохраняя трудоспособность, и около 5% , часто в сочетании с общими болезнями, получают инвалидность.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Источник
Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
Переломы дистального отдела бедра представляют собой нетипичные повреждения. По локализации их можно разделить на четыре типа. Надмыщелковые переломы I типа захватывают зону между мыщелками бедра и соединения метафиза с диафизом. Они являются внесуставными и не связаны с повреждением коленного сустава. Остальные типы относятся к внутрисуставным и включают мыщелковые, межмыщелковые и эпифизарные переломы. Мышцы, окружающие дистальный отдел бедра, при переломе вызывают смещение костных фрагментов.
Четырехглавая мышца бедра простирается по передней поверхности бедра и прикрепляется к бугристости большеберцовой кости. После перелома бедра в дистальном отделе эта мышца стремится сместить большеберцовую кость и дистальный фрагмент бедренной кости в передневерхнем направлении.
Сгибатели бедра располагаются по задней поверхности большеберцовой кости и крепятся на ее задневерхней поверхности. Они стремятся сместить большеберцовую кость и дистальный фрагмент бедренной кости кзади и вверх.
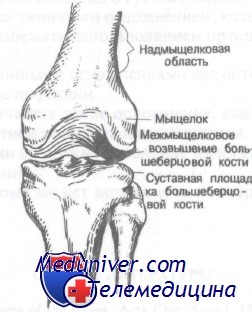
Передняя проекция коленного сустава. Обратите внимание на надмыщелки и мыщелки бедра
Икроножная и камбаловидная мышцы прикрепляются к задней поверхности дистального отдела бедра и после перелома приводят к смещению фрагмента вниз. Типичным комбинированным эффектом действия этих мышц является смещение дистального отломка кзади и вверх. Важно учитывать непосредственную близость к дистальному отделу бедра подколенной артерии и вены, проходящих вместе с большеберцовым и общим малоберцовым нервами.
Эпифизеолизы дистального отдела бедра являются нетипичными, но серьезными повреждениями, которые обычны у детей старше 10-летнего возраста. У детей 65% роста конечности в длину происходит за счет костей, составляющих коленный сустав, и особенно за счет дистального эпифиза бедра. Несмотря на анатомически точную репозицию в 25% случаев повреждений II типа по классификации Salter происходит укорочение конечности. Повреждения II типа по Salter являются наиболее частыми из повреждений эпифиза и имеют плохой прогноз в отличие от обычно хороших прогнозов при переломах I и II типа других суставов.
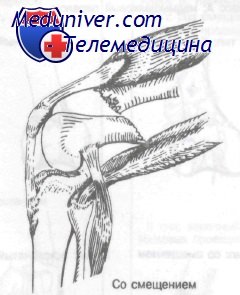
Типичное смещение при надмыщелковых переломах дистального отдела бедра, вызванное тягой сгибателей бедра и четырехглавой мышцы в одном направлении и тягой икроножной мышцы за дистальный фрагмент, что приводит к заднему угловому и поперечному смещению
Переломы бедра классифицируют по четырем типам:
Класс А: надмыщелковые переломы.
Класс Б: межмыщелковые переломы.
Класс В: переломы мыщелков.
Класс Г: переломы дистального эпифиза, или эпифизеолизы бедра.
Большинство переломов этого типа — результат прямой травмы или воздействия компонента прямой силы. Типичные случаи возникновения этих механизмов наблюдаются при дорожных происшествиях или падении. Переломы мыщелков обычно являются следствием комбинации чрезмерного отведения или приведения с прямой травмой. Эпифизеолизы дистального отдела бедренной кости, как правило, возникают при ударе по внутренней или наружной стороне, что чаще приводит к перелому более слабого эпифиза, чем метафиза. Другой характерный механизм заключается в переразгибании и скручивании колена.
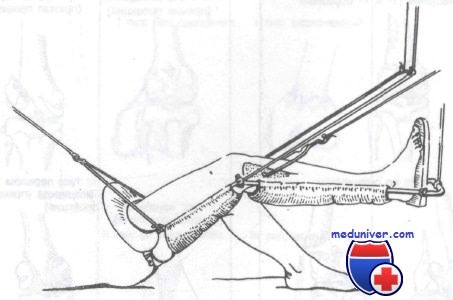
Скелетное вытяжение за проксимальный отдел большеберцовой кости
У больного с переломом дистального отдела бедра могут отмечаться боль, припухлость и деформация поврежденной конечности. В подколенной ямке при пальпации можно определить крепитацию или костные фрагменты. Надмыщелковые переломы со смещением обычно проявляются укорочением и наружной ротацией диафиза бедра. Важно, чтобы при первичном обследовании больного был исследован и документирован неврологический статус поврежденной конечности. Неврологические нарушения встречаются нечасто, но, если они есть и некорригированы, последствия могут быть самые неблагоприятные.
Должно быть исследовано пространство кожи между I и II пальцами ноги, иннервируемое глубокой ветвью малоберцового нерва. Надлежит проверить дистальныи пульс и документировать его наличие. Несмотря на повреждение артерии, может сохраняться наполнение капилляров вследствие хорошего коллатерального кровообращения. Тщательно исследуйте подколенное пространство на наличие пульсирующей гематомы, указывающей на повреждение артерии.
Для выявления этого перелома обычно достаточно снимков в прямой и боковой проекциях. Следует сделать рентгенограммы всего бедра и тазобедренного сустава. Для точной диагностики незначительных переломов мыщелков могут потребоваться косые, тангенциальные и сравнительные проекции. Снимки в сравнительных проекциях следует делать у всех детей в возрасте до 10 лет. Эпифизеолизы дистального эпифиза могут потребовать снимков при варусной и вальгусной нагрузке для дифференциации повреждений связок от повреждений эпифиза.
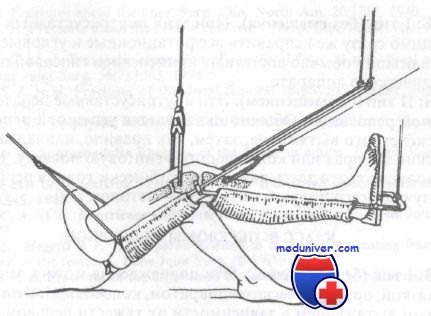
Скелетное вытяжение двумя спицами. Первая спица проведена через проксимальный отдел большеберцовой кости, вторая — дистальнее места перелома через дистальный отдел бедренной кости
Переломы дистального отдела бедренной кости могут сочетаться с:
1) сопутствующим переломом или вывихом бедра на этой же стороне;
2) повреждением сосудов;
3) повреждением малоберцового нерва;
4) повреждением четырехглавой мышцы бедра.
Лечение перелома дистального отдела бедра
Оказываемая неотложная помощь включает иммобилизацию, назначение анальгетиков и срочное направление к ортопеду. Лечение этих переломов варьируется от открытой репозиции с внутренней фиксацией до иммобилизации гипсовой повязкой в зависимости от типа перелома, степени смещения и успеха закрытой репозиции. Переломы сосмещением могут быть репонированы хирургически или с помощью скелетного вытяжения.
После репозиции методом скелетного вытяжения многие авторы предпочитают применять для иммобилизации шарнирный ортопедический аппарат, поскольку он не препятствует раннему началу ходьбы и разработке коленного сустава. Сравнительно новым методом лечения переломов области коленного сустава является иммобилизация в шарнирном ортопедическом аппарате. Последний объединяет преимущества неоперативного лечения и раннего начала движений.
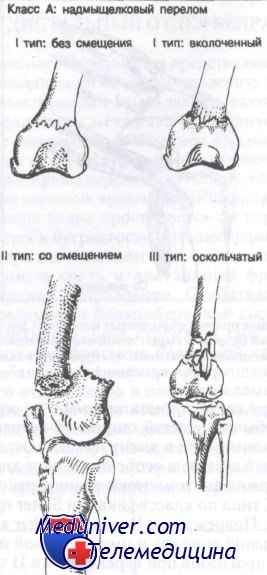
Класс А: надмыщелковые переломы бедренной кости
Класс А: I тип (без смещения). Большинство хирургов предпочитают иммобилизацию этих переломов ортопедическим аппаратом.
Класс А: II тип (со смещением). Как правило, вначале эти переломы лечат скелетным вытяжением. После репозиции рекомендована иммобилизация гипсовым корсетом.
Класс А: III тип (оскольчатые). Лечение варьируется от открытой репозиции и внутренней фиксации до скелетного вытяжения в зависимости от степени повреждения кости.
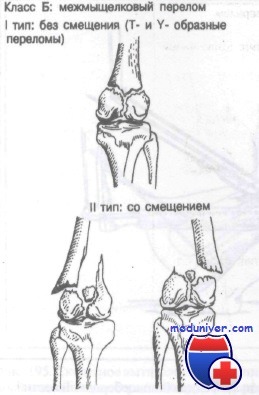
Класс Б: межмыщелковые переломы бедренной кости
Класс Б: I тип (без смещения). При этих внутрисуставных переломах необходимо сразу же исправить все ротационные и угловые смещения. Иммобилизации обычно достигают применением гипсовой повязки или ортопедического аппарата.
Класс Б: II тип (со смещением). Эти внутрисуставные переломы требуют точной репозиции. Обычно оказывается успешной репозиция методом скелетного вытяжения, затем, как правило, накладывают ортопедический аппарат или колосовидную гипсовую повязку. Многие хирурги полагают, что здесь важна анатомически точная репозиция, которую лучше всего получить открытым методом.
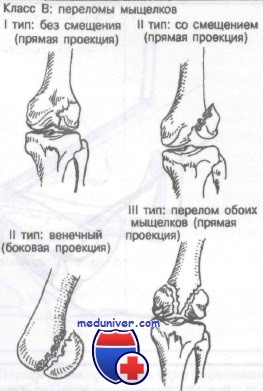
Класс В: переломы мыщелков бедренной кости
Класс В: I тип (без смещения). Эти повреждения можно лечить гипсовой повязкой, ортопедическим аппаратом, колосовидной повязкой или скелетным вытяжением в зависимости от тяжести перелома и выбора хирурга.
Класс В: II тип (со смещением). Рекомендуемым методом лечения является открытая репозиция с внутренней фиксацией.
Класс В: III тип (оба мыщелка). Рекомендуется открытая репозиция с внутренней фиксацией.
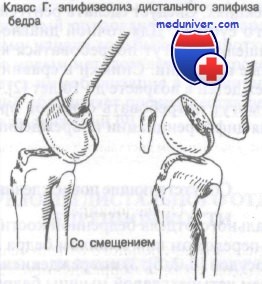
Класс Г: переломы дистального эпифиза бедренной кости
Более трети (36%) этих переломов проявляются варусной или вальгусной деформацией конечности до угла 5° и более. При внутреннем или наружном смещении лечение представляет более трудную задачу, чем при переднем или заднем. Переломы со смещением обычно требуют ручной репозиции под общей анестезией с последующим скелетным вытяжением.
Осложнения переломов дистального отдела бедренной кости
Переломы дистального отдела бедренной кости сочетаются с несколькими серьезными осложнениями.
1. Лечение этих переломов может осложниться развитием тромбофлебита или жировой эмболии.
2. Неполная репозиция или вторичное смещение отломков могут обусловить замедленное или неправильное сращение.
3. При внутрисуставных переломах может развиться спаечный процесс в суставе, в четырехглавой мышце бедра с развитием контрактуры или фронтальная угловая деформация.
4. Внутрисуставные переломы могут осложниться развитием артрита.
5. Эпифизеолизы бедренной кости часто приводят к нарушению роста поврежденной конечности.
– Также рекомендуем “Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение”
Оглавление темы “Переломы бедра, костей голени”:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
