Перелом большого пальца ноги снимок фото
Травматические повреждения ног встречаются наиболее часто среди всех травм. При этом на первом месте находятся переломы пальцев, связанные с непосредственным физическим воздействием на кости.
Знание основных симптомов переломов больших пальцев на ногах позволяет пациентам своевременно обращаться за профессиональной медицинской помощью при первых признаках травмы. Подобный подход обеспечивает своевременное начало терапии при ее высокой эффективности, предупреждая развитие нежелательных последствий. Разберемся, что же делать с перелом пальца ноги.
Основные причины
Возникновение перелома ногтевой фаланги большого пальца ноги возникает в результате воздействия на кость физической силы, приводящей к нарушению целостности костной структуры. Подобные травматические повреждения встречаются в любом возрасте, однако, наиболее часто данные травмы отмечаются у пожилых людей и у детей, в связи с пониженной прочностью костной ткани.
Травматологи выделяют следующие причины нарушения целостности фаланг большого пальца:
- прямой удар пальцем о твердый предмет, например, угол мебели, камень и пр.;
- интенсивные занятия спортом, приводящие к образованию микротравм и риском последующего краевого перелома большого пальца ноги;
- внешнее компрессионное давление значительной силы;
- удары тяжелыми предметами по стопе;
- вывихи и подвывихи в суставах стопы.
Указанные воздействия приводят к нарушению целостности костной ткани и развитию характерных клинических проявлений переломов больших пальцев на стопе.
Подходы к классификации
Терапия травматических повреждений большого пальца зависит от типа повреждающего воздействия, а также тяжести состояния больного. Помимо этого, в клинической практике используется несколько классификаций переломов, определяющих терапевтическую тактику:
- в зависимости от состояния кожных покровов, травмы делят на открытые и закрытые. При открытых переломах высок риск присоединения бактериальной инфекции;
- при сдвиге костных фрагментов относительно оси кости, говорят о переломе со смещением. Если сдвига не наблюдается, то травма без смещения;
- при диагностике доктора обязательно выявляют фалангу большого пальца, которая подверглась травмированию. На основании этого, выделяют переломы ногтевой или основной фаланги.
Определение вида травмы необходимо для подбора адекватного лечения. Например, если у больного наблюдается открытый перелом, то терапия в обязательном порядке включает антибактериальные препараты для предупреждения развития гнойной инфекции, заражения.
Клинические проявления
Говоря о признаках перелома большого пальца, важно помнить, что подобная травма может сочетать в себе дополнительные повреждения костей и суставов стопы, что может привести к появлению дополнительных симптомов.
При травме фаланг, у больного отмечаются следующие клинические проявления:
- болевые ощущения в области пальца или всей стопы, что определяется характером повреждающего воздействия. Боль, как правило, носит острый характер и сопровождается чувством пульсации в поврежденном пальце;
- в результате воздействия внешних сил (удары твердыми предметами, спотыкание о камень и пр.) образуется кровоподтек, связанный с нарушением целостности микроциркуляторного русла;
- палец деформирован и занимает неестественное положение, что отчетливо видно на фото стопы и при внешнем осмотре ноги;
- в области перелома мягкие ткани отекают, что приводит к увеличению размеров пальца;
- если перелом носит открытый характер, то видна открытая рана с видимыми фрагментами кости.
Подобные симптомы позволяют легко заподозрить травму. Доктора хорошо знают, как отличить перелом от ушиба пальца ноги, так как последнее состояние характеризуется отличиями в клинических проявлениях.
При ушибе болевой синдром проходит самостоятельно в течение одного или нескольких часов. При этом никогда не наблюдается деформации пальца, так как целостность костей не нарушена.
Следует отметить, что при формировании трещины в костной структуре, ее также относят к перелому, не смотря на незначительные жалобы со стороны пациента. Для выявления подобных травм, все пациенты должны обследоваться в лечебном учреждении с использованием рентгенографии.
Диагностические мероприятия
Отвечая на вопросы пациентов, как распознать перелом и какие методы следует использовать для его лечения, необходимо отметить, что диагностикой и терапией всегда должны заниматься врачи в лечебных учреждениях. При первых проявлениях травмы, необходимо сразу же обратиться в травмпункт.
Перелом основной фаланги 1 пальца стопы или ногтевой его части, выявляется по следующему алгоритму:
- врач-травматолог собирает анамнез заболевания и имеющиеся жалобы, узнает подробности получения травмы;
- при внешнем осмотре выявляется припухлость пальца, усиление болевого синдрома при пальпации, кровоподтек. При переломах со смещениями, палец деформирован и находится в неестественном положении;
- всем больным должно назначаться рентгенологическое исследование, при котором выявляется нарушение целостности фаланг пальца, смещение костных фрагментов, а также формирование отдельных осколков кости.
Постановка клинического диагноза осуществляется только лечащим врачом, на основании данных рентгенограммы и внешнего осмотра. В тяжелых диагностических случаях, пациенту может быть проведена компьютерная томография, позволяющая получить более детализированное изображение костных структур.
Оказание первой помощи
Получение травмы пальца в бытовых условиях или при рабочей деятельности требует оказания первой помощи, позволяющей предупредить развитие осложнений. Пациента следует транспортировать в травмпункт или вызвать скорую медицинскую помощь.
При этом ноге следует придать возвышенное положение, что позволяет снизить выраженность отечного синдрома. Помимо этого, в область травмированного пальца помещается лед или любой холодный предмет.
При выраженных болевых ощущениях, пациенту следует принять любой обезболивающий препарат – Кеторолак, Найз, Анальгин и пр. Если имеется открытая рана, то ее следует промыть раствором Хлоргексидина или любого другого антисептика.
На стопу при транспортировке в больницу накладывают шину, в качестве которой можно использовать картон или любой другой твердый предмет.
Эффективная терапия
Выбор конкретного типа лечения перелома большого пальца ноги без гипса или с ним осуществляется лечащим врачом. Основным методом терапии, является проведение хирургических вмешательств, которые могут носить открытый или закрытый характер, в зависимости от имеющихся у пациента показаний и противопоказаний.
В отсутствии смещения костных фрагментов, пациенту накладывается гипсовая лонгета, покрывающая нижнюю поверхность стопы и заднюю поверхность голени. Подобная иммобилизация исключает движения в пальцах и обеспечивает условия для восстановления целостности костной ткани.
Однако если у больного имеется смещение частей кости, то перед иммобилизацией требуется выполнить репозицию, то есть восстановить нормальное положение костных частей относительно друг друга.
Проведение закрытой репозиции
При выявлении на рентгенограмме признаков смещения костных фрагментов, больному выполняют закрытую репозицию при использовании местного обезболивания.
Метод очень простой. Врач-травматолог после пальпации и на основании данных рентгенологического исследования определяет положение костных фрагментов, после чего, мануально устанавливает их в правильное анатомическое положение.
Скелетное вытяжение
При выраженном смещении костных фрагментов, возможно проведение скелетного вытяжения. Метод заключается в том, что через ногтевую фалангу пальца проводят небольшую металлическую спицу, к которой подвешивают груз.
Под действием груза, костные фрагменты принимают свое нормальное положение. После этого, пациенту проводят иммобилизацию стопы.
Открытые методы
При необходимости использования конструкций для остеосинтеза, например, пластин или спиц, доктора выполняют открытую репозицию. В этом случае, в области перелома осуществляется разрез кожи и мягких тканей, после чего врач получает возможность напрямую сопоставить костные фрагменты и закрепить их с помощью металлических изделий.
Помимо хирургических методов лечения, пациенту могут назначать обезболивающие средства (Кеторол, Нимесулид и пр.) для устранения болевых ощущений после травмы и в послеоперационном периоде.
Если наблюдается открытый перелом с риском инфицирования, то терапия обязательно включает в себя антибактериальные средства широкого спектра действия – Амоксиклав, Азитромицин и препараты цефалоспоринового ряда.
Реабилитационный период
Восстановление целостности костной ткани и двигательной активности человека возможно при проведении реабилитационных мероприятий, включающих в себя следующие подходы:
- физиотерапевтические подходы, в том числе, использование согревающих процедур, магнитотерапии, лекарственного электрофореза и фонофореза;
- лечебный массаж стоп и занятия ЛФК;
- коррекция диеты с употреблением в пищу большого количества продуктов, богатых белками, микроэлементами и витаминами.
При правильной реабилитации, сращение костных фрагментов наблюдается через 2-3 недели. Пациент при этом возвращается к нормальной жизнедеятельности и полностью восстанавливает объем движений в стопе.
Возможные осложнения
Переломы большого пальца ноги при правильном лечении проходят без каких-либо последствий для пациента. Однако при попытках самолечения, возможно неправильное сращение костных фрагментов или формирование ложного сустава.
Подобные состояния не приводят к возникновению выраженных симптомов, сопровождаясь чувством дискомфорта или хронической болью в стопе.
Заключение
Травматические повреждения первого пальца стопы характеризуется возникновением у пациента выраженной боли, а также отеком мягких тканей.
При получении травмы, человеку необходимо обратиться в травмпункт, где ему будет проведена рентгенограмма и назначено эффективное лечение.
Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Источник
Дата публикации: 18 сентября 2020
Прелом большого пальца на ноге – это достаточно распространенная травма, которую человек может получить при занятии спортом, на работе, прогулке и даже дома. Болевые ощущения отличаются от степени тяжести повреждения и её размерах. Например, если мы говорим о переломе только одной ногтевой фаланги, то её достаточно легко не заметить или даже перепутать с обычном ушибом. И именно из-за последнего, лёгкий перелом может привести к достаточно серьезным последствиям и неправильному срастанию. Мы настоятельно рекомендуем, после сильного удара или травмы – как можно обратиться в медицинский центр, что бы исключить перелом или начать его незамедлительное лечение.
Признаки перелома пальцев ног
В зависимости от локализации и тяжести перелома, симптомы могут сильно разниться. При трещине фаланги боль практически не ощущается, а пострадавший может даже не догадываться о проблеме, очень часто кость зарастает без гипса и фиксации. При переломе первой фаланги пальца ощущается сильная, ноющая боль.
При переломе пальцев ног общая симптоматика выглядит следующим образом:
- образуется гематома в месте перелома;
- возможно кровоизлияние;
- кожа становится темно-синего цвета, вокруг поврежденной кости кожа набухает;
- сильная и резкая боль при любой попытке прикоснуться или пошевелить пальцем;
- неестественная подвижность поврежденного пальца;
- невозможность опереться на больную ногу;
- неподвижность или частично ограниченное движение пальца;
- повышенная температура и покраснение в месте локализации;
- при осколочном переломе возможно укорачивание пальца;
- при открытом переломе рана с костными обломками;
- выраженное подергивание или пульсирование пальца.
При физическом осмотре, хруст костных фрагментов наблюдается в случае, если с момента получения травмы прошло мало времени. Хруст – это результат трения сломленных косточек друг о друга. Переломы пальца сочетаются с повреждением связочного аппарата, растяжением и вывихами фаланговых суставов.
Как можно отличить возможный ушиб от перелома
Определить ушиб или перелом, можно по нескольким параметрам:
- Особенности болевого синдрома.
- Движение пальца.
- Цвет кожи в месте отечности (ушиба).
- Наличие кровоизлияния.
- Форма фаланги.
Клиническая картина при ушибе пальца выглядит следующим образом:
- У пострадавшего возникает резкая боль, которая со временем начинает утихать. Характер боли «ноющий». С помощью холодного компресса можно ускорить процесс снятия болевых симптомов.
- При ушибе палец не деформируется. Сразу после ушиба, все движения сопровождаются резкой болью (возможна пульсация), по мере утихания болевых ощущений, постепенно восстанавливается двигательная активность пальца.
- В зависимости от характера ушиба, цвет кожи в месте локализации повреждения может быть темно-красным, розовым, бледно-розовым. Отечность может проявиться сразу, спустя сутки или вообще не проявить себя. Кровь на месте ушиба растекается диффузно (рассеяно), может появиться синяк.
Как диагностировать перелом пальца
- При пальпации боль резко усиливается и не проходит в течении длительного времени (час-два).
- При переломе ощущается резкая боль, которая может отдавать в ближайшие отделы стопы. Деформация фаланги, неестественное положение пальца. Вздутие и сильная (острая) пульсация в месте перелома.
- При переломе, пострадавший не может пошевелить поврежденным пальцем. При любой попытке встать на больную ногу, больной испытывает острую боль. Чтобы облегчить болевые симптомы, пострадавший палец фиксируется в одном положении.
- Под ногтем образуются кровоизлияния, появляется гематома и отек, кожа становится синюшного цвета.
Первая помощь при переломе пальца
При симптомах, указывающих на возможный перелом, прежде всего не нужно паниковать. В первую очередь следует вызвать неотложную скорую помощь. До приезда медиком, все усилия пострадавшего должны быть направлены на остановку кровотечения (при открытом переломе), фиксацию конечности и обезболивание места повреждения. Чтобы предотвратить негативные последствия, необходимо соблюдать следующие правила:
- даже при отсутствии выраженных симптомов, нельзя отказываться от консультации лечащего врача;
- фиксация конечности – это один из главных этапов эффективного лечения;
- сломанный палец не должен касаться посторонних предметов;
- переломы без смещения можно не фиксировать до приезда скорой;
- болевой синдром снять можно с помощью нимесила, анальгина и ибупрофена;
- холодный компресс – еще один эффективный способ снять болевой синдром.
Важно заметить, что при прикладывании пакета со льдом, держать компресс нужно не более 10 минут, чтобы не допустить возможного обморожения. Повторная процедура возможна после 3-4 минут перерыва. Даже при подозрениях на перелом, специалисты рекомендуют незамедлительно обращаться в специализированное медицинское учреждение за квалифицированной помощью.
Методы лечения перелома пальца
| Название | Описание |
| Закрытая репозиция | Данный метод используется при закрытом переломе и при отсутствии смещения. На поврежденный палец наносятся антисептические средства, после чего, врач механическим воздействием (вытягиванием) возвращает палец в нормальное положение. Значительным недостатком данного метода, можно назвать необходимость повтора данной процедуры. |
| Скелетное вытяжение | Данный метод применяется при переломе со смещением. Для данной процедуры необходима металлическая спица, которая проводится через палец с небольшим грузом, который позволяет находится костям в нормальным положении. По окончании процедуры, врач осуществляет иммобилизацию. |
| Открытые методы | Хирург проводит остеосинтез. Закрепляет обломки кости специальными металлическими элементами. Сломанные части кости соединяются, восстанавливается ее правильная форма. Открытая репозиция проводится при всех открытых и многооскольчатых закрытых переломах. Операция также позволяет устранить осложнения, возникшие на фоне проведенного лечения. |
| Хирургическое вмешательство | Операция показана пациентам, у которых открытый перелом большого пальца на ноге или в случае дробления фаланги. В ходе хирургического вмешательства врач восстанавливает физиологическое расположение пальца. Для фиксации отломков используются спицы, пластины, шурупы. |
Источник
Рентгенограмма, КТ, МРТ при переломе и вывихе пальцев стопыа) Визуализация: 1. Общая характеристика: • Морфология: о Вывих плюснефалангового сустава: – В результате травмы может происходить дорсальный или латеральный вывих – Дорсальный вывих может возникать при хронической дисфункции подошвенной связки о Вывих межфалангового сустава: – Как правило, дорсальный в результате травмы о Перелом фаланги: – При размозжении перелом часто имеет форму звезды – При ударе пальцами стопы о какой-либо предмет обычно возникает поперечный или косой перелом – У детей часто повреждается зона роста о Перелом сесамовидной кости: – Линия перелома, проходящая в коронарной плоскости, может имитировать раздвоенную сесамовидную кость – Перелом может иметь сложную форму, лучше виден при КТ – После перелома сесамовидная кость может подвергаться резорбции
(Справа) У этого же пациента при рентгенографии переднего отдела попы в передне-задней проекции линию перелома видно лучше. Следует отметить отсутствие сегментации средней и дистальной фаланг, что является частым вариантом нормы четвертого и в особенности пятого пальца. (Справа) При рентгенографии стопы в боковой проекции визуализируется перелом пятого пальца, который в других проекциях виден не был. Чтобы выявить такие переломы, необходимо выполнять прицельную рентгенографию пальцев стопы. Для отделения пораженного пальца полезно использовать петлю. (Справа) У этого же пациента при рентгенографии большого пальца стопы в боковой проекции визуализируется распространение перелома на дорсальную неассимилированную часть зоны роста и эпифиз. Следует отметить близость линии перелома к ногтевому ложу. 2. Рентгенография при переломе и вывихе пальцев стопы: • Во многих случаях перелом выявляется лишь в одной проекции • Рентгенографию в боковой проекции следует выполнять прицельно, чтобы в центре поля зрения находились поврежденные пальцы, а неповрежденные были отведены в сторону • Перелом сесамовидных костей лучше всего виден в боковой проекции: о При использовании укладки для сесамовидных костей перелом часто не визуализируется 3. КТ при переломе и вывихе пальцев стопы: • При КТ перелом сесамовидной кости виден лучше, чем при рентгенографии: о Позволяет обнаружить оскольчатый перелом, который не был заподозрен по результатам рентгенографии 4. МРТ при переломе и вывихе пальцев стопы: • Зона отека костного мозга гиперинтенсивна на Т2 ВИ и в режиме STIR • На фоне отека линия перелома может быть не заметна • Позволяет оценивать состояние связок при хронических вывихах 5. Рекомендации по визуализации: • Лучший метод визуализации: о Обычно диагноз ставят при рентгенографии о КТ и МРТ используются при переломах сесамовидных костей у спортсменов • Рекомендации по выбору протокола: о КТ при переломе сесамовидной кости: стопа подошвой прилежит к столу, выполняется реконструкция изображений в сагиттальной и коронарной плоскостях о МРТ при переломе сесамовидной кости: поле зрения ограничено передним отделом стопы, изображения получают в трех плоскостях, толщина среза – 2-3 мм
(Справа) У этого же пациента при рентгенографии переднею отдела стопы в боковой проекции визуализируется фрагментация сесамовидной кости. Острые края кости позволяют заподозрить наличие хронического перелома, однако не являются достоверным ею признаком. (Справа) У этого же пациента при МРТ в сагиттальной плоскости в режиме STIR визуализируются разделение сесамовидной кости, выявленное при рентгенографии, и перелом в острой стадии. В случае профессиональных спортсменов наличие острой травмы имеет большое значение, поэтому для ее подтверждения может выполняться МРТ. (Справа) При рентгенографии переднего отдела стопы в передне-задней проекции определяется подострый отрывной перелом области прикрепления мышцы, приводящей большой палец. Кроме того, выявляется гетеротопическая оссификация данной мышцы. Травма возникла вследствие избыточного отведения большою пальца, в результате чего появились варусная деформация большого пальца столы и нестабильность 1-го плюснефалангового сустава. Латеральная сесамовидная кость раздвоена. в) Дифференциальная диагностика перелома и вывиха пальцев стопы: 1. Раздвоенная или многораздельная сесамовидная кость: • Как правило, больше по размеру, чем сесамовидная кость с переломом • Края характеризуются наличием кортикального слоя • Может выявляться только в одной стопе 2. Добавочный эпифиз: • Расположен на конце фаланги, противоположном эпифизу: о Эпифизы фаланг находятся на их проксимальном конце (основании); в редких случаях встречается вариант нормы-добавочный эпифиз на дистальном конце фаланги 3. Остеомиелит: • Если при МРТ томограммы характеризуются низким разрешением, отек при переломе фаланги может быть ошибочно расценен как проявление остеомиелита • Линию перелома следует искать на тонких срезах в сагиттальной плоскости г) Патология. Общая характеристика: • Этиология: о Падение тяжелого предмета на палец стопы о Удар кончиком пальца по вертикальной поверхности предмета: – Происходит форсированное подошвенное сгибание дистальной фаланги о Вывих плюснефалангового сустава, особенно 2-го, при нарушении биомеханики может становиться хроническим: – Укорочение 1-й плюсневой кости, варусная деформация 1-й плюсневой кости, вальгусная деформация большого пальца стопы о Перелом сесамовидной кости: чаще представляет собой стресс-перелом; кроме того, может быть вколоченным, либо возникать при избыточном тыльном сгибании стопы д) Клинические особенности: 1. Проявления: • Переломы дистальной фаланги большого пальца стопы по Салтеру-Харрису могут быть открытыми: о Разрыв ногтевого ложа ± кровотечение 2. Течение и прогноз: • В большинстве случаев консолидация переломов пальцев стопы протекает с минимальной их деформацией • Переломы дистальной фаланги по Салтеру-Харрису могут быть открытыми: о Возникает сообщение с ростковой зоной ногтя о Повышается риск развития остеомиелита 3. Лечение: • Заключается в фиксации поврежденного пальца к прилежащему неповрежденному и ношении обуви с жесткой подошвой • При вывихе фиксация может осуществляться спицей Киршнера • При открытом переломе дистальной фаланги по Салтеру-Харрису проводится антибиотикотерапия е) Диагностическая памятка: 1. Следует учесть: • Следует помнить о возможности развития остеомиелита как осложнения переломов дистальных фаланг по Салтеру-Харрису 2. Советы по интерпретации изображений: • Переломы пальцев стопы часто пропускают, поскольку их оценку не включают в диагностический поиск при рентгенографии: о Необходимо пристально оценивать состояние пальцев стопы (увеличивать изображение на рабочей станции) • При МРТ отек костного мозга, на фоне которого линию перелома заметить достаточно трудно, может быть ошибочно расценен как проявление инфекционного поражения: о Линию перелома проще всего выявить на тонких срезах на Т1 ВИ ж) Список использованной литературы: 1. Cohen BE: Hallux sesamoid disorders. Foot Ankle Clin. 14(1):91-104, 2009 2. Mittlmeier T et al: Sesamoid and toe fractures. Injury. 35 Suppl 2:SB87-97, 2004 3. Hatch RL et al: Evaluation and management of toe fractures. Am Fam Physician. 68(12):2413-8, 2003 4. Schenck RC Jr et al: Fractures and dislocations of the forefoot: operative and nonoperative treatment. J Am Acad Orthop Surg. 3(2):70-78, 1995 5. Pinckney LE et al: The stubbed great toe: a cause of occult compound fracture and infection. Radiology. 138(2):375-7, 1981 – Также рекомендуем “Признаки стресс-переломов костей голеностопного сустава и стопы” Редактор: Искандер Милевски. Дата публикации: 17.11.2020 |
Источник

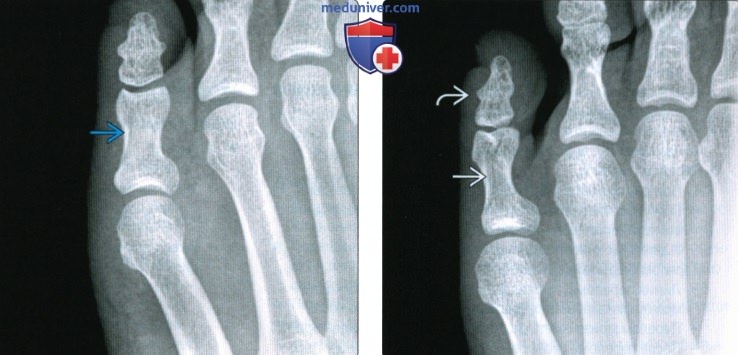
 (Слева) При рентгенографии переднего отдела стопы в передне-задней проекции определяется поперечный перелом проксимальной фаланги третьего пальца. При таком переломе лечение заключается в фиксации поврежденного пальца к соседнему неповрежденному. Перелом обычно консолидируется без последствий.
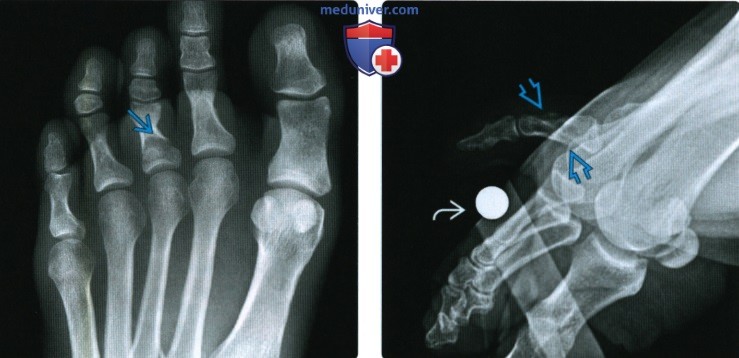
(Слева) При рентгенографии переднего отдела стопы в передне-задней проекции определяется поперечный перелом проксимальной фаланги третьего пальца. При таком переломе лечение заключается в фиксации поврежденного пальца к соседнему неповрежденному. Перелом обычно консолидируется без последствий.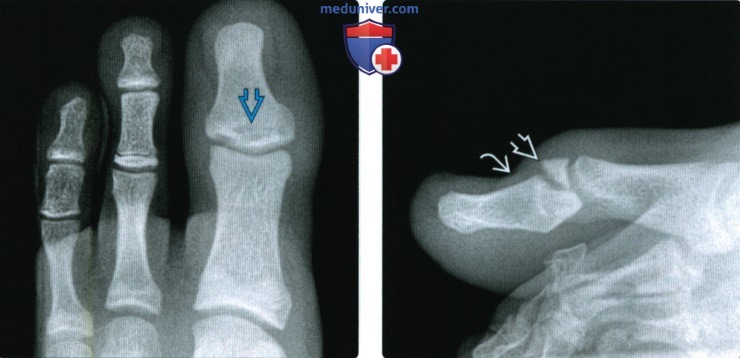 (Слева) При рентгенографии переднего отдела попы в передне-задней проекции определяется перелом дистальной фаланги большого пальца III типа по Салтеру-Харрису. Такой перелом потенциально является открытым, что подразумевает высокий риск развития остеомиелита. Пациент почти достиг возраста костной зрелости, однако зоны роста все еще открыты.
(Слева) При рентгенографии переднего отдела попы в передне-задней проекции определяется перелом дистальной фаланги большого пальца III типа по Салтеру-Харрису. Такой перелом потенциально является открытым, что подразумевает высокий риск развития остеомиелита. Пациент почти достиг возраста костной зрелости, однако зоны роста все еще открыты.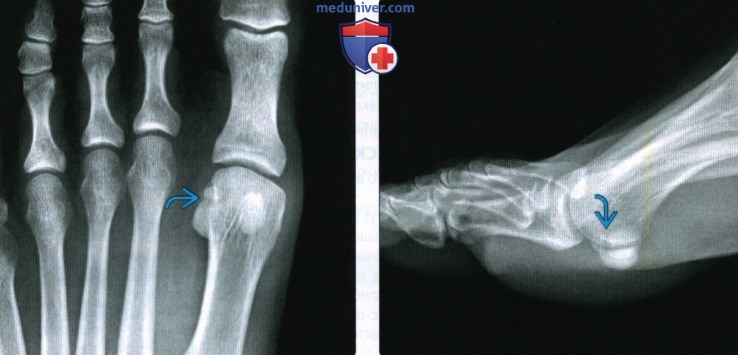 (Слева) При рентгенографии переднего отдела стопы в передне-задней проекции определяется раздвоенная латеральная сесамовидная кость большого пальца, характеризующаяся склеро-зированными краями. Причиной болезненности данной области может быть несросшийся перелом или повреждение раздвоенной сесамовидной кости, хотя раздвоение латеральной сесамовидной кости встречается реже, чем медиальной.
(Слева) При рентгенографии переднего отдела стопы в передне-задней проекции определяется раздвоенная латеральная сесамовидная кость большого пальца, характеризующаяся склеро-зированными краями. Причиной болезненности данной области может быть несросшийся перелом или повреждение раздвоенной сесамовидной кости, хотя раздвоение латеральной сесамовидной кости встречается реже, чем медиальной.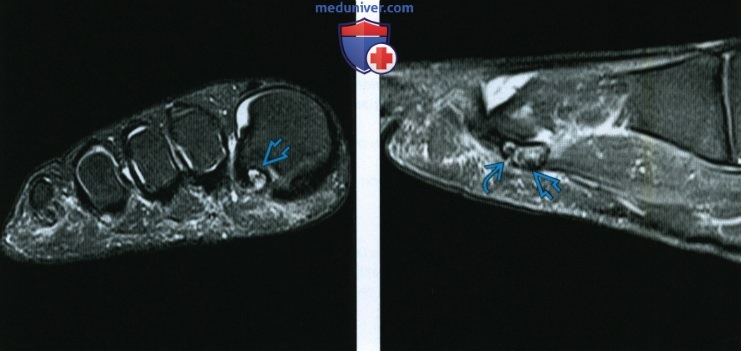 (Слева) У этого же пациента при МРТ в коронарной плоскости на Т2 ВИ в режиме FS определяется неровная линия перелома, проходящая в сагиттальной плоскости. При рентгенографии она была не видна. Перифокальный отек свидетельствует об острой или подострой стадии повреждения.
(Слева) У этого же пациента при МРТ в коронарной плоскости на Т2 ВИ в режиме FS определяется неровная линия перелома, проходящая в сагиттальной плоскости. При рентгенографии она была не видна. Перифокальный отек свидетельствует об острой или подострой стадии повреждения.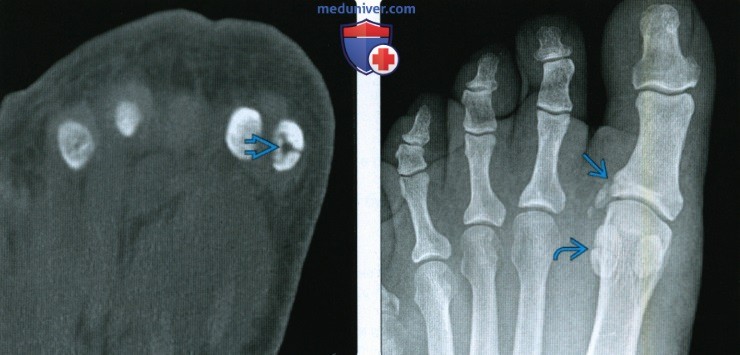 (Слева) При КТ в аксиальной плоскости в коаном режиме определяется старый перелом сесамовидной кости. Края отломков зазубрены и не склерозированы. Коаь напоминает разбитое яйцо, в отличие от раздвоенной сесамовидной коаи, характеризующейся округлым контуром.
(Слева) При КТ в аксиальной плоскости в коаном режиме определяется старый перелом сесамовидной кости. Края отломков зазубрены и не склерозированы. Коаь напоминает разбитое яйцо, в отличие от раздвоенной сесамовидной коаи, характеризующейся округлым контуром.