Перелом бедренной кости пневмония
Переломы бедра составляют около 6% от числа всех переломов костей. Выделяют три основные группы переломов бедра: переломы верхнего конца бедра, диафизарные переломы и переломы нижнего конца бедра. В зависимости от места перелома бедра он может проявляться болью, ограничением подвижности бедра, укорочением и деформацией поврежденной конечности. При открытом переломе возможна значительная кровопотеря. Основной способ диагностики переломов бедра – это рентгенография. При внутрисуставных переломах бедра дополнительно проводится МРТ сустава. Лечение перелома бедра заключается в репозиции отломков и их фиксации спицами, трехлопастным гвоздем или аппаратом внешней фиксации; по показаниям применяется скелетное вытяжение.
Общие сведения
Переломы бедра составляют около 6% от числа всех переломов костей. Выделяют три основные группы переломов бедра:
- переломы верхнего (проксимального) конца бедренной кости. К этой группе относятся переломы шейки бедра и вертельные переломы;
- диафизарные переломы бедра (переломы тела бедренной кости);
- переломы нижнего (дистального) конца бедренной кости.
Перечисленные группы переломов бедра различаются по механизму травмы, клинической симптоматике, тактике лечения и отдаленному прогнозу.
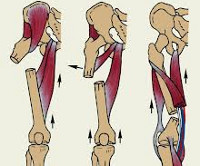
Перелом бедра
Анатомия
Бедренная кость, как и все остальные трубчатые кости, состоит из тела (диафиза) и двух концов (эпифизов). В ее верхней части расположена головка, которая входит в суставную впадину тазовых костей, образуя вместе с ними тазобедренный сустав.
Ниже головки бедренной кости расположена более тонкая шейка. Шейка бедренной кости соединяется с телом под углом. Снаружи в месте их соединения находятся выступы (большой и малый вертел). Нижний конец бедренной кости расширяется и образует два мыщелка (внутренний и наружный). Мыщелки своими суставными поверхностями граничат с большеберцовой костью и надколенником, формируя коленный сустав.
Переломы шейки бедра, вертельные переломы
Линия перелома бедра может проходить внутри сустава или находиться за его пределами. В первом случае перелом бедра называется внутрисуставным, во втором – внесуставным.
В травматологии выделяют следующие виды внутрисуставных переломов бедра:
- Капитальный. Линия перелома проходит в области головки бедра.
- Субкапитальный. Линия перелома расположена сразу под головкой.
- Чрезшеечный (трансцервикальный). Линия перелома расположена в области шейки.
- Базисцервикальный. Линия перелома расположена на границе перехода шейки в тело бедренной кости.
Внесуставные переломы бедра в его верхней части расположены на уровне вертелов. Выделяют чрезвертельные и межвертельные переломы. При определенном механизме травмы (прямой удар или падение на область вертела) возможен отрыв большого вертела. Изолированный отрыв малого вертела встречается очень редко.
Предрасполагающие факторы
Переломы верхнего конца бедра, как правило, наблюдаются у людей пожилого возраста. Чаще страдают женщины. Возникновению таких переломов бедра способствует остеопороз и сниженный тонус мышц. Повышенная частота переломов шейки бедра у женщин объясняется большей выраженностью остеопороза и некоторыми анатомическими особенностями женского организма. Угол между шейкой и телом кости у женщин более острый, а шейка бедра более тонкая и слабая.
Причины переломов
У лиц молодого и среднего возраста переломы бедра в его верхней части (как правило, вертельные) возникают в результате значительной травмы (при автомобильной аварии, падении с высоты). У пожилых людей причиной перелома бедра может стать прямой удар или падение на область тазобедренного сустава. В старческом возрасте переломы шейки бедра иногда происходят в результате обычного спотыкания, когда пациент, стараясь удержаться, резко переносит на ногу вес всего тела.
Симптомы
Пациента с переломом шейки бедра беспокоят боли в области тазобедренного сустава и паховой области. При внутрисуставных переломах боль в покое слабая или умеренная, резко усиливается при движениях. Пальпация области перелома сопровождается глухой болезненностью в глубине тазобедренного сустава. При вертельных переломах бедра боли интенсивные, усиливаются при ощупывании и малейшей попытке движений в тазобедренном суставе. Больные с вертельными переломами бедра менее подвижны, чем пациенты с переломами шейки бедра и в отличие от них страдают от резких болей, поэтому субъективно их травма воспринимается, как более тяжелая.
Нога больного на стороне поражения повернута кнаружи. При переломах со смещением больная нога короче здоровой. При вколоченных переломах укорочение конечности может отсутствовать. Характерный признак перелома верхней части бедра – «симптом прилипшей пятки», при котором пациент в положении лежа на спине не может поднять прямую ногу. Вколоченные переломы нередко проявляются сглаженной клинической симптоматикой. Иногда больные могут свободно опираться на больную ногу. Вертельные переломы бедра сопровождаются более выраженным отеком и кровоподтеками в области травмы. При переломах шейки бедра отек меньше, кровоподтеки, как правило, отсутствуют.
Диагностика переломов бедра в верхней его части проводится путем рентгенографии. При внутрисуставных переломах проводится МРТ тазобедренного сустава.
Прогноз
Шейка бедренной кости не покрыта надкостницей. Кровоснабжение шейки и головки затруднено, поэтому переломы шейки бедра срастаются плохо. Из-за недостаточного питания полноценного сращения в большинстве случаев не наступает. Со временем отломки частично фиксируются плотным соединительнотканным рубцом. Происходит так называемое фиброзное сращение. Прогноз при переломах шейки бедра тем хуже, чем выше расположена линия перелома. Без оперативного лечения исходом «высоких» переломов шейки бедра часто становится инвалидность.
Область вертелов хорошо снабжается кровью, что создает благоприятные условия для формирования полноценной костной мозоли. Вертельные переломы бедра при адекватном лечении в большинстве случаев хорошо срастаются без операции. Прогноз ухудшается при многооскольчатых чрезвертельных переломах бедра со смещением отломков.
Лечение
При поступлении для обезболивания в область перелома вводят местный анестетик (новокаин). Дальнейшая тактика лечения определяется травматологом в соответствии с уровнем перелома и общим состоянием пациента. При внутрисуставных переломах предпочтительно оперативное лечение, обеспечивающее сращение в 70% случаев. Противопоказаниями к операции являются тяжелые сопутствующие заболевания и старческий возраст пациента.
Пожилой возраст пациентов с переломом шейки бедра и наличие сопутствующих заболеваний обуславливают большую частоту осложнений при длительном постельном режиме. У больных нередко развиваются пролежни и пневмонии. Возможна тромбоэмболия. В связи с большим количеством осложнений при выборе тактики лечения таких больных необходимо придерживаться общего принципа – обеспечения максимальной подвижности пациента в сочетании с возможной в данных условиях иммобилизацией конечности. Если состояние пациента позволяет провести операцию, выполняют фиксацию трехлопастным гвоздем или костную аутопластику.
В последующем у больных с переломами шейки бедра может сформироваться ложный сустав или развиться асептический некроз головки, при которых показано эндопротезирование тазобедренного сустава. При вертельных переломах бедра используется скелетное вытяжение сроком на 8 недель. После снятия вытяжения накладывается гипсовая повязка. Наступать на поврежденную ногу разрешается спустя 3-4 месяца. Операция при вертельных переломах позволяет сократить сроки лечения и увеличить подвижность пациента. Проводится остеосинтез трехлопастным гвоздем, пластинами или винтами. Полную нагрузку на ногу разрешают через 6-10 недель.
Переломы тела бедренной кости
Диафизарный перелом бедра – тяжелая травма, сопровождающаяся болевым шоком и значительной кровопотерей.

КТ бедра. Перелом бедренной кости в средней трети диафиза со смещением отломков по ширине.
Причины переломов бедра
Как правило, переломы бедра возникают в результате прямой травмы (падение, удар). Возможен перелом бедра при непрямой травме (скручивании, сгибании). Причиной повреждения может стать падение с высоты, автомобильная авария, производственная или спортивная травма. Чаще страдают люди молодого и среднего возраста.
При прямой травме возникают поперечные, косые и оскольчатые переломы бедра, при непрямой – винтообразные. При переломе бедра на отломки воздействует большое количество мышц, прикрепляющихся к бедренной кости. Мышцы тянут отломки в стороны, вызывая их смещение. Направление смещения зависит от уровня перелома.
Симптомы
Пациент с переломом бедра предъявляет жалобы на сильную боль в месте повреждения. В области перелома наблюдается отечность, кровоизлияние, деформация конечности и патологическая подвижность. Нога, как правило, укорочена. Перелом бедра может сопровождаться повреждением нерва или крупного сосуда. Возможно развитие травматического шока, обусловленного резкой болью и выраженной кровопотерей.
Первая помощь
Поврежденную конечность необходимо зафиксировать, наложив шину Дитерикса или шины Крамера. Пациенту вводят обезболивающее. Затем его накрывают одеялом и транспортируют в стационар.
Лечение
При переломе бедра существует опасность развития травматического шока. Профилактические противошоковые мероприятия включают в себя адекватное обезболивание, блокаду места перелома. При значительной кровопотере проводится переливание крови и кровезаменителей. Гипсовая повязка на начальном этапе лечения не применяется, поскольку с ее помощью невозможно удержать отломки в правильном положении. В качестве основных методов лечения используется скелетное вытяжение, аппараты внешней фиксации и операция (остеосинтез).
Противопоказанием к оперативному лечению при переломе бедра являются тяжелые сопутствующие заболевания, инфицированные раны и общее тяжелое состояние больного в результате сочетанной травмы. При наличии противопоказаний к операции показано скелетное вытяжение сроком на 6-12 недель. Спица для скелетного вытяжения проводится через мыщелки бедра или бугристость большеберцовой кости. Больного укладывают на щит, поврежденную ногу кладут на шину Белера. Величина груза при переломе бедра определяется уровнем перелома характером смещения.
Груз может быть увеличен у молодых пациентов с хорошо развитыми мышцами. Средняя величина груза в начале лечения – около 10 кг. По мере устранения смещения груз уменьшают. После снятия вытяжения на поврежденную конечность накладывают гипсовую повязку на срок до 4 месяцев. При консервативном лечении коленный и тазобедренный сустав долгое время остаются неподвижными. Оперативное лечение позволяет увеличить подвижность пациента и предупредить развитие контрактур. Операцию проводят после нормализации состояния больного. Остеосинтез выполняют, используя пластины, штифты и стержни.
Дистальные переломы
Мыщелковые переломы бедра возникают в результате падения или прямого удара в область коленного сустава. Могут сопровождаться смещением отломков. Чаще страдают пожилые люди.
Возможен перелом одного или обоих мыщелков. Характерное смещение отломков при мыщелковом переломе бедра – вверх и в сторону. Линия перелома проходит внутри сустава. Кровь из места перелома изливается в сустав, возникает гемартроз.
Симптомы
Пациент предъявляет жалобы на резкую боль в колене и нижних отделах бедра. Движения в суставе ограничены и резко болезненны. Коленный сустав увеличен в объеме. Перелом наружного мыщелка сопровождается отклонением голени кнаружи. При переломе внутреннего мыщелка голень пациента отклоняется кнутри. В диагностике мыщелковых переломов бедра наряду с рентгенографией дополнительно применяют МРТ коленного сустава.
Лечение
Область перелома обезболивают, при гемартрозе проводят пункцию сустава. При мыщелковых переломах бедра без смещения накладывают кокситную гипсовую повязку (от паха до лодыжек) на срок 4-8 недель. При смещении отломков перед наложением повязки выполняют их репозицию (сопоставление). Если отломки сопоставить невозможно, проводится операция. Для фиксации отломков используют винты. В некоторых случаях применяют скелетное вытяжение.
Источник
Авторитетный участник
Группа: СМЭ
Регистрация: 26.05.2005
Пользователь №: 544
Шок доктора ставили. Историю выкладываю
Цитата
Из представленной медицинской карты №3523 стационарного больного
Новоусманской ЦРБ известно, что гр-н XXX поступил
в порядке скорой помощи 27.04.09. в 11:34 с ДТП на трассе “Дон” с
жалобами на боль в левом бедре, левой голени, правой голени,
головную боль, слабость. Со слов врача скорой помощи, больной
найден на трассе “Дон”, где был сбит машиной 27.04.09. около 10:00.
Доставлен бригадой скорой помощи. Объективно: общее состояние
тяжелое, в сознании, заторможен. Кожные покровы бледной окраски.
ЧДД 16 в мин, в легких слева дыхание ослабленное, жесткое. На левой
половине грудной клетки большое количество ссадин. АД 115/70 мм.
рт. ст. Тоны сердца ритмичные, приглушены. Зрачки D=S, легкий
нистагм. Ригидности затылочных мышц нет. Сухожильные рефлексы с рук
D=S. Живот при пальпации мягкий, незначительно болезненный в левом
подреберье, где имеются в небольшом количестве ссадины. Кишечная
перистальтика выслушивается, симптомов раздражения брюшины нет. В
правой подвздошной области … вытянутой формы имеется деформация
…. стопой кнаружи, имеется деформация левой голени, пульсация на
артериях левой нижней конечности сохранена. Имеется деформация
правой голени в нижней трети, так же рана 3х1 см, в которой
находится фрагмент кости, пульсация на артериях стопы сохранена.
Пальцы стопы на ощупь теплые. На R-гр. черепа данных за перелом
костей нет. На R-гр. клетки данных за перелом ребер, повреждения
легких не выявлено. На R-гр. левого бедра- перелом левого бедра в
средней трети. На R-гр. правой голени перелом обеих костей право
голени со смещением. 27.04.09. 12:10-12:30. Лапароцентез.
Операционное поле обработано ….- сделан продольный разрез кожи 4
см вскрыт апоневроз мышц, … введен катетер, через него введено
около 150 мл .. р-ра, крови нет. П/о рана ушита. 27.05.09.
12:40-14:00. Скелетное вытяжение. После обработки операционного
поля в/трети левой голени, левой пяточной области, правой пяточной
области …., р-ром новокаина 0,5%-30 мл проведены спицы … за …
бугристость, за левую пяточную кость, правую пяточную кость,
закреплены … 27.05.09. 14:00-14:30. ПХО раны правой голени.
Операционное поле обработано …, р-ром новокаина 0,5%-20 мл, рана
промыта Н2О2,… при вытяжении вправлена…. Ас. повязка. 27.04.09.
16:00. Общее состояние тяжелое с оглушением. Жалобы на
болезненность в ногах, общую слабость. Кожа бледная. Тоны сердца
ритмичные, звучные. АД 110/60 мм. рт. ст. Пульс 96 уд. в мин.
Дыхание жестковато, проводится по всем полям. ЧДД 20 в мин. Живот
мягкий, болезненный при пальпации в.. дренажа. По дренажу
отделяемого нет. 28.04.09. 7:00. Общее состояние тяжелое. Жалобы на
боль в местах переломов. Вял, заторможен. Кожа бледная. Тоны сердца
приглушены, ритмичные. АД 120/80 мм. рт. ст. Пуль 92 уд. в мин.
Дыхание жесткое. Живот мягкий, болезненный в .. дренажа. По дренажу
отделяемого нет. 28.04.09. 16:00. Жалобы на общую слабость,
головокружение, умеренный болевой синдром в области переломов.
Объективно: состояние тяжелое стабильное. Сознание ясное,
ориентирован, адекватен, контактен. ЧДД 20 в мин. АД 110/70 мм. рт.
ст. Пульс=ЧСС= 90 в мин. Температура 37,2 С. Кожные покровы обычной
окраски тургора, влажные, теплые на ощупь. Дыхание жесткое,
проводимые хрипы. Тоны сердца приглушены, ритмичные. Живот мягкий,
безболезненный. Физиологические отправления не нарушены. 29.05.09.
УЗИ брюшной полости. Заключение: УЗ признаков очаговой патологии не
выявлено. 30.05.09. 11:00-11:30. Операция (микролапаротомия).
Операционное поле обработано …, новокаином 0,5%-10,0 мл.
Расширена лапароцентезом рана од 8 см, вскрыта брюшная полость. В
… произведена …. и малого таза. Крови нет. Рана послойно ушита
… 30.04.09. Состояние больного тяжелое. В сознании, ориентирован.
Сохраняется общая слабость, боли в … Кожные покровы бледные.
Пульс 65 в мин …, хрипы. Сердечные тоны приглушены ритмичные. АД
110/60 мм. рт. ст. Жиовт мягкий, с-ов раздражения брюшины нет.
Диурез в норме. 30.04.09. Состояние больного стабильное. Жалобы на
слабость, боли в нижних конечностях. В сознании. Кожа
бледно-розовая. В легких дыхание выслушивается, хрипов нет. ЧДД 18
в мин. Тоны сердца ритмичные, приглушены. Пульс 94 в мин,
удовлетворительных качеств. АД 140/90 мм. рт. ст. Живот
симметричен, не вздут, участвует в дыхании, слабость, боли в
области п/о раны. По дренажу отделяемого нет. Перистальтика
выслушивается. Диурез адекватный. 3.05.09. Реаниматолог. Жалобы на
одышку смешанного характера, преимущественно инспираторного, общую
слабость, головную боль, головокружение. Объективно: состояние
крайне тяжелое. Сознание оглушение I. Адекватен, ограничено
контактен, ориентирован в себе. ЧДД 42 в мин, АД 100/70 мм. рт. ст.
Пульс, ЧСС 90 в мин. В легких влажные хрипы. Сердечные тоны глухие,
систолический шум во всех отделах аускультации. Живот мягкий, без
болезненный. Стула нет, диурез адекватный. С целью оптимизации
состояния, больному в асептических условиях под местной анестезией
поставлен катетер, в области чистой кожи обратный ток крови
получен. Наложена асептическая повязка. Перевод на ИВЛ. 3.05.09.
16:00. Общее состояние тяжелое. Вспомогательный режим ИВЛ. Кожа
бледная. Тоны сердца ритмичные, приглушены. АД 120/80 мм. рт. ст.
Пульс 100 в мин. Дыхание жесткое, ослаблено. ЧДД 18 в мин. Живот
спокоен. Диурез в норме. 4.05.09. Невролог. Состояние больного
тяжелое. Из-за дыхательных расстройств переведен на ИВЛ. В контакт
вступает. Выполняет простые задания, пошевелить пальцами рук,
открыть и закрыть глаза. Речь из-за интубации не возможна. Зрачки
D=S. РЗС+1. Корнеальные рефлексы вызываются. Сухожильные рефлексы с
рук S=D. Пирамидные знаки не получены. Менингеальных симптомов нет.
05.05.09. 13:20. Заключение: выраженное нарушение дренажной функции
легких. Санация бронхиального … раствором фурациллина. 5.05.09.
9:00. Общее состояние тяжелое. Медикаментозный сон, при пробуждении
общается жестами, обращенную речь понимает. Объективно: температура
37,8 С. Пульс 102 в мин. АД 100/60 мм. рт. ст. Находится на ИВЛ.
Кожные покровы бледные. Зрачки D=S, на свет реакция адекватная. В
легких дыхание жесткое, ослабленное, масса сухих и влажных хрипов.
Живот при пальпации мягкий, безболезненный. Кишечная перистальтика
удовлетворительная. Скелетное вытяжение в удовлетворительном
состоянии. Пульсация на периферических сосудах сохранена. Мочи
выделилось за сутки 3200. 6.05.09. Консилиум в составе XXXXXXX Находится с 27.05.09 в РАО. Поступил с ДТП с … травмой (прелом
левого бедра, левой голени, открытый перелом правой голени, ушиб
грудной клетки, сотрясение головного мозга) состояние
травматического шока III степени. Консультирован 30.04.09 зав. отд.
ТЦМК Саталкиным В.Н. по телефону и травматологом ЦМК Шуваемым А.Л.
рекомендована противошоковая терапия, одекватное обезболивание,
восполнение кровопотери, контроль за брюшной и грудной полостями,
повторная рентгенография легких. Больной является инвалидом 2 гр. с
детства, страдает ожирением 3 ст. синдром Лоурсена – Муна – Барде –
Бидля (ожирение, … , умственная отсталость, пигментная
дегенерация сетчатки, ….), что является фоновым заболеванием,
отягощающим состояние больного. Больному с момента поступления
проводится противошоковая терапия с восполнением кровопотери,
адекватным обезболиванием. Наложено скелетное вытяжение на обе
конечности. Произведен лапароцентез, микролапаротомия с исключением
внутрибрюшного кровотечения. Сделаны R- гр. грудной клетки,
исключены переломы ребер. 2.05.09. консультирован по телефону с
зав. травм. отд. ОКБ №1. Рекомендовано продолжить лечение при
стабилизации решения вопроса в переводе в тр. отд. Электроника. С
2.05.09. на 3.05.09. наросла дыхательная недостаточность смешанного
типа – переведен на ИВЛ. Проводится бронхосанация, активная
антибактериальная терапия ….2,0х2 р, смена антибиотиков. ЧД 40 в
мин. Дыхание поверхностное. В легких ослаблено дыхание во всех
отделах, рассеянные сухие проводимые хрипы по всем легочным полям.
Сердечные тоны глухие, тахикардия 108 в мин. АД 115/70-60 мм. рт.
ст. Печень, почки, селезенка не пальпируются. Кишечная
перистальтика выслушивается. Скелетное вытяжение функционирует.
Пульсация на периферических артериях сохранена. Неврологический
статус: медикаментозный сон, на ИВЛ. Зрачки D=S. на свет реагируют.
Корнеальные рефлексы D=S снижены. Тонус рук S=В снижен. Ноги на
скелетном вытяжении. С-м. Бабинского не получен. На уколы вялая
реакция. Менингеальных симптомов нет. 6.05.09. 24:00. Общее
состояние тяжелое, медикаментозный сон, на ИВЛ. Зрачки D=S,
реакция на свет ослаблена. Кожа бледная. Тоны сердца приглушены,
ритмичные. АД 140/90 мм. рт. ст. Пульс 108 в мин. Дыхание ИВЛ.
Живот мягкий, диурез в норме. 7.05.09. 8:30. Общее состояние
тяжелое. Больной седирован и синхрозирован с ИВЛ. Объективно:
температура 37,8 С. Пульс 98 уд. в мин, ритмичный. АД 150/80 мм.
рт. ст. Кожные покровы бледно-желтушной окраски. …
Зрачки D=S, реакция на свет адекватная. В легких дыхание жесткое,
ослабленное, сухие хрипы. Тоны сердца ритмичные, приглушены. Живот
при пальпации мягкий, на пальпацию не реагирует. Кишечная
перистальтика вялая. Скелетное вытяжение в удовлетворительном
состоянии. Стопы на ощупь теплые, пульсация на периферических
артериях сохранена. Перевязана п/о рана на правой голени, без
отделяемого – повязка … На ягодичных областях имеются участки
… с серозным отделяемым, вокруг гиперемия – обработаны …
7.05.09. Санационная фибробронхоскопия. Заключение: выраженное
нарушение дыхательной функции … Санация бронхиального дерева
раствором фурацилина. 8.05.09. 7:08. Общее состояние тяжелое,
находится на ИВЛ в медикаментозном сне. Объективно: температура
38,0 С. Пульс 108 уд. в мин, ритмичный. АД 130/80 мм. рт. ст. Кожные
покровы бледно-желтушной окраски. Зрачки D=S, на свет реакция
ослаблена. В легких дыхание ослаблено, жесткое, единичные сухие и
влажные хрипы. Живот при пальпации мягкий. Кишечная перистальтика
вялая. Скелетное вытяжение в порядке. Периферическая пульсация
сохранена. Стопы теплые. 8.05.09. Санационная фибробронхоскопия.
Заключение: выраженное нарушение дренажной функции легких. Санация
бронхиального дерева раствором фурацилина. 8.05.09. 14:00.
Состояние крайне тяжелое. ЧДД 25 в мин. АД 90/50 рт. ст. Пульс,
ЧСС=100 уд. в мин. Клиника отека легких. Сердечные тоны глухие,
пульс нитевидный. Подключена прессорная поддержка. 8.05.09. 18:00.
Состояние крайне тяжелое, ближе к терминальному. ЧДД 35 в мин. АД
90/60 мм. рт. ст. Пульс, ЧСС=34 в мин. На фоне постоянной
прессорной поддержки и ИВЛ состояние прогрессивно ухудшается.
Дыхание жесткое, сухие, средние, крупнопузырчатые хрипы. Сердечные
тоны глухие, систолический шум во всех отделах аускультации. Пульс
нитевидный. Брадикардия выражена. Живот мягкий, безболезненный,
стула нет. Олигоурия. 8.05.09. 19:00. Состояние больного несмотря
на проводимые мероприятия прогрессивно ухудшается. ЧДД 35 в мин,
ИВЛ. Пульс, ЧСС= 23 в мин. Состояние агонии, развилась брадикардия.
Сердечная деятельность не эффективна на фоне ИВЛ в режиме
гипервентиляции, инфузии адреналина, начат непрямой массаж сердца.
На фоне полиорганной недостаточности, выраженной дисфункции органов
Дыхания и кровообращения, реанимационные мероприятия без эффекта.
19:40 констатирована биологическая смерть.
Тяжелая сочетанная травма: ушиб головного мозга тяжелой степени;
закрытый перелом левого бедра; открытый перелом кости левой голени;
закрытый перелом обеих костей правой голени; тупая травма груди,
живота; травматический шок III степени. Посттравматическая
пневмония. Двусторонний гнойный трахеобронхит. Ожирение III
степени. Полиорганная недостаточность. ….
В представленной медицинской карте стационарного больного сведений о заборе крови на алкоголь не имеется.
Сообщение отредактировал Савельич – 14.07.2009 – 21:28
Источник
