Перелом альвеолярного отростка презентация


ВЫВИХИ ЗУБОВ ПЕРЕЛОМЫ ЗУБОВ ПЕРЕЛОМ АЛЬВЕОЛЯРНОГО ОТРОСТКА ВЫВИХ НИЖНЕЙ ЧЕЛЮСТИ Выполнил студент 4 курса стоматологического ф-та 37 группы Исмаилов З. М.
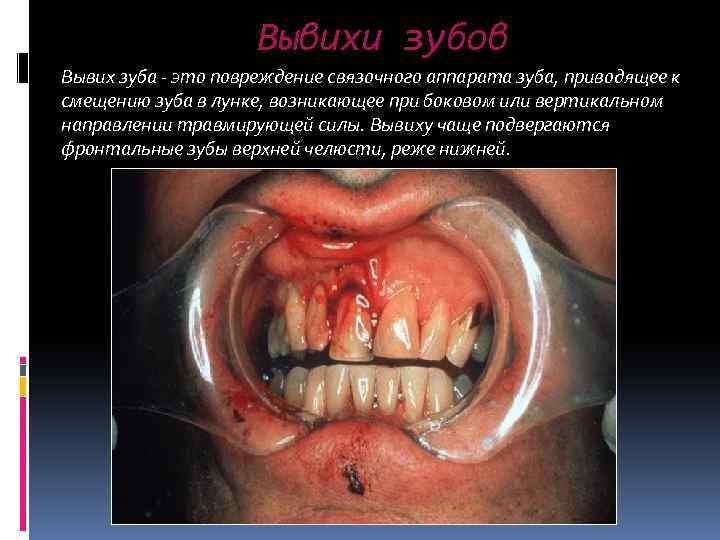
Вывихи зубов Вывих зуба – это повреждение связочного аппарата зуба, приводящее к смещению зуба в лунке, возникающее при боковом или вертикальном направлении травмирующей силы. Вывиху чаще подвергаются фронтальные зубы верхней челюсти, реже нижней.
Что провоцирует вывих зуба? Вывих зуба происходит под влиянием механического воздействия и сопровождается повреждением связочного аппарата зуба. Вывихи центральных зубов и клыков чаще развиваются при ударе, падении; коренные зубы чаще вывихиваются при неаккуратном удалении соседнего зуба. При вывихе зуба может произойти перелом стенки альвеолы и сосудисто-нервного пучка зуба. Причиной вывиха зуба является сила, приложенная к его коронке зуба: – удар (травма); – откусывание жесткой пищи; – инородное тело в пережевываемой пище; – вредные привычки (открывание зубами бутылок); – неаккуратное удаление зубов, приводящее к вывиху радом стоящего зуба.
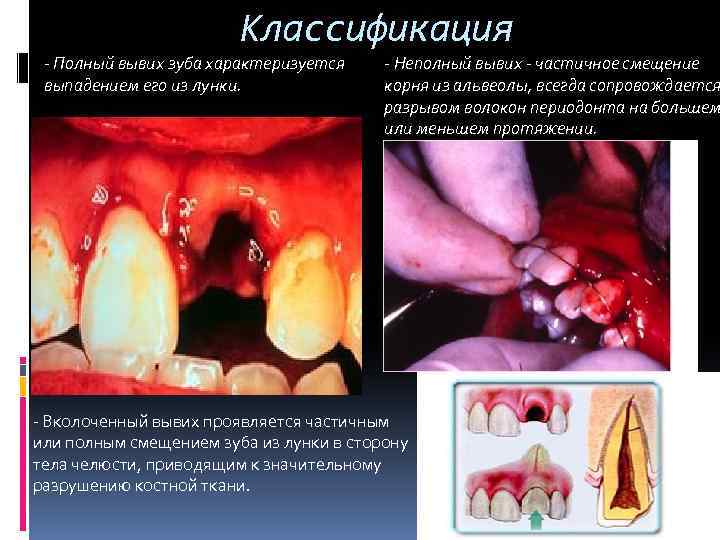
Классификация – Полный вывих зуба характеризуется выпадением его из лунки. – Неполный вывих – частичное смещение корня из альвеолы, всегда сопровождается разрывом волокон периодонта на большем или меньшем протяжении. – Вколоченный вывих проявляется частичным или полным смещением зуба из лунки в сторону тела челюсти, приводящим к значительному разрушению костной ткани.

При неполном вывихе зуба • боль • подвижность зуба • изменение положения его в зубном ряду • нарушение функции жевания • десна отечна и гиперемирована Симптомы Клиническая картина полного вывиха зуба § в зубном ряду зуб отсутствует и имеется кровоточащая или заполненная свежим сгустком крови лунка вывихнутого зуба §имеются сопутствующие повреждения мягких тканей губ §При обращении к врачу-стоматологу вывихнутые зубы часто приносят «в кармане» . Вколоченный вывих (интрузия зуба) – это частичное или полное погружение коронки зуба в альвеолу, а корня зуба – в губчатое вещество костной ткани челюсти в результате травмы. Øпосле травмы зуб стал короче рядом стоящих зубов или вообще не виден Øопределяется уменьшение высоты видимой части коронки зуба Øзуб устойчив, перкуссия его слабо болезненна Øиногда коронка травмированного зуба вообще не видна, так как она полностью погружена в лунку зуба.
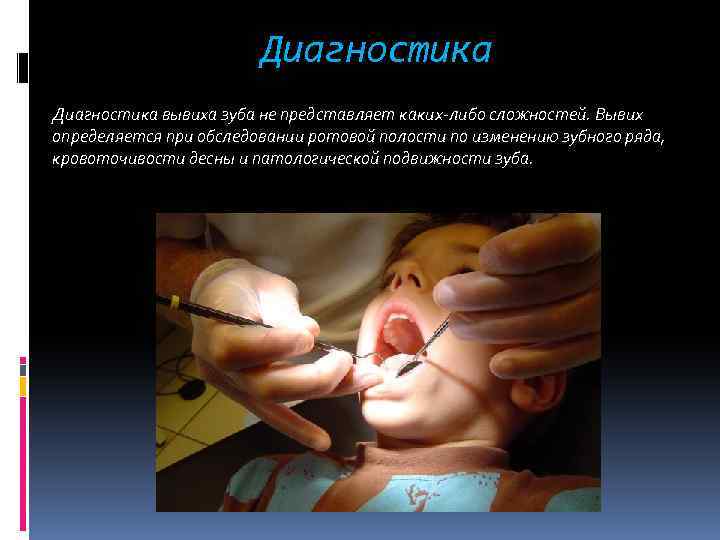
Диагностика вывиха зуба не представляет каких-либо сложностей. Вывих определяется при обследовании ротовой полости по изменению зубного ряда, кровоточивости десны и патологической подвижности зуба.
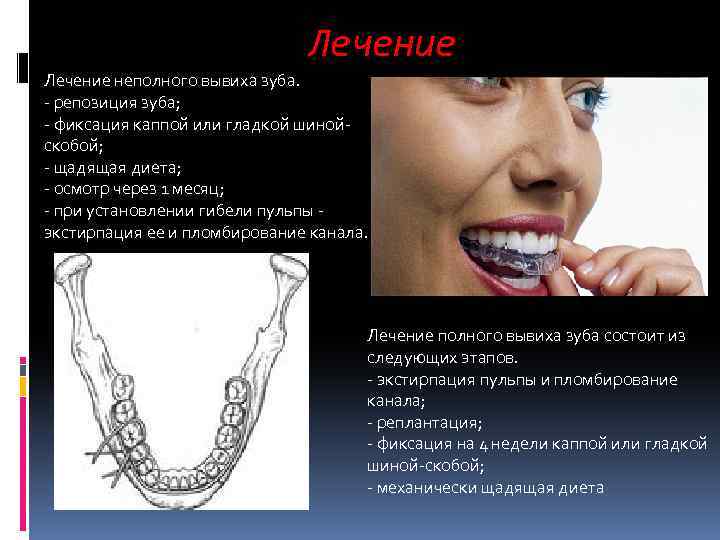
Лечение неполного вывиха зуба. – репозиция зуба; – фиксация каппой или гладкой шинойскобой; – щадящая диета; – осмотр через 1 месяц; – при установлении гибели пульпы экстирпация ее и пломбирование канала. Лечение полного вывиха зуба состоит из следующих этапов. – экстирпация пульпы и пломбирование канала; – реплантация; – фиксация на 4 недели каппой или гладкой шиной-скобой; – механически щадящая диета
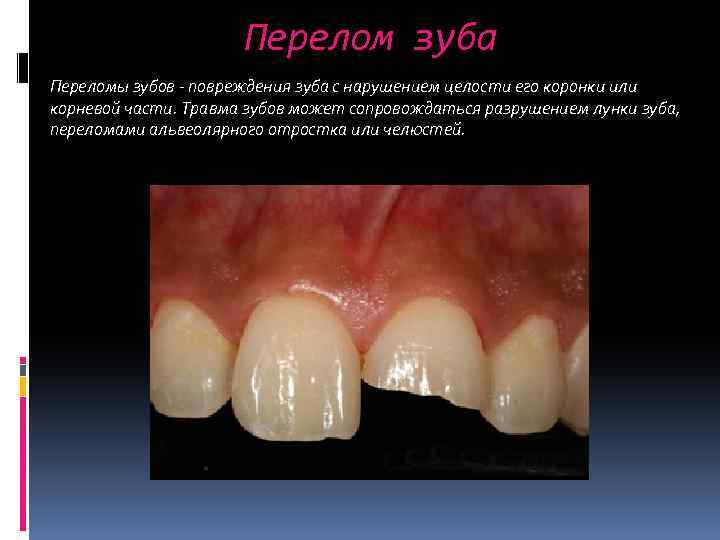
Перелом зуба Переломы зубов – повреждения зуба с нарушением целости его коронки или корневой части. Травма зубов может сопровождаться разрушением лунки зуба, переломами альвеолярного отростка или челюстей.
Причины Причинами перелома зуба могут быть: – нарушение техники удаления зуба, – запущенный кариозный процесс, разрушивший коронковую часть, – особенности анатомического строения зуба.
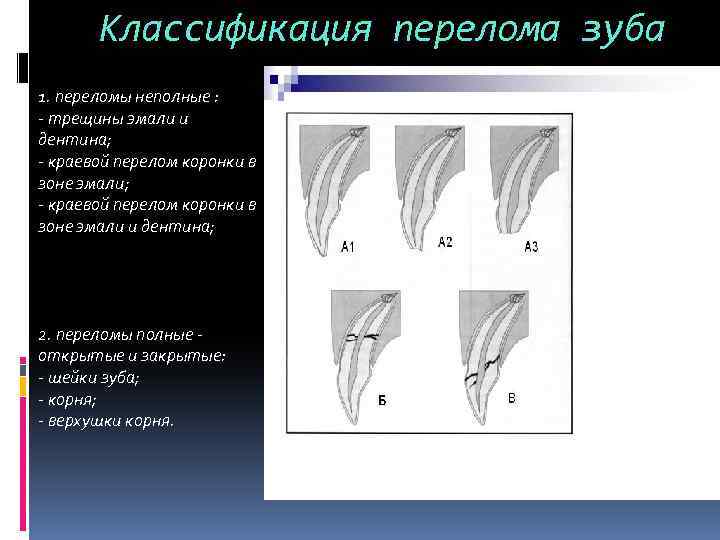
Классификация перелома зуба 1. переломы неполные : – трещины эмали и дентина; – краевой перелом коронки в зоне эмали и дентина; 2. переломы полные открытые и закрытые: – шейки зуба; – корня; – верхушки корня.

Симптомы • сильная боль интенсивность которой нарастает при попытке открыть рот • при отломе эмали жалобы на слабовыраженную боль от прикосновения • при переломе в пределах дентина боль сильнее • при обнажении пульпы – самопроизвольная боль, резко усиливающаяся при открытии рта.
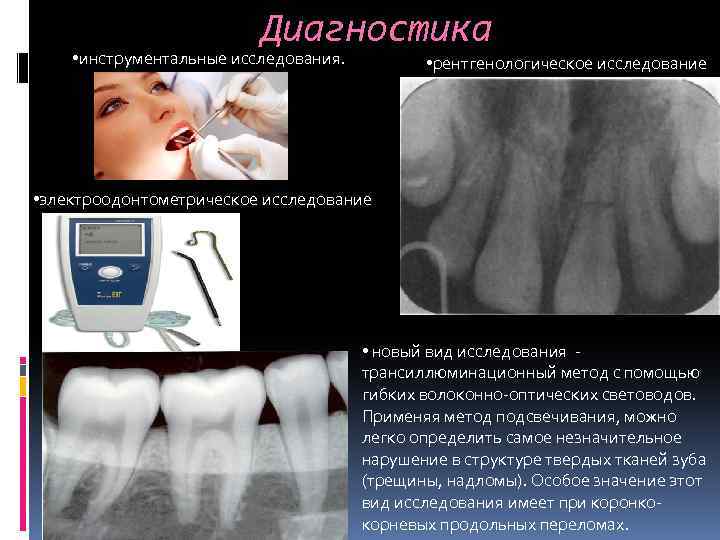
Диагностика • инструментальные исследования. • рентгенологическое исследование • электроодонтометрическое исследование • новый вид исследования трансиллюминационный метод с помощью гибких волоконно-оптических световодов. Применяя метод подсвечивания, можно легко определить самое незначительное нарушение в структуре твердых тканей зуба (трещины, надломы). Особое значение этот вид исследования имеет при коронкокорневых продольных переломах.
Лечение Наиболее неблагоприятными являются продольный, оскольчатый и диагональный косой переломы, при которых нельзя использовать корни под опору. При поперечном переломе многое зависит от его уровня. Если поперечный перелом произошел на границе верхней 1/3 -1/4 длины корня или на середине, то зуб трепанируют, удаляют пульпу, канал пломбируют, а отломки соединяют специальными штифтами. При поперечном отломе в ближней к верхушке четверти корня достаточно запломбировать канал большего отломка. Верхушечную часть корня можно оставить без вмешательства. После пломбирования каналов важное значение имеет восстановление правильного положения зуба и исключение травмирования при смыкании челюстей.
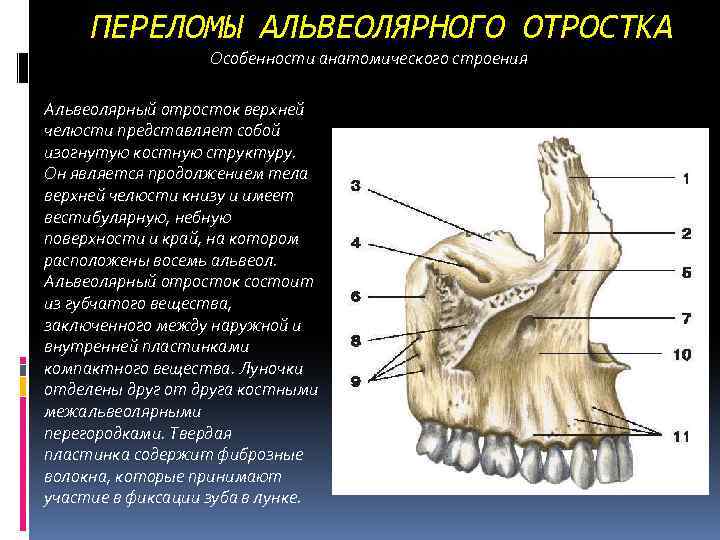
ПЕРЕЛОМЫ АЛЬВЕОЛЯРНОГО ОТРОСТКА Особенности анатомического строения Альвеолярный отросток верхней челюсти представляет собой изогнутую костную структуру. Он является продолжением тела верхней челюсти книзу и имеет вестибулярную, небную поверхности и край, на котором расположены восемь альвеол. Альвеолярный отросток состоит из губчатого вещества, заключенного между наружной и внутренней пластинками компактного вещества. Луночки отделены друг от друга костными межальвеолярными перегородками. Твердая пластинка содержит фиброзные волокна, которые принимают участие в фиксации зуба в лунке.
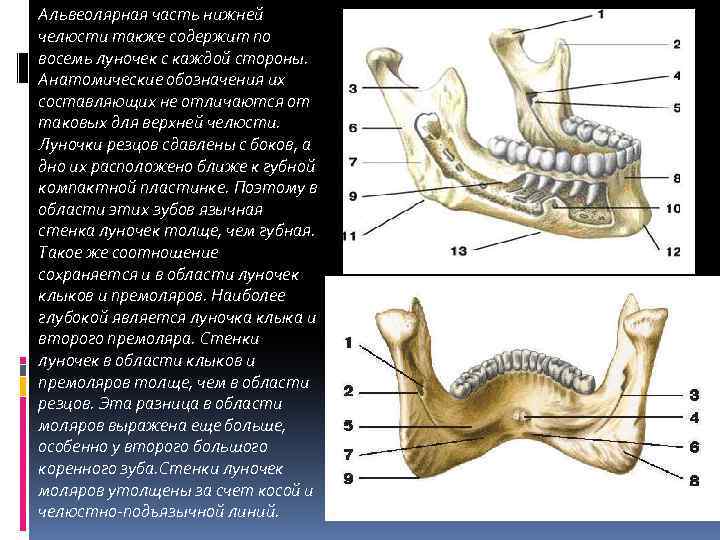
Альвеолярная часть нижней челюсти также содержит по восемь луночек с каждой стороны. Анатомические обозначения их составляющих не отличаются от таковых для верхней челюсти. Луночки резцов сдавлены с боков, а дно их расположено ближе к губной компактной пластинке. Поэтому в области этих зубов язычная стенка луночек толще, чем губная. Такое же соотношение сохраняется и в области луночек клыков и премоляров. Наиболее глубокой является луночка клыка и второго премоляра. Стенки луночек в области клыков и премоляров толще, чем в области резцов. Эта разница в области моляров выражена еще больше, особенно у второго большого коренного зуба. Стенки луночек моляров утолщены за счет косой и челюстно-подъязычной линий.
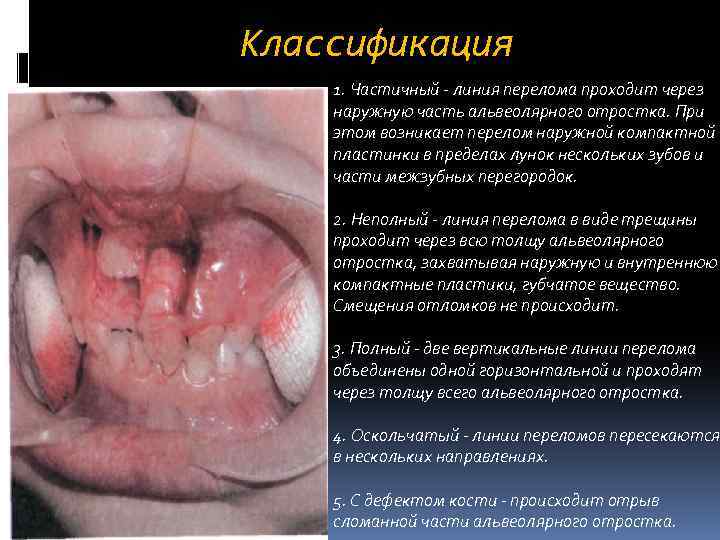
Классификация 1. Частичный – линия перелома проходит через наружную часть альвеолярного отростка. При этом возникает перелом наружной компактной пластинки в пределах лунок нескольких зубов и части межзубных перегородок. 2. Неполный – линия перелома в виде трещины проходит через всю толщу альвеолярного отростка, захватывая наружную и внутреннюю компактные пластики, губчатое вещество. Смещения отломков не происходит. 3. Полный – две вертикальные линии перелома объединены одной горизонтальной и проходят через толщу всего альвеолярного отростка. 4. Оскольчатый – линии переломов пересекаются в нескольких направлениях. 5. С дефектом кости – происходит отрыв сломанной части альвеолярного отростка.
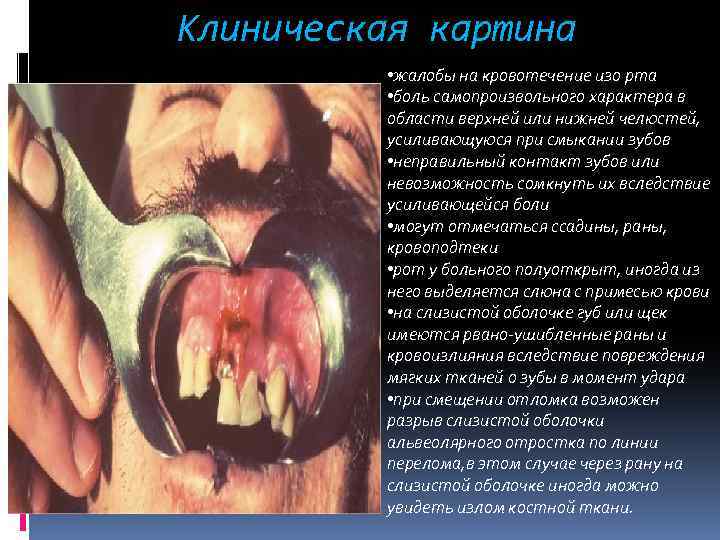
Клиническая картина • жалобы на кровотечение изо рта • боль самопроизвольного характера в области верхней или нижней челюстей, усиливающуюся при смыкании зубов • неправильный контакт зубов или невозможность сомкнуть их вследствие усиливающейся боли • могут отмечаться ссадины, раны, кровоподтеки • рот у больного полуоткрыт, иногда из него выделяется слюна с примесью крови • на слизистой оболочке губ или щек имеются рвано-ушибленные раны и кровоизлияния вследствие повреждения мягких тканей о зубы в момент удара • при смещении отломка возможен разрыв слизистой оболочки альвеолярного отростка по линии перелома, в этом случае через рану на слизистой оболочке иногда можно увидеть излом костной ткани.
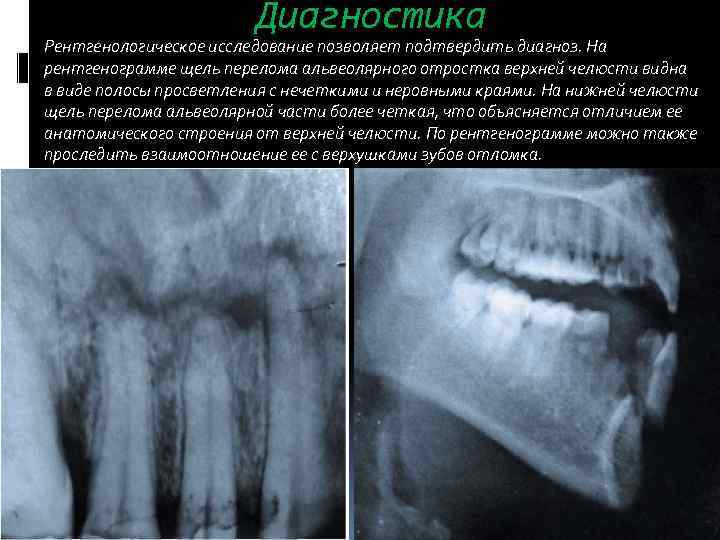
Диагностика Рентгенологическое исследование позволяет подтвердить диагноз. На рентгенограмме щель перелома альвеолярного отростка верхней челюсти видна в виде полосы просветления с нечеткими и неровными краями. На нижней челюсти щель перелома альвеолярной части более четкая, что объясняется отличием ее анатомического строения от верхней челюсти. По рентгенограмме можно также проследить взаимоотношение ее с верхушками зубов отломка.
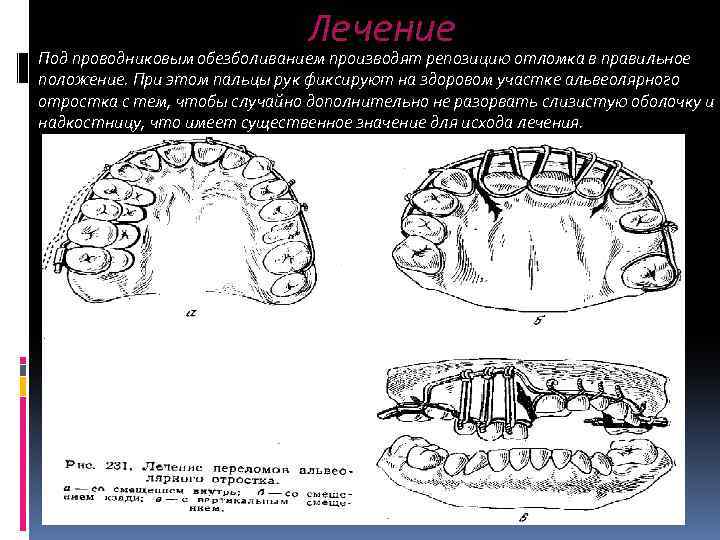
Лечение Под проводниковым обезболиванием производят репозицию отломка в правильное положение. При этом пальцы рук фиксируют на здоровом участке альвеолярного отростка с тем, чтобы случайно дополнительно не разорвать слизистую оболочку и надкостницу, что имеет существенное значение для исхода лечения.

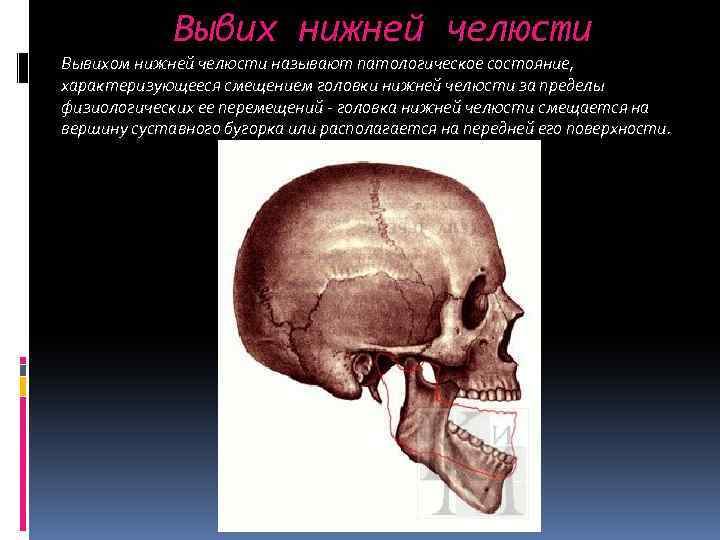
Вывих нижней челюсти Вывихом нижней челюсти называют патологическое состояние, характеризующееся смещением головки нижней челюсти за пределы физиологических ее перемещений – головка нижней челюсти смещается на вершину суставного бугорка или располагается на передней его поверхности.
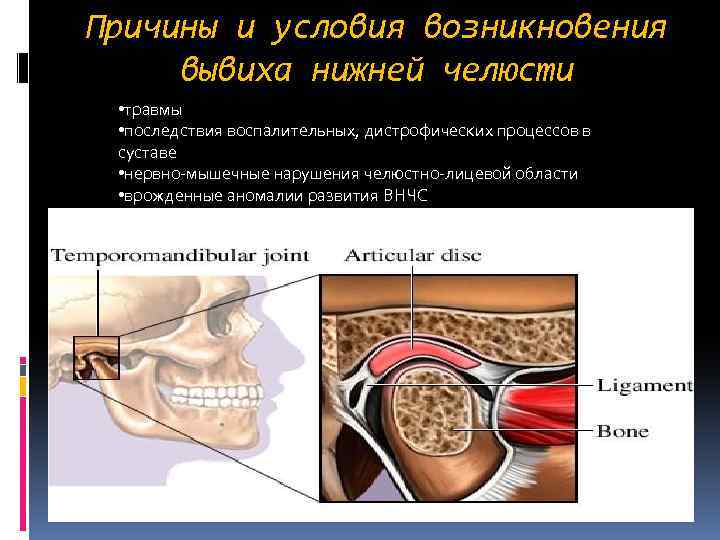
Причины и условия возникновения вывиха нижней челюсти • травмы • последствия воспалительных, дистрофических процессов в суставе • нервно-мышечные нарушения челюстно-лицевой области • врожденные аномалии развития ВНЧС

При травмах возникают острые вывихи нижней челюсти, а под влиянием других перечисленных факторов развиваются хронические вывихи, которые получили название привычных вывихов. Основными патогенетическими звеньями привычных вывихов являются чрезмерное растяжение мышечносвязочного аппарата и капсулы сустава, изменение формы, размеров и структуры внутрисуставного диска, деформация костных элементов сустава. В результате этих изменений наиболее часто происходят передние вывихи. Они возникают при зевоте, крике, откусывании пищевого комка; при стоматологических или иных лечебных вмешательствах, связанных с широким открыванием рта: удаление зубов, снятие оттисков, интубация трахеи
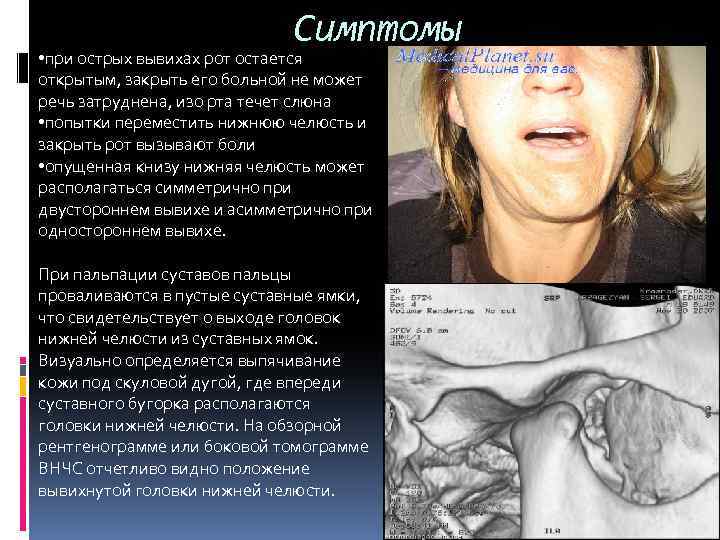
Симптомы • при острых вывихах рот остается открытым, закрыть его больной не может речь затруднена, изо рта течет слюна • попытки переместить нижнюю челюсть и закрыть рот вызывают боли • опущенная книзу нижняя челюсть может располагаться симметрично при двустороннем вывихе и асимметрично при одностороннем вывихе. При пальпации суставов пальцы проваливаются в пустые суставные ямки, что свидетельствует о выходе головок нижней челюсти из суставных ямок. Визуально определяется выпячивание кожи под скуловой дугой, где впереди суставного бугорка располагаются головки нижней челюсти. На обзорной рентгенограмме или боковой томограмме ВНЧС отчетливо видно положение вывихнутой головки нижней челюсти.
Диагностика • Осмотр • Выслушивание • Пальпации • Рентгенография и компьютерная томография ВНЧС
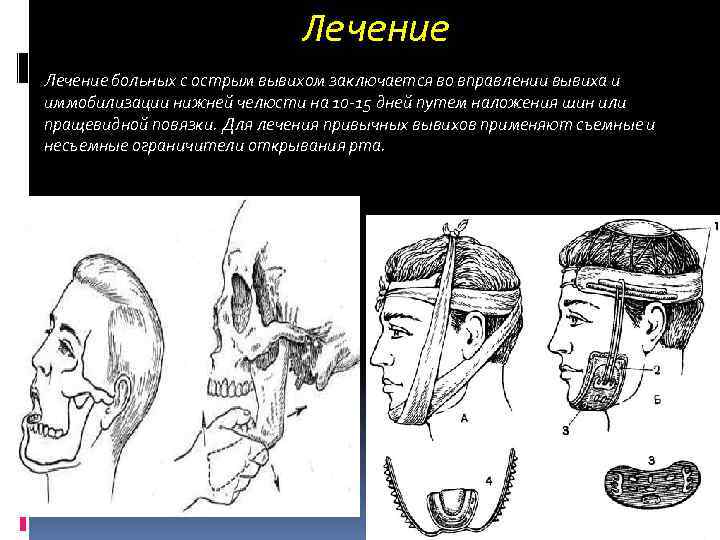
Лечение больных с острым вывихом заключается во вправлении вывиха и иммобилизации нижней челюсти на 10 -15 дней путем наложения шин или пращевидной повязки. Для лечения привычных вывихов применяют съемные и несъемные ограничители открывания рта.

Спасибо за внимание
Источник
Травмы зубов, альвеолярного отростка и челюстных костей Доцент кафедры СДВ, ДЧЛХ и имплантологии, к. мед. н. Гречко Н. Б
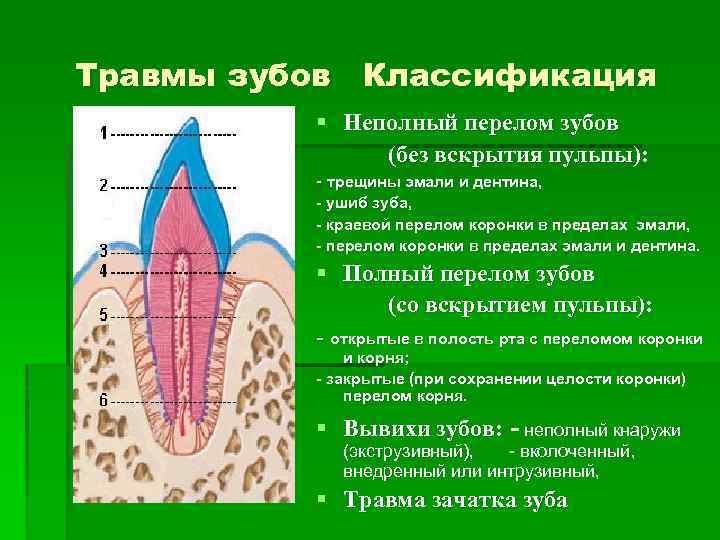
Травмы зубов Классификация Неполный перелом зубов (без вскрытия пульпы): – трещины эмали и дентина, – ушиб зуба, – краевой перелом коронки в пределах эмали, – перелом коронки в пределах эмали и дентина. Полный перелом зубов (со вскрытием пульпы): – открытые в полость рта с переломом коронки и корня; – закрытые (при сохранении целости коронки) перелом корня. Вывихи зубов: – неполный кнаружи (экструзивный), – вколоченный, внедренный или интрузивный, Травма зачатка зуба
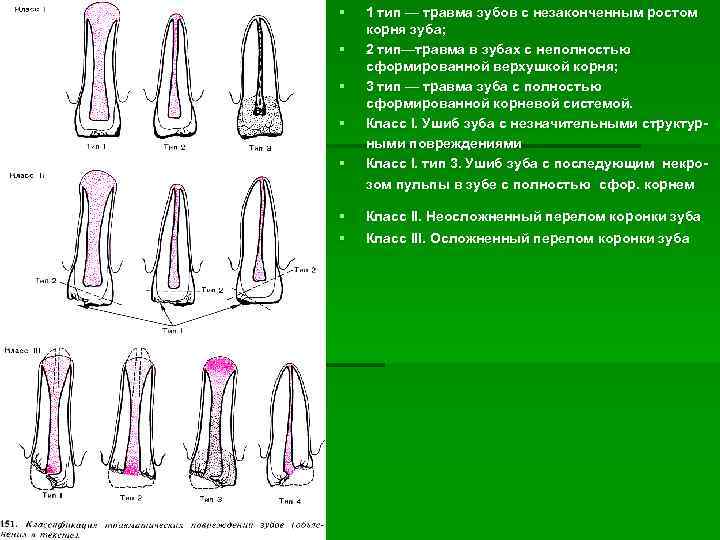
1 тип — травма зубов с незаконченным ростом корня зуба; 2 тип—травма в зубах с неполностью сформированной верхушкой корня; 3 тип — травма зуба с полностью сформированной корневой системой. Класс I. Ушиб зуба с незначительными структурными повреждениями Класс I. тип 3. Ушиб зуба с последующим некрозом пульпы в зубе с полностью сфор. корнем Класс II. Неосложненный перелом коронки зуба Класс III. Осложненный перелом коронки зуба
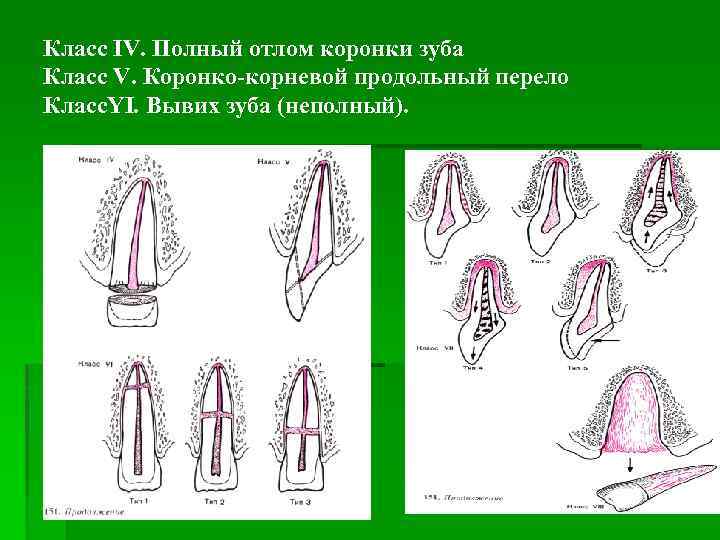
Класс IV. Полный отлом коронки зуба Класс V. Коронко-корневой продольный перело Класс. YI. Вывих зуба (неполный).

Ушиб зуба Патогномоничным симптомом является розовое окрашивание коронки за счет кровоизлияния в пульпу и дентинные канальцы. Динамичное наблюдение за жизнеспособностью пульпы методом ЭОМ. При некрозе пульпы – её экстирпация и последующее пломбированиекорневого канала
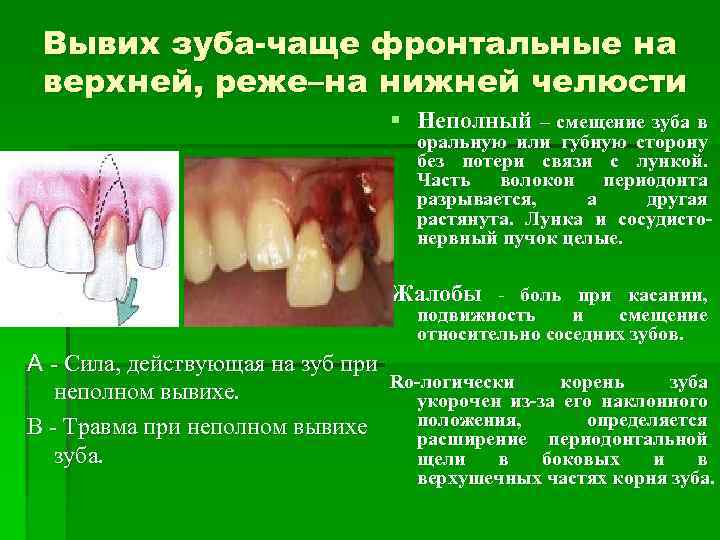
Вывих зуба-чаще фронтальные на верхней, реже–на нижней челюсти Неполный – смещение зуба в оральную или губную сторону без потери связи с лункой. Часть волокон периодонта разрывается, а другая растянута. Лунка и сосудистонервный пучок целые. Жалобы – боль при касании, подвижность и смещение относительно соседних зубов. А – Сила, действующая на зуб при Ro-логически корень зуба неполном вывихе. укорочен из-за его наклонного положения, определяется В – Травма при неполном вывихе расширение периодонтальной зуба. щели в боковых и в верхушечных частях корня зуба.
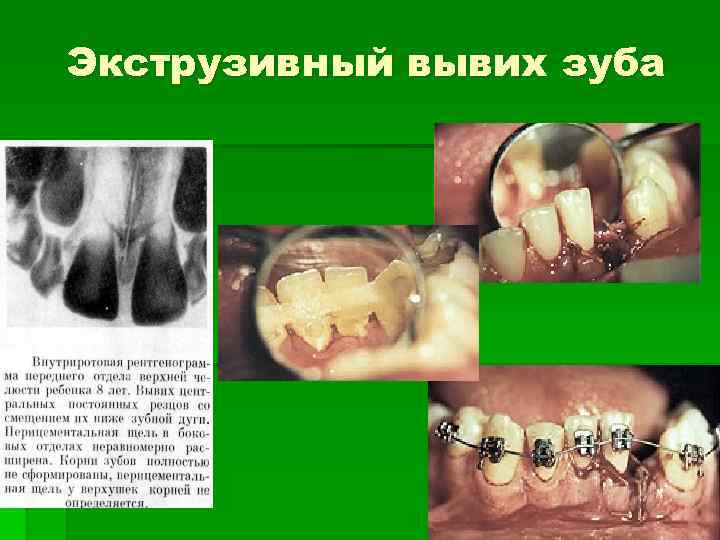
Экструзивный вывих зуба
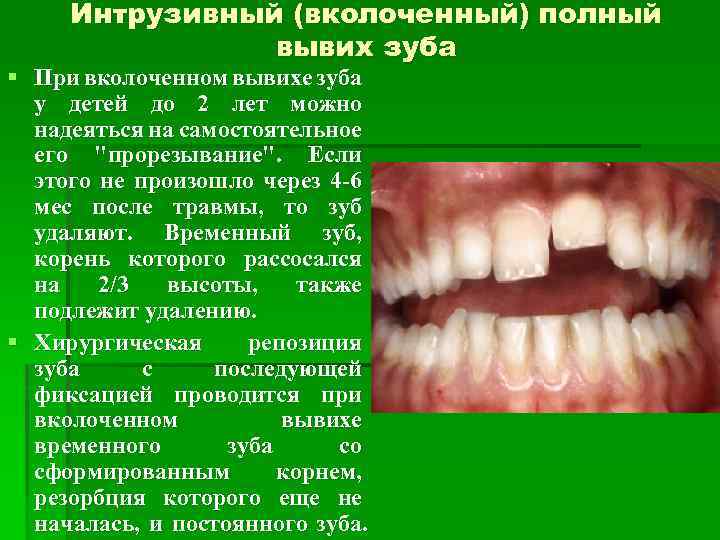
Интрузивный (вколоченный) полный вывих зуба При вколоченном вывихе зуба у детей до 2 лет можно надеяться на самостоятельное его “прорезывание”. Если этого не произошло через 4 -6 мес после травмы, то зуб удаляют. Временный зуб, корень которого рассосался на 2/3 высоты, также подлежит удалению. Хирургическая репозиция зуба с последующей фиксацией проводится при вколоченном вывихе временного зуба со сформированным корнем, резорбция которого еще не началась, и постоянного зуба.

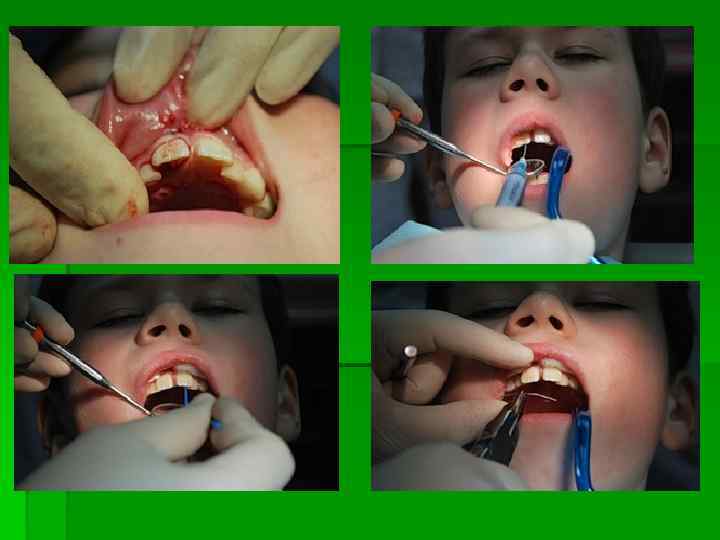
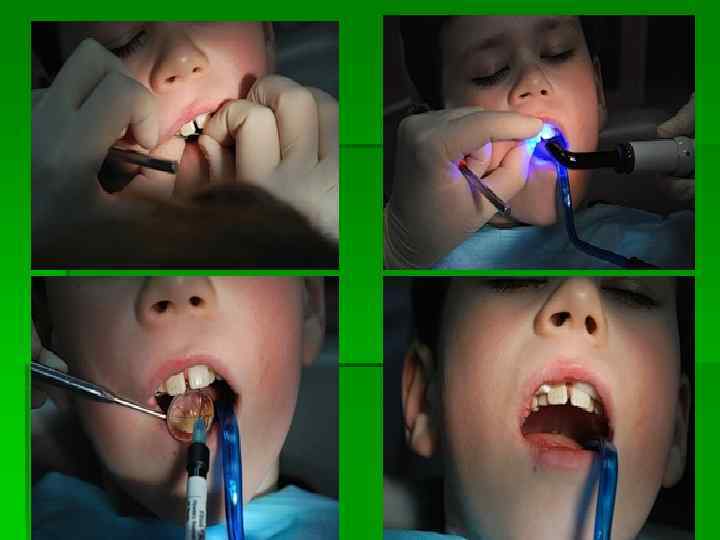
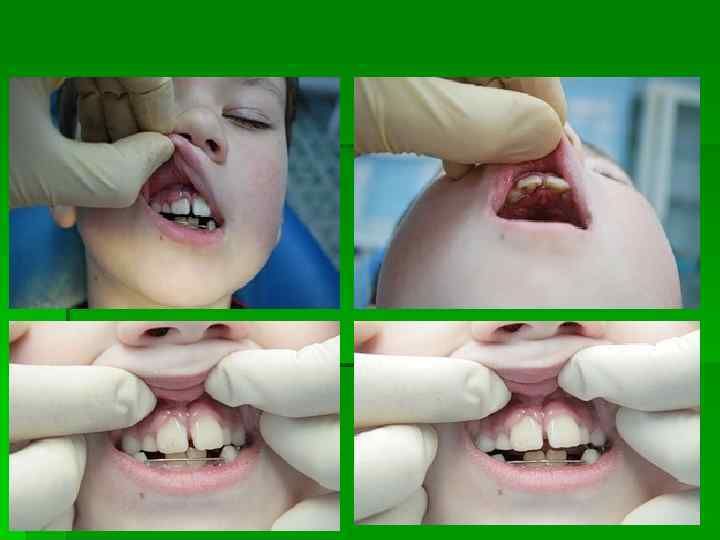
Клинический случай внедренного вывиха зуба 1 – 21 зуб вколочен. Через 2 часа после травмы зуб репонирован и фиксирован ортод. витой проволокой и светоотверждаемым материалом. 2 -контрольный снимок. Зуб хорошо фиксирован, расширения периодонтальной щели не наблюдается. 3 – Рентгенография 23 декабря не выявляет никаких проблем. 4 – В январе 2009 года изменение цвета 21 зуба-говорит о гибели пульпы. Зуб прочно удерживается шиной и периодонтом. Жалоб нет. Консилиум решил продолжить наблюдение, после окончательного приживления зуба провести внутриканальное отбеливание. 5 – 19 февраля Ro-графич. контроль – выявлен патологический процесс в области верхушки корня 21 зуба. Принято решение о депульпировании 21 зуба. 6 – 21 зуб с корневой иглой – контроль этапов лечения. 7 – зуб запломбирован. Шину оставили до июня 2009 г. 8 – ноябрь 2009 года. Процесс приостановлен. 21 зуб обладает физиологической подвижностью, периодонтальная щель в норме, патологии у верхушки корня зуба нет. Провели внутриканальное отбеливание 21 зуба – пытались вернуть естественный цвет. По Ro – снимкам судим о целесообразности нашей тактики и о четкости взаимодействия специалистов на всех этапах. Вести регулярный Ro-“дневник” очень интересно – как и в этом примере. В лечении этого пациента принимали участие специалисты: хирург, терапевт, гигиенист (он проводил отбеливание). При правильном взаимодействии врачей, при совместной работе хороших людей всегда получаются хорошие
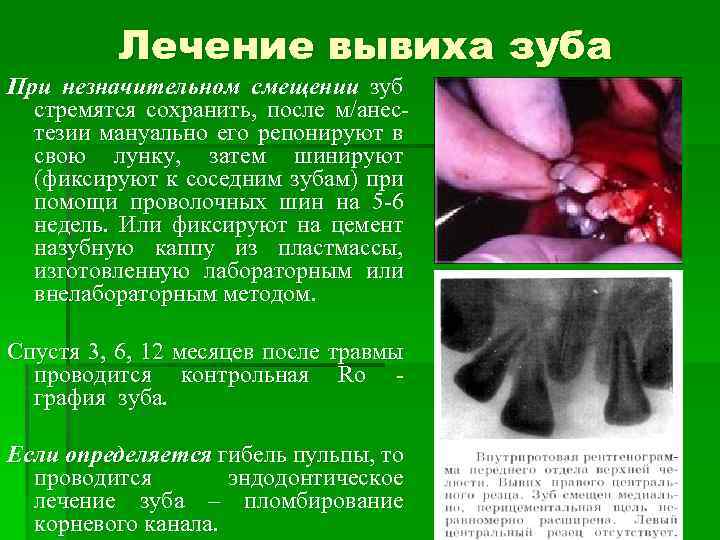
Лечение вывиха зуба При незначительном смещении зуб стремятся сохранить, после м/анестезии мануально его репонируют в свою лунку, затем шинируют (фиксируют к соседним зубам) при помощи проволочных шин на 5 -6 недель. Или фиксируют на цемент назубную каппу из пластмассы, изготовленную лабораторным или внелабораторным методом. Спустя 3, 6, 12 месяцев после травмы проводится контрольная Ro графия зуба. Если определяется гибель пульпы, то проводится эндодонтическое лечение зуба – пломбирование корневого канала.

Хранение вывихнутых зубов до реплантации Чем дольше вывихнутый зуб находится вне альвеолы, тем меньше остается клеток периодонтальной связки, способных к регенерации. Необратимые изменения этих клеток при сухом хранении в течение 60 минут делают нереальным последующее заживление периодонта. Вывихнутые зубы следует как можно быстрее поместить в соответствующую среду хранения. В качестве среды хранения можно использовать: Специальную среду для хранения органов (боксы скорой помощи для зубов), Физиологический раствор Молоко холодное и некипяченое Слюна (зуб может быть помещен в преддверие полости рта). Опасность случайной аспирации или заглатывания зуба пациентом должна быть учтена. Водопроводная вода. Используют в крайне редких случаях из-за ее гипотонических свойств. Хранение в ней зуба более часа вызывает необратимые изменения в периодонте.

Под операцией реплантации зуба принято понимать пересадку зуба в ту лунку челюсти, в которой ранее он находился. Проводится чаще при: 1. Хроническом периодонтите однокорневых зубов, если компактная пластинка лунки разрушена более чем на 1/3 и, таким образом , резекция верхушки корня зуба противопоказана; 2. Осложнениях лечения многокорневых зубов при хроническом периодонтите ( перфорация корня, отлом эндодонтического инструмента, непроходимые каналы), а резекция верхушки корня невыполнима; 3. Травме, сопровождающейся полным вывихом зуба; 4. Случайном удалении зуба; 5. Переломе челюстей, когда зуб, находящийся в щели перелома, не может быть запломбирован до верхушки; 6. Остром одонтогенном периостите челюстей, обострении хронического периодонтита, не подлежащих консервативному

Противопоказания: Патологические состояния, угнетающие процессы регенерации ( диабет, алкоголизм и др. ) Разрушение зуба при его удалении или обработке. Острые воспалительные заболевания периодонта и пародонтоз. Требования к реплантируемому зубу: Зуб должен иметь хорошо сохранившуюся коронку. Корни зуба не должны быть сильно искривлены и чрезмерно расходится.


СРОКИ РЕПЛАНТАЦИИ если с момента травмы прошло 12 -24 часа, то успешная реплантация отмечается в 90100%. если с момента травмы прошло 36 -48 часов, то успешная реплантация отмечается в 65 – 70%. если с момента травмы прошло 48 – 72 часа, то успешная реплантация отмечается лишь в 50%.
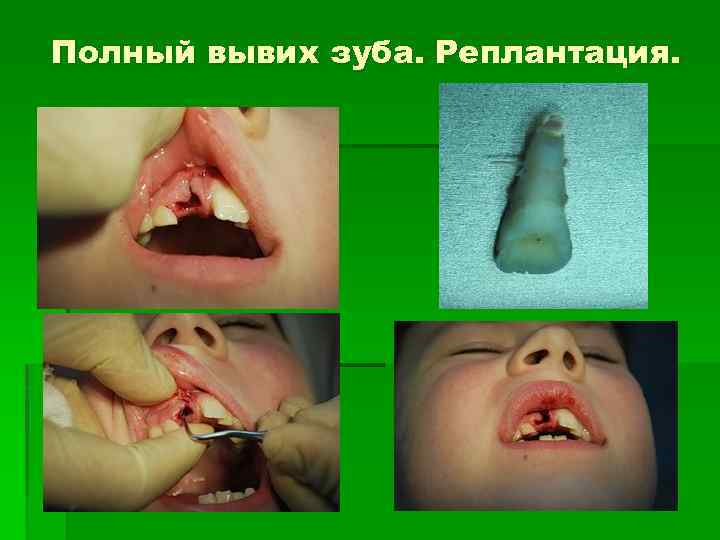
Полный вывих зуба. Реплантация.
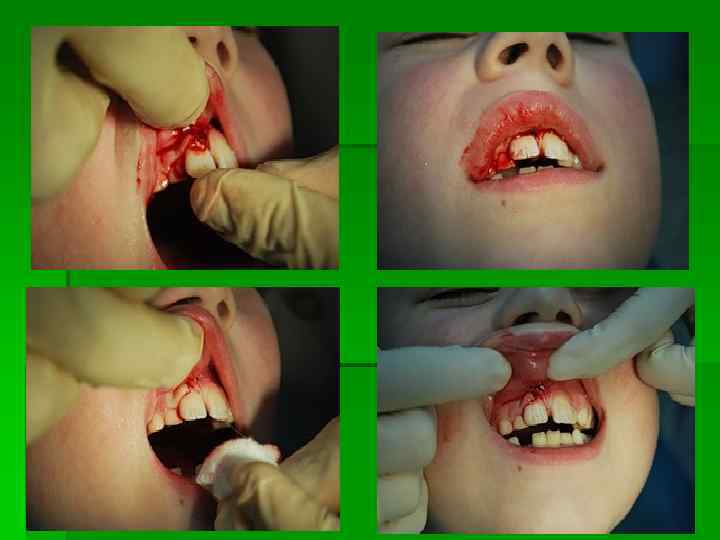
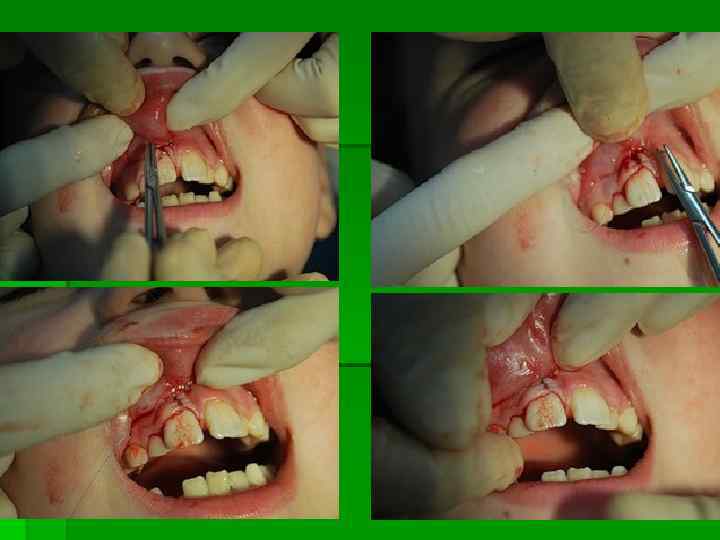
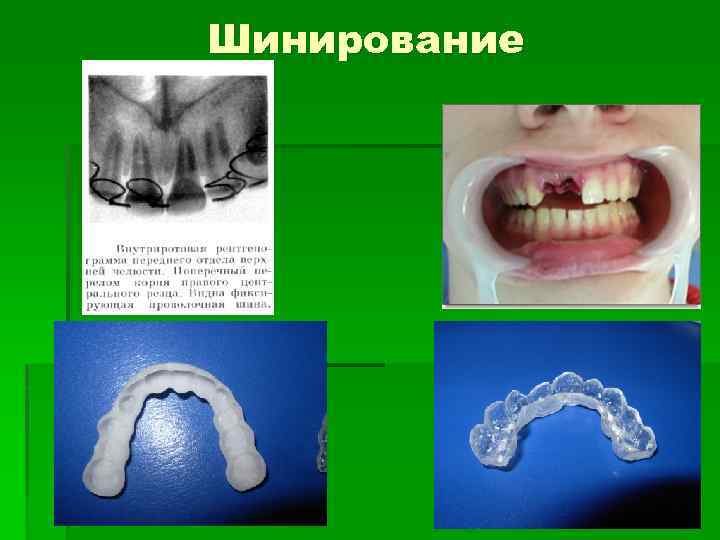
Шинирование
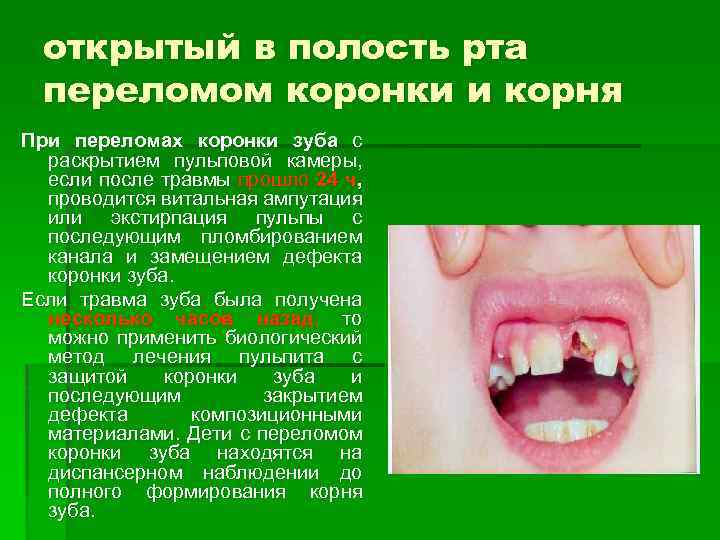
открытый в полость рта переломом коронки и корня При переломах коронки зуба с раскрытием пульповой камеры, если после травмы прошло 24 ч, проводится витальная ампутация или экстирпация пульпы с последующим пломбированием канала и замещением дефекта коронки зуба. Если травма зуба была получена несколько часов назад, то можно применить биологический метод лечения пульпита с защитой коронки зуба и последующим закрытием дефекта композиционными материалами. Дети с переломом коронки зуба находятся на диспансерном наблюдении до полного формирования корня зуба.
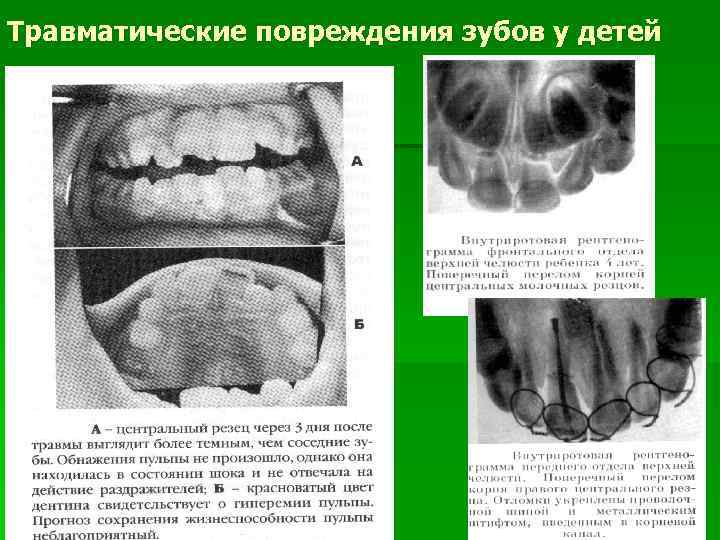
Травматические повреждения зубов у детей
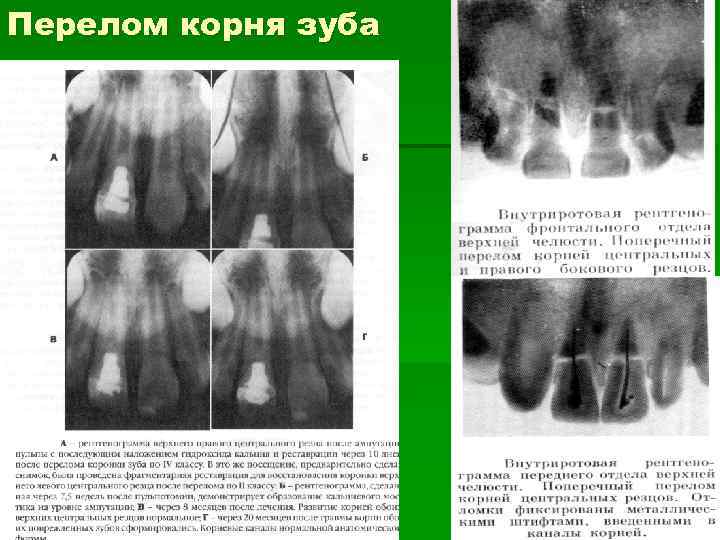
Перелом корня зуба
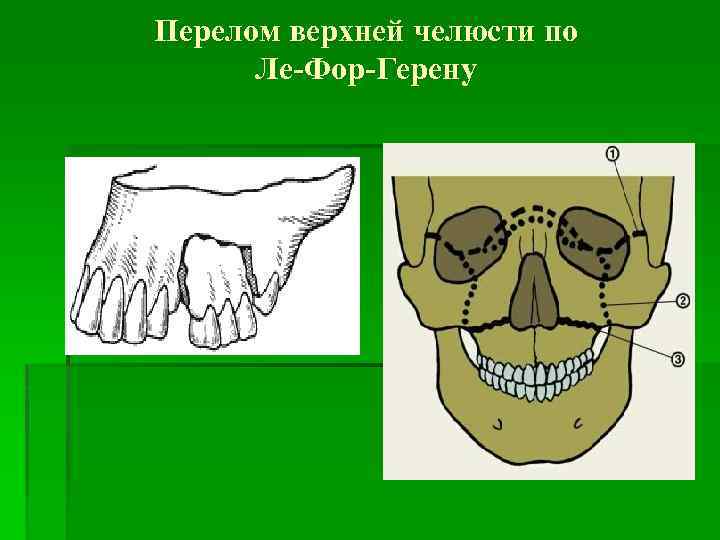
Перелом верхней челюсти по Ле-Фор-Герену

Переломы верхней челюсти всегда открытые, так как в данном случае происходит нарушение целостности слизистой оболочки полости рта. В настоящее время часто используют определение: переломы средней зоны лица, ограничивая ее сверху линией через верхние края орбит, а снизу – линией смыкания зубных рядов. Кости средней зоны лица имеют аркообразное строение, отличающееся чередованием контрфорсов (утолщение компактного вещества) с местами слабого сопротивления. Переломы верхней челюсти могут быть, одно- и двусторонними. Двусторонние переломы – симметричными и несимметричными. При односторонних переломах верхней челюсти линия перелома, кроме того, проходит сагитально, по небному шву.

Классификация переломов верхней челюсти: Ле Фор I (перелом по нижнему уровню)– линия перелома верхней челюсти проходит горизонтально над альвеолярным отростком челюсти от основания грушевидного отверстия к крыловидному отростку основной кости. При этом обычно отламывается дно верхнечелюстной пазухи и ломается основание перегородки носа. Ле Фор II (перелом по среднему уровню) – линия перелома проходит поперечно через спинку носа, медиальную стенку, дно и нижнеглазничный край и далее продолжается по скулочелюстному шву до крыловидного отростка основной кости. Этот перелом часто называют суборбитальным или пирамидальным, так как при этом происходит челюстно-лицевое разъединение, когда верхняя челюсть вместе с костями носа отделяется от скуловых костей и основания черепа. Ле Фор I I I (перелом по верхнему уровню) – линия перелома проходит поперечно через спинку носа, медиальную стенку, дно и наружную стенку глазницы, через верхне-наружный край глазницы, и далее через скуловую дугу и крыловидный отросток основной кости. Этот перелом часто называют суббазальным, так как при этом происходит полное черепнолицевое разъединение, т. е. отрыв верхней челюсти вместе с костями носа и скуловыми костями от основания черепа. Переломы по Ле Фор I I I, как правило, сопровождаются черепно-мозговой травмой и нередко переломом основания черепа, т. е. открытой черепно-мозговой травмой.

Клиника переломов верхней челюсти. Основные симптомы, характерные для перелома верхней челюсти: 1. Повреждения (ушибы, гематомы, раны) мягких тканей головы и лица. 2. Выраженный отек век обоих глаз, кровоизлияние в клетчатку вокруг глаз и в конъюнктиву (симптом очков). 3. Кровотечение из носа, полости рта и из ушей. Ликворрея (симптом двойного пятна). 4. Удлинение и уплощение среднего отдела лица. 5. Анестезия или парестезия в области верхней губы, крыла носа и подглазничной области. Диплопия или двоение в глазах. 6. Боль, крепитация и «симптом ступеньки» при пальпации в области переносицы, по нижнеглазничному краю и верхненаружному краю орбиты, а также по ходу скуловой дуги и в области скуло-альвеолярного гребня.

7. Нарушение прикуса, разрывы слизистой оболочки (чаще по средней линии неба), подслизистые кровоизлияния по переходной складке, выявляемые при осмотре полости рта. 8. Подвижность верхней челюсти (как достоверный признак перелома) определяемая пальпаторно и симптом «треснувшего горшка» при перкуссии зубов верхней челюсти. Однако при вколоченных переломах верхней челюсти подвижность ее может и не определяться. 9. Клиническая картина при переломах в/ч зависит от наличия сопутствующей патологии (сочетанной травмы). При переломах верхней челюсти (особенно при переломах по Ле Фор II-III) определяется клиника открытой или закрытой черепно-мозговой травмы: повреждение костей свода черепа; перелом костей основания черепа с ликвореей че?
