Патологический перелом на фоне кисты

Патологический перелом – это нарушение целостности кости в области ее патологической перестройки. Возникает в результате незначительного травмирующего воздействия: падения с небольшой высоты, неинтенсивного удара или даже обычного напряжения мышц. Причиной развития является остеопороз, остеомиелит, злокачественные и доброкачественные новообразования костной ткани и некоторые другие заболевания. Клинические проявления обычно стертые, может наблюдаться боль, отек, ограничение функции конечности. Диагноз устанавливают на основании рентгенографии, МРТ, КТ, сцинтиграфии, биопсии и других исследований. Лечение чаще оперативное.
Общие сведения
Патологический перелом – повреждение кости, прочность которой снижена в связи с каким-то заболеванием или патологическим состоянием. Наибольшее значение в силу своей распространенности, вероятных осложнений и возможного неблагоприятного исхода имеют патологические переломы при остеопорозе, нередко возникающие у людей пожилого и старческого возраста. Чаще всего в клинической практике встречаются патологические повреждения позвонков, шейки бедренной кости и дистального эпифиза лучевой кости.
Характерной особенностью данного вида повреждений является затруднение консолидации вследствие патологических изменений костной ткани. Из-за этого больные долго остаются обездвиженными, что становится причиной развития пролежней и застойных пневмоний, формирования тяжелых контрактур и т. д. Это, а также необходимость удаления опухоли при доброкачественных и злокачественных новообразованиях, обуславливает высокую частоту оперативных вмешательств. Лечение патологических переломов в зависимости от причины их возникновения могут осуществлять травматологи-ортопеды и онкологи.
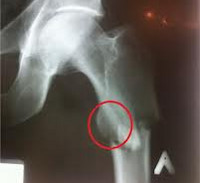
Патологический перелом
Причины
Чаще всего патологическими переломами осложняются новообразования костей и фиброзные остеодистрофии. По статистике, патологическое нарушение целостности кости наблюдается в 50-60% солитарных кист. Немного реже травматические повреждения возникают при фиброзной дисплазии. При болезни Педжета и болезни Реклингхаузена кости ломаются в 40-50% случаев, при гигантоклеточных опухолях – в 15% случаев.
- Опухоли костей. Среди опухолевых процессов первое место по количеству таких осложнений занимают злокачественные опухоли, при этом патологические повреждения костей чаще наблюдаются при метастатических процессах и реже – при первичных опухолях. Отличительной особенностью переломов при метастазах является множественность, особенно выраженная при повреждениях тел позвонков. Множественные метастазы миеломы осложняются переломами в 2-3 случаев. Реже патологические переломы наблюдаются при метастазах гипернефромы и рака, а также при остеопластическом костном карцинозе. Нередки повреждения кости при остеокластических саркомах. Среди доброкачественных новообразований переломами чаще всего осложняются хондромы.
- Остеопороз. В наши дни в связи с увеличением продолжительности жизни и снижением двигательной активности «среднего» человека в травматологии и ортопедии все большее значение приобретают патологические переломы при остеопорозе. Повреждения чаще возникают у женщин постклимактерического возраста. Обычно нарушается целостность позвонков, шейки бедра или лучевой кости. Множественные повторные компрессионные переломы позвонков обуславливают развитие кифоза. Переломы шейки бедра становятся причиной инвалидности, а в старческом возрасте в 25-30% случаев заканчиваются летальным исходом вследствие тяжелых осложнений.
- Инфекции. Переломы часто возникают при эхинококкозе и достаточно редко – при туберкулезе, остеомиелите и третичном сифилисе.
- Изменения остеогенеза. Патологическая ломкость костей также наблюдается при остеопсатирозе и несовершенном остеогенезе, остеоартропатиях при сирингомиелии и сухотке спинного мозга и остеосклерозе различного генеза.
- Неврологические заболевания. Изменения костей вследствие неврогенных нарушений становятся причиной патологических переломов при парезах и параличах как травматического, так и нетравматического характера.
Своеобразные микропереломы всегда возникают при остеохондропатиях и в большинстве случаев – при врожденном сифилисе и детской цинге. Реже кости ломаются при остеомаляции и рахите и очень редко – при гемофилии. Патологическим переломом можно считать и нарушение целостности формирующейся костной мозоли, то есть, рецидив травматического перелома. Целостность кости также часто нарушается при анкилозах, в таких случаях атрофированная кость ломается поблизости от сустава. Многие специалисты относят к патологическим повреждениям переломы атрофированного и анкилозированного позвоночника при болезни Бехтерева.
Симптомы патологического перелома
Отличительной особенностью таких повреждений является слабая выраженность симптомов по сравнению с обычными травматическими переломами. Возможны незначительные или умеренные боли и нерезкая отечность пораженного сегмента. В ряде случаев такие переломы становятся первым проявлением патологического процесса в кости у людей, ранее считавших себя здоровыми. Достаточно часто патологическому нарушению целостности кости предшествуют костные деформации, неопределенные спонтанные боли или боли при нагрузке.
Значительное смещение фрагментов наблюдается очень редко. Часто возникают компрессионные поражения, надгибы, крупные трещины, вдавления и переломы трубчатых костей в виде подзорной трубы (поперечные повреждения, при которых истонченный корковый слой одного отломка надвигается на другой костный фрагмент). Патологическая подвижность и крепитация при подобных травмах отсутствуют, кровоизлияние может быть слабо выражено или вовсе не выражено. Все перечисленное затрудняет диагностику и становится причиной позднего обращения пациентов к врачам.
Диагностика
Диагноз выставляется с учетом жалоб, характерного анамнеза (незначительная травма), данных осмотра и дополнительных методов обследования. Наибольшее значение имеет рентгенография. Для более точной оценки состояния костей и окружающих мягких тканей также могут использоваться МРТ и КТ. При подозрении на метастазы большое значение приобретает сцинтиграфия, позволяющая в четыре раза чаще обычной рентгенографии выявлять метастатические поражения. При подозрении на остеопороз показана денситометрия. В некоторых случаях характер патологического процесса удается установить только при помощи биопсии.
Определенную диагностическую ценность имеют и лабораторные исследования. Для остеолитических процессов характерно выделение гидроксипромина, гиперкальциурия и гиперкальциемия. При остеопластических поражениях наблюдается снижение уровня кальция и повышение уровня щелочной фосфатазы в сыворотке крови. Вместе с тем, данные анализов в большинстве случаев не специфичны и могут рассматриваться только в качестве дополнительного диагностического критерия.

КТ ГОП. Патологический перелом 6 и 7 грудных позвонков (красная стрелка) на фоне вторичного поражения позвонков (синяя стрелка).
Лечение патологического перелома
Лечебная тактика определяется с учетом основного заболевания, а также локализации и характера повреждения. Целью хирургического вмешательства может быть сокращение сроков лечения в стационаре, ликвидация болевого синдрома, облегчение ухода за пациентом, ранняя активизация больного и улучшение его психоэмоционального состояния, а также уменьшение вероятности развития осложнений: пролежней, тромбофлебита, трофических язв, застойных пневмоний, гиперкальциемии и т. д.
Метод оперативного вмешательства выбирают с учетом особенностей патологического процесса. При доброкачественных опухолях выполняют резекцию пораженного участка (в ряде случаев – с замещением образовавшегося дефекта алло- или гомотрансплантатом) в сочетании с накостным или внутрикостным остеосинтезом. При онкологических поражениях на первый план нередко выходит не увеличение продолжительности, а улучшение качества жизни пациента.
Вместе с тем, при успешном лечении основного заболевания патологические переломы, являющиеся осложнением злокачественных опухолей, достаточно успешно срастаются, что также необходимо учитывать при выборе оперативной тактики. При поражении сустава или околосуставной области по возможности осуществляют эндопротезирование, при нарушении целостности диафиза – сегментарную резекцию в сочетании с укреплением поврежденного участка костным цементом или замещением дефекта трансплантатом. Отломки фиксируют, используя гвозди, пластины, штифты, винты или устанавливая аппараты Илизарова.
Литература 1. Патология костей и суставов/ Некачалов В.В. – 2000 2. Патологические переломы костей конечностей метастатического происхождения/ Зоря В.И., Злобина Ю.С.// Травматология и ортопедия России – 2008 – №1 3. Травматология и ортопедия/ Шапошников Ю.Г. – 01997 | Код МКБ-10 M84.4 |
Патологический перелом – лечение в Москве
Источник
Если в структуре кости происходят патологические изменения, даже небольшое внешнее воздействие может привести к ее перелому. Обычно такие изменения связаны с разрыхлением ткани, например, в случае остеопороза.
Другая обычная причина — опухоль. Из доброкачественных новообразований это чаще всего хондромы, из злокачественных — вторичные метастазы или остеосаркомы.

Наш эксперт в этой сфере:
Врач травматолог-ортопед, онколог
Позвонить врачу
Опасность патологических переломов
Изменение структуры костной ткани может привести к таким опасным ситуациям как перелом позвоночника с повреждением спинного мозга. После этого наступают паралич, тяжелые функциональные нарушения внутренних органов.
Другая опасная ситуация — патологический перелом шейки бедренной кости, после которого человек обречен на длительную неподвижность, будучи прикован к постели. Это зачастую приводит к вторичным осложнениям, смертность от которых может достигать 30% и более.
Поэтому при выявлении высокого риска патологических переломов так важно провести профилактические мероприятия. В клинике «Медицина 24/7» для этого используются самые эффективные методики, включая передовые, прогрессивные разработки последнего времени.
Наши врачи вам помогут
Оставьте свой номер телефона
Диагностика
Для выявления метастазов в костях при онкологических заболеваниях выполняется сцинтиграфия. Этот метод с высокой точностью показывает распространение раковых клеток в организме и поражение ими костных тканей.
При обнаружении новообразований выполняется забор тканей из них с помощью биопсии. Далее образец ткани подвергается гистологическому исследованию.
Для визуального изучения костных структур лучше всего подходит рентген (в отличие от МРТ, которая лучше показывает мягкие, соединительные ткани). Более подробную информацию можно получить с помощью компьютерной томографии.
Пациентам с патологическими переломами в обязательном порядке назначается биохимический анализ крови.
Опухоли — не единственная причина разрыхления костных структур и патологических переломов. Возможно, причиной послужил остеопороз, например, на фоне гормональных изменений. В этой ситуации нужно разобраться, прежде чем назначить методы лечения и профилактики костных повреждений.
Это может быть воспалительный процесс, остеомиелит, фиброзная дисплазия, при которой костная ткань заменяется соединительной, или болезнь Педжета.
Все эти случаи требуют дифференциальной диагностики, которая проводится в клинике «Медицина 24/7» и позволяет с точностью установить причину изменений костной ткани и опасности патологических переломов.
Лечение
В отличие от обычных переломов, патологические травмы обычно не вызывают сильной боли. Отечность в таких случаях, как правило, также менее выражена. Серьезные смещения, кровотечения могут отсутствовать. Зачастую это становится причиной позднего обращения за медицинской помощью, что осложняет лечение.
Профилактика патологических переломов, лечение их последствий при условии, что их причиной послужили именно опухоли, относится к области онкоортопедии.
В клинке «Медицина 24/7» в диагностике и лечении активно применяется междисциплинарный подход. Особенно хорошие результаты он дает в таких случаях как патологические переломы, где требуется установить основную и сопутствующие причины патологии, чтобы определить лучшую тактику ее лечения.
В сложных случаях собирается консилиум с привлечением эндокринологов, онкоортопедов, инфекционистов, травматологов, нейрохирургов. На основе анализа диагностических данных принимается решение о том или ином способе лечения.
Если причиной патологических переломов или их риска стал остеопороз, обычно назначается заместительная гормональная терапия.
В случае опухолевых процессов выполняется хирургическое, химиотерапевтическое лечение. Наряду с этим может быть использована таргетная терапия.
В качестве лечебной процедуры при переломах позвонков или их профилактики в клинике «Медицина 24/7» выполняется вертебропластика — укрепление с помощью костного цемента.
Эндопротезирование
В случаях, если опухоль имеет небольшие размеры, локализована в четких границах, она удаляется с отступом, в пределах здоровых тканей. Удаленный участок воссоздается.
При значительном распространении новообразования приходится удалять большой фрагмент кости или всю кость целиком. Для ее воссоздания в клинике «Медицина 24/7» используются модульные протезы.
Такие конструкции на сегодня признаны «золотым стандартом» протезирования после операций по поводу костных новообразований. Главное преимущество модульных эндопротезов состоит в том, что с их помощью можно воссоздать кость любой протяженности с суставом или двумя суставами.
Для этого не требуется изготавливать в каждом случае индивидуальный протез. Модульная конструкция делает возможной их идеальную и быструю подгонку на месте.
Эндопротезы, применяемые в нашей клинике, отличаются высокой надежностью, прочностью, абсолютной биоинертностью, высокой технологичностью, совершенной биомеханикой и функциональностью.
Материал подготовлен врачом-онкологом, травматологом-ортопедом клиники «Медицина 24/7» Аховым Андемиром Олеговичем.
Источник
Костная киста – это полость в костной ткани, возникающая вследствие нарушений местного кровообращения и активации ферментов, разрушающих органическое вещество кости. На начальных стадиях протекает бессимптомно или сопровождается незначительными болями. Нередко первым признаком патологического процесса становится патологический перелом. Длительность заболевания составляет около 2 лет, в течение второго года киста уменьшается в размере и исчезает. Диагноз выставляется на основании рентгенографии. Лечение обычно консервативное: иммобилизация, пункции, введение лекарственных препаратов в полость кисты, ЛФК, физиотерапия. При неэффективности производится резекция с последующей аллопластикой.
Общие сведения
Костная киста – заболевание, при котором в костной ткани образуется полость. Причины возникновения неизвестны. Обычно болеют дети и подростки. Существует два вида кист: солитарные и аневризмальные, первые втрое чаще наблюдаются у мальчиков, вторые обычно выявляются у девочек. Сама по себе киста не представляет угрозы для жизни и здоровья больного, однако может вызывать патологические переломы и иногда становится причиной развития контрактуры близлежащего сустава. При аневризмальной кисте в позвонке возможно появление неврологической симптоматики. Лечение костных кист осуществляют ортопеды-травматологи.
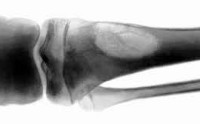
Костная киста
Патогенез
Формирование костной кисты начинается с нарушения кровообращения на ограниченном участке кости. Из-за нехватки кислорода и питательных веществ участок начинает разрушаться, что приводит к активации лизосомных ферментов, расщепляющих коллаген, гликозаминогликаны и другие протеины. Образуется наполненная жидкостью полость с высоким гидростатическим и осмотическим давлением. Это, а также большое количество ферментов в жидкости внутри кисты, приводит к дальнейшему разрушению окружающей костной ткани. В последующем давление жидкости уменьшается, активность ферментов снижается, из активной киста превращается в пассивную и со временем исчезает, постепенно замещаясь новой костной тканью.
Виды костной кисты
Солитарная костная киста
Чаще страдают мальчики 10-15 лет. Вместе с тем, возможно и более раннее развитие – в литературе описан случай солитарной кисты у 2-месячного ребенка. У взрослых людей костные кисты выявляются чрезвычайно редко и обычно представляют собой остаточную полость после перенесенного в детстве не диагностированного заболевания. Как правило, полости возникают в длинных трубчатых костях, первое место по распространенности занимают костные кисты проксимального метафиза бедренной и плечевой кости.
Течение болезни на начальных этапах в большинстве случаев бессимптомное, иногда пациенты отмечают незначительную припухлость и незначительные нестойкие боли. У детей в возрасте младше 10 лет иногда наблюдается припухлость, могут развиваться контрактуры соседнего сустава. При больших кистах в области проксимального диафиза бедра возможна хромота, при поражении плечевой кости – дискомфорт и неприятные ощущения при резких движениях и поднимании руки.
Причиной обращения к врачу и первым симптомом солитарной костной кисты нередко становится патологический перелом, возникающий после незначительного травматического воздействия. Иногда травму и вовсе не удается выявить. При осмотре больного с начальными стадиями заболевания местные изменения не выражены. Отека нет (исключение – отек после патологического перелома), гиперемии нет, венозный рисунок на коже не выражен, местная и общая гипертермия отсутствует. Может выявляться незначительная атрофия мышц.
При пальпации пораженного участка в ряде случаев удается обнаружить безболезненное булавовидное утолщение с костной плотностью. Если киста достигает значительных размеров, при надавливании стенка кисты может прогибаться. При отсутствии перелома активные и пассивные движения в полном объеме, опора сохранена. При нарушении целостности кости клиническая картина соответствует перелому, однако симптомы выражены менее ярко, чем в случае обычного травматического повреждения.
В последующем отмечается стадийное течение. Вначале киста локализуется в метафизе и соединяется с зоной роста (фаза остеолиза). При полостях большого размера кость в месте поражения «вздувается», могут развиваться повторные патологические переломы. Возможно формирование контрактуры близлежащего сустава. Через 8-12 месяцев киста из активной превращается в пассивную, теряет связь с ростковой зоной, постепенно уменьшается в размерах и начинает смещаться к метадиафизу (фаза отграничения). Через 1,5-2 года от начала заболевания киста оказывается в диафизе и клинически никак не проявляется (фаза восстановления). При этом из-за наличия полости прочность кости в месте поражения снижается, поэтому на данном этапе также возможны патологические переломы. Исходом становится либо небольшая остаточная полость, либо ограниченный участок остеосклероза. Клинически наблюдается полное выздоровление.
Для уточнения диагноза выполняют рентгенологическое исследование пораженного сегмента: рентгенографию бедренной кости, рентгенографию плечевой кости и т. д. На основании рентгенологической картины определяют фазу патологического процесса. В фазе остеолиза на снимке обнаруживается бесструктурное разрежение метафиза, соприкасающееся с зоной роста. В фазе отграничения на рентгенограммах видна полость с ячеистым рисунком, окруженная плотной стенкой и отделенная от зоны роста участком нормальной кости. В фазе восстановления на снимках выявляется участок уплотнения костной ткани или небольшая остаточная полость.

КТ стоп. Киста пяточной кости справа (слева – для сравнения – норма).
Аневризмальная костная киста
Встречается реже солитарной. Обычно возникает у девочек 10-15 лет. Может поражать кости таза и позвонки, реже страдают метафизы длинных трубчатых костей. В отличие от солитарной костной кисты, как правило, возникает после травмы. Формирование полости сопровождается интенсивными болями и прогрессирующим отеком пораженной области. При осмотре выявляется местная гипертермия и расширение подкожных вен. При локализации в костях нижних конечностей отмечается нарушение опоры. Заболевание нередко сопровождается развитием контрактуры близлежащего сустава. При костных кистах в позвонках появляются неврологические нарушения, обусловленные сдавление спинномозговых корешков.
Различают две формы аневризмальных костных кист: центральную и эксцентрическую. В течении болезни выделяют такие же фазы, как и при солитарных кистах. Клинические проявления достигают максимума в фазе остеолиза, постепенно уменьшаются в фазе отграничения и исчезают в фазе восстановления. На рентгенограммах в фазе остеолиза выявляется бесструктурный очаг с внекостным и внутрикостным компонентом, при эксцентричных кистах внекостная часть по размеру превышает внутрикостную. Надкостница всегда сохранена. В фазе отграничения между внутрикостной зоной и здоровой костью образуется участок склероза, а внекостная зона уплотняется и уменьшается в размере. В фазе восстановления на рентгенограммах обнаруживается участок гиперостоза или остаточная полость.

МРТ таза. Костная киста в подвздошной кости слева с гиперинтенсивным сигналом.
Лечение костной кисты
Лечение осуществляют детские ортопеды, в небольших населенных пунктах – травматологи или детские хирурги. Даже если перелом отсутствует, рекомендуют разгрузить конечность, используя костыли (при поражении нижней конечности) или подвесив руку на косыночную повязку (при поражении верхней конечности). При патологическом переломе накладывают гипс сроком на 6 недель. Для того чтобы ускорить созревание опухолевидного образования, выполняют пункции.
Содержимое кисты удаляют, используя специальные иглы для внутрикостной анестезии. Затем осуществляют множественную перфорацию стенок для снижения давления внутри кисты. Полость промывают дистиллированной водой или физраствором для удаления продуктов расщепления и ферментов. Потом выполняют промывание 5% раствором е-аминокапроновой кислоты для нейтрализации фибринолиза. На заключительном этапе в полость вводят апротинин. При большой кисте у больных старше 12 лет возможно введение триамцинолона или гидрокортизона. При активных кистах процедуру повторяют 1 раз в 3 недели, при закрывающихся – 1 раз в 4-5 недель. Обычно требуется 6-10 пункций.
В ходе лечения регулярно осуществляют рентгенконтроль. При появлении признаков уменьшения полости пациента направляют на ЛФК. При неэффективности консервативной терапии, угрозе сдавления спинного мозга или риске значительного разрушения кости показано хирургическое лечение – краевая резекция пораженного участка и аллопластика образовавшегося дефекта. В активной фазе, когда киста соединена с зоной роста, операции проводят только в крайних случаях, поскольку возрастает риск повредить ростковую зону, что чревато отставанием роста конечности в отдаленном периоде. Кроме того, при контакте полости с ростковой зоной увеличивается риск развития рецидивов.
Прогноз и профилактика
Прогноз обычно благоприятный. После редуцирования полости наступает выздоровление, трудоспособность не ограничивается. Отдаленные последствия кист могут быть обусловлены образованием контрактур и массивным разрушением костной ткани с укорочением и деформацией конечности, однако при своевременном адекватном лечении и соблюдении рекомендаций врача такой исход наблюдается редко.
Источник
