Открытый перелом 3 степени

Нами была использована классификация открытых переломов Tscherne (1983), согласно которой все открытые переломы по тяжести распределены на 4 степени (рис. 2-1).
I степень. Повреждение кожи костным осколком изнутри. Отсутствует или имеется незначительное осаднение кожи. Переломы такого типа возникают, как правило, при непрямом механизме травмы и соответствуют типу А по классификации АО. Однако даже при минимальной кожной ране, когда имеется прямой механизм травмы и переломы соответствуют типу В или С по классификации АО, такие открытые переломы относятся ко II степени.
II степень. К этой группе относятся открытые переломы с любой по размерам кожной раной, сопровождающейся поверхностной контузией кожи и подлежащих мягких тканей с незначительным загрязнением раны. Тип перелома может быть любой (А, В, С по классификации АО). Отсутствует повреждение магистральных сосудов и нервов.
III степень. Переломы этой группы сопровождаются массивными мягкотканными повреждениями, часто с дополнительным повреждением магистральных сосудов и периферических нервов.
Рис. 2-1. Классификация открытых переломов по Tscherne.
Такие переломы всегда сопровождаются ишемией и относятся к типу В или С по классификации АО. Это например, сельскохозяйственные травмы, высокоэнергетические огнестрельные переломы и переломы при компартмент-синдроме, так как при них имеется очень высокий риск развития инфекции.
IV степень. Эта группа представлена субтотальными или тотальными ампутациями сегментов конечностей. Субтотальной ампутацией, по определению комитета реплантологов Международного общества реконструктивной хирургии, называется ампутация, когда крупные сосуды конечности находятся в состоянии тотальной ишемии, а конечность держится на мягкотканом лоскуте, не превышающем 1/4 окружности конечности. Другие случаи, когда возможна реимплантация конечности, относятся к III степени открытых переломов.
Все закрытые переломы длинных костей конечностей мы распределили в соответствии с международной классификацией AO/ASIF, предложенной М. Muller и соавт. в 1990 г. Эта классификация основывается не на особенностях анатомической области, а на характерных признаках, присущих переломам всех костей. Данная классификация проста в обращении, помогает в выборе соответствующего метода лечения любого конкретного перелома, отражает тяжесть перелома и возможный исход его лечения (рис. 2-2).

Рис. 2-2. Классификации AO-ASIF переломов длинных костей (слева) и около- и внутрисуставных переломов (справа).
По классификации AO/ASIF все диафизарные переломы делятся на 3 типа на основании наличия контакта между двумя отломками после репозиции: А (простой перелом) – контакт > 90%, В (клиновидный перелом) — имеется некоторый контакт, С (сложный перелом) — контакт отсутствует.
Простой перелом (тип А) — одиночная циркулярная линия перелома диафиза с малыми осколками кортикала, составляющими менее 10% окружности кости, которыми можно пренебречь, так как они не влияют на лечение и прогноз. А1 — спиральный перелом, А2 — косой перелом, A3 — поперечный перелом.
Клиновидный перелом (тип В) – оскольчатый перелом диафиза с одним и более промежуточными фрагментами, при котором после репозиции имеется некоторый контакт между отломками, В1 — клиновидный спиральный перелом, В2 — клиновидный сгибательный перелом, ВЗ — клиновидный фрагментированный перелом. Сложный перелом (тип С) — оскольчатый перелом диафиза с одним и более промежуточными фрагментами, при котором после репозиции отсутствует контакт между проксимальным и дистальным отломками, С1 — сложный спиральный перелом, С2 — сложный сегментарный перелом, СЗ – сложный иррегулярный перелом.
Переломы типа А являются самыми простыми повреждениями с наилучшим прогнозом для полного функционального восстановления конечности. Переломы типа С — наиболее сложные повреждения с плохим прогнозом. Эти переломы дают наибольшее количество несращений, ложных суставов и стойких посттравматических контрактур крупных суставов.
Внутри- и околосуставные переломы также делят на три типа в соответствии с прогнозом восстановления функции сустава: тип А — околосуставные переломы, тип В — простые внутрисуставные переломы, тип С — сложные внутрисуставные переломы.
В.А. Соколов
Множественные и сочетанные травмы
Источник
Открытый перелом – перелом с повреждением кожных покровов, реже слизистой оболочки, при котором существует сообщение между областью перелома и внешней средой. Чаще наблюдаются открытые переломы костей конечностей. Травма сопровождается болью, отеком и деформацией. В области повреждения имеется рана, иногда в ней просматриваются отломки костей. Диагноз выставляется на основании клинических признаков и результатов рентгенографии. Лечение обычно комбинированное: ПХО раны с последующей иммобилизацией, после заживления раны возможен вне- или внутриочаговый остеосинтез.
Общие сведения
Открытый перелом – повреждение кости, при котором область перелома сообщается с внешней средой через рану на коже или слизистой оболочке. Составляет 8-10% от общего числа повреждений скелета. Может возникать в результате падений, ударов, автодорожных происшествий, техногенных и природных катастроф. При высокотравматичных повреждениях часто наблюдаются сочетания с другими травмами: закрытыми переломами костей туловища и конечностей, тупой травмой живота, ЧМТ, повреждением грудной клетки и т. д.
Открытые переломы относятся к категории сложных повреждений, поскольку при таких травмах резко возрастает риск инфицирования всех элементов кости с развитием острого остеомиелита и других осложнений. Нередко возникают затруднения при фиксации отломков, что связано с необходимостью сохранить доступ к ране для проведения перевязок, а также невозможностью выполнить плановый очаговый остеосинтез до полного заживления раневой поверхности. Лечение открытых переломов осуществляют специалисты в области травматологии.
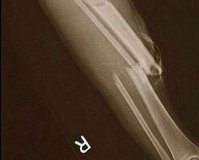
Открытый перелом
Классификация
С учетом особенностей повреждения кожи выделяют два вида открытых переломов: первично открытый – возникший в момент травматического воздействия и вторично открытый – образовавшийся через некоторое время после травмы в результате смещения отломков и повреждения кожных покровов фрагментом кости (например, при неправильной транспортировке). Как правило, при первично открытых переломах наблюдаются раны большей площади, нередко – сильно загрязненные, с инородными телами (кусочками одежды, песком, землей, и т. д.). Для вторично открытых переломов характерно наличие небольшой ранки с выстоящим из нее концом отломка кости. Обильные загрязнения раневой поверхности наблюдаются редко, инородные тела в ране отсутствуют.
В клинической практике применяется классификация О.Н. Марковой и А.В. Каплана, в которой для обозначения размера и степени повреждения используют систему цифр и букв:
- I – размер раны до 1,5 см.
- II – размер раны 2-9 см.
- III – размер раны более 10 см.
- А – перелом с незначительным ограниченным повреждением мягких тканей. Жизнеспособность мягких тканей сохранена или незначительно нарушена.
- Б – перелом с повреждением мягких тканей средней степени тяжести. Наблюдается частичное или полное нарушение жизнеспособности тканей в ограниченной зоне.
- В – перелом с тяжелым повреждением мягких тканей и нарушением их жизнеспособности на значительном протяжении.
Кроме того, в данную классификацию дополнительно введен тип IV, обозначающий переломы с крайне тяжелым повреждением тканей: размозжением, раздавливанием, раздроблением и нарушением целостности магистральных артерий.

Возможно, здесь скрыты шокирующие фото медицинских операций
Открытый перелом
Общие особенности
Все открытые переломы считаются бактериально загрязненными. Микробная инвазия раны может стать причиной целого ряда осложнений: анаэробного, гнилостного, гнойного, а также развития столбняка. Вероятность возникновения инфекционных осложнений увеличивается при ослаблении иммунитета, нарушениях местного кровообращения, наличии нежизнеспособных тканей и обширных повреждениях. Особенно опасны в этом смысле огнестрельные переломы, поскольку в таких случаях всегда образуется значительный массив нежизнеспособных тканей, в ране имеются инородные тела, а местное кровоснабжение ухудшается вследствие контузии.
Основным методом инструментальной диагностики открытых переломов является рентгенография поврежденного сегмента. В отдельных случаях для оценки состояния мягкотканных структур может дополнительно назначаться МРТ. При открытых переломах существует достаточно высокий риск нарушения целостности нервов и сосудов, при подозрении на наличие таких повреждений необходима консультация нейрохирурга или сосудистого хирурга.
При открытых переломах, вне зависимости от размеров раны, показана ее хирургическая обработка. Оптимальные сроки хирургического вмешательства – первые часы после травмы. В ходе операции травматолог удаляет все нежизнеспособные ткани, в том числе – загрязненные мелкие костные фрагменты и специальными кусачками «скусывает» загрязненные концы крупных отломков. Свободно лежащие чистые отломки удалению не подлежат. Врач промывает рану антисептиками, ушивает кожу и, при необходимости – мышцы, не накладывая швы на фасцию.
При значительных дефектах кожи для предупреждения некроза перед наложением швов выполняют послабляющие разрезы по бокам раны. В отдельных случаях осуществляют первичную кожную пластику. По окончании обработки в рану устанавливают дренажи. Противопоказанием для наложения первичных швов являются обширные загрязненные и размозженные раны с отслойкой мягких тканей, а также наличие признаков местной инфекции (отек и гиперемия кожи по краям раны, гнойное или серозное отделяемое). Если наложение первичных швов невозможно, в последующем на рану накладывают первично-отсроченные (через 3-5 сут), ранние (через 7-14 сут) или поздние (через 2 и более недели) вторичные швы. Обязательным условием отсроченного ушивания раны является удовлетворительное состояние пациента и отсутствие признаков острого гнойного воспаления.
Наличие загрязненной раны нередко существенно ограничивает возможности травматолога по немедленному восстановлению нормального взаиморасположения отломков. Проведение закрытой репозиции часто затруднено, поскольку грубые манипуляции в области раны осуществлять невозможно. Проблематичным становится и удержание отломков при помощи гипсовой повязки, так как минимум в течение 10 суток необходимо обеспечить доступ к ране для проведения перевязок.
Тактику лечения выбирают с учетом особенностей повреждения и состояния пациента. Остеосинтез с использованием погружных металлоконструкций используют редко, поскольку наличие первичного бактериального загрязнения резко увеличивает вероятность нагноения. Абсолютными противопоказаниями к первичному остеосинтезу являются шок, интенсивное кровотечение, обширные, размозженные и обильно загрязненные раны. При невозможности адекватно сопоставить отломки в таких случаях накладывают временную гипсовую повязку или скелетное вытяжение, а в последующем, после заживления раны и улучшения состояния пациента осуществляют отсроченный остеосинтез.
Перспективной методикой лечения открытых переломов являются компрессионно-дистракционные аппараты. В числе преимуществ этого метода – отсутствие металлоконструкций в области перелома (это позволяет снизить риск нагноения) и сохранение свободного доступа к ране при надежной фиксации отломков. Наряду с оперативными, широко используются и консервативные способы лечения – скелетное вытяжение и гипсовые повязки. И тот, и другой вариант имеют свои преимущества и недостатки.
Скелетное вытяжение дает возможность сохранить доступ к ране и при необходимости проводить дополнительную коррекцию положения отломков. Существенным «минусом» этого способа является длительная вынужденная неподвижность пациента, чреватая атрофией мышц и развитием посттравматических контрактур. Гипсовая повязка в большинстве случаев позволяет больному сохранять достаточно высокий уровень двигательной активности, однако иногда затрудняет доступ к ране и обездвиживает 2 или более суставов пораженной конечности.
Наряду с ПХО и восстановлением нормального положения отломков, лечение открытых переломов обязательно включает в себя антибиотикотерапию, обезболивание, физиотерапевтические процедуры и ЛФК. При наличии травматического шока на начальном этапе проводятся противошоковые мероприятия с последующей коррекцией состояния всех органов и систем. В реабилитационном периоде пациентов направляют на ЛФК и физиотерапию.

Лечение открытого перелома с помощью компрессионно-дистракционного аппарата
Распространенные переломы
Первое место по распространенности среди открытых переломов у взрослых занимают переломы костей голени (54,7-78% от общего числа открытых повреждений скелета). Такие переломы часто встречаются при сочетанных и множественных травмах и примерно в 50% случаев осложняются нагноением. Исходом подобных повреждений в 17% случаев становится образование дефекта костной ткани, несращение и ложные суставы. Причиной такого количества осложнений и неудовлетворительных результатов лечения являются высокоэнергетические травмы (например, при автодорожных происшествиях), тяжелое состояние пациентов при поступлении и анатомические особенности данного сегмента конечности.
При открытых переломах большеберцовой кости часто возникает дефект мягких тканей по передневнутренней поверхности голени. Это обусловлено тем, что в данной области большеберцовая кость практически вплотную прилегает к коже и отделена от нее лишь тонкой полоской рыхлой соединительной ткани. Такие раны плохо заживают, нередко осложняются остеомиелитом и остеонекрозом и часто требуют проведения первичной или вторичной кожной пластики.
Лечебная тактика определяется состоянием пациента и особенностями перелома. При изолированных травмах активно используются компрессионно-дистракционные аппараты, при сочетанных повреждениях на раннем этапе, как правило, накладывается скелетное вытяжение, а в последующем, после заживления раны, выполняется остеосинтез костей голени пластиной, винтами или блокирующими стержнями, либо осуществляется внеочаговый остеосинтез аппаратом Илизарова.
У детей, в отличие от взрослых, чаще встречаются открытые переломы костей предплечья, как правило, возникающие при падении на руку. Тактика лечения определяется особенностями детского организма – сочетанием высокой регенеративной способности со слабой устойчивостью к инфекции. В ходе ПХО иссекают только раздавленные или размятые, явно омертвевающие участки кожи. Костные отломки обычно не удаляют, а тщательно очищают и сопоставляют. При наличии значительных загрязнений свободно лежащие фрагменты механически очищают, обильно промывают растворами антисептиков, на некоторое время укладывают в раствор антибиотиков, а затем устанавливают обратно в область дефекта.
Некротизированная мышечная ткань является благоприятной средой для развития инфекции, поэтому в процессе ПХО тщательно осматривают поврежденные мышцы и иссекают нежизнеспособные участки (тусклые, серые, не кровоточащие, с пониженным тургором и отсутствием эластичного сопротивления). Загрязненная подкожная клетчатка также подлежит иссечению. При ушивании края раны должны сопоставляться без натяжения, поскольку у детей в таких случаях часто развиваются краевые некрозы. При необходимости выполняют послабляющие разрезы или проводят первичную кожную пластику.
Репозиция и удержание отломков производится теми же методами, что и у взрослых. Обычно на начальном этапе используют гипсовые лонгеты или закрытые повязки с окошком для перевязок. В последующем при необходимости выполняют открытый остеосинтез пластиной, штифтом, винтами или спицами. Наложение аппарата Илизарова при переломах костей предплечья возможно как в момент поступления, так и в более поздние сроки, после заживления раны. Прогноз при таких повреждениях у детей обычно благоприятный.
Источник
Содержание:
Общие замечания
Классификация открытых переломов
Открытые переломы первой степени 10 1 (МТ 1-4, NV1-4)
Открытые переломы второй степени 10 2 (МТ 1-5, NV1-4)
Открытые переломы третьей степени 10 3 (МТ 2-5, NV2-5)
Лечение
Профилактика дальнейшего загрязнения
Иссечение некротизированных и нежизнеспособных тканей
Кожа
Фасция
Мышцы
Кровеносные сосуды
Нервы
Кость
Стабилизация перелома
Умеренные повреждения мягких тканей
Последующее лечение переломов
Заключение
Литература:
17.1 Общие замечания
Лечение открытых переломов является, с хирургической точки зрения, экстренной ситуацией. Открытым переломам часто сопутствуют дополнительные повреждения. Принципы первой помощи и приоритеты в лечении пациентов с политравмой рассматриваются в других литературных источниках.
При любом открытом переломе целью является неосложненное заживление мягких тканей и самого перелома для возвращения нормальной функции. Для достижения этой цели лечения необходимо создать такие условия, чтобы все оставшиеся мягкие ткани были хорошо васкуляризованы и свободны от контаминации.
Принципами, способствующими достижению данной цели, являются:
Иссечение и удаление всех нежизнеспособных тканей (при необходимости — неоднократное) („Debridement”).
Стабилизация перелома посредством внутренней или, в случае более тяжелого повреждения мягких тканей, наружной фиксации или гвоздя без рассверливания.
Стабильная фиксация позволяет ускорить восстановление микроциркуляции в мягких тканях, что способствует самозащите кости от инфекции.
17.2 Классификация открытых переломов
Принципы классификации и символы объяснены в главе 1 вместе с классификацией переломов АО.
Открытые переломы классифицированы в зависимости от степени разрушения как мягких тканей, так и кости. Важно, что классификация в этих случаях не должна быть ограничена лишь переломом и должна включать в себя три основных составных части мяг-котканного покрова: кожу (Integument) (I) (IC= закрытый перелом, Closed Fracture; Ю=открытый перелом, Open Fracture); мышцы и сухожилия (Muscles and Tendons;MT); и нейрососудистую систему (NeuroVascular;NV).
17.2.1 Открытые переломы первой степени 10 1 (МТ 1-4, NV 1-4)
При открытых переломах первой степени кожа повреждена изнутри костными фрагментами. Необходимо подчеркнуть, что термин „первой степени” применим лишь тогда, когда хирург абсолютно уверен, что повреждение кожи произошло изнутри. Это может проявляться в виде маленькой кожной раны, скрывающей имеющиеся большие глубокие повреждения мягких тканей, в особенности травму подлежащей мышечной ткани и нейро-сосудистых структур: 10 1 (МТЗ-5, NV3-4).
17.2.2 Открытые переломы второй степени 10 2 (МТ 1-5, NV 1-4)
При открытых переломах второй степени кожный покров был нарушен действием наружных сил, приведших к умеренному повреждению кожи, подкожных тканей и мышц. Тяжесть самого перелома может быть различной.
17.2.3 Открытые переломы третьей степени 10 3 (МТ 2-5, NV 2-5)
Открытые переломы третьей степени возникают обычно в результате действия энергии большой силы с обширным повреждением кожи, подкожных тканей, мышц и нейрососу-дистых структур. Они часто сочетаны с повреждениями нервов и сосудов и обычно значительно инфицированы. Высокоскоростные огнестрельные ранения также включены в эту категорию. Ампутации или субампутации относятся по этой классификации к 10 3 (MT4,NV5).
Использование этих определений позволит хирургу выбрать наиболее подходящий метод оперативного лечения.
17.3 Лечение
Открытые переломы первой степени можно, как правило, лечить как закрытые переломы. При переломах второй степени лечение будет отличаться от такового при закрытых переломах, однако послеоперационное ведение для них одинаково. Открытые переломы третьей степени лечат обычно при помощи наружной фиксации, а послеоперационное лечение зависит от конкретного перелома. Использование нового гвоздя АО без рассверливания (UTN, Unreamed Tibial Nail) находится еще в стадии апробации и не может быть поэтому быть рекомендовано для широкого применения.
17.3.1 Профилактика дальнейшего загрязнения
Открытые переломы следует всегда рассматривать в качестве относительно загрязненных патогенными микроорганизмами. Необходимо, путем строжайшей асептики, предупредить дополнительное загрязнение больничной флорой, возникающее между поступлением в клинику и операцией. Поэтому стерильные повязки с раны удалять не следует. Незакрытые раны следует немедленно промыть антибактериальными растворами и наложить стерильную повязку. Любой дальнейший осмотр раны нужно предпринимать лишь в асептических условиях (например, в операционной), когда хирург одет в стерильное белье, маску и перчатки. Фотографировать рану (например, поляроидом) для планирования и с целью документации следует как можно раньше. Может возникнуть потребность в осторожном перемещении конечности на рентгенопрозрачную шину. Обычно оценивают состояние нейрососудистой системы конечности. Затем выполняют рентгенограммы перелома, а также суставов выше и ниже перелома.
17.3.2 Иссечение некротизированных и нежизнеспособных тканей
Рану необходимо очистить от любых инородных материалов и всех некротических масс. Если возникает интенсивное кровотечение, то может быть наложен турникет: он позволяет выполнить более детальный осмотр, однако снижает доступ кислорода к тканям. Если иссечение нежизнеспособных тканей выполняется постепенно, то рекомендуется полностью сменить стерильные материалы между первым и заключительным этапами. Обязательным является непрерывное орошение раны раствором Рингера с антибиотиками или без таковых.
17.3.2.1 Кожа
Некротизированную кожу необходимо иссечь. Если, например, на голени есть хотя бы малейшие сомнения в действительной распространенности повреждения кожи, то вначале ее целесообразно иссекать на возможно меньшем протяжении, принимая во внимание, что повторное иссечение должно быть выполнено в течение 48 часов. При необходимости рану можно расширить для осмотра лежащих глубже тканей. При планировании этого этапа необходимо принимать во внимание метод последующей стабилизации кости и не создать разрезом помех возможным последующим реконструктивным пластическим операциям. Необходимо удалить жировую ткань с аваскулярных участков кожи для улучшения ее способности к реваскуляризации. При повреждении кожи по типу „снятой перчатки” необходимо отсечь жировую ткань и положить кожу в качестве свободного, полнослойного или расщепленного трансплантата на хорошо кровоснабжаемую раневую поверхность – предпочтительнее на мышцы.
17.3.2.2 Фасция
Поверхностную фасцию надсекают для уменьшения или предупреждения повышения давления в различных замкнутых мышечных ложах и для облегчения осмотра самих мышц. Соседние с переломом мышечные ложа также подвергнуты риску и необходимо также принимать во внимание возможность их декомпрессии.
17.3.2.3 Мышцы
Нежизнеспособные мышцы являются хорошей питательной средой для бактерий и должны быть удалены. Определение нежизнеспособности мышечной ткани может вызвать затруднение: она кажется тусклой, сократимость снижена, насечки не вызывают кровотечения. Мышцы сомнительной жизнеспособности, первоначально оставленные, должны быть повторно осмотрены в течение последующих нескольких дней.
Разрезанные или разорванные сухожилия не иссекают, а стараются адаптировать рассасывающимся шовным материалом.
17.3.2.4 Кровеносные сосуды
Адекватное кровоснабжение конечности необходимо сохранить или восстановить как можно быстрее (предел — 6 часов). Крупные артерии и вены необходимо восстановить, в то время как маленькие артерии и вены можно, как правило, перевязать. Иногда кажется целесообразным стабилизировать кость до начала оперативного восстановления сосудистой сети, в этих случаях может оказаться полезным наложение временных сосудистых шунтов. Затем следует быстрая фиксация кости, после которой может быть выполнено окончательное восстановление сосудов. У пациентов со множественными травмами и нарушениями коагуляции ампутация является более безопасной и быстрой процедурой, чем сложные сосудистые восстановительные операции. В этих случаях сохранение жизни пациента важнее, чем сохранение конечности.
17.3.2.5 Нервы
Рассеченные и идентифицированные нервы необходимо адаптировать одним или двумя нерассасывающимися периневральными швами, которые можно будет найти во время выполняемой позднее окончательной реконструкции. В случае сильного загрязнения длительный поиск культей нервов в глубине раны нецелесообразен, поскольку реконструкцию их предпочтительнее выполнять позже.
17.3.2.6 Кость
Фрагменты кортикальной кости, не имеющие связей с мягкими тканями, должны быть удалены во всех случаях, кроме следующий двух особых:
Фрагмент является важной частью суставной поверхности.
Фрагмент настолько велик, что необходим для стабильности скелета или сохранения конечности. При инфицировании раны этот фрагмент необходимо удалить.
17.3.3 Стабилизация перелома
Стабилизация перелома является обязательной для уменьшения мертвого пространства вокруг кости и для предотвращения новых повреждений мягких тканей, вызываемых подвижными фрагментами. Клинические и экспериментальные данные показывают, что это также приводит куменыпению опасности возникновения инфекции. В зависимости от тяжести повреждения мягких тканей и типа перелома могут быть использованы различные методики фиксации. При стабилизации кости необходимо избежать любого дополнительного повреждения уже нарушенного кровоснабжения.
17.3.3.1 Умеренные повреждения мягких тканей
Все открытые переломы первой степени и некоторые из открытых переломов второй степени можно лечить при помощи стандартной методики внутренней фиксации (шурупы, пластины и интрамедуллярный гвоздь).
Интрамедуллярный гвоздь, с блокированием или без, может быть использован при открытых переломах бедренной кости и большеберцовой кости первой степени, а также при некоторых переломах бедренной кости второй степени. При более тяжелых повреждениях, особенно большеберцовой кости, гвоздь не может быть рекомендован. В настоящее время заметна четкая тенденция к расширению применения большеберцового гвоздя без рассверливания (UTN). Однако и без рассверливания медуллярное кровообращение будет нарушено. Тем не менее, ближайшие результаты использования гвоздя без рассверливания выглядят весьма обнадеживающими, а отдаленные результаты также говорят о том, что эта методика являет собой хорошую альтернативу методу наружной фиксации. Хирургический доступ зависит от размера и локализации раны мягких тканей; может потребоваться расширение имеющейся раны или же выполнение отдельного доступа.
Внутренняя фиксация с использованием шурупов и пластин должна быть выполнена лишь в случаях, отвечающих следующим требованиям:
Пластину можно легко закрыть жизнеспособными мягкими тканями.
Пластину можно расположить в биомеханически удовлетворительном положении и достичь стабильной фиксации.
Для наложения пластины требуется лишь минимальное рассечение мягких тканей без удаления костных фрагментов.
Возможна непрямая методика репозиции — без использования крючков и костных зажимов.
В послеоперационном периоде следует как можно раньше начать бережную мобилизацию суставов. При суставных переломах предпочтение отдают использованию системы постоянного пассивного движения СРМ (Continuous Passive Motion).
Повторные осмотры раны в условиях операционного зала необходимы через короткие интервалы (24-48 часов) до появления у хирурга уверенности в том, что все оставшиеся ткани хорошо кровоснабжаются.
На этой стадии возможно закрытие раны, однако при условии, что это не приведет к перерастяжению кожи. Большие по площади дефекты могут потребовать выполнения операции перемещения мышечного лоскута и пересадки расщепленного кожного лоскута. Если на открытой поверхности находятся сухожилия, нервы, кровеносные сосуды или большие участки кости, то в качестве временной повязки может быть использована искусственная кожа. Окончательное закрытие раны выполняют как можно быстрее (в течение 10 дней) при помощи мягкотканного лоскута на ножке или свободного лоскута, пересаженного с использованием микрохирургической техники.
17.3.3.6 Последующее лечение переломов
После заживления мягких тканей можно вновь приступить к лечению непосредственно перелома. Это в особенности относится к тем случаям, когда выбор первичного метода остеосинтеза (например, наружная фиксация) являлся компромиссом вследствие повреждения мягких тканей.
Повреждения, вызванные высокой энергией, а также переломы с наличием значительных дефектов костной ткани, могут потребовать в дальнейшем пересадки губчатого вещества кости. Следует также принимать во внимание возможность перемещения фрагментов по методике Илизарова (см. главу 5).
Заживление открытого перелома, жестко стабилизированного наружным фиксатором, может быть медленным. Для ускорения заживления существует несколько возможностей: пересадка кости, использование гипсовой повязки, динамизация или дестабилизация и переход к другому способу наружной или внутренней фиксации.
17.4 Заключение
При лечении открытых переломов необходимо помнить о четырех основных принципах:
Иссечение всех нежизнеспособных тканей.
Сохранение кровоснабжения кости и мягких тканей.
Стабильная фиксация.
Ранняя активная безболезненная мобилизация мышц и суставов.
Литература:
Gustilo RB, Mendoza RM, Williams DN (1984) Problems in the management of type III (severe) open fractures; a new classification of type Ш open fractures. J Trauma 24:742-746
Matter P, Rittmann WW (1978) The open fracture. Huber, Bern
Patzakis MJ (1982) Management of open fractures. American Academy of Orthopaedic Surgeons, pp 62-64 (Instructional course lectures, vol 3)
Tscherne H, Gotzen L (1984) Fractures with soft tissue injuries. Springer, Berlin Heidelberg New York
Источник
