Открытые переломы костей в школе
У детей относительно упругие кости, плотная эластичная надкостница и хорошо развитые мягкие ткани, защищающие от переломов. Тем не менее уже в первые десять лет жизни каждый 15 россиянин перенес перелом [1] . К пятнадцати годам хоть раз в жизни носил гипс (или перенес операцию по поводу перелома) уже каждый восьмой ребенок. Чаще всего дети ломают кости предплечья – 37,4% всех переломов. Чуть реже повреждаются кости голени и лодыжки (22%), на третьем месте по частоте – переломы ключицы (9%).
Чем отличаются детские переломы от взрослых, возможные последствия травмы и современные методы восстановления – в нашем обзоре.
Особенности переломов костей у детей
Кости у детей содержат больше воды, органических веществ и меньше минеральных солей, чем у взрослых. Между эпифизами – «головками» трубчатой кости, где она сочленяется с суставом, – и диафизами – «трубками» кости с костномозговым каналом – у детей находятся хрящевые зоны роста. В этих зонах активно делятся клетки, обеспечивая постоянное удлинение костей. И это самый слабый участок детских костей. Увеличение костей в поперечнике происходит за счет костеобразования со стороны надкостницы, более толстой и эластичной. Эти особенности приводят к тому, что у детей появляются особые виды переломов, практически не встречающиеся у взрослых:
- надлом или перелом по типу «зеленой ветки» – перелом не «завершается», на противоположной участку перелома стороне кости надкостница остается целой;
- поднадкостничный перелом – сломанная кость остается покрытой неповрежденной надкостницей;
- эпифизиолизы, остеоэпифизиолизы, метаэпифизиолизы – разрывы по линии хряща зоны роста (механизм этой травмы соответствует механизму вывиха у взрослых, и клиническая картина часто похожа) с отрывом эпифиза от метафиза (губчатого вещества между эпифизом и диафизом) или с частью метафиза (зависит от анатомического строения конкретной кости);
- апофизиолизы – отрыв по ростковой зоне внесуставного «выступа» кости – апофиза, к которому крепятся мышцы.
В то же время у детей крайне активный обмен веществ, а значит, костная ткань обновляется быстрее, чем у взрослых. Поэтому и переломы срастаются быстрее, а образование ложного сустава или дефекта костей у ребенка скорее казуистика. Из-за активного роста у детей самопроизвольно устраняется смещение костных отломков, в связи с чем репозицию (совмещение костей) при переломах со смещением в детском возрасте обычно проводят без операции.
Виды и последствия переломов у детей
По типу воздействия переломы бывают травматические и патологические . Патологические переломы появляются, когда кость изначально ослаблена из-за нарушенной структуры (например, синдром несовершенного остеогенеза или «хрустального человека») или опухолей, кист, остеомиелита. Патологические переломы у детей случаются редко.
По характеру повреждений окружающих тканей переломы могут быть закрытые и открытые , когда острые концы костей «прорывают» мягкие ткани. Открытые переломы у детей – чаще всего следствие тяжелой сочетанной травмы (например, в результате автомобильной аварии), они требуют обязательного хирургического вмешательства.
По соотношению костных отломков переломы могут быть без смещения , когда отломки сохраняют нормальное анатомическое соотношение, и со смещением , когда они сдвигаются относительно друг друга. У детей переломы без смещения, как правило, имеют смазанную клиническую картину и их трудно диагностировать. Возможен ошибочный диагноз ушиба, и, как следствие, из-за неправильного лечения конечность может искривиться, а ее функция – нарушиться.
Переломы со смещением проявляются «ярче», оставляя меньше возможностей для диагностических ошибок. Из-за способности детских (особенно у пациентов до семи лет) костей самоустранять смещение в процессе роста допускается неточная репозиция (хирургическое сопоставление, или вправление, костных отломков) при переломах диафиза («тела» трубчатой кости). Но если смещение винтовое, исправить его нужно обязательно, такие изменения самостоятельно не корригируются (не исправляются). Тщательная репозиция необходима при внутрисуставных переломах, иначе функция сустава может нарушиться, вплоть до его полной неподвижности.
Повреждение зоны роста может вызывать ее преждевременное закрытие. Пораженная конечность будет расти тем медленнее, чем младше ребенок, и тем заметнее окажется отставание.
Особая группа переломов у детей – компрессионные переломы позвоночника , которые часто могут оставаться незамеченными. Они возникают при падении с относительно небольшой высоты (что вроде бы не дает повода для беспокойства) и плохо выявляются на рентгенограммах. Дело в том, что при компрессионном переломе позвонок приобретает клиновидную форму, и это единственный рентгенологический признак патологии. При этом у детей клиновидная форма позвонков – возрастная норма. Поэтому при подозрении на подобный перелом рекомендованы не просто рентгенограмма, но КТ или МРТ.
Этапы лечения переломов
Поскольку у детей симптомы перелома не так явно выражены, как у взрослых, до прихода врача (в случае сомнения) лучше действовать исходя из того, что перелом есть. Возможные признаки перелома :
- припухлость, отек, резкая локальная боль в зоне травмы, особенно при осевой нагрузке (давить не надо, можно легко постучать по пятке или основанию ладони);
- ограничение движений (пострадавший всеми силами «бережет» сломанную конечность);
- укорочение конечности;
- видимая деформация конечности (если голень согнута под углом, вопросов обычно не возникает);
- костный хруст при попытке движения.
До прихода врача нельзя:
- вправлять отломки при открытом переломе;
- пытаться вернуть конечности «правильную» форму;
- причинять дополнительную травму, снимая одежду (штанину или рукав нужно разрезать).
Пострадавшую конечность фиксируют шиной, под которую подкладывают мягкую ткань. Шина обязательно должна заходить за суставы выше и ниже области перелома.
Это важно!
В случае перелома или подозрения на перелом у детей конечность фиксируется «как есть», не надо пытаться что-то исправить – это задача врача. Крупные кости (бедро, голень) фиксируют двумя шинами по обе стороны конечности. Если перелом открытый, рану накрывают чистой марлевой салфеткой, которую по краям фиксируют пластырем.
После фиксации следует вызвать скорую, либо, если позволяет состояние ребенка, довезти его в дежурную травматологическую поликлинику. Можно дать ребенку парацетамол.
В медицинском учреждении сделают рентгенограмму. Иногда бывает, что по первой рентгенограмме точно диагностировать перелом не получается из-за возрастных особенностей. Тогда обязательна повторная ренгенография через семь-десять дней, когда из-за начавшейся консолидации (срастания) костей перелом на снимке станет заметнее. Поэтому, когда врач порекомендует сделать контрольный рентген через неделю, пренебрегать этой рекомендацией ни в коем случае не стоит.
Лечение переломов может быть консервативным и оперативным .
Методы лечения переломов у детей
94% переломов у детей требуют консервативного лечения [2] . Врач сопоставляет костные отломки и накладывает на конечность гипсовую лангету, неподвижно фиксируя область перелома и два смежных сустава. Кроме гипса могут быть использованы современные легкие материалы на основе пластика, благодаря которым можно принимать душ в период фиксации перелома. Продолжительность фиксации зависит от возраста ребенка и поврежденной кости и может составлять от 7 до 42 дней. Раз в неделю необходим рентгенологический контроль состояния костных отломков.
При переломах бедренной кости используют скелетное вытяжение, поскольку мышцы бедра слишком сильны и смещают отломки костей.
Операции для фиксации костных отломков у детей применяются редко. Показания к оперативному вмешательству следующие:
- внутри- и околосуставные переломы со смещением и ротацией костного фрагмента;
- при диафизарном переломе после двух-трех попыток репозиций сохраняется слишком сильное смещение отломков;
- открытые переломы;
- неправильно сросшиеся переломы с выраженной деформацией кости;
- патологические переломы;
- повреждение магистрального сосуда или нерва;
- межотломковая интерпозиция (между отломками костей оказываются мягкие ткани).
При операции чаще всего используют спицевой остеосинтез, т.е. соединение отломков костей посредством спиц, как максимально щадящий. Металлические пластины применяют у детей старшего возраста при скошенных и винтовых переломах диафизов крупных костей: бедренной, большой берцовой. При любом вмешательстве стараются не повредить ростковые зоны.
Реабилитационный прогноз и период восстановления
Реабилитационный прогноз у детей обычно благоприятен. Очевидно, что период восстановления будет зависеть от тяжести травмы: если перелом, например, ключицы без повреждения сосудисто-нервного пучка, скорее всего, не оставит после себя никаких последствий, то осложненный компрессионный перелом позвоночника может потребовать множество усилий для восстановления утраченных функций. Осложненный прогноз имеют и переломовывихи, внутрисуставные переломы: часто их следствием становится оссификация (сращение) сустава и ограничение его подвижности.
Процесс восстановления зависит не только от тяжести травмы и возраста пациента, но и от общего состояния организма и сбалансированного питания и подразделяется на три периода:
- Иммобилизационный – с момента оперативного вмешательства до консолидации перелома или формирования рубца, имеющего достаточную прочность. В этот период должны быть созданы благоприятные условия для правильного течения процесса восстановления.
- Постиммобилизационный – с момента снятия иммобилизации до улучшения состояния тканей и восстановления амплитуды движения, силы мышц. Важной задачей в этом периоде является максимальное препятствование сопутствующим нарушениям: атрофии, контрактурам, ригидности суставов и пр.
- Восстановительный – до полного восстановления поврежденного сегмента и восстановления двигательного мастерства.
Каждый период включает в себя несколько значимых задач и способов для их реализации, от которых будет зависеть дальнейший успех.
Занятия в периоде иммобилизации – это профилактика вторичных нарушений, которая включает:
- Идеомоторные упражнения – мысленное представление движения в поврежденном сегменте для профилактики координационных нарушений, сохранения динамического стереотипа.
- Упражнения на свободные от иммобилизации мышечные группы для сохранения подвижности, профилактика атрофии.
- Статические упражнения иммобилизированной конечности для поддержания тонуса мышц.
- Упражнения на противоположной конечности для улучшения трофики.
Занятия в постиммобилизационном периоде направлены на преодоление контрактуры:
- Упражнения на увеличение объема активных движений – профилактика контрактур или же их устранение.
- Механотерапия – добавление пассивного компонента движения.
- Правильное позиционирование конечности способствует профилактике или устранению контрактур.
- Упражнения в воде.
- Криотерапия – противоотечная мера, уменьшение боли. Может использоваться охлажденная вода при заживлении послеоперационной раны, лед в пакете.
Важно помнить, что как раз в периоде постиммобилизации достигается восстановление структурного компонента движения, подвижности, а в восстановительном периоде накладываются различные предметные действия с поврежденной конечностью, достигается утраченное двигательное мастерство или ловкость.
В этом периоде широко используются игровые методы реабилитации, например упражнения с мячом, вовлечение поврежденной конечности в повседневную бытовую активность.
Реабилитация детей после тяжелых переломов
На сегодня только 50% детей, нуждающихся в реабилитации, получают ее в государственных медицинских учреждениях.
У детей реабилитация отличается от нее же у взрослых: часто приходится работать не только с восстановлением утраченных навыков, но и формировать их с нуля – к примеру, многие родители детей младше шести лет жалуются, что после сращения перелома голени ребенка его приходится учить ходить буквально заново. Восстановление после травмы – комплексная задача, затрагивающая не только физические особенности, но и психику маленького пациента. Кроме того, дети нуждаются не только в медицинской, но и в социальной реабилитации. То есть восстановление ребенка после травмы – сложная комплексная задача, включающая медицинские, психологические, педагогические, социальные и физиотерапевтические формы работы. Выпадение любой из них часто ухудшает результат – и это еще одна проблема государственной медицины: жесткие ведомственные разграничения, мешающие координированной работе, которую в идеале должна выполнять мультидисциплинарная бригада специалистов.
Компенсаторные возможности детского организма крайне велики, но большинство специалистов подчеркивает: уже на этапе сопоставления отломков нужно обращаться с поврежденными тканями чрезвычайно бережно, выбирая минимально инвазивные методики – чем обширней вмешательство, тем хуже реабилитационный прогноз. То есть, по сути, медицинская реабилитация пациента начинается еще на этапе лечения, и очень важно не упустить время.
Каадзе Анастасия Геннадьевна Ответственный редактор
Мнение редакции
Реабилитационные центры обязательно должны обеспечивать высокий комфорт проживания маленьких пациентов: жизнеутверждающую эмоциональную атмосферу, игровые комнаты, приветливый персонал, полноценное и разнообразное питание и, конечно, возможность пребывания родителей, бабушек или дедушек на протяжении всего курса реабилитации. Поэтому обязательно контролируйте, какие условия созданы в медучреждении для пребывания ваших детей.
Источник
Цель:
- Сформировать четкое представление о переломах.
- Выяснить понятия “травматический шок”, “травматический токсикоз” и “транспортная иммобилизация”.
- Освоить технику наложения шин при переломах костей верхних и нижних конечностей.
Оборудование: шины Дитерихса, Крамера, сетчатые лестничные и фанерные; бинты, косынки.
Ход занятия
Теоретическая часть
1. Перелом – внезапное нарушение целостности ткани в результате механического воздействия. Целость кости может оказаться нарушенной во всей ее толще, причем отломки кости могут отделяться друг от друга. Это так называемые полные переломы. Если нарушена целостность только части поперечника кости – это неполный перелом. К ним относятся трещины, надломы кости.
Причины переломов – производственный, бытовой, уличный и спортивный травматизм. Переломы сопровождаются изменениями как в самой поврежденной кости, так и в окружающих ее мягких тканях (возможны повреждения кожи, мышц, связок, нервов и проч.).
Признаки переломов: Боль является одним из важных признаков переломов, причем характерна резкая местная боль на месте перелома. Иногда происходит изменение формы конечности (деформация) в виде искривления ее в области перелома. Безусловный признак перелома – наличие ненормальной подвижности (на протяжении поврежденной кости). При открытых переломах в ране видны костные отломки. Эти “абсолютные признаки” переломов иногда бывают выражены неясно, и лишь хороший рентгеновский снимок дает истинное представление о наличии и характере повреждения кости. Всякий подозрительный на перелом случай следует рассматривать как перелом костей и принимать соответствующие меры (иммобилизация и направление в лечебное учреждение).
2. Травматическим шоком называется тяжелое общее состояние больного, внезапно возникающее вслед за травмой: угнетение нервной системы и всех жизненных процессов организма, прогрессивное катастрофическое падение артериального давления.
Причины шока могут быть разнообразны. Но любое тяжелое повреждение, сопровождающееся сильными болевыми ощущениями, может вызвать шок. Наиболее часто шок наблюдается при таких травмах, которые сопровождаются обширным размозжением мягких тканей, повреждением органов грудной и брюшной полости, раздроблением костей, отрывом конечностей, при обширных ожогах и т.п.
Шок чаще всего бывает при уличных или транспортных травмах. Травматический шок характеризуется следующими признаками: полное безразличие пострадавшего ко всему окружающему (но сознание сохраняется); бледность покровов (иногда с синюшным оттенком); холодный и липкий пот; слабый и частый, иногда нитевидный пульс; поверхностное частое дыхание; падение температуры тела (иногда до 32-30 ?С) и АД. Характерно неподвижное выражение лица у больного в состоянии шока. Иногда отмечаются жажда, тошнота и рвота.
В зависимости от тяжести различают 4 степени травматического шока:
легкая степень: общее состояние больного удовлетворительное, бледность, пульс 90-110 уд/мин.;
- средняя степень: общее состояние тяжелое, больной бледен, иногда беспокоен, кожа покрыта холодным потом, пульс 110-130 уд/мин;
- тяжелая степень: общее состояние больного очень тяжелое, пульс 130-160 уд/мин, иногда не прощупывается;
- терминальное (предельное) состояние, при котором исчезает сознание, пульс нитевидный, дыхание частое и поверхностное. Это состояние часто заканчивается смертью пострадавшего.
Первая помощь при травматическом шоке.
К пострадавшему, находившемуся в шоковом состоянии, необходимо немедленно вызвать скорую помощь. До прибытия врача нужно сделать следующее: а) пострадавшему обеспечить максимальный покой; б) дать больному крепкий горячий чай; в) согреть больного (его укутывают, прикладывают грелки к ногам).
3. В результате длительного сдавливания отдельных частей тела у человека возникает своеобразная картина закрытого повреждения мягких тканей, которую называют синдромом (совокупность характерных признаков) сдавливания или травматическим токсикозом (отравление токсинами – ядами).
Причины сдавливания мягких тканей могут быть связаны с обвалами на земляных работах, в горнорудной промышленности, в шахтах, при снежных обвалах, во время землетрясений и т.п. Вследствие длительного сдавливания мышц и кровеносных сосудов клетки и ткани получают мало крови (кислорода и питательных веществ) и в мышечной ткани развиваются очаги омертвения (некроза) и распада тканей, в результате которого образуются ядовитые вещества (токсины), всасывающиеся в кровь и отравляющие весь организм.
Признаки травматического токсикоза. Сразу же после освобождения пострадавшего из-под завалов его общее состояние бывает относительно удовлетворительным, и он жалуется обычно на общую слабость и боли в поврежденной части тела. Но уже через 6-8 часов после сдавливания в поврежденной конечности появляется резкий отек, она становится очень плотной и напряженной. Поначалу бледная конечность постепенно приобретает багрово-синюшную окраску, на ней появляются мелкие кровоизлияния и пузыри, наполненные светлой или кровянистой жидкостью. Движения в конечности резко ограничены или отсутствуют. Одновременно ухудшается и общее состояние пострадавшего, у него постепенно развиваются общие явления, напоминающие травматический шок, но с повышением температуры. Вскоре появляются признаки поражения почек, которые проявляются в резком уменьшении количества выделяемой мочи и даже полном ее отсутствии (анурия). В результате отравления организма продуктами распада (уремия) состояние пострадавшего все более ухудшается.
Первая помощь заключается в быстрейшем извлечении пострадавшего из под завалов. У корня поврежденной конечности накладывают резиновый жгут, иммобилизуют конечность шиной и придают ей возвышенное положение. При общих явлениях применяют противошоковые меры.
4. Переломы бывают открытыми и закрытыми. Открытый перелом – это перелом, при котором имеется рана в зоне перелома, и область перелома сообщается с внешней средой. Он может быть опасен для жизни вследствие развития травматического шока, потери крови, инфицирования.
При открытых переломах транспортировать пострадавшего в медицинское учреждение надо на носилках в положении лежа на спине.
Закрытый перелом – это перелом, при котором отсутствует рана в зоне перелома. Характерные внешние признаки – нарушение прямолинейности и появление “ступеньки” в месте перелома, ненормальная подвижность, боль, хруст отломков, припухлость.
Оказывая помощь при переломах, ни в коем случае нельзя пытаться сопоставить отломки кости: устранить искривление конечности при закрытом переломе или вправить вышедшую наружу кость при открытом. Пострадавшего нужно как можно быстрее доставить в медицинское учреждение.
II. Практическая часть
В оказании помощи при переломах главное – надежная и своевременная иммобилизация (обездвижение) поврежденной части тела. Этим достигается ее неподвижность, что приводит к уменьшению боли и предупреждает усиление травматического шока. Устраняется также опасность дополнительного повреждения и снижается возможность инфекционных осложнений.
Одной из временных мер создания покоя при переломах является наложение шин при транспортировке пострадавшего в лечебное учреждение. Время это исчисляется минутами, но может достигать нескольких часов и даже суток. Поэтому хорошо и правильно наложенная шина, создавая покой поврежденному органу, приобретает особую ценность.
Показания к наложению шин: повреждения костей, суставов, сосудов и нервов; обширные повреждения мягких тканей и др.
Транспортные шины прикрепляют к поврежденному участку тела бинтами, ремнями, лямками и др.
Имеются разнообразные шины фабричного изготовления: деревянные, проволочные, сетчатые, пластмассовые.
При отсутствии стандартных шин иммобилизацию проводят при помощи импровизированных шин, изготовляемых из подручного твердого материала: доски, лыжи, палки, ружья, зонтика и т.д.
При переломах бедра лучшей транспортной шиной является шина Дитерихса, позволяющая создавать хорошую иммобилизацию голеностопного, коленного и тазобедренного суставов. Шина состоит из двух деревянных шин, длину которых легко можно изменить и деревянной подошвы с закруткой. Данную шину накладывают поверх одежды и прибинтовывают деревянную подошву к стопе больной ноги (обувь не снимают). Соответственно росту пострадавшего подгоняют длину шины: наружная часть шины (длинная) костыльком должна упираться в подмышечную впадину, а противоположный ее конец должен выходить на 12-15 см за подошву; внутренняя часть шины(короткая) костыльком должна упираться в промежность и также выходить за подошву на 12-15 см. Боковые шины проводят сначала через петли деревянной подошвы, затем устанавливают в подмышечной и паховой областях. За деревянной подошвой половинки шины соединяют шарнирной дощечкой. Всю шину фиксируют к груди, животу, бедру и голени лямками, турами бинта и др. От деревянной подошвы к соединительной планке костыльков проводят двойной шнур, закручивая который осуществляют некоторое вытяжение конечности <Рисунок 1>.
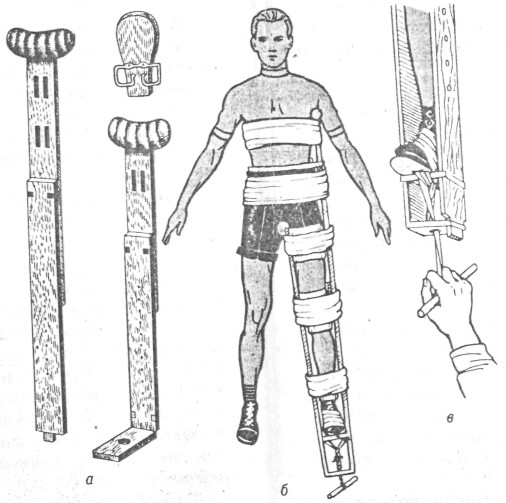
Рисунок 1. Стандартная транспортная шина Дитерихса
а – детали шины; б – общий вид наложенной шины;
в – вытяжение конечности при помощи закрутки.
Из других готовых транспортных шин наибольшее распространение получила проволочная лестничная шина Крамера. Длина шины 1 м, ширина 10-15 см. Шине может быть придана любая форма: если нужна шина большей длины, скрепляют 2-3 шины. Для иммобилизации предплечья, кисти, стопы применяют сетчатую шину, сделанную из мягкой тонкой проволоки, что позволяет придавать ей любую форму.
Виды переломов
1. Переломы ключицы:
а) механизм травмы;
Переломы ключицы возникают при падении на вытянутую руку или плечевой сустав.
б) клинические проявления перелома ключицы;
Деформация ключицы, её ненормальная подвижность, припухлость. Центральный отломок расположен кпереди и кверху, а периферический – опускается книзу.
У детей часто подобные переломы случаются по типу “зеленой ветки” (поднадкостничные), при которых, как правило, нет смещения отломков. Отмечается небольшая припухлость и болезненность в месте перелома. Ребенок щадит руку, прижимая ее к туловищу здоровой рукой.
в) неотложная помощь.
Иммобилизация заключается в подвешивании руки на косынку или прибинтовывании ее к туловищу.
После обезболивания места перелома возможна иммобилизация восьмиобразной повязкой. Транспортируют пострадавшего в травматологическое отделение в положении сидя.
2. Переломы верхнего конца плечевой кости:
а) механизм травмы;
Большинство пострадавших – лица пожилого возраста. Механизм перелома – падение на локоть, на область плечевого сустава. Чаще всего наблюдаются переломы шейки плеча.
б) клинические проявления;
Пострадавший отмечает резкую боль в области плечевого сустава. Руку, согнутую в локте и прижатую к туловищу, поддерживает здоровой рукой. Плечевой сустав увеличен в объеме. При позднем обращении за специализированной помощью (через сутки и более) в области локтевого сустава и предплечья может появляться гематома.
в) неотложная помощь.
Руку подвешивают на косынку, при сильных болях – фиксируют к туловищу повязкой Дезo. Вводят для обезболивания 2 мл. 50% раствора анальгина. Необходима госпитализация в травматологическое отделение.
3. Переломы диафиза плеча:
а) механизм возникновения перелома;
Возникают как вследствие непрямой травмы (падение на локоть, резкое выкручивание плеча), так и при прямом ударе по плечу.
б) клинические проявления;
Укорочение и деформация плеча, ненормальная подвижность кости.
в) неотложная помощь.
Произвести иммобилизацию транспортными или лестничными шинами. Шину накладывают от здоровой лопатки до основания пальцев. Руку сгибают под прямым углом в локтевом суставе. Для обезболивания вводят 2 мл 50% раствора анальгина или 1 мл 2% раствора морфина. Пострадавшего госпитализируют в травматологическое отделение.
4. Перелом диафиза костей предплечья:
а) механизм травмы;
Может произойти перелом как обеих костей, так и одной (локтевой или лучевой). Перелом наступает вследствие прямого удара по предплечью, затягивания предплечья и кисти в движущиеся части станков, при автомобильной аварии.
б) клинические проявления;
При переломах обеих костей отмечается деформация предплечья, патологическая подвижность, боль. При переломах одной кости эти признаки выражены меньше.
в) неотложная помощь.
Предплечье иммобилизируют лестничной или деревянной шиной, накладывая ее от нижней трети плеча до основания пальцев кости. Руку сгибают в локтевом суставе под прямым углом. Вводят обезболивающие – (50%-й раствор анальгина – 2 мл.). При необходимости вводят наркотические анальгетики. Затем необходима госпитализация в травматологическое отделение.
5. Повреждение лучезапястного сустава:
а) механизм травмы: падение на кисть.
б) клинические проявления;
Сильная боль в месте перелома, при смещении отломков – деформация кистевого сустава. Объем сустава увеличен за счет излияния крови. Движения резко ограничены и болезненны.
в) неотложная помощь.
Шина накладывается от основания пальцев до верхней трети предплечья. При сильных болях вводят 2 мл 50% раствора анальгина.
6. Переломы пястных костей и фаланг пальцев кисти:
а) механизм травмы;
Возникают чаще в результате непосредственного удара.
б) клинические проявления;
При переломах со смещением наблюдается деформация, припухлость, острая боль, подногтевая гематома при переломах ногтевых фаланг.
в) неотложная помощь.
Переломы фаланг пальцев шинируют шпателем, прибинтовывая его с ладонной стороны. При переломах нескольких костей шину накладывают с ладонной стороны от концов пальцев до середины предплечья. Больного направляют в травматологический пункт.
7. Переломы верхнего конца бедра:
а) механизм перелома;
Встречаются преимущественно у лиц пожилого и старческого возраста. Перелом происходит от незначительной травмы (падение дома и на улице).
Различают медиальные переломы шейки бедра и латеральные (вертельные) переломы.
б) клинические проявления;
При переломах отмечается боль в области тазобедренного сустава, нога развернута кнаружи, быстро появляется припухлость и гематома в области большого вертела бедренной кости. Попытка приподнять ногу вызывает сильную боль в месте перелома. Возможно укорочение конечности. Поколачивание по пятке вызывает боль в области тазобедренного сустава.
в) неотложная помощь.
Производят шинирование. Вводят обезболивающее средство (2 мл 50% раствора анальгина). У пожилых людей травма бедра способна вызывать обострение возрастных заболеваний (стенокардии, бронхиальной астмы, например), поэтому оказывается помощь и при купировании приступа. Пострадавшего следует госпитализировать в травматологическое отделение.
8. Травмы позвоночника:
Любая травма позвоночника очень опасна и может вызвать частичный или полный паралич.
а) клинические проявления: боль в спине даже при полной неподвижности; возможна эрекция полового члена (прианизм); непроизвольное вытягивание рук вверх; потеря контроля над телом;
б) неотложная помощь;
– если пострадавший находится на спине, надо подложить ему под шею валик из простыни или одеяла, чтобы снять нагрузку с позвоночника;
– если пострадавший лежит ничком, подложить валик из простыни ему под грудь;
– при перемещении пострадавшего его необходимо надежно зафиксировать, чтобы перемещать его как единое целое.
9. Повреждение шейного отдела позвоночника получило название травмы ныряльщика, поскольку частой причиной его является удар головой о корягу, валун, дно реки, если человек ныряет с берега в незнакомом месте.
а) механизм травмы;
Нередко такие травмы бывают, если человек падает на голову со строительных лесов, забора, турника, велосипеда. При резком торможении или столкновении автомобилей травму может получить водитель или пассажир, когда под действием силы инерции он резко сгибает голову, а затем, при отсутствии подголовника, резко отбрасывает ее назад.
Травмы шейного отдела позвоночника квалифицируются как наиболее тяжелые, поскольку влекут за собой угрозу сдавления спинного мозга.
б) клинические проявления;
Пострадавший отмечает резкую боль при любой попытке повернуть или наклонить голову. Если переломы тел позвонков сочетаются с вывихами, обнаруживается припухлость в области шеи, деформация позвоночного столба <Рисунок 2>; пострадавший держит голову как бы в вынужденном положении, прижав ее к груди подбородком <Рисунок 3>; он не может глотать, и в некоторых случаях с трудом дышит.
Рисунок 2
Рисунок 3
в) неотложная помощь.
Первую помощь удобнее оказывать вдвоем или втроем. Один человек, вытаскивая пострадавшего из воды или из машины, зажимает двумя руками его голову, и не отпускает рук до тех пор, пока двое других осторожно укладывают его на землю в горизонтальном положении.
Затем необходимо зафиксировать шею пострадавшего иммобилизирующей повязкой, накладывая ее в виде большого воротника от ушей до середины надплечья <Рисунок 4>. Смастерить такой воротник достаточно просто из полотенца, халата, простыни, куска картона или ваты <Рисунок 5>. Затем пострадавшего обязательно в горизонтальном положении на жестких носилках надо как можно быстрее доставить в медицинское учреждение.
Рисунок 4
Рисунок 5
III. Закрепление
1. Признаки перелома: частичная или полная потеря подвижности; пациент чувствует или слышит хруст сломанной кости; неестественное положение конечности (например, рука гнется не в локтевом суставе).
2. Алгоритм оказания неотложной помощи при открытых переломах: остановить кровотечение и обработать края раны антисептиком; на рану в области перелома наложить стерильную повязку; дать обезболивающее средство; провести иммобилизацию (обездвижение) конечности в том положении, в котором она оказалась в момент повреждения.
3. Алгоритм оказания неотложной помощи при закрытых переломах: провести иммобилизацию (обездвижить место перелома); дать обезболивающее средство и положить на место травмы холод; доставить пострадавшего в медицинское учреждение.
4. Определите, какие из перечисленных ниже признаков характерны для переломов:
а) нарушение функции конечности;
б) тошнота и рвота;
в) появление сильной боли при попытке движения рукой;
г) деформация и некоторое укорочение поврежденной конечности;
д) временная потеря зрения и слуха;
е) подвижность костей в необычном месте.
5. Из приведенных ниже вариантов действия выберите те, которые недопустимы при оказании неотложной помощи при переломах:
а) проводить иммобилизацию поврежденных конечностей;
б) вставлять на место отломки костей и вышедшую наружу кость;
в) устранять искривление конечности;
г) останавливать кровотечение.
Источник
