Остеосинтез при переломе голени
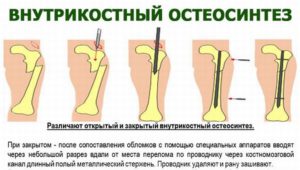
Обычно операция остеосинтеза проводится при сложных переломах голени, когда ломаются обе кости – большеберцовая и малоберцовая. При осложнённых травмах, когда линия перелома затрагивает суставное сочленение голеностопа, или со смещением отломков обязательно проводится интрамедуллярный остеосинтез голени. Это довольно сложная операция, требующая точной и кропотливой работы хирурга. Он проводит репозицию костных отломков, фиксирует их в правильном положении с помощью пластин, винтов, штифтов. Это обездвижит травмированную конечность на срок, необходимый для полного срастания костей.

Внутрикостный остеосинтез
Фиксирующие конструкции, использующиеся сегодня в остеосинтезе, помогают врачу срастить отломки в нужном положении. Однако любой металлический предмет – инородное тело, которое необходимо будет удалить. Для этого проводится повторная операция, когда хирург корректно вынимает установленные ранее металлические конструкции.
Изготовленные из биологически инертного материала, такие предметы хорошо себя показывают в деле, не дают осложнений, не вызывают инфекционных процессов. Однако если передержать конструкции в теле человека, они могут обрастать мышечной и соединительной тканью, и тогда удалить пластину после перелома голени будет куда сложнее.
Снятие пластины после перелома голени считается не сложной операцией, но проводить её следует своевременно, чтобы не началось обрастание металлических элементов мягкими тканями.
Основные материалы для фиксации костных отломков:
- штифты;
- спицы;
- проволока;
- гвозди;
- винты;
- шурупы.
Практика лечения нестабильных и внутрисуставных переломов показывает, что применение метода остеосинтеза в таких ситуациях – единственная возможность совмещения отломков.
Кроме мелких элементов крепления используются аппараты сложной конструкции, разработанные известными хирургами – Илизаровым, Ткаченко. Они изучали практику операций остеосинтеза с использованием различных приспособлений и разработали собственные конструкции, которые предполагают чрескостное введение крепежных элементов.
Операции остеосинтеза большеберцовой кости сегодня, как правило, проводятся с использованием специальных аппаратов именитых хирургов. На основании хирургического опыта составлена классификация методов остеосинтеза.
Классификация операций методом остеосинтеза
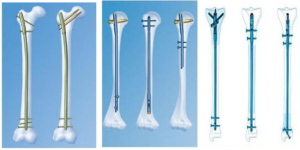
Разновидности остеосинтеза
Прежде всего операции классифицируются по времени проведения – первичная или отсроченная. Затем следует классификация по способу установки фиксаторов, которые могут быть чрескостным или погружным.
Погружные операции, в свою очередь, подразделяются:
- накостные;
- внутрикостные, или интрамедуллярные;
- чрескостные.
Медицинские научные круги предлагают совершенно особенный, инновационный способ соединения отломков костей – ультразвуковой остеосинтез.
С его помощью создаются механические колебания, хирург, наблюдая процесс соединения края косного разлома на экране компьютера, добивается наиболее точного соединения костных фрагментов. На месте соединения под действием ультразвука образуется полимерный конгломерат, прочно соединяющий края разлома костей.
Описание методов остеосинтеза
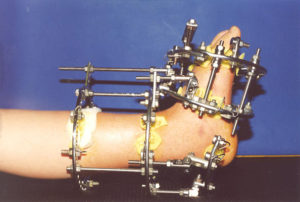
Компрессионно-дистракционный аппарат
Чрескостный остеосинтез считается наиболее сложным. Его называют компрессионно-дистракционным, наружным или внутренним, по способу установки крепления для костных краёв.
Такие операции остеосинтеза выполняются с использованием специальных компрессионно-дистракционных аппаратов, которые позволяют надёжно фиксировать костные фрагменты, не вскрывая мягкие ткани на месте перелома.
Здесь врач видит свои действия на экране рентгеновского аппарата и постепенно добивается точного соединения костных отломков. Фиксирует соединённые кости металлическими спицами или гвоздями, проводя их сквозь кость.
Операция методом погружного остеосинтеза требует от врача точных движений, сильных и уверенных рук, ведь ему приходится проводить элементы крепления в костные фрагменты на месте перелома. Внутрикостный остеосинтез предполагает использование стержней разного вида – гвоздей, штифтов. Это операция остеосинтеза голени штифтом.
Накостный остеосинтез предполагает использование пластинок, которые фиксируются винтами и шурупами. Чрескостный погружной остеосинтез предполагает использование винтов и спиц.
Начиная операцию, хирурги готовят несколько комплектов крепежа, так как в ходе операции может оказаться, что потребуется другой тип крепления, если отломки костей не ровные, а спирально вывернуты и их требуется вернуть в начальное положение, чтобы совместить с отломками кости с другой стороны разлома. Операции такого типа считаются сочетанными для нескольких способов остеосинтеза.
Вторая операция – по снятию пластины на голени – обычно проходит без осложнений, и пациент после неё сразу же встаёт на оперированную ногу. Однако ходить ещё долго приходится с тростью, которая помогает снять двигательное напряжение с больной ноги.
Наиболее часто выполняемые операции
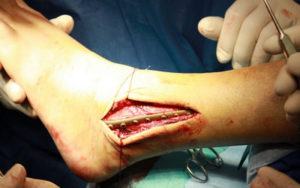
Операция при переломе голеностопа
Выбор типа операции зависит от сложности травмы. Сложный двойной перелом, когда одновременно повреждаются малоберцовая и большеберцовая кости, требует остеосинтеза по интрамедуллярному методу, с рассверливанием костного канала. Если операция обходится без рассверливания каналов, это снижает травматичность хирургического вмешательства.
Метод остеосинтеза с рассверливанием гарантирует наиболее надёжную фиксацию фрагментов. Такая методика используется при формировании ложных суставов.
При открытых переломах используется остеосинтез голени чрескостного типа с применением компрессионно-дистракционных технологий.
Такая методика используется в самых сложных случаях травмирования, когда костные отломки соединяются с трудом, и может потребоваться дополнительная корректировка, которую позволяют делать такие аппараты.
Кроме того, аппараты позволяют фиксировать перелом без использования гипса.
Аппарат наружной фиксации затрудняет ходьбу, тем более что пациент и так может передвигаться только на костылях. Устанавливают такие аппараты обычно на полгода. В процессе срастания делаются контрольные рентгеновские снимки, проверяется скорость заживления костей, формирования костной мозоли.
Контрольные рентгеновские снимки показывают, когда можно удалить пластины после перелома голени, чтобы продолжить лечение травмы.
Если раны заживают благополучно, хирург принимает решение снять аппарат и произвести дополнительно остеосинтез по интрамедуллярной технике.
Это существенно облегчает состояние пациента, повышает шансы на полное выздоровление. Такие техники используются только при осложнённых травмах. Если же перелом не осложнённый, производится накостный остеосинтез.
Медицинская реабилитация голени
Лечебные упражнения для улучшения кровообращения
Важно начать реабилитацию как можно раньше, как только пациент сможет подниматься на ноги и на костылях доходить до физиотерапевтического отделения. Принцип восстановительного периода – реабилитация проводится непрерывно и в комплексе.
Основа реабилитации – специальная гимнастика. Специальные упражнения улучшают кровообращение, это ускоряет срастание костей, восстановление двигательного объёма суставов. Надо предупреждать гиподинамию, на фоне которой развиваются контрактуры: пневмония, тромбоэмболия и др.
Также пациентам назначают:
- воздействие слабыми токами;
- аппликации с парафином, лечебными грязями;
- массаж.
После выздоровления, в ходе периода реабилитации, пациенту проводятся контрольные снимки для оценки качества сращивания костей. В крупных клиниках проводится сцинтиграфия, наиболее точное исследование с использованием радиофармпрепарата. Даже через год остатки вещества в кости свидетельствует о том, что процесс регенерации ещё не закончен, наоборот, перестройка и формирование новой костной ткани активно продолжается.
Эти данные показывают, что реабилитацию прекращать еще рано.
Пациенту нужно продолжать проходить сеансы физиотерапии, ЛФК. Тогда в течение года лечащий врач определит совпадение клинических и рентгенологических данных и констатирует заживление перелома.
Источник
Этапы и техника остеосинтеза при переломах костей голени
а) Показания для остеосинтеза переломов костей голени:
– Относительные показания: переломы со значительным повреждением мягких тканей, открытые переломы I и III типов, оскольчатые переломы, инфицирование места перелома и инфекция несращенного перелома с тяжелым сопутствующим вовлечением сустава (возможно применение внешнего навесного фиксатора).
– Альтернативные операции: внутренняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: оцените двигательную функцию, чувствительность и кровоснабжение конечности.
в) Специфические риски, информированное согласие пациента:
– Ослабление/потребность в коррекции выравнивания
– Инфекция раневого канала от винта (5-10% случаев)
– Изменение способа лечения
г) Обезболивание. Местное, региональное или общее обезболивание.
д) Положение пациента. Лежа на спине, возможно использование электроннооптического усилителя изображения.
е) Оперативный доступ. Передний для наложения одностороннего фиксатора.
ж) Этапы операции:
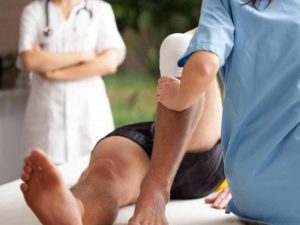
– Репозиция
– Установка винтов Шанца
– Направление сверления
– Наложение внешнего фиксатора
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Начните сборку с самых удаленных от перелома винтов.
– Предупреждение: избегайте мальротации.
– Фиксируйте винты Шанца в противоположном кортикальном слое.
– В длинных костях должны быть созданы четыре точки надежной кортикальной фиксации с каждой стороны перелома (то есть, по крайней мере, два винта должны быть вкручены в каждый главный фрагмент, и, по крайней мере, три – в бедренную кость).
– Стабильность можно увеличить созданием тяги на винтах Шанца и путем сборки двухъярусной стержневой системы в продольной оси.
– При многоуровневых переломах возможно применение конструкции, перекидывающейся через сустав.
– В области перелома возможно применение техники фиксации кости.
и) Меры при специфических осложнениях. Инфекция раневого канала от винта: удалите винт Шанца, выполните кюретаж просверленного отверстия, введите новый винт в другом месте.
к) Послеоперационный уход после остеосинтеза переломов костей голени:
– Медицинский уход: ежедневная проверка выходных отверстий винтов и положения оси, возможен рентгенологический контроль.
– Активизация: сразу же, без перенесения веса на поврежденную конечность.
– Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника остеосинтеза переломов костей голени:
1. Репозиция
2. Установка винтов Шанца
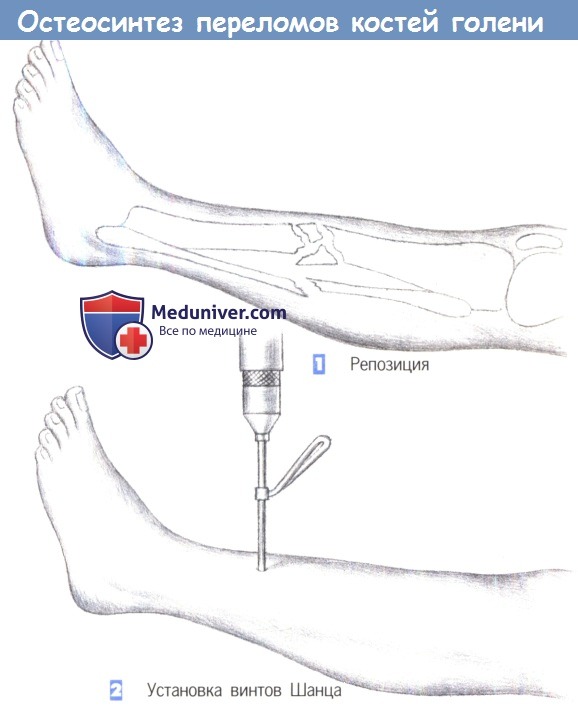
3. Направление сверления
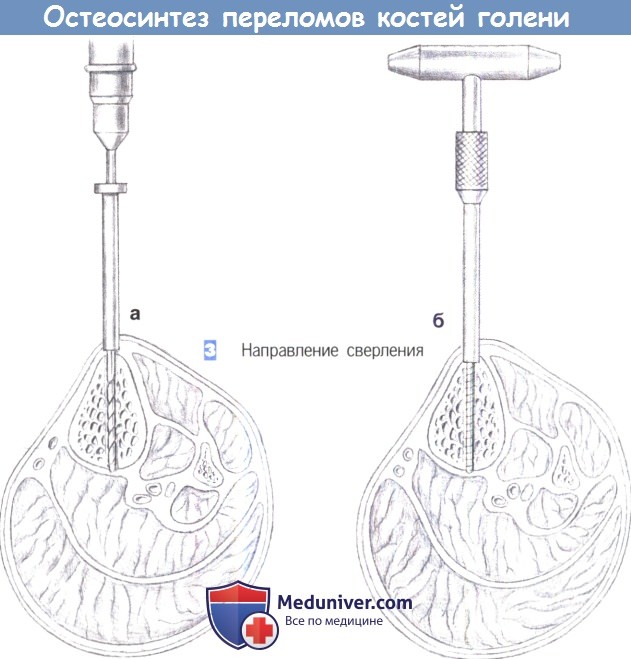
4. Наложение внешнего фиксатора
1. Репозиция. Применение внешней фиксации показано в случаях обширного повреждения мягких тканей, при оскольчатых переломах или переломах с дефектами кости, а также при инфицировании несращенного перелома. Цель операции заключается во введении не менее двух винтов Шанца или стержней Штейнманна в каждый (главный) фрагмент.
Стержни Штейнманна используются для рамочных фиксаторов. В данном случае односторонняя фиксация иммобилизацией достигается введением двух винтов Шанца в каждом фрагменте.
2. Установка винтов Шанца. Винты Шанца вводятся под рентгенологическим контролем. Отверстие для винта предварительно просверливается через маленький разрез кожи, сверлами различных размеров (3,2 мм, 3,6 мм, 4,5 мм). Для достижения лучшей стабильности оказалось эффективным вкручивать винты Шанца под углом около 15° друг к другу.
3. Направление сверления. Сверление начинается на переднем крае большеберцовой кости и примерно на этом же уровне достигается противоположный кортикальный слой (а). После предварительного сверления винт Шанца вкручивается вручную с использованием стандартной техники (б). Проходить сквозь мягкие ткани следует только с одной стороны.
4. Наложение внешнего фиксатора. После вкручивания последнего винта может быть наложен фиксатор. Необходимо соблюдать осторожность для предотвращения смещения большеберцовой кости. При наличии обширного раздробления следует избегать как компрессии, так и дистракции.
– Также рекомендуем “Этапы и техника операции при переломе медиальной лодыжки”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Этиология и механогенез ▪ Прямая травма (напр., сильный удар палкой), непрямая травма (напр., падение) или вращение (напр.,лыжная травма). ▪ Часто повреждение мягких тканей и открытые переломы из-за поверхностного расположения большеберцовой кости по передней поверхности голени.
Показания ▪ Нестабильные переломы со смещением. ▪ Открытые переломы. ▪ Внутрисуставные переломы. ▪ Патологические переломы и деструктивные процессы в области голени.
Противопоказания ▪ Перелом ы костей гонения без смещения. ▪ Чаще всего переломы костей голени в период роста.
Диагностика ▪ Обычное обследование см. 1.3 предоперационная диагностика. ▪ Клиническое обследование: тяжесть повреждений мягких тканей и кожи (открытый перелом), боль при надавливании, ограничение движений, деформация и патологическая подвижность, крепитация, ▪ Исследование периферического кровотока (определение пульса, при необходимости доплеровское исследование), двигательная и тактильная чувствительность (Внимание: синдром фасциальных футляров), при необходимости интраартериальное исследование. ▪ Рентгенологическое исследование: передне-задняя и боковая рентгенография костей голени, коленного сустава и -верхней части голеностопного сустава. ▪ При необходимости измерение давления в мышечном ложе голени.
Объяснение ▪ Точное объяснение преимуществ и недостатков при консервативном и хирургическом лечении. ▪ Общий операционный риск см. 1.2 и 1.8.3. ▪ Редко повреждение нервов (n.fibularis с симптомом повисшей стопы) или сосудов (a.tibialis anterior). ▪ Риск послеоперационных глубоких тромбозов или легочной эмболии. ▪ Риск нарушения заживления раны с некрозом кожи и мягких тканей. ▪ Развитие синдрома фасциальных футляров с необходимостью выполнения фасциотомии, ▪ Опасность послеоперационного остеомиелита. ▪ Нарушение оси голени. ▪ Расшатывание имплантата, формирование ложного сустава (особенно при оскольчатых переломах).
Предоперационная подготовка ▪ Бритье всей конечности. ▪ Натощак в день операции.
В операционной ▪ Интубационный наркоз или регионарная анестезия. ▪ Положение: на спине: — шинирование костномозгового канала: положение на ортопедическом столе; колено согнуто под 90° (Внимание: подушка под дистальный отдел бедра из-за опасности повреждения нервов и сосудов); — остеосинтез пластиной: конечность прямая, коленный сустав свободен для движений, гемостатический жгут на бедро. ▪ Обработка всей конечности дистальнее манжеты. ▪ Обложить операционное поле полотняными или одноразовыми клеящимися пеленками (чаще всего набор для конечностей). ▪ У операционного стола: оператор со стороны поврежденной конечности, 1-й ассистент напротив, операционная сестра со стороны ножного конца, при необходимости 2-й ассистент со стороны головного конца, ЭОП наискосок кзади от оператора или напротив (при шинировании костномозгового канала). ▪ Рекомендуется профилактика инфекции (напр., однократное внутривенное введение 2,0 г Gramaxin®), при открытых переломах обязательно.
Операция Длительность операции: 45—120 мин.
Методы ▪ Интрамедуллярный остеосинтез (шинирование костномозгового канала): закрытое шинирование без обнажения линии перелома (рис. 36): — динамическое или статическое укрепление гвоздя; проведение гвоздя без рассверливания канала.

Рис. 36. Интрамедуллярный остеосинтез отломков костей голени.
▪ Остеосинтез пластиной (рис. 37). ▪ Винтовой остеосинтез. ▪ Наружная фиксация.
Выбор метода ▪ Интрамедуллярный остеосинтез (шинирование костномозгового канала) при переломах диафиза большеберцовой кости в средней трети, при переломах в проксимальной и дистальной частях с укреплением шины. ▪ Остеосинтез пластиной: прежде всего при вращательных и спиральных переломах в проксимальной и дистальной трети большеберцовой кости. ▪ Винтовой остеосинтез: при косых и торсионных переломах. ▪ Наружная фиксация: тяжелые повреждения кожи и мягких тканей при сложных оскольчатых переломах как первый этап, сложные открытые переломы.

Рис. 37. Накостный остеосинтез большеберцовой кости.
Оперативный доступ ▪ Шинирование костномозгового канала: разрез кожи от головки большеберцовой кости проксимальное бугристости, тупое расслоение связки надколенника (рис. ЗЗ б). ▪ Остеосинтез пластиной или винтами: латеральнее гребня большеберцовой кости, дистально с легким изгибом в сторону внутренней лодыжки. ▪ Наружная фиксация: через небольшие разрезы.
Наиболее частые методы
Шинирование костномозгового канала большеберцовой кости ▪ Как можно более точная репозиция перелома на вытяжном столе под ЭОП-контролем в 2-х проекциях перед обработкой операционного поля. ▪ Доступ см. выше, костномозговой канал вскрыть шилом. ▪ Провести в канал гибкое сверло приблизительно на 1 см выше голеностопного сустава под ЭОП-контролем, при этом костный фрагмент нанизывается на сверло. ▪ Постепенно, начиная с диаметра сверла 9 мм (фронтальная плоскость) и увеличивая диаметр на 0,5 мм, рассверлить костномозговой канал на 11—12 мм под контролем ЭОЛ. ▪ Определить длину гвоздя и провести проводник. ▪ Забить гвоздь с помощью молотка и направительного приспособления. ▪ Удалить проводник, дренировать костномозговой канал. ▪ Ушить пателлярную связку, послойное ушивание раны.
Проксимальное или дистальное укрепление шины Аналогичный метод как на бедре (см. 5.4). Проведение гвоздя без рассверливания костномозгового канала ▪ Методика соответствует операции на бедре (см. 5.4). ▪ Нет необходимости в рассверливании костномозгового канала
Остеосинтез пластиной переломов диафиза большеберцовой кости ▪ Доступ латеральнее гребня большеберцовой кости. ▪ Выделить место перелома без отслоения надкостницы. ▪ Репозиция перелома и удерживание отломков репозиционными крючками. ▪ Нейтрализирующую пластину расположить с медиальной стороны большеберцовой кости. ▪ Фиксация фрагментов компрессирующими винтами (если возможно, винты провести через имеющиеся отверстия в пластине, в противном случае пластину снять). ▪ ЭОП-контроль в 2-х проекциях. ▪ Подкожное дренирование, ушивание раны.
Послеоперационное лечение ▪ Положение после операции на пластмассовой шине. ▪ Удалить дренажи через 24—48 часов. ▪ С 1 послеоперационного дня пассивные двигательные упражнения на двигательной шине. ▪ Физиотерапия с изометрическими двигательными упражнениями, дыхательная гимнастика. ▪ С 5—7 дня, при отсутствии болевого синдрома, начать нагрузку на большеберцовую кость с 10—15 кг. ▪ Профилактика тромбозов малыми дозами гепарина на период стационарного лечения. ▪ Снять швы на 10—12 день. ▪ Рентгенологический контроль: вдень операции, перед выпиской, через 2,3 и 6 месяцев. ▪ Выписка из стационара после заживления раны и достаточной мобилизации.
Реабилитация ▪ Полная нагрузка (решает оператор в зависимости от клинических и рентгенологических данных): — костномозговое шинирование: через 1—3 месяца; — остеосинтез пластиной или винтами: через 3—6 месяца. ▪ Удаление металлоконструкций через 1&—24 месяца (у пожилых людей имплантат не удаляется).
Осложнения и их лечение ▪ Послеоперационный синдром фасциальных футляров: фасциотомия на голени. ▪ Инфекция: раскрыть и обработать рану, адекватное дренирование, антибактериальная терапия, при необходимости замена метода на внешнюю фиксацию. ▪ Обширное повреждение мягких тканей, в том числе при открытых переломах: повторное вмешательство с обработкой раны, временное закрытие раны заменителем кожи (напр., EpicarcP) или вакуумной повязкой (напр., Vacuseal®) ▪ Ложный сустав и расшатывание имплантата: чаще всего повторная операция с необходимостью нового остеосинтеза.
Особенности ▪ При распространенном повреждении мягких тканей с медиальной стороны пластина монтируется на большеберцовой кости латерально. ▪ При нестабильной лодыжечной вилке (одновременно перелом малоберцовой кости и разрыв синдесмоза) дополнительная стабилизация малоберцовой кости пластиной в виде полу- или 1 /3 трубки (доступ через отдельный разрез по заднему краю малоберцовой кости).
Источник
