Остеосинтез переломов костей кисти
Особенности переломов в области кисти возникает чаще всего при падении на разогнутую кисть. Пястные кости: прямая травма при ударе или падении. Основание фаланга большого пальца кисти: переломо-вывих в пястно-запястном суставе первого пальца кисти (перелом Bennett), чаще после удара кулаком, оскольчатый внутрисуставной перелом основания первой пястной кости (перелом Rolando). Фаланги пальцев: прямая травма, напр., сдавление.
Показания
Смещение (диастаз между фрагментами более 1 мм), вертикально-осколычатый перелом, открытый перелом, замедленная консолидация (>12 недель), псевдоартроз. Пястные кости: множественные переломы, переломо-вывихи основания, смещение отломков при субкапитальных переломах 2—5 пястных костей. Основание фаланги большого пальца: варусная деформация, вторичное смещение.
Противопоказания:
- Тяжелое общее состояние пациента.
- Инфекционное поражение мягких тканей в области кистевого сустава.
Диагностика
Обычное обследование см. 1.3 предоперационная диагностика.
- Болезненность при пальпации, отечность и сглаженность контуров в области «анатомической табакерки», боль в зоне перелома приосевой нагрузке на первый и второй пальцы кисти.
- Область пястных костей: патологическая подвижность, крепитация костных отломков, отечность, боль при надавливании и гематома тыла кисти, ограничение движений в пястно-фаланговых сочленениях.
- Пальцы: гематома, отечность, боли, деформация
- Контроль гемостаза, чувствительности и движений.
- Рентгенологическое исследование: основание кисти в боковой и передне-задней проекциях, дополнительно рентгенограмма под углом 45° в положении полупронации и полусупинации («ладьевидный квартет»), пальцы в 2-х проекциях.
- По показаниям томограммы, КТ или сцинциграфия костей.
Риски операции
Общий операционный риск:
- псевдоартроз, ишемический некроз проксимального фрагмента с возможными болями и ограничением движений в кистевом суставе.
- Посттравматический артроз, консолидация перелома в неправильном положении и нарастающие дегенеративные изменения в лучезапястном суставе.
- При необходимости коррелирующая остеотомия.
- Сращения в разгибательном аппарате.
- Формирование болезненной невриномы, прежде всего при открытом доступе.
Операция
Предоперационная подготовка: бритье предплечья и кисти.
В операционной:
- Блокада плечевого сплетения или наркоз.
- Положение: на спине, столик для руки на стороне повреждения.
- Наложение гемостатической манжеты на предплечье.
- Обработка кисти и предплечья.
- Обложиться полотняными пеленками или набором для конечностей.
- Оператор и ассистент спереди или сзади приставного столика, операционная сестра сбоку.
- Установить ЭОП между оператором и ассистентом на стороне повреждения.
- Рекомендуется профилактика инфекции (напр., однократно внутривенно Gramaxin®2,0 г) при открытых переломах.
Длительность операции: 15—45 мин.
Оперативный доступ
- Z-образный разрез кожи по тыльнолучевой поверхности кистевого сустава в проекции «анатомической табакерки».
- Пястные кости: дорзальный дугообразный или Z-образный разрез между пястными костями.
- Фаланги пальцев: дорзолатеральный разрез (Внимание: бережное отношение к сухожилиям и сосудистонервному пучку).
Наиболее частые методы
- Остеосинтез компрессирующим винтом (рис. 16 а); фиксация спицами Киршнера с обязательным временным артродезом кистевого сустава.
- Псевдоартроз ладьевидной кости: пластика по MattiRusse (обнажение кости и псевдоартроза, вставление костного фрагмента и губчатой кости в костную полость) (рис. 16 б).
- Пястные кости: при оскольчатых переломах остеосинтез диафиза спицами Киршнера или компрессирующими винтами, при поперечных переломах и небольших оскольчатых переломах остеосинтез минипластинами.
- Кости пальцев: остеосинтенз спицами Киршнера, проволочным швом или мини-пластинами.
- Открытая репозиция, удержание отломков костодержателями или временная фиксация спицами Киршнера.
- Наметить отверстие (1,5 или 2,0 мм), вставить соответствующую сверлильную гильзу.
- Просверлить отверстие сверлом с резьбой (1,1 или 1,5мм) на противоположной стороне.
- Измерить длину винта.
- Ввинтить винт до интерфрагментарной компрессии.
- Интраоперационный рентгенологический контроль.
- Кожные швы, гипсовая ладонная шина на пальцы и предплечье.
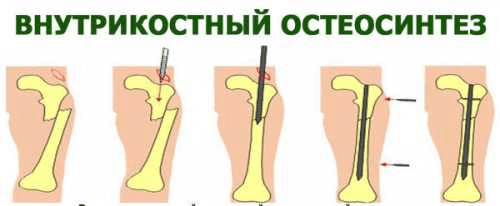
- Чрезкожный остеосинтез трубчатых костей кисти спицами Киршнера (рис. 17 а б)
- Точная ручная репозиция отломков.
- Прсведение спицы Киршнера чрезкожно до кортикального слоя.
- Рентгенологический контроль направления спицы.
- Проведение спицы через линию перелома до противоположного кортикального слоя.
- Укорочение концов спицы, загибание их.
- Ладонная гипсовая шина на пальцы и предплечье.
Компрессионный остеосинтез ладьевидной кости винтом (Внимание: в «анатомической табакерке» проходит поверхностная ветвь лучевого нерва).

Остеосинтез при переломах и ложных суставах ладьевидной кости. 1 — сухожилие длинного разгибателя первого пальца; 2 — ладьевидная кость; 3 — сухожилие длинного лучевого разгибателя кисти; 4 — сухожилие короткого лучевого разгибателя кист; 5 — сухожилие разгибателя второго пальца.
Послеоперационное лечение
- После операции возвышенное положение руки на подушке.
- Контроль гемостаза, чувствительности и движений.
- Гипсовая шина от 4 до 8 недель.
- При переломах основания кисти покой в среднем 6— 8 недель.
- Начало активных упражнений в зависимости от перелома и достигнутой его стабильности; при стабильном остеосинтезе. чаще всего после уменьшения отека с 3—4 дня.
- Удаление шовного материала на 14 день.
- Рентгенологический контроль: в день операции, перед выпиской, после снятия гипсовой повязки, затем в течение 4 недель.
Реабилитация
- Полная нагрузка через 12—16 недель, чаще всего металлоконструкция не удаляется.
- Пястные кости и фаланги пальцев: — полная нагрузка через 6—10 недель; — удаление спиц через 4—6 недель; — пластины или винты удалить через 4—6 месяцев.
Осложнения и их лечение
- Сращения в области сухожильного разгибательного аппарата: физиотерапия, по показаниям своевременное удаление металла и тенолиз.
- Формирование псевдоартроза: реостеосинтез, использование костного трансплантата для ладьевидной кости.
- Недостаточная ротация: коррелирующая остеотомия.
Источник
Остеосинтез при переломе кисти, пальцев и других костей
Остеосинтез – это современная методика сращивания костей при переломах, которая является эффективной альтернативой гипсованию, а также применяется в случаях, когда накладывать гипс при переломах нецелесообразно или невозможно. Процедура предполагает фиксацию костных отломков с помощью специальных приспособлений, в результате чего даже сложные переломы срастаются быстро и беспроблемно.
Показания к остеосинтезу костей кисти
- Перелом, который в ходе стандартного терапевтического лечения срастается очень медленно.
- Перелом, в результате которого была повреждена суставная ткань.
- Переломы со смещением и расхождением костных отломков.
- Перелом, при котором есть вероятность смещения, расхождения костных отломков или перфорации кожи.
- Перелом, который неправильно сросся.
- Наличие ложных суставов.
На практике остеосинтез может применяться при переломах любых костей:
- В челюстно-лицевой хирургии для устранения деформаций лица
- При переломах нижних костей нижних конечностей и тазобедренного сустава (бедро, голень, лодыжка)
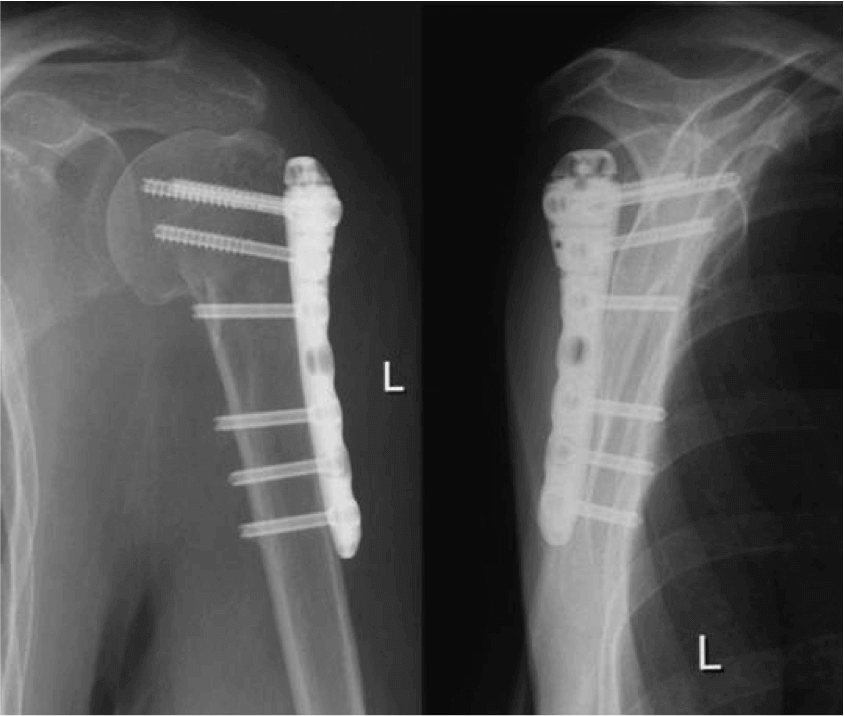
- При переломах верхних конечностей (лучевой, плечевой кости, предплечья)
- В микрохирургии, например, остеосинтез костей кисти (запястья, фаланги пальца)
Противопоказания
Невозможно провести остеосинтез кисти и других суставов:
- Если зона повреждения при открытом переломе является чересчур большой;
- Если рана открытого перелома загрязнена или инфицирована.
- Если у пациента имеются в анамнезе приступы эпилепсии.
- Если имеют место сосудистые патологии конечностей.
Чтобы убедиться в отсутствии скрытых противопоказаний, а также подобрать наиболее эффективный способ реконструкции костей кисти, врач может назначить дополнительное обследование: ультразвуковое, рентгенологическое, трехмерную томографию.
Как проводится остеосинтез?
В клинике ЦКБ РАН хирурги используют для репозиции костей приспособления (шурупы, гвозди, пластины, спицы, штифты), выполненные из химически инертных и биологически совместимых материалов. Так, хорошо зарекомендовали себя в фиксации костей при переломах изделия их сплавов титана, хрома, никеля и кобальта.
Подобный подход к выбору материала для репозиции костных отломков при переломе кости не только обеспечивает эффективность результата, но в некоторых случаях даже не требует извлечения металлической конструкции, если остеосинтез выполнялся в типичном месте погружным способом.
Виды
Остеосинтез костей кисти может выполняться двумя способами:
- Погружной – в данном случае металлические элементы контактируют с костными отломками и фиксируют их прямо в зоне перелома.
- Наружный – для фиксации отломков костей могут применяться вариации на тему аппарата Илизарова, Обухова и т.д. Непосредственного воздействия на кость не предусматривается.
В свою очередь для погружного остеосинтеза общепринятой является классификация по способу локализации металлической конструкции: внутрикостный и накладной.
Где делают остеосинтез костей?
Если у вас есть показания к остеосинтезу, важно понимать, что такую сложную операцию стоит доверить опытным и квалифицированным профессионалам. Записавшись на консультацию в ЦКБ РАН в Москве, захватите с собой имеющиеся результаты обследования или наши врачи направят вас на рентгенологическое или томографическое обследование непосредственно в нашей клинике.
В ситуациях любой сложности и срочности мы придем на помощь, выполним остеосинтез и репозицию отломков костей при переломах, чтобы восстановить целостность и функциональность конечности.
Источник
Через 10 месяцев врач может удалить крепежные элементы с прооперированного участка. К этому времени костная ткань полностью восстанавливается, а суставы функционируют достаточно хорошо. Спустя еще две недели пациент может выполнять привычные физические нагрузки и жить обычной жизнью.
Суть остеосинтеза: что это за процедура
При остеосинтезе костные обломки фиксируются специальной металлоконструкцией. Это необходимо для того, чтобы поврежденная кость срослась быстро, правильно и надежно.
Самое главное для успешного заживления перелома — сохранить кровоснабжение обломков кости. При травме кровоток уже нарушен, а любая хирургическая операция только усугубляет положение. Остеосинтез позволяет сохранить кровоток, обеспечивает хорошую фиксацию, и при этом не является травматичной процедурой. В некоторых случаях его можно проводить, не делая дополнительных разрезов вдоль линии перелома.
При операции используют два метода фиксации:
- Шинирование. При наложении шины именно на нее ложится основная силовая нагрузка, а обломки кости уже не могут сохранять подвижность. В качестве шины используют импланты — пластины или штифты, а также аппараты внеочаговой фиксации. Когда это необходимо, врач устанавливает фиксатор, который допускает скольжение обломков кости вдоль импланта (интрамедулярный штифт) или зафиксирует их в определенном положении. При производстве имплантов используют нержавеющую сталь, титановые сплавы, аутокость и гомокость, а также полимерные рассасывающиеся материалы. При осевой нагрузке жесткость металлических имплантов такая же, как у костной ткани, но при сгибании и скручивании имплант может деформироваться.
- Компрессия. Компрессионные пластины стягиваются при помощи специальных шурупов перпендикулярно поверхности излома. При этом методе используют аппараты внеочаговой фиксации и стягивающие петли. Так костные осколки фиксируются в состояние плотного контакта, но без излишнего натяжения.
Область применения остеосинтеза
Метод остеосинтеза хорошо зарекомендовал себя при травмах следующих участков тела:
- зоны надплечья, плечевого сустава, плеча и предплечья;
- локтевого сустава;
- тазовых костей;
- ключицы;
- тазобедренного сустава;
- голени и голеностопа;
- бедра;
- кисти;
- стопы.
Показания к остеосинтезу
Неосложненные переломы не требуют проведения остеосинтеза, ведь костная ткань хорошо восстанавливается и при консервативном клиническом лечении под наблюдением специалиста.
Показания к проведению операции могут быть абсолютными — в том случае, когда остеосинтез необходим, чтобы сохранить здоровье и качество жизни пациента, и относительными.
Абсолютными показаниями являются переломы:
- локтевого отростка, с травмой сустава и суставной сумки;
- надколенника;
- шейки бедра со смещением осколков;
- пяточного сустава;
- голеностопа;
- стопы;
- берцовой и большеберцовой кости;
- ключицы.
Остеосинтез будет показан при травмах, которые невозможно вылечить консервативными методами и если врачам сложно устранить смещение костных осколков. Абсолютными показаниями являются переломы, при которых травмированы сосудистые связки, есть угроза повреждения тканей, нервных окончаний или сосудов.
Врач может использовать остеосинтез, если при консервативном лечении произошло неправильное срастание перелома или образовался ложный сустав.
Относительные показания для остеосинтеза:
- желание пациента сократить сроки выздоровления. Чаще всего это необходимо профессиональным спортсменам или военнослужащим;
- незначительное количество костных обломков;
- сильный болевой синдром при неправильном срастании перелома;
- ущемление нервов в ходе срастания перелома;
- переломы, заживление которых происходит долго и тяжело.
Противопоказания к проведению остеосинтеза:
- состояние шока;
- политравма (большое число повреждений);
- воспалительные заболевания травмированного участка тела;
- остеомиелит;
- заболевания костей – туберкулез, онкологическое поражение (также вторичные метастазы кости);
- флегмоны и абсцессы в месте предстоящей операции;
- тяжелое поражение нервной системы, органов дыхания, хронические заболевания других органов и систем;
- артрит суставов в области операции;
- онкологические заболевания крови;
- возраст пациента старше 70–75 лет.
Виды остеосинтеза
В зависимости от времени, прошедшего с момента травмы до операции, остеосинтез делится на 2 типа:
- Первичный. В этом случае «собрать» кость при помощи имплантов удается в первые 12 часов после получения травмы.
- Отсроченный. Если операция проводится спустя 12 часов после травмы.
Если был проведен отсроченный остеосинтез, это не означает, что помощь «запоздала» или что время упущено. Какой вид операции будет предпочтительнее именно для каждого случая, решает врач.
По видам доступа к травмированной кости операция может быть:
- Малоинвазивной — когда крепежные элементы можно ввести через небольшие разрезы. Так пациент легче перенесет операцию, а реабилитационный период сократится.
- Открытой. В этом случае на месте перелома делают операционный разрез.
По месту, куда накладывается крепеж, остеосинтез бывает:
- Наружный.
- Дистракционно-компрессионный. В этом случае на место перелома врач устанавливает аппарат с наружной фиксацией.
Ультразвуковой. В этом случае при остеосинтезе используют аппараты УЗ. Это гарантирует быструю фиксацию костей благодаря заполнению поврежденных каналов кости биополимерным конгломератом.

При погружном методе остеосинтеза применяются следующие техники проведения операции:
- интрамедуллярная, когда крепежная спица или шифт устанавливается в спинномозговой канал;
- накостная, когда пластины крепятся к кости снаружи;
- чрескостная, когда крепеж охватывает кость в месте перелома;
- пересадка костной ткани, когда в качестве фиксатора используется кость пациента.
Устаревший метод остеосинтеза — операция по Веберу, когда обломки кости врач фиксирует металлическими спицами и проволокой.
Какая именно операция будет проведена пациенту, решает врач. Решающее значение будут иметь данные томографии или рентгеновского снимка места травмы.
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии при помощи остеометаллосинтеза можно устранить:
- врожденные дефекты лица или челюсти;
- последствия травм, переломов костей черепа;
- деформации костей.
Также можно изменить форму челюсти. Для этого должны быть изготовлены специальные ортодонтические конструкции. Затем врач установит их на проблемные зоны по методике краевого прилегания.
Остеосинтез при помощи ультразвука
При ультразвуковом остеосинтезе костные участки склеивают между собой при помощи ультразвука. Метод основан на явлении адгезии – межмолекулярном взаимодействии в поверхностном слое тканей. За счет адгезии происходит сцепление разнородных поверхностей тел.
При этом между обломками кости хирург размещает специальную мономерную смесь. Электрический генератор создает электромагнитные колебания, которые специальный прибор преобразует в ультразвук и направляет в зону перелома.
Мономерная костная смесь меняет свою структуру и создает конгломерат, крепко сваривающий обломки кости. При этом образуется прочный шов, сравнимый с тем, что остается при работе сварочного аппарата.
Таким образом поры и каналы слома кости заполняет биополимерный конгломерат. И между поврежденными элементами возникают надежные механические связи.
Однако ультразвуковой остеосинтез может провоцировать развитие атрофических процессов в тканях, соприкасающихся с полимером. Поэтому метод не может быть рекомендован пациентам с тяжелыми травмами и слабым иммунитетом.
Реабилитационный период

Для того, чтобы пациент максимально быстро восстановил качество жизни, реабилитационные мероприятия важно начинать на 2–3 день после того, как проведен остеосинтез. Какими они будут и как долго продлятся, определяет врач. При этом он учитывает:
- насколько сложен перелом;
- насколько сложна проведенная операция и какие конструкции были использованы;
- где находится повреждение;
- возраст, психологическое и физическое состояние пациента;
- насколько быстро идет процесс восстановления здоровья.
Программа реабилитации включает в себя физиотерапию, лечебную физкультуру, занятия в бассейне, психологическую адаптацию, возвращение трудовых навыков, массаж, полноценное питание. Пациент гораздо быстрее вернется к привычному образу жизни, если откажется от вредных привычек, даст себе возможность отдохнуть и больше времени начнет проводить на свежем воздухе.
Время реабилитации можно разделить на несколько этапов:
- Ранний. Он продолжается 2–3 недели после остеосинтеза. Далее возможна выписка пациента из стационара.
- Ближайший послеоперационный. Его проводят в последующие 2–3 месяца после операции.
- Поздний послеоперационный. Временные рамки этого этапа — 3–6 месяца с момента остеосинтеза;
- Период восстановления функций. Наступает после шестого месяца с момента операции.
После остеосинтеза пациент от 2 до 5 дней должен находиться в состоянии покоя. Организм привыкает к своему новому состоянию, место операции отекает. Справиться с неприятными ощущениями помогают обезболивающие препараты и врачебный уход. Вакуумный дренаж с места операции удаляют спустя 2 дня, швы снимают на 8–14 день, в зависимости от того, на каком участке проведена операция.
Уже с 3 дня необходимо начинать двигать прооперированной конечностью. Сначала это может быть статическое напряжение, потом — лечебная гимнастика. Это позволит улучшить ток лимфы и крови. Риск возникновения осложнений при этом уменьшается.
Сначала врач сам помогает пациенту согнуть и разогнуть конечность, выполнить вращение. Затем день ото дня нагрузку необходимо увеличивать, а в случае операции на суставах ноги ее нужно выполнять на тренажерах.
Излишняя нагрузка может привести к образованию костных мозолей. Поэтому осваивать дополнительные движения без разрешения врача запрещено.
При реабилитации пациента хорошо зарекомендовали себя:
- Лечебный массаж. Может проводиться только после дуплексного сканирования вен и исключения подозрения на тромбоз.
- Физиотерапия: КВЧ-терапия, ультразвук, электрофорез, УФ-облучение, индуктотермия, диатермия, грязелечение, парафиновые аппликации, магнитотерапия, электромиостимуляция. Лечебные процедуры могут быть назначены с третьего дня после операции.
- Занятия в бассейне. Приступать к их выполнению следует не раньше, чем спустя месяц после остеосинтеза, продолжительность занятия не должна превышать 30 минут. Важно, чтобы пациент погружался в воду до такого уровня, чтобы прооперированный участок не испытывал дискомфорта.
Социально-бытовая реабилитация. Пациенту необходимо заново учиться выполнять привычные бытовые задачи — при помощи специальных приспособлений и с учетом ограничений, постоянных или временных. Иногда приходится осваивать новую профессию, если это необходимо для сохранения здоровья и чтобы исключить возможность получения аналогичной травмы. Выработка новых привычек и освоение навыков дают хорошие результаты — после операции человек может жить полноценно и качественно.
Источник

