Остеосинтез перелома вертлужной впадины

Введение
Диагноз
Классификация переломов
Хирургические доступы
Выбор времени операции и предоперационное планирование
Репозиция и методика фиксации
Послеоперационное лечение
Литература:
10.1 Введение
Переломы вертлужной впадины со смещением приводят, как правило, к развитию посттравматического артроза сустава, если не была выполнена точная репозиция открытым методом и внутренняя фиксация (ORIF, open reduction and internal fixation). Для хирурга-травматолога переломы вертлужной впадины являются одной из наиболее сложных технических проблем. К этим сложностям относятся:
Правильное определение типа перелома.
Выбор хирургического доступа.
Выполнение именно тех специальных хирургических доступов, которые необходимы.
Достижение удовлетворительной репозиции и фиксации.
10.2 Диагноз
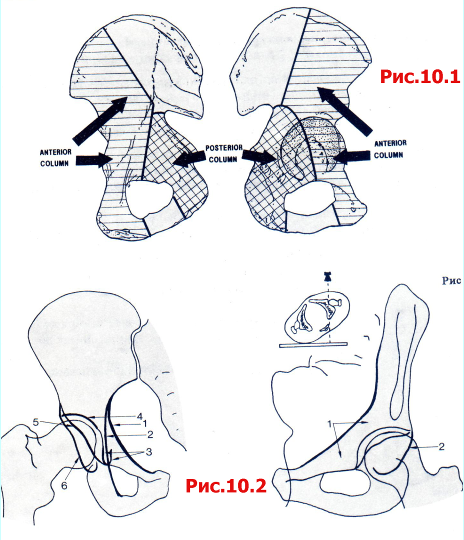
Рентгенограмма таза в прямой проекции должна быть выполнена всем пациентам с тяжелой травмой (рис. 10.1). При подозрении на перелом вертлужной впадины или его выявлении необходимо дополнительно выполнить следующие рентгенологические исследования:
Поврежденный тазобедренный сустав в прямой проекции (рис. 10.2).
Таз в косой проекции 45° с поврежденным тазобедренным суставом, ротированным по направлению к излучателю (эту проекцию называют косой запирательной или косой обтураторной) (рис. 10.3).
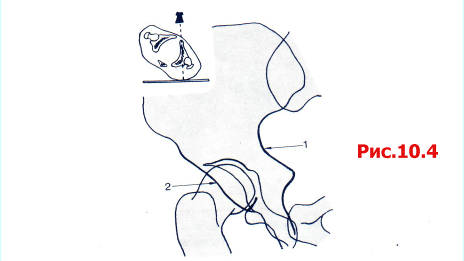
Таз в косой проекции 45° с поврежденным тазобедренным суставом, ротированным по направлению от рентгеновской трубки (эту проекцию называют косой подвздошной) (рис. 10.4).
Компьютерная томография (КТ) таза после оценки рентгеновских снимков в четырех стандартных проекциях. В большинстве случаев это помогает еще более точно определить расположение линий перелома и диагностицировать наличие свободных фрагментов, расположенных в полости сустава. Объемная трехмерная реконструкция компьютерных томограмм создает целостную картину перелома и облегчает планирование.
Часто сочетанные повреждения характеризуются значительным внутритазовым кровотечением, повреждением мочеполовой системы, нервных структур, а также разрывами тазового кольца и переломами нижней конечности с той же стороны. Все тяжелые переломы таза в подавляющем большинстве случаев сопровождаются легочной эмболией, и необходима ее профилактика.
Рис. 10.1 Передняя и задняя шейки вертлужной впадины и их границы, проецированные на внутреннюю и наружную поверхности подвздошной кости.
Рис. 10.2 Типичные рентгенологические линии, видимые нарентгенограммах тазобедренного сустава в прямой проекции. 1 Lineailiopectinea; 2 Lineailiooschiadica; 3 рентгенографическая буква «U» («фигура слезы»); 4крыша; 5передняя стенка; 6 задняя стенка.
Рис. 10.3 Косая проекция (запирательная) таза: 1 передняя колонна; 2 задняя колонна.
Рис. 10.4 Косая подвздошная проекция таза: 1 задняя колонна; 2 передняя стенка.
10.3 Классификация переломов
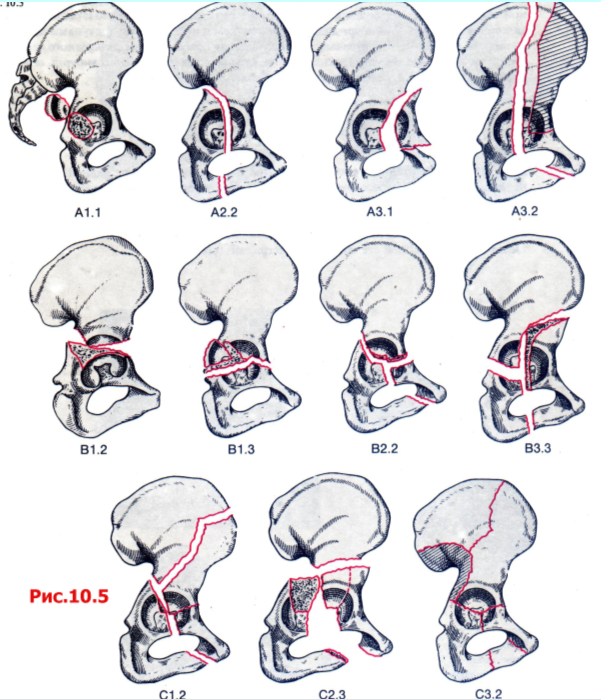
Классификация, первоначально предложенная Letournel была модифицирована для соответствия группам А, В, и С по классификации АО (рис. 10.5).
Тип А Повреждена лишь одна колонна вертлужной впадины, другая колонна интактна.
А1 Перелом задней стенки и его разновидности.
А2 Перелом задней колонны и его разновидности.
A3 Перелом передней стенки и передней колонны.
Тип В Характеризуется поперечным переломом, когда часть крыши остается прикрепленной к интактной подвздошной кости.
Поперечный перелом суставной поверхности с переломом или без перелома зад
ней стенки.
Т-образный перелом и его разновидности.
Перелом передней стенки или колонны и задний полупоперечный перелом.
Тип С Переломы обеих колонн; характеризуется линиями переломов, проходящими через переднюю и заднюю колонны, однако отличается от переломов типа В тем, что все суставные сегменты, включая крышу, отделены от оставшегося сегмента интактной подвздошной кости.
С1 Перелом передней колонны, распространяющийся до Christa iliaca.
С2 Перелом передней колонны, распространяющийся до передней границы подвздошной кости.
СЗ Переломы распространяются до крестцово-подвздошного сочленения.
Рис. 10.5 Классификация АО переломов вертлужной впадины.
Тип А: переломы с вовлечением лишь одной из двух колонн вертлужной впадины.
Тип В: имеется поперечный перелом, часть крыши остается прикрепленной к интактной подвздошной кости.
Тип С: вовлечены передняя и задняя колонны. Ни один из фрагментов крыши не прикреплен к интактной подвздошной кости (переломы обеих колонн).
10.4 Хирургические доступы
Ни один из хирургических доступов не является идеальным для всех переломов вертлуж-ной впадины. Однако в большинстве случаев через один доступ можно и репонировать и фиксировать перелом. Хирург должен быть знаком с несколькими доступами и выбрать из них тот, который лучше отвечает индивидуальным особенностям конкретного перелома. Существуют четыре хирургических доступа, отвечающих требованиям хирурга, опытного в вопросах лечения переломов вертлужной впадины:
доступ по Kocher-Langenbeck (пациент на животе или на боку), подвздошно-паховый доступ (пациент на спине), прямой боковой доступ (пациент на боку), расширенный подвздошно-бедренный доступ (пациент на боку).
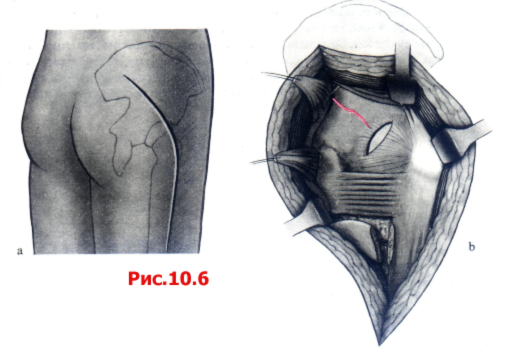
Доступ Кохера-Лангенбека обеспечивает, в первую очередь, подход к задней колонне. Тем не менее он может быть также очень полезен в качестве ограниченного доступа к передней колонне через большую седалищную вырезку (рис. 10.6).
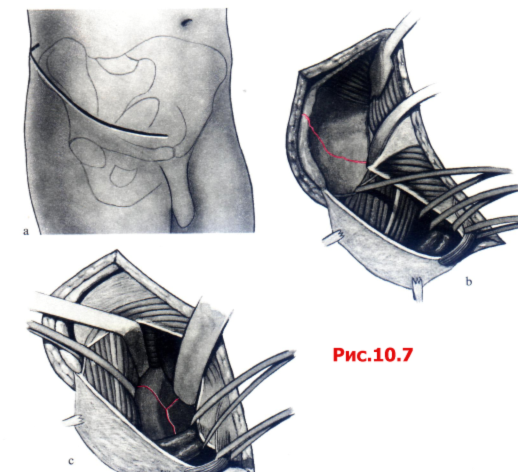
Подвздошно-паховый доступ позволяет, в первую очередь, выделить переднюю колонну и внутреннюю поверхность подвздошной кости. Задней колонны можно достичь также по ее внутренней стенке по Linea terminalis (рис. 10.7).
Рис. 10.6 Доступ по Кохеру-Лангенбеку.
А Разрез кожи.
B Выделение задней поверхности вертлужной впадины путем отведения М. glutens medius кпереди и проксимально, а М. ghiteus maximus, M. piriformis и М. obturatorius intemus кзади.
Рис. 10.7 Подвздошно-паховый доступ,
А Разрез кожи.
B Боковое окно доступа с обзором Fossa Шаса вследствие отведения М. iliopsoas и мышц брюшной стенки в медиальном направлении.
С Второе окно доступа, обнажающее linea arcuata и внутреннюю часть крыши вертлужной впадины путем отведения М. iliopsoas и N. femoralis в латеральном направлении и подвздошных сосудов — в медиальном.
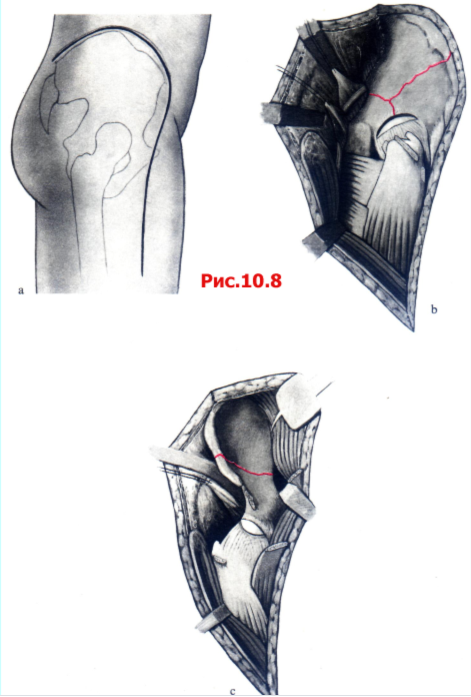
Расширенный подвздошно-бедренный доступ позволяет, прежде всего, обнажить наружную поверхность подвздошной кости и Fossa Iliаса и одновременно выделить переднюю и заднюю колонны. Подход к передней колонне, в отличие от подвздошно-пахового доступа, не столь удобен. Однако после отделения мышц от Fossa Iliаса можно осмотреть спереди и сзади всю подвздошную кость. Расширенный подвздошно-бедренный доступ с широким выделением костей таза часто является необходимым в случаях, когда нужно резецировать мощную костную мозоль или выполнить коррегирующую остеотомию (рис. 10.8).
Рис. 10.8 Расширенный подвздошно-бедренный доступ,
А Разрез кожи.
B Выделение наружной поверхности кости путем отведения Mm. gluteus, pirifonnis et obturatorius кзади, с выделение внутренней поверхности кости путем отведения М. iliopsoas и мышц брюшной стенки медиально.
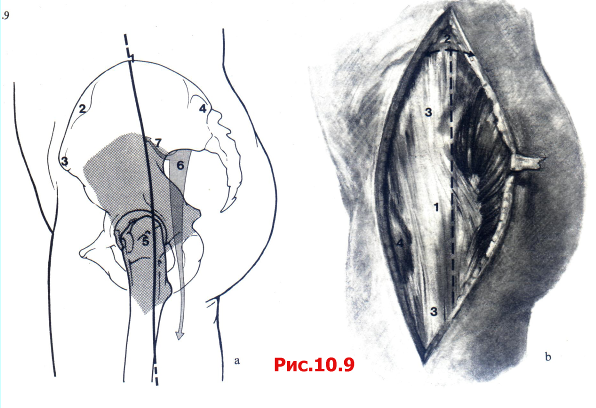
Прямой латеральный доступ позволяет выделить заднюю колонну, всю крышу и половину крыла подвздошной кости, а также предоставляет ограниченный подход к передней колонне (рис. 10.9).
Рис. 10.9 Прямой боковой доступ. Разрез кожи и доступ к кости.
А 1 Punktum suprakriste (Haивысшая точка Christa iliaca);2Tuberculum gluteum; 3 Spina iliaca anterior superior; 4 Spina iliaca posterior superior; 5 Trochanter major; 6 N. ischiadicus; 7 N. gluteus superior.
B 1 Trochanter major; 2 Punctum supracristale; 3 Tractus iliotibialis; 4 M. tensor fasciae latae.
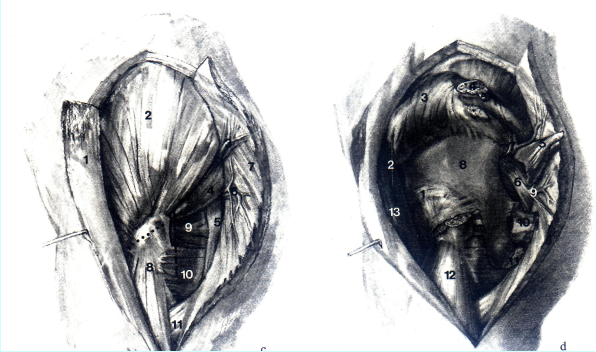
С 1 Tractus iliotibialis; 2 M. ghiteus medius; 3 Vasa glutea superiors (ramus superficialis); 4 M. piriformis; 5 N. ischiadicus; 6N.gluteusinferioretvasagluteainferiora;7M.glutexismaximus;8M.vastuslateralis; 9M.„tricepscoxae”(Mm. gemelli et obturatorius internus); 10 M. quadratus femoris; 11 M. gluteus maximus (сухожилие).
D 1 M. rectus femoris, Caput reflexum; 2 N. tensor fasciae latae (N. gluteus superior); 3 Mm. gluteus medius et minimus (отвернута кверху); 4 Trochanter major (выполнена остеотомия); S M. piriformis (пересечена); 6 N. ischadicus; 7 N. ghiteus superior et vasa glutea superiora; 8 начало M. gluteus minimus; 9 N. ghiteus inferior et vasa gtutea inferiors; 10 M. triceps coxae (пересечена); 11 M. quadratus femoris; 12 M. vastus lateralis; 13 M. tensor fasciae latae.
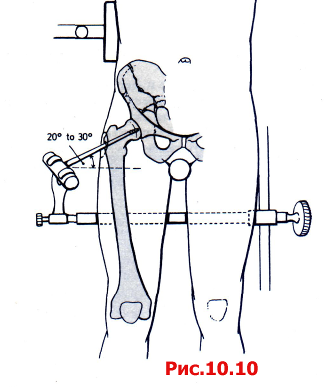
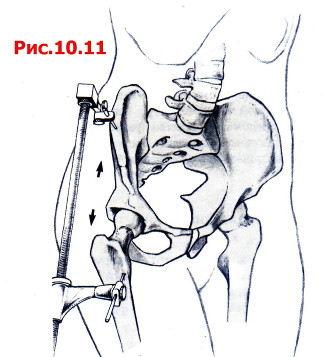
Использование ортопедического (травматологического) операционного стола дает целый ряд преимуществ при укладке конечностей и дистракции головки бедренной кости из вертлужной впадины. Этим значительно облегчается репозиция и осмотр суставной поверхности (рис. 10.10). В качестве альтернативы хирург может оперировать на стандартном операционном столе и для вытяжения использовать бедренный дистрактор, который фиксируют к Christa Iliaca и диафизу бедренной кости (рис. 10.11). Во время операции колено должно быть согнуто на 45-60 градусов для предотвращения повреждения N. ischiadicus. Все четыре хирургических доступа обеспечивают обзор как передней, так и задней колонны, однако у каждого из них есть определенные преимущества и недостатки.
Рис. 10.10 Укладка пациента не травматологическом операционном столе для создания тракции в дистальном и латеральном направлениях.
Рис. 10.11 Использование бедренного дистрактора.
10.5 Выбор времени операции и предоперационное планирование
Обычно лучше отложить выполнение операции на несколько (от 2 до 10) дней после травмы, локальная кровоточивость значительно снижается, а состояние больного стабилизируется. Спустя три недели после травмы образуется костная мозоль, что значительно усложняет репозицию.
Предоперационное вытяжение имеет минимальные преимущества и его ни в коем случае не следует накладывать за проксимальный отдел бедренной кости.
Вывих головки бедренной кости кзади следует устранять немедленно. Нерепонируе-мое или нестабильное смещение кзади является показанием к экстренной операции.
Антибиотики должны быть назначены в ближайшем пред- и послеоперационном периоде (24-48 часов).
Для различных типов перелома рекомендованы следующие хирургические доступы:
А1 Доступ Кохера-Лангенбека.
А2 Доступ Кохера-Лангенбека или прямой боковой.
A3 Подвздошно-паховый доступ.
При этих переломах в подавляющем большинстве случаев могут быть эффективно использованы доступы Кохера-Лангенбека или прямой боковой . Расширенный подвздошно-бедренный доступ полезен для изолированных поперечных переломах крыши вертлужной впадины (В 1.2) и тяжелых сочетанных переломах с вовлечением задних отделов крыши и обеих колонн (В1.3).
Эти переломы можно, как правило, оперировать из доступа Кохера-Лангенбека. При необходимости следует использовать сочетанный подвздошно-паховый доступ в случае, если передняя колонна не репонирована. В качестве альтернативы может быть применен прямой боковой доступ, однако, если значительные сложности вызывают у хирурга сомнения, лучше использовать сначала расширенный подвздошно-бедренный доступ.
Подвздошно-паховый доступ.
С1 Эти переломы можно оперировать из подвздошно-пахового доступа. Однако, если они сочетаются с повреждением задней стенки, то должен быть использован расширенный подвздошно-бедренный доступ.
С2 Оперативное лечение этих переломов возможно либо из доступа Кохера-Лангенбека, либо через прямой боковой доступ. Однако необходимо учитывать, что лучший обзор области перелома достигается при использовании подвздошно-пахового и расширенного подвздошно-бедренного доступов.
СЗ Расширенный подвздошно-бедренный доступ.
10.6 Репозиция и методика фиксации
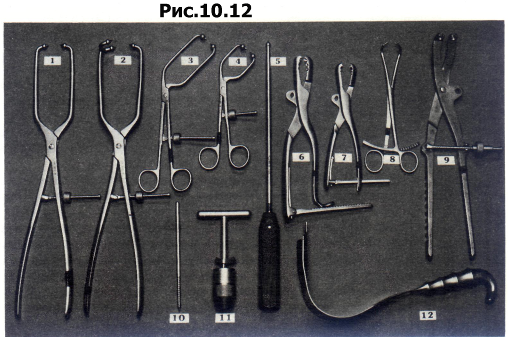
Наиболее полезными инструментами для хирургии вертлужной впадины являются тазовый репозиционный зажим, репозиционный зажим Фарабефа и различных размеров заостренные репозиционные зажимы (рис. 10.12). Инструмент с шаровидным утолщением на конце используют для подталкивания фрагментов друг к другу, а для предотвращения ротации задней колонны используют введенные в Os ischii винты Шанца с рукояткой или имеющий резьбу экстрактор головки бедренной кости.
Рис. 10.12 Инструменты для репозиции переломов вертлужной впадины.
репозиционный зажим «King Tong» („король “Тонг”); Препозиционный зажим «Queen Tong» („королева Тонг”); 5 большой изогнутый репозиционный зажим; 4 малый изогнутый репозиционный зажим; 5 толкатель; б большой репозиционный зажим; 7 малый репозиционный зажим; 8 остроконечный репозиционный зажим; 9 тазовый репозиционный зажим; 10 шуруп Шанца 6,Омм; 11 универсальная сверлильная головка с Т-образной рукояткой; 12 ретрактор для N. ischiadicus.
Тазовый репозиционный зажим и зажим Фарабефа фиксируют 4,5-мм кортикальными шурупами к различным костным фрагментам. Остроконечные репозиционные зажимы могут быть приложены непосредственно к кости, к просверленным углублениям в кортикальном слое кости или же к пластмассовым кольцам или крючкам. Репозицию перелома вертлужной впадины часто приходится выполнять поэтапно: сначала сопоставление и фиксацию единичных фрагментов, а затем добавление других фрагментов к уже соединенным частям. Для реконструкции рекомендуется использовать все внесуставные фрагменты. Иногда их находят вдоль Linea arcuata или Inzisura ischiadica. Использование этих фрагментов может значительно облегчить возможность репозиции и улучшить качество стабилизации. Качество репозиции суставной поверхности лучше всего проверить визуально. В случаях, когда для этого требуется нежелательное рассечение мягких тканей и капсулы сустава, качество репозиции можно проверить по точности сопоставления кортикального слоя безымянной кости. Вывих в крестцово-подвздошном сочленении или или перелом крестца со смещением необходимо, как правило, репонировать и фиксировать еще до сопоставления перелома вертлужной впадины. Первичная фиксация стягивающими шурупами (3,5-мм, 4,5-мм или 6,5-мм) обычно позволяет удалить репозиционные инструменты так, что при необходимости могут быть наложены пластины. Наиболее подходящими для этих целей являются прямая 3,5-ммреконструкционная пластина и изогнутая 3,5-мм тазовая пластина. Обязательным является точное моделирование пластин.
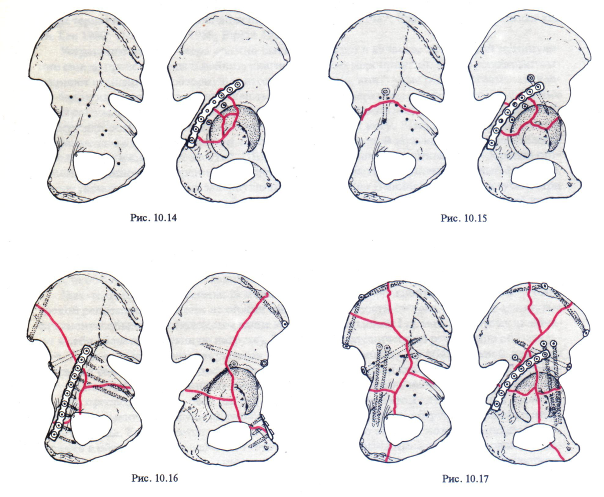
Пластины, как правило, накладывают по задней поверхности вертлужной впадины из разреза Кохера-Лангенбека. Эту же методику применяют и при использовании расширенного подвздошно-бедренного и прямого бокового доступов, когда пластины также накладывают на крыло подвздошной кости. При использовании подвздошно-пахового доступа пластины чаще всего располагают по верхнему краю входа в таз. Иногда перелом удается стабилизировать лишь стягивающими шурупами, однако в большинстве случаев фиксация шурупами должна быть дополнена наложением одной или нескольких пластин. Длинные стягивающие шурупы чрезвычайно эффективны в случаях, если они расположены между внутренним и наружным кортикальными слоями подвздошной кости либо вдоль длинной оси передней или задней колонны (рис. 10.14-10.17).
10.7 Послеоперационное лечение
После тщательного восстановления мягкотканного покрова и закрытия раны обычно оставляют вакуумные дренажи на 24-48 часов. Пассивную мобилизацию тазобедренного сустава можно начать через несколько дней. Когда пациент почувствует себя достаточно комфортно, обычно через 5-10 дней после операции, начинают тренировки с активной мобилизацией тазобедренного сустава и частичной нагрузкой (15 кг) весом тела на поврежденную конечность. В обычных условиях полная нагрузка весом может бытьразрешена через 8 недель после внутренней фиксации.
Рис. 10.13 Имплантаты для фиксации переломов вертлужной впадины, 3,5-мм и 4,5-мм изогнутые и прямые реконструк-ционные пластины, сверхдлинные 3,5-мм, 4,5-мм и 6,5-мм шурупы.
Рис. 10.14 Внутренняя фиксация перелома задней стенки (А1.2) из доступа Кохера-Лангенбека.
Рис. 10.15 Внутренняя фиксация сочетаннога поперечного переломай перелома задней стенки (В1.3) из доступа Кохера-Лангенбека.
Рис. 10.16 Внутренняя фиксация сочетанного перелома передней колонны и заднего полупоперечного перелома (В3.2) из подвздошно-пахового доступа.
Рис. 10.17 Внутренняя фиксация перелома обеих колонн (С 1.3) из расширенного подвздошно-бедренного доступа.

Литература:
Epstein НС (1980) Traumatic dislocations of the hip. Williams & Wilkins, Baltimore
Judet R, Judet J, Letournel E (1964) Fractures of the acetabulum. Classification and surgical approaches for open reduction. J Bone Joint Surg [Am] 46:1615
Knight RA, Smith H (1958) Central fractures of the acetabulum. J Bone Joint Surg 40:1
Letournel E (1979) The results of acetabular fractures treated surgically : twenty-one years experience. In: The hip: proceedings of the Seventh Open Scientific Meeting of The Hip Society. Mosby, St. Louis
Letournel E (1980) Acetabulum fractures: classification and management. Clin Orthop 151:81 Letournel E (1981) Fractures of the acetabulum. Springer, New York Berlin Heidelberg Matte JM, Merritt PO (1988) Displaced acetabular fractures. Clin Orthop 230:83
Matte J, Anderson L, Epstein H, Hendrick P (1986) Fractures of the acetabulum: a retrospective analysis. Clin Orthop 205:230
Matte J, Letournel E, Browner В (1986) Surgical management of acetabular fractures. Mosby, St. Louis (American Academy of Orthopaedic Surgeons Instructional Course Lectures, No.35, p.38)
Malta J, MehneD, Roffi R (1986) Fractures of the acetabulum: early results of a prospective study. Clin Orthop 205:241 Mears DC, Rubash H (1986). Pelvic and acetabular fractures. Slack, Thorofare, NJ Tile M (1984) Fractures of the pelvis and acetabulum. Williams & Wilkins, Baltimore
Источник

Петрик Тарас Михайлович КУ КОС «Киевская областная клиническая больница», заведующий ортопедотравматологическим центром.
Необходимо четко разделять между собой переломы костей таза и вертлужной впадины. Перелом вертлужной впадины – это не перелом таза. Понимание этого вопроса крайне важно при первичном осмотре больного и оказания помощи на ранних этапах.
Переломы костей таза влекут за собой ургентные показания и угрожают жизни больного. Переломы же вертлужной впадины – это зачастую инвалидизирующая патология.
Загрузка…
Для точной идентификации типа перелома необходимы:
- Переднезадняя рентгенограмма таза(рис. 1)
- Подвздошная рентгенограмма таза
- Компьютерная томография таза с 3D реконструкцией
Рис. 1. Рентгенография таза в прямой проекции
При наличии в прямой проекции признаков повреждения в зоне вертлужной впадины, следует выполнить две косые проекции:
- косая подвздошная проекция 45 градусов от аппарата (рис. 2)
- косая 45 градусов к аппарату (запирательная) проекция (рис. 3)
Выполнив рентгенографию в этих трёх проекциях можно чётко определить тип перелома.
Рис. 2. Рентгенография таза в косой подвздошной проекции 45 градусов от аппарата.
Рис. 3. Рентгенография в косой подвздошной проекции 45 градусов к аппарату.
Основные рентгенологические ориентиры (рис. 4)
- Крыло подвздошной кости
- Передняя стенка
- Подвздошно-лонная линия
- Свод
- Фигура слезы
- Седалищная кость
- Задняя стенка
- Седалищный бугор
- Подвздошно-седалищная линия
Рис. 4. Основные рентгенологические ориентиры
Оценив эти ориентиры в 3-х проекциях в 99% случаев можно точно идентифицировать перелом.
Компьютерная томография таза с 3D реконструкцией (рис. 5)
- Помогает идентифицировать переломы
- Визуализирует ротацию и смещение
- Определяет внутрисуставные фрагменты
Рис. 5. Компьютерная томография и 3D-реконструкция.
Существует множество классификаций переломов вертлужной впадины, но наиболее удачная с практической точки зрения классификация Letoumel и Jude, предложенная в 1993 году. Классификация основана на условном разделении подвздошной кости на переднюю и заднюю колонны (рис. 6).
Рис. 6. Условное разделение тазовой кости на колонны
Классификация переломов вертлужной впадины (Letoumel и Judet, 1993 г.)
- Простые переломы
- Задней стенки
- Задней колонны
- Передней стенки
- Передней колонны
- Поперечный
- Сложные переломы (комбинированные)
- Поперечный и задней стенки
- Задней колонны и задней стенки
- Т-образный
- Передней колонны и задний полупоперечный
- Две колонны
Для переломов задней (рис. 7) стенки характерно:
- Наиболее травматичны повреждения седалищного нерва
- Наиболее часты случаи вывиха бедра
- Фрагмент одиночный или многофрагментарный перелом
- Если размер фрагментов >20 – 40% задней стенки – это показание к операции.
Для переломов задней колонны (рис. 8) характерно:
- Головка бедра в основном конгруэнтна к задней колонне
- Частый вывих с крыши
- Возможна краевая импакция крыши
Переломы передней стенки и передней колонны (рис. 9) являются самыми редкими видами переломов вертлужной впадины (всего чуть более 5%), часто не требующими оперативного лечения.
По данным Летумеля из 940 случаев переломов вертлужной впадины:
- переломы передней стенки составляли – 1,3%
- передней колонны – 4,5%.
Мета-анализ докладов за 2009 год – из 3670 переломов вертлужной впадины:
- Передняя стенка – 1,7%
- Передняя колонна – 3,9%
Поперечные переломы (рис. 10), в зависимости от прохождения линии перелома по суставной поверхности, подразделяются на
- транстектальные
- югстатектальные
- инфратектальные
Рис. 10. Поперечные переломы.
Для поперечных переломов характерно:
- Разделение передней и задней колонн на 2 части
- Обязательное смещение фрагментов
- Ротация вокруг вертикального аксиса (передняя колонна), заднее смещение
- Нормальное соотношение между слезой и подвздошно-седалищной линией при рентгенологической оценке
Для комбинированного повреждения задней колонны и задней стенки (рис. 11) характерно:
- Головка бедра в основном конгруэнтна к задней колонне
- Второй по частоте после перелома задней стенки
- Часто встречается краевая импакция крыши
Варианты прохождения линии перелома при Т-образном переломе (рис. 12). Крыша при этом остаётся интактной.
Для комбинации перелома передней колонны и полупоперечного (рис. 13) характерно:
- Вывихи бедра при данном типе переломе встречаются крайне редко
- Заднее ротационное смещение дистального фрагмента
Поперечный перелом и перелом задней стенки имеет те же признаки, что и соответствующие поперечные поперечные (транстектальный, югстатектальный, инфратектальный). Это третий по частоте перелом – 1 из 5 (20%).
Варианты перелома отдельных колонн (рис. 14)
- Наиболее тяжелое повреждение вертлужной впадины
- Возникает при массивной травме или выраженном остеопорозе
- Часто требует использования нескольких операционных доступов
Рис. 14. Варианты перелома отдельных колонн.
Согласно Летумелю: «Каждый пример будет приблизительно похож на основные описанные типы; лжет диагностическая оценка для правильного понимания и классификации». Другими словами если какой-то перелом не вписывается ни в одни из вышеперечисленных вариантов, значит была допущена ошибка в выполнении рентгенограмм или перелом не правильно классифицируется.
У нас в Киевской областной больнице есть опыт лечения 164 больных с переломами вертлужной впадины. У 64,7% из них были простые переломы.
По типам переломы распределились следующим образом (таб. 1):
Таб. 1. Распределение переломов по типам.
Основные принципы остеосинтеза вертлужной впадины совпадают с принципами оперативного лечения других внутрисуставных переломов:
- Анатомическая репозиция
- Стабильная фиксация
- Атравматическая техника
- Ранняя функция
Составляющие успеха при оперативном лечении переломов вертлужной впадины
- Точная идентификация типа перелома
- Правильный выбор доступа
- Репозиция с точностью до 1 мм
- Репозиция с помощью устройств операционного стола
- Наличие хирургического инструментария и средств фиксации
- Ранний остеосинтез
Ортопедический стол является основным фактором в уменьшении хирургического доступа, успеха репозиции перелома, что часто забывается многими хирургами.
Для проведения оперативных вмешательств необходим специальный тазовый инструментарий (рис. 15), разработанный Матта, без которого часто невозможно добиться хорошей репозиции.
Рис. 15. Тазовый инструментарий.
Неотложна ли открытая репозиция и внутренняя фиксация при возникновении неврита седалищного нерва после репозиции, большом костном фрагменте, ограничивающий репозицию, или сопутствующем смещении тазового кольца?
Чтобы дать ответ на этот вопрос нужно принимать во внимание несколько факторов:
- Расчёт времени для открытой репозиции и внутренней фиксации. Первые 24 часа после травмы всегда сопряжены с повышенным риском кровопотери. Идеальное время для остеосинтеза вертлужной впадины – это 5 – 10 сутки после травмы. По прошествии 3 недель при остеосинтезе возникают сложности.
- Средняя кровопотеря при различных хирургических доступах (H.Tscherne, T.Pohlemann, 1998)
- Кохера-Лангенбека – 700 мл
- Подвздошно-паховый – 1630 мл
- Расширенный подвздошно-бедренный – 2250 мл
- Ожидаемое время операции при различных хирургических доступах
- Кохера-Лангенбека – 150 мин
- Подвздошно-паховый – 230 мин
- Расширенный подвздошно-бедренный – 315 мин
- Сопутствующие факторы
- Общее состояние больного
- Сопутствующие повреждения
- Локальное состояние таза
- Срок перелома
- Тип перелома ó прогноз. Если у пожилого человека имеется многооскольчатый перелом обеих колонн, нужно задать себе вопрос – а нужно ли выполнять эту операцию?
- Квалификация хирурга: «Могу ли я зафиксировать этот перелом самостоятельно?»
Особенности остеосинтеза при переломах вертлужной впадины
- Визуализация перелома
- Определение зон импакции фрагментов
- Устранение зон импакции (при необходимости – поддерживающая костная пластика)
- Репозиция основного фрагмента
- Предварительная фиксация фрагмента
- Контроль свободы движений в тазобедренном суставе
Выбор доступа зависит от
- Вида перелома
- Сопутствующих повреждений мягких тканей, брюшной полости
- Отягощающих факторов (пожилой возраст, ожирение).
Доступ Кохера-Лангенбека (рис. 16, 17) применяется при
- Переломе задней стенки
- Переломе задней колонны
- Переломе задней стенки и задней колонны
- Югстатектальных, инфратектальных поперечных, поперечных с переломом задней стенки
- Некоторых Т-образных
Пример поперечного перелома (рис. 18), остеосинтез которого был выполнен из доступа Кохера-Лангенбека (рис. 19).
Рис. 18. Рентгенограммы в прямой, косой подвздошной и косой запирательной проекции, на которых виден инфратектальный перелом.
Рис. 19. Из доступа Кохера-Лангенбека произведена репозиция и внутренняя фиксация.
Пример перелома задней стенки (рис. 20).
Рис. 20. Перелом задней стенки.
Учитывая большие размеры фрагмента, фиксация произведена двумя винтами (рис. 21). Фиксация винтами без применения пластин возможна только у молодых людей, у которых костная ткань достаточно плотная и имеется один большой фрагмент.
Рис. 21. Фиксация фрагмента винтами.
Комбинация перелома задней стенки с переломом головки бедренной кости (рис. 22).
Рис. 22. Перелом задней стенки, перелом головки бедренной кости.
Из доступа Кохера-Лангенбека произведен синтез головки бедренной кости двумя винтами, а также синтез задней стенки реконструктивной пластинкой (рис. 23).
Рис. 23. Остеосинтез головки и задней стенки.
Из подвздошно-пахового доступа (рис. 24, 25) выполняются операции при переломах
- Передней стенки
- Передней колонны
- Передней колонны в комбинации с задним полупоперечным
- Двух колонн
- Поперечных
Опасности при подвздошно-паховом доступе – повреждение бедренного нерва и сосудисто-нервного пучка (рис. 26).
Рис. 26. Анатомические образования в подвздошно-паховой области.
Пример остеосинтеза перелома обеих колонн двумя реконструктивными пластинами, выполненного из подвздошно-пахового доступа (рис. 27).
Рис. 27. Остеосинтез перелома обеих колонн.
Остеосинтез комбинированного перелома передней колонны и заднего полупоперечного, выполненный только из пахово-подвздошного доступа (рис. 28).
Рис. 28. Остеосинтез комбинированного перелома передней колонны и заднего полупоперечного.
Расширенный подвздошно-бедренный доступ (рис. 29, 30) применяется при остеосинтезе переломов обеих колонн и Т-образных переломах. Доступ редко применяется, сложен в выполнении, травматичен, связан с большой кровопотерей.
Ограничения при подвздошно-бедренном доступе
- Массивная тупая травма ягодицы
- Большая кровопотеря
- Длительность операции
- Возраст пациента.
Пример операции при Т-образном переломе с отсечением большого вертела подвздошно-бедренным доступом (рис. 31).
Рис. 31. Остеосинтез при Т-образном переломе.
В настоящее время мы стараемся не использовать расширенный подвздошно-бедренный доступ. При переломе двух колонн используем два доступа – подвздошно-паховый и Кохера-Лангенбека. Иногда операция растянута во времени и делается в 2 этапа: вначале доступом Кохера-Лангенбека, а затем подвздошно-паховым доступом.
Пример такой операции приведен ниже (рис. 32): перелом обеих колонн определяется на рентгенограммах в прямой, косой подвздошной и косой запирательной проекциях.
На запирательной проекции видно, что головка находится в состоянии вывиха.
Рис. 32. Остеосинтез при переломе обеих колонн.
Произведена визуализация перелома на компьютерной томографии (рис. 33).
Рис. 33. 3D реконструкция.
Первым этапом из доступа Кохера-Лангенбека выполнен синтез задней стенки с помощью пластины, удерживающей мелкие фрагменты и устранение вывиха бедра (рис. 34).
Рис. 34. Реконструкция задней стенки (1-й этап).
Вторым этапом через неделю из пахово-подвздошного доступа выполнен синтез передней колонны и лобкового симфиза (рис. 35).
Рис. 35. Остеосинтез переднейколонны и лобкового симфиза.
Всего из 164 человек доступ Кохера-Лангенбека использовался в 118 (72%), пахово-подвздошный в 37 (22,6%), а расширенный подвздошно-бедренный в 9 (5,4%) случаях (таб. 2).





























