Остеопатические методы после перелома
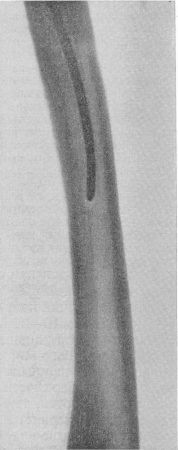

Перелом представляет собой нарушение целостности кости. Скорую медицинскую помощь пациенту со сломанной конечностью или ребром оказывают хирург и/или травматолог. Они накладывают на поврежденную часть тела гипс или прибегают к остеосинтезу, ускоряя процесс сращивания травмированных костей, хрящей, сухожилий и мышц.
Подобная традиционная схема лечения перелома превосходно зарекомендовала себя для скорейшего решения данной проблемы. К сожалению, едва ли не в половине случаев даже после срастания кости пациенты сталкиваются с последствиями травмы – дискомфортом и болезненными ощущениями в поврежденной части тела, а также ограничением ее подвижности. Так, пациент, в анамнезе которого имеется перелом голени, может долгие годы жаловаться на ноющую боль в ноге – например, при перемене погоды, а также прихрамывать.
Подобные отсроченные во времени последствия травмы способны значительно ухудшать качество жизни пациента, негативно сказываясь на его самочувствии и работоспособности. При этом традиционная медицина – те же травматологи и хирурги – бессильны ему помочь.
Как остеопатия поможет восстановиться после перелома?
На этапе сращивания поврежденной кости опытный врач-остеопат может ускорить сроки восстановления тканей, нормализуя процессы функционирования в них. Бережное мануальное воздействие, которое профессиональный остеопат оказывает на поврежденный участок, способствует:
- устранению отека мягких тканей;
- прекращению воспалительного процесса;
- постепенному восстановлению биомеханики подвижных сегментов;
- соединению поврежденных фрагментов и восстановлению их функциональных возможностей.
Так, средняя продолжительность естественной реабилитации после серьезных переломов начинается с 3 месяцев, тогда как остеопатическое лечение позволяет сократить этот срок наполовину. В ряде случаев для ускорения сращивания перелома достаточно 3-4 сеансов у квалифицированного остеопата – а именно такие специалисты ведут прием в медицинском центре «Мудрый доктор»!
Остеопатия после перелома со смещением
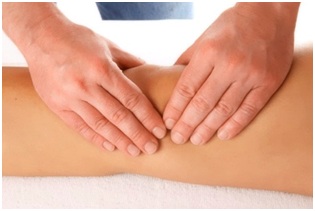
Особенно хорошо остеопатическое лечение зарекомендовало себя в реабилитации пациентов после перелома со смещением. Точное и бережное мануальное воздействие запускает процессы регенерации в тканях и помогает восстановить нарушенные взаимосвязи между ними, благодаря чему:
- каждый элемент поврежденного участка заново обретает свою естественную упругость и эластичность;
- возвращается оптимальный тонус мышц, в том числе, глубоко залегающих;
- восстанавливается нормальное взаимодействие различных мышечных групп, что влечет за собой гармонизацию движения;
- улучшается насыщение тканей кислородом;
- восстанавливается не только целостность нервных волокон, но и их функциональные качества.
Даже если с момента получения травмы прошло уже много времени – несколько месяцев или даже лет – остеопатия поможет бесследно устранить ее последствия! При этом лечение у остеопата практически не имеет противопоказаний. По отзывам наших пациентов, сеансы терапии не сопровождаются болезненными ощущениями или дискомфортом.
Источник
Как протекает в рентгенологическом изображении процесс заживления переломов? Как известно, репаративный процесс осуществляется при помощи так называемой мозоли. Эта мозоль исходит из эндоста, самого костного вещества и периоста (эндостальная, интермедиарная и периостальная мозоль). Главная, резко преобладающая роль при заживлении, как этому научили в особенности рентгенологические наблюдения, выпадает на долю периостальной мозоли.
Развитие мозоли проходит через три стадии — соединительнотканную, остеоидную и костную. Излившаяся из разорванных сосудов кровь образует в районе перелома между отломками и осколками большую гематому. Кровь очень быстро свертывается, и в фибринозно-кровяной сгусток из костного мозга и особенно надкостницы уже в первые часы после травмы устремляется огромное количество молодых соединительнотканных элементов, нарастает количество фибробластов. В 7—10 дней все прорастает в этой первой стадии пролиферирующей соединительной тканью. Затем при нормальных условиях заживления во второй стадии происходит метапластическое превращение этой более примитивной соединительной ткани в остеоидную, на что также требуется такой же недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее „хрящевой плотности” при ощупывании безоговорочно и принимали за хрящевую. Фактически хрящевая ткань образуется лишь в том случае, когда концы отломков трутся друг о друга, т. е. когда нет полной иммобилизации. Затем уже, в третьей стадии, остеоидная ткань пропитывается апатитами и превращается в костную. Костная мозоль вначале велика и имеет рыхлое строение, в дальнейшем же в гораздо более медленных темпах наступает фаза обратного развития этой костной мозоли, ее перестройка, уменьшение и структурная реконструкция с весьма постепенным замедленным восстановлением более или менее нормальной костной архитектоники.
Соединительнотканная и остеоидная мозоли, понятно, рентгенологически совсем не определяются. Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: от возраста, от места перелома в различных костях и в различных частях одной и той же кости, от вида степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих кость мышц, от способа лечения, от осложнения течения регенеративного процесса, например инфекцией или каким-нибудь общим заболеванием и т. д. Следует полагать, что немаловажную роль играют и нервные влияния. На основании убедительных экспериментальных данных Р. М. Минина считает зависимость между явлениями регенерации костной ткани и нервной системой твердо установленной, причем она рассматривает дистрофические поражения нервной системы как преобладающий в этом отношении фактор. Открытые переломы заживают значительно медленнее закрытых. Практически важно, что раз на рентгенограммах уже появились признаки обызвествления мозоли, консервативная репозиция отломков запоздала.
При поднадкостничных детских переломах мозоль имеет очень небольшие размеры, она окружает место перелома в виде правильной веретенообразной муфты. Первые отложения извести показываются на хорошем снимке детской кости к концу первой недели. Они имеют вид единичных нежных пятнистых бесструктурных теней, окружающих кость и располагающихся параллельно корковому слою. Между наружным слоем коркового вещества и тенью обызвествленной периостальной мозоли вначале имеется свободная полоска, соответствующая камбиальному слою надкостницы с остеобластами.
У взрослых первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3—4 недель (на 16—22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными, теряют свою резкую ограниченность. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются, тень мозоли становится более интенсивной и принимает очаговый зернистый характер. Затем отдельные участки сливаются и при полном обызвествлении костная мозоль приобретает характер циркулярной гомогенной массы. Постепенно тень сгущается и наступает так называемая костная консолидация на 3—4—б—8-м месяце перелома. Таким образом, костная консолидация колеблется в очень широких пределах. В течение первого года костная мозоль продолжает моделироваться, по структуре она еще не имеет слоистого строения, ясная продольная исчерченность появляется только через 11/2—2 года. Линия перелома исчезает поздно, в периоде между 4-м и 8-м месяцем; она в дальнейшем, соответственно развитию в костном веществе пояса остеосклероза, на рентгенограмме уплотняется. Эта более темная линия перелома, так называемый костный шов, может быть видна еще тогда, когда костная мозоль уже закончила свое обратное развитие, т. е. рассосалась полностью.
Отсюда видно, что целость кости при нормальных условиях восстанавливается значительно медленнее, чем это принято считать в клинике. Рентгенологические симптомы течения процесса заживления перелома сильно запаздывают по сравнению с клиническими симптомами. Это должно быть подчеркнуто для того, чтобы предостеречь клинициста от чрезмерного консерватизма; пользуясь одним только рентгенологическим контролем, клиницист рискует стать слишком сдержанным при предоставлении кости функциональной нагрузки. Уже соединительнотканная мозоль с едва заметными облачками обызвествления может с функционально-клинической точки зрения быть вполне полноценной, и не давать конечности функционировать в подобном случае — значит задерживать темпы дальнейшей нормальной эволюции и инволюции всего восстановительного процесса.
Костная мозоль в сравнительно редких случаях приобретает и узка диагностическое значение. Мозоль предоставляет рентгенологу возможность задним числом распознать нарушение целости кости, которое в остром периоде после травмы осталось клинически или рентгенологически просмотренным. Это бывает главным образом, при поднадкостничных переломах в детском возрасте, но также при трещинах и переломах малых трубчатых костей (фаланг, пястных и плюсневых костей) у взрослых. Важно, что даже линия перелома,, вначале сомнительная или вовсе невидная, иногда отчетливо выступает на снимках только-через несколько недель или месяцев после: травмы. При подобной поздней диагностике перелома на основании появления одной только-мозоли необходимо остерегаться его смешения с травматическим периоститом, — мозоль на месте перелома окружает в виде муфты всю кость, в то время как периостальный нарост возвышается над костью только в одну сторону. Отличительного распознавания требуют-также все сложные явления перестройки, о которых подробно говорится в отдельной главе (кн. 2, стр. 103).

Рис. 27. Реактивный остеосклеротический футляр вокруг металлического штифта в костномозговом канале бедренной кости, развившийся после полуторалетнего его пребывания.
Некоторые особенности представляют-процессы заживления при новых методах лечения переломов интрамедуллярным. остеосинтезом, т. е. внутрикостной фиксацией отломков металлическим штифтом, из нержавеющей стали. Идея „загвоздки” отломков при помощи металлической спицы была, высказана впервые в 1912 г. И. К. Спижарным. Эти методы применяются не только при свежих закрытых неинфицированных переломах больших трубчатых костей (бедра, плеча, костей голени и особенно предплечья), но также при открытых инфицированных переломах, замедленной консолидации, ложных суставах, реконструктивных остеотомиях и пр. Благодаря металлическому стержню достигается наилучшее сопоставление отломков и, что еще важнее, их надежное удержание. Весь процесс заживления качественно улучшается и несколько ускоряется. Штифт действует в качестве асептического инородного тела как: стимулятор восстановительных явлений.
Рентгенологическая картина репаративных процессов при применении металлических штифтов изучена Н. Н. Девятовым и под нашим руководством Н. С. Денисовым. Начальные признаки эндостальной мозоли, исходящей из костномозговых каналов отломков, появляются прежде-всего на концах костных отломков, притом на дистальном отломке раньше, чем на проксимальном. Периостальная мозоль появляется на рентгенограммах через 6—7 дней после эндостальной мозоли. Эта периостальная мозоль развивается сначала на боковых поверхностях отломков, а уж впоследствии образует циркулярную муфту. При оскольчатых переломах мозоль и здесь приобретает причудливые формы, бывает нередко избыточной, с облаковидной структурой. Обызвествление мозоли при диафизарных переломах бедра, плеча и костей предплечья чаще всего появляется в течение 2-го месяца, а к исходу 3-го месяца наступает костная консолидация. Костный шов держится долго, он исчезает через б—8 месяцев и позже, а полное обратное развитие костной мозоли заканчивается, как и без штифта, лишь через 11/2—2 года. Если на концах костных отломков вместо образования эндостальной мозоли появляется замыкательная костная пластинка, то это верный ранний симптом начала формирования псевдоартроза.
Вокруг металлического стержня внутри костномозгового канала закономерно развивается плотный цилиндрический костный футляр, или чехол (рис. 27), который лишь очень медленно, в течение многих месяцев, претерпевает обратное развитие после удаления металлического стержня. Иногда над шляпкой гвоздя, торчащего вне кости (например, над и внутри от области большого вертела бедра), возникает реактивное обызвествление и даже окостенение мягких тканей, вероятнее всего, вытесненного костного мозга, в виде гриба.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
 Спроси про перелом и услышишь печальную историю про неудачное стечение обстоятельств. К которой может добавиться долгое и нудное, а, порой, и неудачное лечение. И вроде как ничего нельзя с этим поделать. Дескать, идёт как идёт. Ну, такова судьба, ничего не поделаешь. Грубая ошибка!
Спроси про перелом и услышишь печальную историю про неудачное стечение обстоятельств. К которой может добавиться долгое и нудное, а, порой, и неудачное лечение. И вроде как ничего нельзя с этим поделать. Дескать, идёт как идёт. Ну, такова судьба, ничего не поделаешь. Грубая ошибка!
Обычно я привожу такой пример: наверняка, вы слышали, как люди падают с различных высот, встают, отряхиваются и идут дальше. Это пример, когда система компенсирована – то есть свободно работает. А также пример: поскользнулся, упал, гипс. Это пример декомпенсации системы – то есть когда система перегружена напряжениями.
Почему так происходит? Смотреть надо с позиции нейрофизиологии СТРЕСС-МОЗГ-ФИЗИОЛОГИЯ-СИМПТОМ. Сначала стрессы, накапливающиеся напряжения в системе, малозаметные симптомы, более заметные симптомы и наступает «ба-бах!». В частности, «бах» может выглядеть как перелом кости… Таким образом, перелом – это закономерный результат.
Более того, обстоятельства травмы также закономерны. Неловко наступить, удариться, опереться, попасть в ситуацию – это выполнение всё той же «программы» в безсознательном, заложенной хозяином тела. Пример: делали сеанс декодирования с девочкой 14 лет с устойчивым симптомом после ДТП. Выяснилось, что сознательно она видела, как тормозит первая машина, как несётся вторая машина, а она продолжает идти… Потому что злится на маму, так как та выбрала неподходящего мужчину в пару по её, девочкиному, мнению. Возвращение в реальность было жёстким. Равным эмоциональному отношению к миру. После декодирования симптом исчез.
Сама же кость построена особым образом, чтобы быть одновременно и прочной, и эластичной. Эти свойства обезпечиваются содержанием органических и минеральных веществ и воды. Если кость декальцинировать (например, кислотой), то её можно завязать в узел. Если разрушить органическую часть, то кость станет хрупкой.
Баланс прочности и эластичности зависит от регуляции нервной системы и биоритмов кости. Биоритмы обезпечивают скорость обменных процессов, процессы биосинтеза и энергообезпечения.
Когда нарушаются биоритмы кости, нарушаются обменные процессы, меняется костная структура и свойства кости. Чтобы сложились условия для перелома, необходимо несколько лет накапливающихся нарушений – Великий Архитектор (как говорил доктор Стилл) создал наш организм очень прочным.
Как же лечить перелом? Всё очень просто. Идеальный вариант: сначала убрать шок из тканей, так как повреждается не только кость с содержимым, но и надкостница, мягкие ткани, сосуды и нервы. То есть надо убрать кинетическую энергию повреждения, осевшей в тканях потенциальной энергией напряжения (соматическая дисфункция), а также сбалансировать ось кости, конечности, целостную биомеханику, вегетативную и центральную нервную систему. Восстановить локальные биоритмы тканей и жидкостей, синхронизировать их с биоритмами целостности.
Естественно, необходимо обычное травматологическое лечение: репозиция (сопоставление) отломков, при угрозе смещения в нестабильной зоне перелома фиксация отломков одним из методов, иммобилизирующая повязка. После манипуляций на отломках опять же надо убрать шок из тканей. Дальнейшее наблюдение врача-остеопата в зависимости от уровня мастерства: следующая встреча может быть и через сутки, и через месяц.
В моей практике, при остеопатическом сопровождении сращение переломов происходит в 2-3 раза быстрее, чем обычно. За счёт сращения между концами отломков (первичное сращение), тогда как при обычном заживлении перелома формируется периостальная и параоссальная мозоль (как муфта охватывает отломки) – это вторичное сращение. Соответственно, в первом случае восстановление функции происходит гораздо быстрее. Во втором случае перестройка зоны перелома и рассасывание костно-хрящевой муфты может продолжаться месяцами и годами, затрудняя восстановление функциональной активности. Кстати, даже в этом случае врач-остеопат может помочь.
Как иллюстрацию возможных вариантов выздоровления, я, обычно, привожу историю двух спортсменов. Мужчина с переломами обеих лодыжек и заднего края большеберцовой кости (трёхлодыжечный перелом), обратился сразу после травмы, выполнен сеанс остеопатии и направлен на операцию (выполнена репозиция отломков с фиксацией пластинами), после операции проведён сеанс остеопатии, через 1 месяц проведён ещё один сеанс остеопатии – через 2 (!) месяца после травмы и операции вернулся к приседаниям со штангой на плечах 150 кг на 10 раз!
Другой случай: молодой мужчина с переломом обеих костей предплечья (на тренировке) – в течение 10 дней 3 наркоза (далеко не самое полезное для организма) с репозицией отломков и допустимым стоянием отломков (а для спортсмена надо идеально, чтобы продолжать спортивную карьеру) – обратился на 11-ый день, проведён остеопатический сеанс (во время которого пациент отметил, что в руке «ходило ходуном» – я отметил про себя «мало ли что кому кажется») – на следующий день на контрольной рентгенограмме улучшение стояния отломков (и это уже на фоне формирующейся фиброзно-хрящевой мозоли! – это ли не чудо?!) – в дальнейшем и страх снять гипсовую повязку, и страх тренировок, и 3 сеанса декодирования – через 16 месяцев выполнил норматив мастера спорта по спортивной гимнастике и продолжал безпокоиться о руке – от декодирования отказался, при дальнейшем остеопатическом лечении про руку «забыл», функция руки и эмоциональное состояние восстановлены.
Надеюсь, дорогие друзья, теперь и вам дорога к выздоровлению стала ясной и понятной, как и мне. А также увидели, что остеопатия – это не «таблетка» при болезни, а мощная система оздоровления. Поэтому дешевле проводить профилактику, своевременно устраняя напряжения из тела и восстанавливая естественные биоритмы, чем лечить накопившиеся последствия, тратя время, нервы и куда большие деньги.
© с Любовью, Первушкин Э.С.
и коллектив ЦВТ,
сентябрь 2018г.
Источник
