Остеомиелит при переломе челюсти симптомы
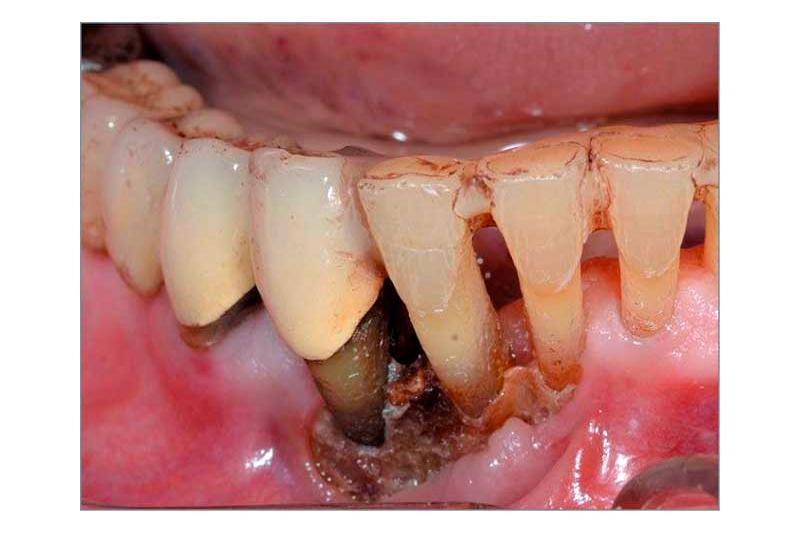
Остеомиелит челюсти — это инфекционно-воспалительный процесс, чаще гнойного характера, который захватывает челюстно-лицевую область, а именно все остеоидные (костные) компоненты челюсти, что приводит к некрозу кости.
Содержание статьи:
- Классификация остеомиелита челюсти
- Причины остеомиелита челюсти
- Симптомы остеомиелита челюсти
- Диагностика остеомиелита челюсти
- Лечение остеомиелита челюсти
- Прогноз и профилактика остеомиелита челюсти

Остеомиелит челюсти остается одним из самых распространённых стоматологических заболеваний и несет большую опасность, так как приводит к деструкции и инфицированию других структурных компонентов челюсти. Кроме кости, инфицированию поддается костный мозг и надкостница. В следствие прогрессирования локального воспаления, оно распространяется и приводит к появлению других одонтогенных очагов в организме. Поэтому в клинической картине присутствуют не только симптомы локального повреждения, но и общие симптомы интоксикационного синдрома, такие как слабость, недомогание, повышение температуры тела.
Мужской пол, по данным статистики, более подвержен образованию остеомиелита челюсти, причем чаще он развивается на нижней челюсти.
Классификация остеомиелита челюсти
Если классифицировать по пути инфицирования, то остеомиелит челюсти можно поделить на три основные группы:
- одонтогенный (возникает вследствие зубной патологии);
- гематогенный (инфицирование током крови с других воспалительных очагов в организме);
- травматический (механическое повреждение кости).
Как и другие нозологии остеомиелит челюсти может быть классифицирован по характеру клинического течения:
- острый;
- подострый;
- хронический.
При использовании рентгенологического метода диагностики, диагносту важно определить следующие формы остеомиелита челюсти:
- продуктивная клинико-рентгенологическая форма (без секвестров);
- деструктивная (с секвестрами);
- деструктивно-продуктивную.
Если гнойно-некротический процесс остеомиелита челюсти локализован в пределах только альвеолярного отростка или тела челюсти в области 2-4 зубов, он называется ограниченным. Диффузным называют разлитое повреждение большей части или практически всей челюсти.
Причины остеомиелита челюсти
Среди возбудителей выделяют как самостоятельные культуры, так и разные ассоциации патогенной микрофлоры. Чаще всего диагностируют золотистый стафилококк, кишечную палочку, стрептококк группы В, клебсиеллу, протей.
Пусковым фактором, в случае остеомиелита челюсти, также является состояние иммунной защиты пациента. То есть нарушение не только местного иммунитета, но и общего. Установлено, что наличие сопутствующих заболеваний организма, в виде сахарного диабета, заболеваний крови, онкологических заболеваний всегда ухудшает прогноз.
Причиной одонтогенного остеомиелита челюсти является наличие у пациента стоматологической патологии в виде кариеса, пульпита, периодонтита, и т.д. Большая частота такого остеомиелита связана с простым путем инфицирования, когда инфекционный агент проходит через повреждённую пульпу и корень зуба.
При гематогенном остеомиелите челюсти всегда есть другой первичный источник инфицирования. Чаще всего это фурункулы или карбункулы челюстно-лицевой области, гнойный отит, тонзиллит, омфалит. Отдаленные инфекционные очаги при дифтерии и скарлатине. Первым делом, при гематогенном распространении, инфекция затрагивает челюстную кость, а другие ткани вовлекаются в воспалительный процесс вторично.
Механическое повреждение и последующее инфицирование часто наблюдается при переломе челюсти, огнестрельном ранении челюстно-лицевой области, повреждениях слизистой оболочки носа. Инфекция в таких случаях проникает из внешней среды. Травматический остеомиелит встречается несколько чаще, чем гематогенный.
Симптомы остеомиелита челюсти
Острый остеомиелит кости челюсти проявляется резкими симптомами общего характера. Поднимается температуры тела, часто до фебрильных цифр, пациент чувствует слабость, ухудшение работоспособности и режима сна, у него плохой аппетит.
Характерные клинические симптомы:
- боль в области поврежденного зуба сначала носит локальный характер, затем диффузный по мере прогрессирования заболевания и втягивания в инфекционный процесс других тканей;
- боль в ухе, глазе, в области виска вследствие иррадиации по нервным окончаниям;
- патологическая подвижность зуба в лунке;
- гиперемия десны;
- отек десны;
- выделение гноя из инфицированного кармана зуба;
- чувство гнилостного запаха изо рта;
- вторичное ограничение подвижности рта;
- нарушение глотания, жевания и затруднение в произношении слов;
- нарушение чувствительности нижней челюсти (парестезии, онемение);
- онемение подбородка;
- регионарный лимфаденит, как реакция близлежащих лимфатических узлов на воспаление;
- асимметрия лица.
При остром остеомиелите челюстей, из-за нарушения оттока гнойного содержимого, возможно формирование субпериостальных абсцессов, околочелюстных флегмон, аденофлегмон. Если остеомиелит локализирован в верхней челюсти, то необходимо опасаться развития одонтогенного гайморита, флегмоны глазницы или тромбофлебита ветвей лицевой вены.
При подостром течении остеомиелита челюсти общее состояние со временем улучшается, стихает клиническая воспалительная картина инфильтрации и гноетечения. Но подвижность зубов не только остается, но может и усугубляться.
Хронический остеомиелит челюсти имеет затяжное, длительное течение и может быть одним из вариантов исхода острого процесса остеомиелита. Однако не исключен вариант первично-хронического процесса.
Симптомы деструктивной формы обусловлены общей интоксикацией продуктами остеонекроза. Возникают свищи с гнойным экссудатом, грануляции, большие секвестры. Хронический деструктивный остеомиелит, из-за нарушения костной структуры приводит к патологическому перелому челюсти и образованию множественных мелких секвестров.
При продуктивной форме, когда активно происходят процессы формирования костного вещества, наблюдается деформация челюсти, инфильтрация мягких тканей.
Диагностика остеомиелита челюсти
В острой фазе при манифестации заболевания первым, кто имеет дело с пациентом — это стоматолог. Если изначально диагностирован перелом, то необходима консультация травматолога. Из-за того, что на начальных стадиях процесса рентгенологические признаки остеомиелита челюстей могут не визуализироваться, то диагностика основывается в основном на клинических и лабораторных данных.
Лабораторными критериями можно считать появление в общем анализе крови нейтрофильного лейкоцитоза, лимфо- и эозинопении. Увеличивается СОЭ. В биохимическом анализе крови повышается уровень С-реактивного белка, глобулины превалируют над альбуминами; в общем анализе мочи: эритроциты, цилиндры, могут быть следы белка. Бактериологический посев позволяет верифицировать возбудителя из очага воспаления.
В подострой и хронической фазах костные изменения становятся более явными, появляются рентгенографические критерии. Можно проводить томографию челюстей. В этих фазах четко будут видны участки остеопороза и остеосклероза, кость приобретает грубоволокнистый рисунок, визуализируются секвестры. Свищи имеют неровный контур, который можно диагностировать с помощью зондирования.
Лечение остеомиелита челюсти
Тактика при лечении остеомиелита челюсти основана на ликвидации гнойного очага. Причем подбирать комплекс лечебных мероприятий нужно с учетом этиологии. Если это одонтогенный остеомиелит челюсти, то экстракция зуба поможет удалить первичный очаг. Если же это вариант с гематогенным путем инфицирования, то необходимо санировать инфекцию. При травматическом варианте первым этапом проводится первичная хирургическая обработка раны, а затем лечение воспаления.
Местно выполняется периостотомия, эвакуируется гной. Обязательно промывается костная полость антисептиками, рана дренируется. Лечебное шинирование выполняется при подвижности интактных зубов.
Общие мероприятия направлены на ликвидацию общей симптоматики и включают дезинтоксикацию организма, симптоматическую терапию, иммуннокоррекцию и десенсибилизацию.
Обязательным шагом является назначение массивной антибактериальной терапии. Используются цефалоспорины, полусинтетические пенициллины, макролиды. Применяются такие методы, как гипербарическая оксигенация, плазмаферез, гемосорбция, лимфосорбция.
Применяются физиотерапевтические процедуры в виде УВЧ-терапии или ультразвука.
При хроническом остеомиелите челюсти при наличии секвестров показана секвестрэктомия, то есть удаление секвестров кости. После оперативного вмешательства костную полость нужно промыть и заполнить остеопластическими материалами с антибиотиками. Если есть угроза перелома челюсти показано шинирование челюсти.
Прогноз и профилактика остеомиелита челюсти
Исход остеомиелита челюсти зависит от своевременной диагностики и правильно назначенного лечения с учетом причины возникновения заболевания. Если диагностика остеомиелита ранняя и пациент пролечен правильно, то в большинстве случаев прогнозируется выздоровление. При неблагоприятном течении остеомиелита и наличии утяжеляющих факторов (других заболеваний или плохом иммунитете) возможно распространение гнойного процесса в оболочки мозга (менингит), в мозг (менингоэнцефалита, абсцесса мозга); или может наблюдаться нисходящее инфицирование — формирование абсцесса легкого, медиастинита. Наиболее опасно формирование сепсиса, что приводит к летальному исходу.
Хронический остеомиелит опасен частыми патологическими переломами, с последующим формированием ложных суставов и рубцовых контрактур жевательных мышц. Амилоидоз почек и сердца встречается при продуктивном варианте остеомиелита челюсти.
Мерами профилактики являются общие стоматологические пожелания. Это своевременная диагностика и лечение заболеваний зубов, санация ротовой полости. Также немаловажно всегда поддерживать общее состояние иммунитета, предупреждать травматических повреждений челюстно-лицевой области.
Источник
Остеомиелит челюсти – это гнойно-некротическая болезнь инфекционного характера, формирование которой наблюдается в кости и региональных тканях. Воспалительный процесс развивает свою активность сразу после проникновения инфекции в структуру кости.
Заболевание сопровождается такими признаками, как общая слабость, повышение температуры, лихорадка. Проявляются и местные симптомы, к которым относятся боль, затруднения в открытии ротовой полости, повышенная подвижность зубов. Нередко приводит к образованию свищей, абсцессов и прочих осложнений.
Остеомиелит челюсти – инфекционное заболевание гнойно-некротического типа. Общая симптоматика: слабость, высокая температура, лихорадочное состояние, боли, трудности при открытии рта, расшатанность зубов, отек слизистой.
Диагностировать болезнь поможет изучение анамнеза, осмотр, рентгенограмма, анализ крови. Тактика терапевтических мероприятий зависит от формы течения патологии.
Диагностика заболевания проводится на фоне проявленных признаков, а также основана на анализах рентгенограммы и гемограммы. Терапевтические меры включают в себя антимикробное и дезинтоксикационное лечение, нередко заканчивается утратой зуба, при абсцессах ставится дренаж.
Остеомиелит иногда встречается и в детском возрасте. Он развивается быстрее и легче переходит в хроническую стадию.
Особенно часто так происходит при отказе родителей лечить детям молочные зубы, так как они временные. Но это нужно делать, чтобы избежать таких осложнений, как остеомиелит.
Остеомиелит – очень опасная патология, которая может захватывать не только челюстную кость, но и распространиться на всю костную систему. Больше подвергнуты риску возрастная категория от 20 до 40 лет, причем мужчины подвержены ей больше, чем женщины. Наиболее часто диагностируется поражения нижней челюсти (около 70%).
Классификация
На сегодняшний день существует несколько классификаций. В зависимости от проявляемых признаков выделяются следующие формы патологии:
- Острая форма – развивается, как первичная инфекция при повреждении костного мозга и всех его структур. При этом организм быстро реагирует на патологию резким проявлением симптомов.
- Подострая – диагностируется при незаконченном либо неверном лечении острой формы.
- Хроническая – воспалительный процесс сохраняется на протяжении длительного времени с отсутствующими по каким-то причинам терапевтическим мерами. В стадии ремиссии человек ощущает себя абсолютно здоровым. Далее, происходит обострение.
Острая форма патологии выявляется ярко выраженными признаками. В других формах симптомы могут отсутствовать либо быть размытыми, что усложняет диагностику. От локализации гнойного процесса патология может быть ограниченной (захватывает область 2-4 зубов) либо диффузной (поражение распространяется на более обширные площади либо на всю челюстную кость).
Выделены несколько видов заболевания.
Лучевой
Захват челюстно-лицевой области при сопутствующей злокачественной опухоли.
Гематогенный остеомиелит
Развивается, как вторичный очаг заболевания. Инфекция проникает к челюсти из других органов и систем посредством кровообращения. К ее развитию могут привести такие патологии, как хронический тонзиллит, дифтерия, скарлатина и другие болезни инфекционного происхождения. При гематогенном виде сначала поражается костная структура, а потом процесс распространяется на зуб, встречается довольно редко.
Одонтогенный вид
Это серьезное осложнение кариеса в запущенной степени. Если верить статистическим данным, то именно такой вид наблюдается у 75% случаев от всех подобных патологий. Заболевание начинает свое активное развитие сразу после того, как в пульпу проникает инфекция, далее поражение распространяется на корень единицы, а потом постепенно перетекает и в костные челюстные элементы.
Инфицирование верхней челюсти диагностируется значительно реже, примерно в 30% случаев. Возбудителями патологии становятся стафилококки, стрептококки, анаэробные бактерии. Такие микроорганизмы попадают в кость посредством лимфатической системы и канальцам самой кости.
Травматический
Подобный вид происходит в результате открытых переломов и травм с нарушением целостности кожного покрова. Именно через раны инфекция и проникает в организм. Также диагностируется нечасто.
Важно помнить, что при отсутствии лечения любой остеомиелит перетекает в хроническую форму, помимо этого, не исключены различные осложнения.
Причины
Есть немного причин, которые становятся виновниками подобного заболевания:
- Первопричина – сложная форма периодонтита, при которой в дальнейшем развиваются осложнения.
- Другие зубные патологии, такие как кариес, периодонтит, пульпит и другие. При таком раскладе инфекция распространяется через пораженную пульпу, далее через корень.
- Наличие инфекционных патологий. К примеру, при дифтерии и скарлатине, благодаря току крови проникает в кость челюсти, а другие ткани поражаются вторично.
- Фурункулы или карбункулы, которые локализуются в лицевой области, а также гнойный отит, тонзиллит и прочие.
- Травмы: ранения, переломы, повреждения слизистой оболочки носа. В таких ситуациях инфекция в организм попадает извне. Именно эта причина встречается чаще всего.
- Нарушения в височно-нижнечелюстном суставе.
Инфицирование костных тканей напрямую зависит от уровня иммунной системы, чем она ниже, тем выше риск заражения. В группу повышенного риска попадают люди с сахарным диабетом, ревматизмом, патологиями почек, печени и кровеносной системы. При таком развитии прогнозы для пациента значительно ухудшаются.
Симптомы
Необходимую диагностику может провести только специалист, поскольку проявляемы симптомы легко спутать с другими заболеваниями. Выделен следующий ряд основных признаков остеомиелита:
- Боли зубов, при этом она нарастающая, не дает облегчение прием симптоматических препаратов.
- Повышение температуры — в ночное время нередко достигает отметки 38 градусов, днем немного спадает. Отмечается раздражительность и беспокойство больного. Поступают жалобы на бессонницу и непрерывную головную боль, причем обезболивающие препараты не приносят облегчения.
- Отечность слизистых ходов носа.
- Увеличение региональных лимфатических узлов, а также развитие боли при их пальпации.
- Усиление боли — при отсутствии медицинской помощи болевой симптом становится настолько сильным, что распространяется на всю ротовую полость и человек не в состоянии определить точного места ее локализации.
Признаки одонтогенного вида
Характерным признаком одонтогенного вида является значительное уменьшение чувствительности рецепторов нижней губы и подбородка. Боли при этом очень сильные, при пальпации поврежденного зуба она становится невыносимой, имеет пульсирующий характер. Подобные признаки указывают на развитие именно одонтогенного вида. Со временем больной зуб начинает шататься.
Признаки при острой форме остеомиелита
Увеличение температуры не всегда проявляется, как характерный признак остеомиелита, это говорит о сильном снижении иммунной системы и защитного барьера. Выделяется ряд основных признаков, которые характерны для острой формы заболевания:
- Возникает апатия, упадок сил.
- Существенно усложняются любые движения нижней челюстью.
- На оболочке глаза наблюдается пожелтение.
- Давление изменяется в сторону повышения либо понижения.
- Боль увеличивается при пережевывании пищи.
- Кожные покровы белеют, проявляется серый оттенок.
Признаки подострого вида
Для данного вида характерны образование свищей. Благодаря им осуществляется выход гнойной воспалительной жидкости. В такие периоды у пациента общее самочувствие нормализуется, но длится это недолго, поскольку инфекционный процесс прогрессирует. Через несколько дней боли возвращаются с новой силой, при этом прослеживается расшатываемость поврежденных зубов.
Почему нашим статьям можно доверять ?
Мы делаем медицинскую информацию понятной, доступной и актуальной.
- Все статьи проверяют практикующие врачи.
- Берем за основу научную литературу и последние исследования.
- Публикуем подробные статьи, отвечающие на все вопросы.
Для подострой формы характерно исчезновение боли на несколько месяцев. Однако потом симптоматика снова проявляется. Если пациент в таком случае не получает необходимого лечения, то подострый характер патологии плавно перетекает в хроническую стадию.
Признаки хронической формы
При данной форме заболевание с большим трудом поддается лечению. Для нее характерны следующие признаки:
- Лихорадка.
- Высокая температура (увеличение вплоть до 40 градусов, очень часто страдают дети).
- Общее недомогание.
- Отток гноя и воспалительной жидкости из очагов поражения.
- Неприятный запах изо рта (образуется от гнойных образований).
- Выход гноя из раны после удаления инфицированного зуба.
- Увеличение пульса.
- Низкое артериальное давление.
- Увеличение болевого симптома при открывании ротовой полости.
- Онемение губ.
- Подвижность поврежденных зубов.
- Снижение чувствительности рецепторов.
- Развитие воспалительных реакций (обнаруживается при исследовании крови).
После удаления облегчение общего состояния наблюдается не раньше чем через двое суток.
В зависимости от локализации гнойно-некротических процессов выделяют поражение верхней либо нижней челюсти.
При активном поражении нижней челюсти человек чувствует непрекращающиеся боли нижних зубов, при этом слизистая в этой зоне краснеет и отекает, региональные лимфоузлы увеличиваются, подвижность суставов затруднена. Нижняя область лицевой зоны во многих случаях немеет.
Протекание болезни у детей и взрослых ничем не отличается, симптомы идентичные, а вот у детей грудного возраста симптомы проявляются более остро. Характерны боли в верхней части ротовой полости.
Диагностика
При обнаружении первых признаков нужно срочно обратиться в медицинское учреждение. Для диагностики проводят следующие исследования:
- Сбор анамнеза, который основан на жалобах пациента и тщательного осмотра ротовой полости стоматологом.
- Рентгенограмма всего черепа и отдельно челюсти.
- Исследование крови.
При начальной острой форме диагностика при помощи рентгена усложняется, только спустя несколько дней на снимке станет возможно определить формирование гнойного образования. Этим зачастую усложняется постановка диагноза.
Лечение
Терапевтические меры определяются исходя из стадии самого заболевания.
Самолечение опасно осложнениями!
Несмотря на то, что наши статьи основаны на проверенных источниках и прошли проверку практикующими врачами, одни и те же симптомы могут быть признаками различных заболеваний, а болезнь может протекать не по учебнику.
Плюсы от обращения к врачу:
- Только специалист пропишет подходящие препараты.
- Выздоровление пройдет легче и быстрее.
- Врач проконтролирует течение болезни и поможет избежать осложнений.
Не пытайтесь лечиться самостоятельно — обратитесь к специалисту.
- При острой форме врач назначает комплексное лечение. Для начала проводится хирургическое вмешательство с целью удаления гнойных образований из костных элементов. После этого пораженные полости промываются антисептическим раствором. Дальнейшее лечение направлено на укрепление костей. Также пациенту прописывается комплекс витаминов и адаптогены — препараты, способные поддерживать работу иммунной системы человека на нормальном уровне и увеличивать его защитный барьер. Больной проходит облучение кварцем.
- При травматическом виде лечение концентрируется на восстановлении перелома и устранении ран.
- При хронической форме терапевтические меры первоначально направляются на удаление омертвевших зон костной ткани (секвестрировавшие участки), также необходима очистка прилегающих здоровых структур, образовавшаяся полость заполняется остеопластическим средством, в его состав входят антибиотические элементы. Если врач определяет угрозу повторного развития, то проводится шинирование – фиксация при повышенной подвижности зубов.
Лечение пациент проходит в стационарных условиях под наблюдением врачей. После того как состояние стабилизируется, его выписывают на домашнее восстановление, но в обязательном порядке он должен постоянно проходить осмотр стоматолога, а также пройти ультразвуковую терапию (УЗТ) и электрофорез.
Лечение рецептами народной медицины не приносит необходимого эффекта, поскольку здесь необходимо хирургическое вмешательство.
Осложнения
Нередко встречаются ситуации, когда зубы не подлежат шинированию, поэтому после стихания воспалительного процесса пациенту нужно обратиться к ортопеду для осуществления протезирования.
После хронической возможно развитие значительных дефектов костной ткани челюсти, это сказывается на внешнем виде и работоспособности челюсти. После свищей остаются сильно заметные рубцы. Также не исключено развитие артроза и артрита.
Если инфекция попадает в глазницу, то это может привести к атрофированию зрительного нерва, после чего глаз полностью теряет способность видеть.
Также способны развиться такие осложнения, как абсцесс, флегмона, сепсис – подобные проявления могут стать причиной летального исхода.
Прогноз и профилактика
Никто не застрахован от возникновения травматического и гематогенного поражения, предупредить его невозможно. Но в здесь нужно помнить, что свое возникновение заболевание часто получает благодаря больным зубам. Именно поэтому профилактические меры в первую очередь должны быть направлены на устранение всех болезней зубов. Подобные меры практически не отличаются от таковых при других патологиях полости рта:
- Регулярный осмотр стоматолога (проводится 1 раз в полугодие).
- Тщательная гигиена рта, которая включает в себя необходимую чистку минимум дважды в сутки (рекомендуется после каждого приема пищи).
- Полоскание рта антисептическими растворами.
- Проведение профессиональной гигиены.
- Избегание получения челюстных травм по мере возможности.
Не рекомендуется постоянно использовать обезболивающие препараты, лучше разу обратиться к специалисту. Поскольку если не принять необходимые меры, то заболевание переходит в хроническую форму, которая очень сложно поддается лечению и вызывает наиболее серьезные осложнения.
Источник
