Осложнения при оперативном лечении переломов
1. Полное восстановление анатомической
целостности и функций конечности.
2. Полное восстановление анатомической
целостности с нарушением функций органа
вследствие атрофии мышц, тугоподвижности,
контрактуры суставов.
3. Неправильно сросшиеся переломы с
изменением формы кости или органа
(укорочением, искривлением) и нарушением
функций конечности (хромота, ограничение
объёма движений).
4. Неправильно сросшиеся переломы с
восстановлением функций конечности.
5. Несросшиеся переломы – ложный сустав
(псевдоартроз).
6. Посттравматический остеомиелит.
Осложнения при лечении переломов
Осложнения могут возникнуть на разных
этапах оказания помощи пострадавшим с
переломами костей и лечения.
При неправильных оказании первой помощи
(неосторожное перекладывание
пострадавшего), наложении транспортных
шин, транспортировке возможны повреждение
отломками кости кожи и превращение
закрытого перелома в открытый, повреждение
внутренних органов, сосудов, нервов,
головного и спинного мозга с развитием
параличей, кровотечения, перитонита и
др. Неполное сопоставление отломков по
той или иной причине (поперечный перелом,
интерпозиция мягких тканей – мышц,
фасций, сухожилий) приводит к неправильному
их положению и, как следствие, – к
неправильному сращению кости. Присоединение
инфекции может вызвать воспаление
мягких тканей, травматический остеомиелит.
Отклонения от нормального сращения
костей при лечении переломов могут
привести к замедленной консолидации
или развитию ложного сустава. Сроки
образования ложного сустава составляют
9-10 мес после перелома в этот период
происходит закрытие костномозгового
канала. Консолидацию считают замедленной,
если сращение не произошло в удвоенный
средний срок, необходимый для консолидации
перелома с учётом его локализации и
характера.
Причины замедленной консолидации
могут быть местного (чаще) и общего
характера. К местным причинам относятся:
1) неправильная репозиция отломков;
2) недостаточная иммобилизация (подвижность
отломков, перерастяжение при постоянном
вытяжении);
3) частичная или полная интерпозиция
мягких тканей (полная интерпозиция
всегда приводит к образованию ложного
сустава);
4) дефекты кости, образовавшиеся вследствие
удаления костных осколков и резекции
кости;
5) остеомиелит костных отломков в зоне
перелома;
6) трофические нарушения, обусловленные
повреждением или сдавлением сосудов и
нервов конечности, значительной травмой
мягких тканей в области перелома.
К причинам общего характера относятся
истощающие заболевания, недостаточное
питание, инфекционные заболевания,
болезни обмена веществ (например,
сахарный диабет), старческий возраст.
Признаками замедленной консолидации
являются патологическая подвижность
конечности в месте перелома, гиперемия
кожи, припухлость тканей, атрофия мышц,
болезненность при осевой нагрузке
(поколачивание по пятке, давление по
оси на дистальный конец конечности
вызывают боль в месте перелома).
Отдифференцировать замедленную
консолидацию от ложного сустава помогает
рентгенологическое исследование: при
замедленной консолидации определяются
склерозирование концов костных отломков,
наличие щели между отломками; для ложного
сустава характерно зарастание
костномозгового канала.
При консервативном лечении замедленной
консолидации применяют тщательную
иммобилизацию на весь срок, необходимый
для срастания свежего перелома.
Иммобилизация достигается гипсовой
повязкой или аппаратами для компрессионного
остеосинтеза. При неудовлетворительном
стоянии отломков перед наложением
аппарата удаляют рубцовую ткань между
ними и тщательно сопоставляют их. Для
улучшения регенерации костной ткани
применяют массаж, лечебную физкультуру,
электрофорез ионов кальция, рекомендуют
полноценное сбалансированное питание,
анаболические стероидные гормоны.
Лечение ложного сустава только
оперативное. Во время операции иссекают
рубцовые ткани между отломками, освежают
их концы, вскрывают костномозговые
каналы и тщательно сопоставляют отломки.
Костные отломки фиксируют с помощью
компрессионного аппарата или костными
аутотрансплантатами либо выполняют
операцию по типу «русского замка».
Хорошие результаты даёт сочетание
костно-пластических операций и
компрессионного остеосинтеза.
вывихи
Вывих (luxatio) – полное смещение
суставных концов костей по отношению
друг к другу. Частичное смещение
называется подвывихом (subluxatio).
Источник
1. Осложнения переломов Осложнения при переломах могут местные и общие. При сращении переломов может быть:
Перелом черепа может сопровождаться повреждением мозговых оболочек, кровеносных сосудов и мозга, перелом ребер – повреждением спинного мозга, тазовых костей – повреждением мочевого пузыря.
Неправильное положение отломков, недостаточная репозиция и фиксация их могут дать тяжелое осложнение –несращение перелома и развитие ложного сустава. Костной мозолью могут быть сдавлены крупные сосуды и нервы с соответствующими последствиями.
Длительная иммобилизация может вести к тугоподвижности в суставе и атрофии мышц.
2. Неоперативное лечение переломов 1-я помощь при переломах костей является началом их лечения, так как она предупреждает шок, кровотечение, инфекцию, смещение отломков и др. Иммобилизацию проводят с помощью транспортных шин – пневматические шин. Принимаются меры по предупреждению инфицирования раны. Для уменьшения болей вводятся обезболивающие средства (морфин, пантопон и др.). Из стандартных шин используются шина Дитерихса и проволочные шины Крамера.
Современное лечение переломов костей направлено на восстановление анатомической целости и физиологических функций. С этой целью проводятся следующие мероприятия.
1. Вправление костных отломков – репозиция.
2. Удержание их в правильном положении до сращения – фиксация (иммобилизация).
3. Ускорение процессов сращения (консолидации) и восстановления функции поврежденного органа путем:
Репозиция. Вправление отломков должно производиться сразу же после перелома, до развития травматического отека и рефлекторной контрактуры мышц. Костные отломки должны быть точно сопоставлены друг с другом, без смещения и диастаза. Для этого нужно хорошее обезболивание, расслабление мышц, правильное сопоставление костных отломков, использование для репозиции специальных аппаратов, функциональное лечение.
Иммобилизация костных отломков достигается гипсовой повязкой, вытяжением, операцией.
Вправление может быть одномоментным (ручным, с помощью аппарата) и постепенным (при помощи вытяжения).
Одномоментное вправление проводится под местным обезболиванием. В область перелома (в гематому между отломками) вводится 5 мл 2 %-го раствора новокаина. Через 10 мин производится вправление и накладывается гипсовая повязка.
Гипсовая повязка имеет все преимущества перед другими отвердевающими повязками.
В зависимости от характера перелома (открытый, закрытый), его локализации применяются неподвижные повязки:
Гипсовая техника. Гипсовые бинты готовят заранее и хранят в емкости в сухом месте. Конечность после репозиции отломков удерживают в среднефизиологическом положении. Выступы на костях защищают ватными подушечками. Нагипсованный бинт опускают в чуть теплую воду и держат до выхода из него пузырьков воздуха. При бинтовании не должно быть складок и вдавливаний от пальцев, так как они могут вызвать пролежни. Повязка моделируется по контурам конечности. Высыхание и затвердение повязки длится 15-20 мин. На повязке записывается время ее наложения.
При наложении гипсовых повязок необходимо захватывать 2 соседних с местом перелома сустава, а при переломе бедра и плеча – 3 сустава. И лишь при низких переломах предплечья и голени фиксируется 1 сустав.
Гипсовая повязка с ватной подкладкой недостаточно фиксирует костные отломки; они смещаются, вызывая боли.
Гипсовая бесподкладочная повязка кладется прямо на кожу, гипс склеивается с волосами и кожей и создает футляр, внутри которого мышечный аппарат сокращается и расслабляется. Гипсовая бесподкладочная повязка обеспечивает основу функционального лечения – артериализацию тканей.
Вытяжение является методом лечения для большинства переломов, в нем сочетаются восстановление кости и восстановление функции поврежденной конечности. При этом методе образуется характерная костная мозоль, не бывает атрофии мышц, тугоподвижности суставов, пролежней и других трофических расстройств.
Общее лечение при переломах состоит в создании условий покоя для нервной системы, устранений раздражений, бессонницы, в правильно организованном питании, уходе и симптоматическом лечении.
Источник
Теоретически все началось с R. Danis, ученика A. Lambotte, которому принадлежит термин “остеосинтез”. R. Danis разработал теорию биомеханически стабильного остеосинтеза и сформулировал принципы анатомической реституции кости и ранней мобилизации пациента (“Theorie et practique de l’osteosynthese”, 1949).
В 1958 году сформулировали четыре принципа лечения переломов, которые должны соблюдаться не только при использовании метода внутренней фиксации, но и при переломах вообще. Принципы заключаются в следующем:
- анатомическое вправление фрагментов перелома, особенно при внутрисуставных переломах;
- стабильная фиксация, предназначенная для восполнения местных биомеханических нарушений;
- предотвращение кровопотери из фрагментов кости и из мягких тканей путем атравматичной оперативной техники;
- активная ранняя безболезненная мобилизация мышц и суставов, прилежащих к перелому, и предотвращение развития “переломной болезни”.
Необходимо помнить, что лечение шока и повреждений, которые угрожают жизни пациента, имеют приоритет перед любой операцией на кости. Переломы черепа, позвоночника, политравма требуют незамедлительного вмешательства. Переломы проблемных зон, такие как суставы, осложненные диафизарные переломы, требуют лечения не позднее 4-5 дней после травмы. Менее проблемные переломы: закрытые, простые диафизарные, переломы по принципу зеленой ветки, переломы лопаток – позволяют отложить оперативное вмешательство на срок до 14 дней.
Почему применение гипсовых повязок ошибочно?
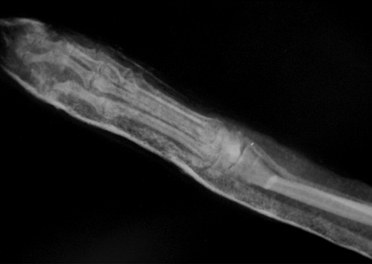
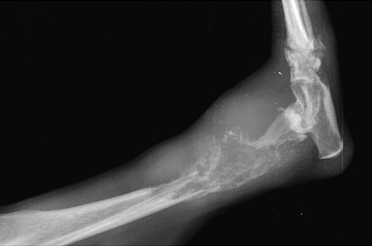
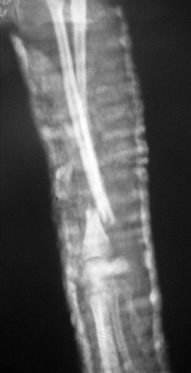 Рис. 1. Перелом эпифиза лучевой и
Рис. 1. Перелом эпифиза лучевой и
Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
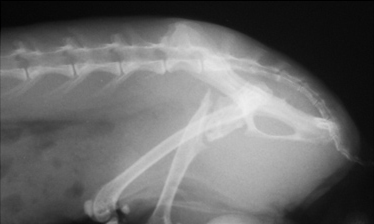
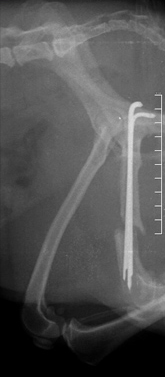 Рис. 3. Рис. 4.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Биологически активные несрастания
- Гипертрофическое несрастание (мозоль в виде «конечности слона»). Происходит мощное формирование мозоли, но ей не удается соединить концы кости обычно из-за ротационной неустойчивости (Рис. 5, 6).
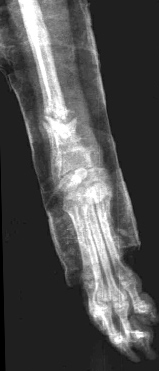
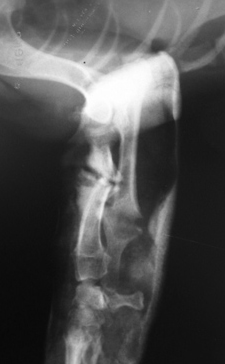
Рис. 5, 6. Гипертрофическое несрастание перелома.
- Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (Рис. 7).
- Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (Рис. 8).
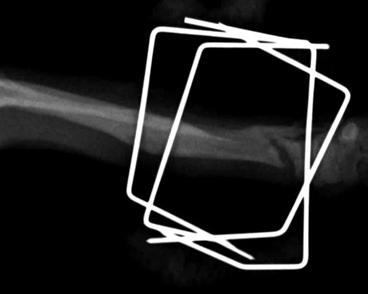
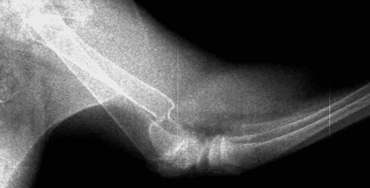 Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 8. Олиготропное несрастание.
Биологически неактивные несрастания
- Дистрофическое несрастание.
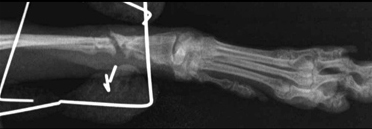 Рис. 9. Дистрофическое несрастание.
Рис. 9. Дистрофическое несрастание.
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
- Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
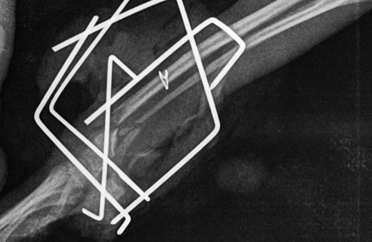
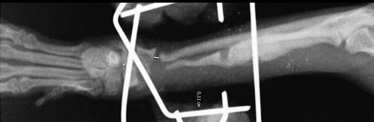 Рис. 10. Некротическое несрастание.
Рис. 10. Некротическое несрастание.
Рис. 11. Дефектное несрастание.
- Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
- Атрофическое несрастание.
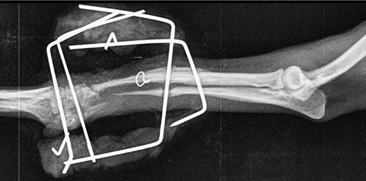 Рис. 12. Атрофическое несрастание.
Рис. 12. Атрофическое несрастание.
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
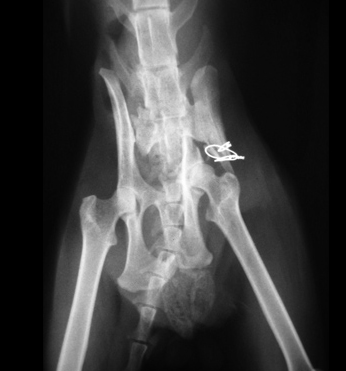
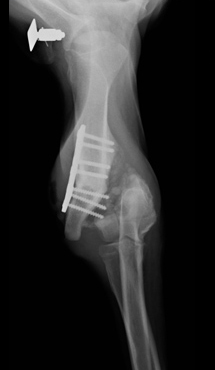 Рис. 13. Несоответствующий выбор.
Рис. 13. Несоответствующий выбор.
Рис. 14. Неадекватное применение метода фиксации.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.

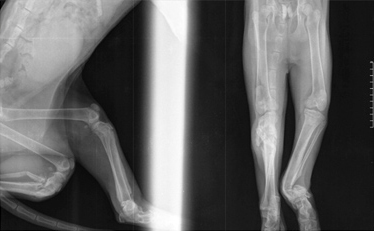 Рис. 15. Рис. 16.
Рис. 15. Рис. 16.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).
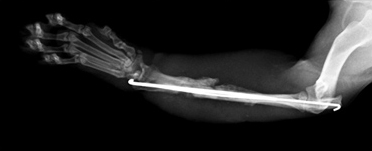 Рис. 17. Рис. 18.
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Порочное срастание костной ткани
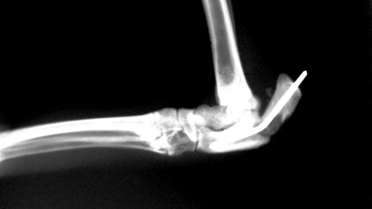
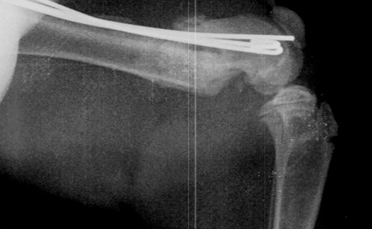 Рис. 19. Порочное срастание костной ткани.
Рис. 19. Порочное срастание костной ткани.
Рис. 20. Анатомически неправильное срастание и укорочение кости.
Анатомически неправильное срастание может привести к угловой или вращательной деформации и укорочению кости (Рис. 20). Выделяются два вида порочного срастания:
- функциональное (функция конечности не нарушается) срастание, не требующее лечения;
- нефункциональное (функция конечности нарушается) срастание, требующее лечения, которое зачастую не дает должных результатов, а подчас может даже ухудшить состояние.
К патологическим процессам при переломе относят гипотрофию мышц, спайки; тугоподвижность суставов; остеопороз. Эти изменения являются результатом прекращения функционирования или иммобилизации конечности.
При гипотрофии и тугоподвижности основным лечением является физиотерапия. В тех случаях, когда образуются изолированные контрактуры, можно прибегнуть к тенотомии в сочетании с физиотерапией и артродезом.
Саркома в месте перелома
Это состояние регистрируют у собак, но оно встречается и у кошек. Обычно клинические признаки развиваются не раньше чем через 5 лет после первичного лечения перелома, чаще у собак в возрасте от 1 до 3 лет. Как правило, поражаются собаки крупных пород, реже – мелких. При поражении саркомой развивается хромота, образование увеличивается. На рентгенографии видны характерные изменения (Рис. 15).
Лечение в основном носит симптоматический характер. В некоторых случаях оно будет заключаться в ампутации конечности, в сочетании с химиотерапией или без нее.
Жировая эмболия
Довольно редкая проблема. Жировая эмболия возникает при переломе трубчатых костей и попадании костного мозга в сосуды. Так как клинические признаки жировой эмболии – это внезапная смерть, в связи с этим не существует никакого лечения.
Список литературы:
- Ниманд Ханс Г., Болезни собак. Практическое руководство для ветеринарных врачей (организация ветеринарной клиники, обследование, диагностика заболеваний, лечение) – М.: «Аквариум ЛТД», 2001.
- Денни Хемиш Р., Баттервоф Стивен Дж., Ортопедия собак и кошек / Пер. с англ. М. Дорош и Л. Евелева. – М.: ООО «Аквариум – Принт», 2007.
- Шебиц Х., Брасс В. Оперативная хирургия собак и кошек / Перев. с нем. В. Пулинец, М. Степкин. – М.: ООО «Аквариум – Принт», 2005.
- Jesse B. Jupiter, M.D., Howard Lipton, M.D. Лечение внутрисуставных переломов дистальной части лучевой кости. М., журнал «Margo Anterior», №1, 2002.
- Магда И. И., Иткин Б. З., Воронин И. И. Оперативная хирургия с основами топографической анатомии домашних животных. 3-е изд., М., 1979.
- Ягников С. А. Внеочаговый остеосинтез (пособие к лекционному курсу). – М., 2003.
- Марюшена Т. О., Луцай В. И., Уша Б. В. Вторичный гиперпаратиреоз при хронической почечной недостаточности у собак. М., «Российский ветеринарный журнал», №3, 2011.
Источник
