Ошибки диагностики переломов
- #1
Здравствуйте. В июне этого года моя 8летняя дочь пожаловалась на боли в спине при наклоне вперед. Сделали рентген. Диагноз поставили компрессионный перелом 6,7 и 12 позвонков грудного отдела. Дня через 3 боли прошли. Отлежала в больнице 2 недели. Потом корсет, 3 месяца не сидеть, домашнее обучение, ЛФК. В октябре мы обратились в другую клинику, так как хотели пойти в школу и решили проконсультироваться. Доктору что то в старом снимке не понравилось. Сделали МСКТ. Заключение по нему такое: Застарелые консолидирующиеся компрессионные переломы тел D4, D5, D6 c ,с боковой компрессией D4 справа и D6 слева. Рекомендации те же. До января домашнее обучение, корсет, ЛФК. Я не понимаю как такое может быть, сначала одни, потом другие позвонки и честно сказать уже не верю ни тому, ни другому диагнозу. За все эти 5 месяцев дочь пожаловалась на боль в спине 2 раза: в начале (когда мы и обратились в больницу) и пару недель назад. Боль прошла за несколько минут. Причем появлялась только при наклоне вперед. Болело чуть выше поясницы, а это как я понимаю, не те позвонки, которые у нас сломаны. Там где болит у нее очень выпуклый позвонок. Вроде сказали кифозный. А что это и чем грозит объяснить не могут или не хотят. Сопутствующий диагноз левосторонний поясничный сколиоз 1 степени. Снимки прилагаю. Ответьте пожалуйста на мои вопросы:
1. Есть ли переломы?
2. Боли чем могут быть вызваны?
3. Что означает такой выпуклый позвонок?
4. Ваши рекомендации.
Первый снимок июня 2010
https://s016.radikal.ru/i337/1011/ec/9d5c5f083008.jpg
МСКТ октябрь
https://s008.radikal.ru/i303/1011/68/867688fac90a.jpg
https://s004.radikal.ru/i208/1011/36/3822eb9a4cc9.jpg
https://s006.radikal.ru/i213/1011/90/3ad27f7b52c9.jpg
https://s013.radikal.ru/i324/1011/c0/29b8664da79b.jpg
https://s010.radikal.ru/i313/1011/50/64c15c67767e.jpg
https://s012.radikal.ru/i321/1011/2f/2dc16bca8084.jpg
https://s001.radikal.ru/i195/1011/0c/91bc33c9f110.jpg
https://s008.radikal.ru/i305/1011/2a/24dfae0044f1.jpg
https://s011.radikal.ru/i315/1011/1b/e682c1555cbd.jpg
https://s007.radikal.ru/i301/1011/55/270408a4af95.jpg
https://s003.radikal.ru/i204/1011/40/5e7ac3c2d871.jpg
https://s001.radikal.ru/i195/1011/fb/a383d2b157b8.jpg
https://s012.radikal.ru/i321/1011/a3/4d33fe15f224.jpg
https://s016.radikal.ru/i335/1011/93/6bd6d6d6e437.jpg
https://s003.radikal.ru/i204/1011/d2/12e21ae0e6ce.jpg
https://s015.radikal.ru/i332/1011/e8/3fedbf9758fe.jpg
https://s015.radikal.ru/i331/1011/9c/f43858b52f8c.jpg
https://s009.radikal.ru/i307/1011/c6/abc729e8e3f9.jpg
- #2
Глубокоуважаемые консультанты, не думаете ли Вы, что на форум необходимо пригласить рентгенолога, специалиста по детским травмам? Лично мне уже надоело несколько раз в месяц писать, что на представленных снимках нет признака перелома (некоторые не открылись)?
Далиса, я переломов не вижу.
- #3
То есть позвоночник без паталогии? Я поняла, что переломов вы не увидели, но какие-то отклонения должны наверно быть, раз нам пишут диагноз-перелом:blush200:
- #4
Прочее перечислено в заключении. Если какие-то термины непонятны, то спросите.
Лет-то сколько ребенку, лет 25.
- #5
Я ж написала, дочке 8 лет С чего вы взяли, что 25?
В заключении написано только застарелые переломы.
Источник
Глава 8. ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ЛЕЧЕНИИ ПАЦИЕНТОВ С ПЕРЕЛОМАМИ ОБЛАСТИ КОЛЕННОГО СУСТАВА д.м.н. И.О. Панков
Этот раздел настоящего исследования посвящен анализу ошибок и осложнений, наблюдавшихся в клинике травматологии центра при лечении пациентов с переломами области коленного сустава за последние 25 лет. Он требует особого внимания и обсуждения. Говоря об ошибках и осложнениях при применении чрескостного остеосинтеза аппаратами внешней фиксации мы не умаляем достоинств и преимуществ данного метода лечения, который в настоящее время является методом выбора при тяжелых около- и внутрисуставных переломах косте конечностей. Более того, чрескостный остеосинтез оказался наиболее оптимальным при лечении полифрагментарных и импрессионно-компрессионных переломах мыщелков большеберцовой кости, а также тяжелых многооскольчатых переломах дистального суставного конца бедра. И, наконец, мы не противопоставляем чрескостный остеосинтез другим оперативным методам лечения повреждений костей конечностей. Анализ ошибок и осложнений позволяет более осознанно подойти к лечению переломов области коленного сустава на всех этапах медицинской и хирургической реабилитации пациентов.
Исходя из анализа ближайших и отдаленных результатов лечения пациентов с переломами области коленного сустава нами выявлены ошибки и оценены осложнения на различных этапах лечения.
Все ошибки и осложнения мы разделили на три этапа: ошибки и осложнения на догоспитальном этапе, госпитальном этапе и в послеоперационном периоде на этапе воостановительного лечения.
Ошибки на догоспитальном этапе, как правило, связаны с ошибками в диагностике переломов костей конечностей, а также с поздним направлением пациентов из травмпунктов и других лечебных учреждений для оказания специализированной медицинской помощи.
Ошибки госпитального этапа хирургического лечения. Ошибки и осложнения на данном этапе лечения связаны с ошибками в диагностике повреждений, ошибками при выполнении лечебных манипуляций и оперативных пособий, ошибками в послеоперационном ведении пациентов. Здесь же необходимо указать на осложнения, возникшие по вине самих пациентов, связанные с несоблюдением предписанного режима и игнорированием рекомендаций лечащего врача.
Ошибки в диагностике связаны с недооценкой тяжести или неправильным трактованием клинико-рентгенологической картины повреждения. При этом часто не учитывается тяжесть внутрисуставных повреждений мыщелков бедренной и большеберцовой костей, а также не распознается проникающий в сустав характер переломов проксимального эпиметафиза и эпиметадиафиза большеберцовой кости. В ряде случаев имели место не распознавание сопутствующих перелому мыщелков большеберцовой кости повреждения боковых связок коленного сустава.
Диагностические ошибки могут обусловить неправильный выбор метода лечения, что в дальнейшем может привести к тяжелым статико-динамическим нарушениям нижних конечностей. В качестве профилактики данной категории осложнений мы рекомендуем производить полное клинико-рентгенологическое обследование пациентов при подозрении на наличие около- и внутрисуставного перелома области коленного сустава.
Осложнения, связанные с ошибками в выполнении лечебных манипуляций и оперативных пособий.
Ошибки в диагностике, неучитывание особенностей типа и характера перелома могут привести к неправильному выбору тактики оперативного лечения. Здесь могут иметь место погрешности в репозиции перелома, вторичные смещения отломков и фрагментов мыщелков, приводящие к нарушению конгруэнтности суставных поверхностей, а также к нарушению оси конечности с развитием варусной или вальгусной деформации. Всё это является непосредственной причиной развития контрактур и деформирующего артроза коленного сустава.
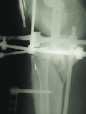
На рис. 8.1 приведены слайды с рентгенограмм пациента С., 1972 г.р. (и.б. № 5294) с переломом мыщелков большеберцовой кости, лечившегося в аппарате внешней фиксации.
На приведенных слайдах с рентгенограмм отчетливо прослеживаются погрешности в достижении репозиции перелома, имевшая место варусная деформация коленного сустава за счет смещения мыщелков большеберцовой кости не устранена, репозиция не достигнута. По всей вероятности, коррекция положения фрагментов в аппарате внешней фиксации успеха не имела. На рентгенограммах после демонтажа и снятия аппарата на фоне несросшегося перелома мыщелков имеют место деформация оси конечности с развитием тяжелого деформирующего артроза коленного сустава.
К осложнениям госпитального этапа лечения следует отнести замедленную консолидацию переломов, срастание переломов при недостигнутой репозиции в порочном положении, а также развитие ложных суставов.
На данном этапе лечения также возможны воспаления мягких тканей с развитием спицевой инфекции, которые купируются при проведении соответствующего лечения. Отеомиелиты бедренной и большеберцовой костей на фоне спицевой инфекции в наших наблюдениях не отмечены.
Технически правильное выполнение лечебных манипуляций и оперативных пособий с учетом биомеханических особенностей сегмента конечности позволяет избежать развития тяжелых осложнений, обеспечить восстановление функции поврежденного сустава и всей нижней конечности.
а б
в
Рис. 8.1. Рентгенограммы пациента С., 1972 г.р.:
а – до лечения; б – в процессе лечения в аппарате внешней фиксации; в – исход лечения, развитие тяжелой варусной деформации и деформирующего артроза коленного сустава на фоне несросшегося перелома мыщелков большеберцовой кости
Осложнения в период восстановления могут быть связаны с ошибками в диагностике повреждений, ошибками, допущенными при выполнении манипуляций и оперативных пособий, а также с ошибками в проведении самого периода реабилитации. Необходимо отметить, что период реабилитации составляет неотъемлемую часть всего комплекса восстановительного лечения повреждений и по своей важности и значению не уступает лечебным, в том числе и оперативным, манипуляциям. Игнорирование или недооценка реабилитационных мероприятий приводит к тяжелым посттравматическим осложнениям, нарушающим функцию всей нижней конечности.
Одним из тяжелых осложнений переломов костей конечностей является развитие комбинированного посттравматического плоскостопия.
В настоящем исследовании мы считаем необходимым указать на ряд факторов, ведущих к развитию этого тяжелого осложнения, нередко являющегося причиной грубых нарушений функции всей нижней конечности.
Под комбинированным посттравматическим плоскостопием следует понимать комплекс сложных системно-динамических нарушений, которые развиваются в ряде случаев после тяжелой травмы нижних конечностей и связанных с потерей или грубыми изменениями формы и структуры стопы. Комбинированное посттравматическое плоскостопие является одним из тяжелых осложнений переломов костей нижних конечностей.
Развитие комбинированного посттравматического плоскостопия всегда связано с нарушением напряженного состояния стопы, ее деторсией. Раскручивание, деторсия стопы приводит к пронации пяточного, супинации и абдукции переднего отдела стопы, что клинически проявляется в снижении ее сводов. Известно, что стопа в норме представляет собой «отрезок скрученной спирали» и находится в состоянии динамического напряжения. Такая форма стопы обусловлена тем, что она несет основную нагрузку тела, выполняя функции опоры и движения. Скручивание и раскручивание стопы – основные элементы ее работы. Торсия стопы, таким образом, должна рассматриваться как элемент нормальной работы, проводимой стопой. Устранение торсии стопы ведет к деторсии, – патологическому состоянию, именующемуся плоскостопием по Strassery (Полиевиктов И.А., 1949).
Нормальная стопа характеризуется супинацией пяточного, пронацией и аддукцией переднего ее отдела, при этом наибольшее расстояние между точками опоры находится в своде, образованном при участии 2-й плюсневой кости. Известно, что в нормальной стопе блок таранной кости, охваченный с боков лодыжечной вилкой, отклонен относительно тела кнаружи. Такое отклонение блока таранной кости осуществляется благодаря рычагообразному действию голени, которая располагается в наклонной кнаружи плоскости. Кроме того, в результате торсии дистальных отделов голени кнаружи, блок таранной кости действием лодыжечной вилки также скручен кнаружи вокруг вертикальной оси. Скручивание спирали стопы в комбинации с наружным отклонением голени должно рассматриваться как мощный фактор, определяющий скручивание спирали стопы в условиях опоры и обеспечения равновесия в статике и динамике.
При опоре на обе ноги в вертикальном положении центр тяжести тела находится между стопами. При опоре на одну ногу в положении стоя или при односторонней опоре при ходьбе центр тяжести отклоняется и переносится непосредственно на площадь опоры. Отклонение таранной кости кнаружи необходимо для обеспечения поперечного равновесия стопы.
При плоской стопе блок таранной кости отклонен несколько кнутри, наружное отклонение голени также уменьшено. Центр тяжести смещается. Развивается неустойчивое положение в статике. Торсия дистальных отделов голени и, соответственно, блока таранной кости также значительно снижена. Стопа теряет устойчивое положение в статике и при движениях.
При плоскостопии существуют особые приспособления для сохранения равновесия в положении стоя: в связи с тем, что нагрузка приходится на внутренний край стопы, последняя отводится и несколько ротируется кнаружи.
Таким образом, исходя из вышеизложенного, развитие комбинированного посттравматического плоскостопия связано с нарушением напряженного состояния, раскручиванием – деторсией стопы. Мы выделяем ряд патологических состояний, приводящих к нарушению напряженного состояния стопы и развитию комбинированного посттравматического плоскостопия:
• длительное вынужденное ограничение или полное отсутствие нагрузки конечности, ведущее к снижению тонуса мышц голени и стопы;
• фиксация голени и стопы в иммобилизирующей повязке или аппарате внешней фиксации в функционально невыгодном положении, что ведет к ослаблению тонуса мышц за счет взаимного сближения точек их прикрепления;
• неустраненные смещения фрагментов при переломах костей конечностей, приводящих к нарушению мышечного равновесия и раскручиванию спирали стопы.
После снятия иммобилизирующей повязки, демонтажа и снятия аппарата внешней фиксации, основные жалобы пациентов связаны с отсутствием полноценной нагрузки конечности и ограничением движений в суставах. В значительной степени изменяется походка. Развитие контрактур суставов также способствует ограничению нагрузки и снижению мышечного тонуса. Пациенты ходят, хромая на поврежденную конечность, стопа на стороне повреждения в подавляющем большинстве случаев, несколько развернута кнаружи, что, как было сказано выше, имеет компенсаторное значение. Угол разворота стопы колеблется индивидуально; в наших исследованиях он был на стороне повреждения на 5-20° более угла разворота стопы неповрежденной конечности. При этом, на стороне повреждения у большинства пациентов стопа в меньшей степени «падает» на наружный край. Описанные клинические проявления в своей основе имеют снижение мышечного тонуса поврежденной конечности и, как следствие этого, раскручивание и снижение напряженного состояния стопы; при этом, при длительных вынужденных ограничениях нагрузки конечности снижение мышечного тонуса может принять необратимый характер с развитием комбинированного плоскостопия.
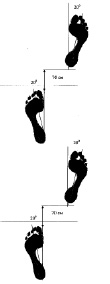
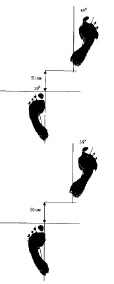
На рис. 7.2 представлены ихнограммы (углы разворота стоп и отпечаток следа) при нормальной походке (а) и у пациента после длительной иммобилизации конечности (б).
На представленном рисунке отчетливо прослеживается увеличение площади следа стопы поврежденной конечности с увеличением угла разворота стопы на стороне повреждения.
На рис. 7.3 представлены данные МРТ пациента Р., 1960 г.р. с неправильно сросшимся импрессионно-компрессионным переломом наружного мыщелка левой большеберцовой кости и, как следствие этого повреждения, развившегося со временем ограничения функции левой нижней конечности. На плантограммах отчетливо проявляется увеличение площади следа левой стопы, связанной с развитием комбинированного
плоскостопия.
а б
Рис. 7.2. Ихнограммы нормальной походки (а) и у пациента после длительной иммобилизации конечности (б)
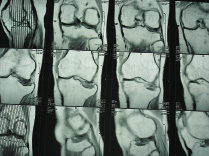
а б
Рис. 7.3. Магнитно-резонансная томограмма (а) и плантограмма (б) пациента Р., 1960 г.р. с неправильно сросшимся импрессионно-компрессионным переломом наружного мыщелка левой большеберцовой кости
К подобным нарушениям приводит неоправданно длительная фиксация конечности в функционально невыгодном положении.
При достижении репозиции перелома с восстановлением нормальных анатомических взаимоотношений в области повреждения мы не отмечали сколько-нибудь значительных изменений на плантограмме на стороне повреждения в сторону увеличения площади следа стопы.
Во всех случаях развития комбинированного посттравматического плоскостопия по причине неустраненных смещений отломков при переломах, основной задачей является проведение реконструктивно-восстановительных операций с достижением репозиции, восстановлением конгруэнтности суставных поверхностей, а также нормальных анатомических взаимоотношений поврежденного сегмента конечности.
Комплексное восстановительное лечение во всех периодах реабилитации своей целью имеет восстановление тонуса мышц, достижение нормальной амплитуды движений в поврежденном и смежных суставах, а также адекватной нагрузки конечности.
Источник
В реальной жизни мало встречаются людей, кто самостоятельно занимался бы лечением переломов. Гораздо чаще попадаются врачам пациенты, которые уверены, что у них нет перелома и, соответственно, до критического случая не обращаются в больницу.
Уже после, когда травмированная конечность или участок тела продолжает болеть или существенно нарушается его функция, люди посещают врача и все же получают качественное лечение и рекомендации, хоть и с запозданием.
При переломах чаще всего люди допускают ошибки в первые минуты и часы, после возникновения травмы.
Некоторые из ошибок настолько печальны, что могут послужить поводом для развития серьезнейших осложнений.
В этой статье будет изложено о том, на что нужно обратить внимание при подозрении на прелом, чего при переломах делать ненужно, чтобы дальнейшая терапия травмы проходила более мягко и прогнозируемо.
О первой помощи при переломах написано много, эта информация «вливается» в наши умы ещё со школьной скамьи, поэтому можно наедятся, что информацию о первой помощи при переломах Вы найдете самостоятельно.
1. Недопустимо самостоятельно вправлять или совмещать костные отломки, а также доставать костные осколки при открытом переломе из раны. Мало того, что своими действиями Вы вызовите серьезнейший болевой шок у пострадавшего, так ещё есть все шансы повредить острыми костными поверхностями сосуды, мышцы или нервы, что только усложнит ситуацию. Например, повредив нерв, медикам придется приложить немало усилий, чтобы травмированная конечность восстановилась функционально. Да и то, в такой ситуации гарантий никто не даст.
2. Если человек получил травму и подозревает, что у него перелом, необходимо как можно быстрее обратиться в травмпункт, чтобы сделать рентген. К сожалению, многие этого не делают, аргументируя это тем, что боль скоро пройдет, а припухлость – всего лишь реакция на травму, что достаточно приложить что-то холодное и через пару дней состояние улучшится. Если это ушиб и растяжение, возможно Ваше состояние и улучшится, а вот если трещина или перелом, то будет только хуже. Мало того, что поврежденная кость в будущем может неправильно срастись (например, при трещинах) и произойдет нарушение двигательной функции, так ещё возможна травма костными осколками. Более того, известно, что любая трещина при нагрузке расщепляется, ломается. Так же и с костью. Риск очевиден. Поэтому, при подозрении на перелом или трещину – визит к врачу обязателен.
3. Если случился перелом, передвигаться (или переносить пострадавшего) нужно только после тщательной фиксации и обездвижения травмированной конечности. Многие думают, что, к примеру, при переломе пальца можно до травмпункта добежать и без предварительной фиксации. Да конечно можно, в этой жизни все можно. Вот только если случайно заденете травмированную конечность, вполне реально упасть в обморок от боли, да и ткани (кожа, мышцы, сосуды и т.д.) порвать. Все правила придуманы именно на печальном опыте, знайте это.
4. Не нужно при открытом переломе «лить» на рану йод и зеленку. Адекватной пользы от этих действий мало, а вот сжечь ткани и «замаскировать» картинку для врача – лучше средств и не придумать. Просто накройте раневую поверхность чистым материалом, обработайте кожу вокруг раны. Остальное – работа медиков.
5. Если Вам наложили гипс или провели терапию новыми материалами, от которых частичное движение конечности сохранено, а на следующий день Вы ощущаете дискомфорт – срочно к врачу. Некоторые пациенты стесняются идти к врачу со своими проблемами, в результате их период выздоровления увеличивается в разы. Тем более, при наложении гипса возможны недочеты, которые приводят к таким последствиям, как повторное смещение костных отломков, образование пролежней и т.д. А если ещё и конечность начала отекать, тут вообще нужно как можно быстрее посетить врача, так как «на лицо» осложнения.
6. Самостоятельно обезболивать перелом нежелательно, так как это затруднит диагностику и может привести к повторному травматизму и неадекватной оценке полученной травмы. Лучшее обезболивание при переломе – это исключение движения пораженного участка. Естественно, в некоторых случаях и ситуациях просто необходимо провести обезболивание, но о таких случаях будет отдельный разговор.
7. Если при переломе у человека остановилось дыхание или произошла остановка работы сердца – забудьте про перелом и постарайтесь применить на практике приемы сердечно-легочной реанимации. При потере сознания – попробуйте привести человека в чувство.
8. Очень много ошибок совершают оказывающие помощь, когда произошел открытый перелом и наблюдается кровотечение. Естественно, кровь нужно остановить, но сделать это правильно. Поэтому, при артериальном кровотечении регулярно ослабляйте повязку, чтобы кровь все же поступала в травмированный участок, иначе ткани погибнут. Как правило, жгут следует снимать, или ослаблять через каждые 50-70 минут (можно сократить этот интервал до 20-30 минут) на 3-10 минут, чтобы восстановить кровообращение в пораженном участке.
9. При иммобилизации конечности, на конечность (под шину) необходимо положить что-то мягкое, а уже после накладывать шину. В противном случае можно легко разодрать кожу на конечности, да и пролежни не заставят себя ждать.
10. Фиксировать шину нужно тщательно, чтобы конечность не двигалась, но не туго, дабы не пережать артерии и вены. О последствиях, думаю, догадываетесь.
11. Ну и последнее, ни в коем случае не стоит давать пострадавшему алкогольные напитки. Некоторые думают, что алкоголь несколько снизит боль и т.д. Но, и боль останется, да и поведение человека может так измениться, что он причинит себе ещё больше травм. Тут можно много говорить, просто запомните – никакого алкоголя!!!
Пожалуй, 11 пунктов достаточно, чтобы обезопасить пострадавшего от ненужных действий и лишней суеты. Естественно, переломы бывают разной локализации и степени сложности. При каждом виде перелома есть свои нюансы оказания помощи и возможные ошибки, но соблюдая эти правила, Вы, по крайней мере, не сделаете человеку хуже.
Ведь главное, как можно быстрее доставить человека в больницу.
Также не забывайте, что на лечения могут уйти месяцы. Человек с переломом ноги, надолго может быть прикован к кровати. Видели в кино больных с шиной Беллера. Также и при повреждении позвоночника, приходится носить петлю Глиссона почти полгода.
В общем никогда не занимайтесь самолечением! Просто помните об особенностях оказания первой помощи и отбросьте в сторону самодеятельность, народные средства, излишнюю суетливость.
Удачи Вам.
Источник
