Ортопедическое лечение челюстно лицевых переломов
Лечение травм челюстно-лицевой области
а) Лечение травм челюстно-лицевой области без операции. Ведение пациента начинается согласно протоколу ABCDE (airway, проходимость дыхательных путей; breathing, дыхание; circulation, кровообращение; disability, неврологический статус; exposure, окружение).
Для обеспечения проходимости дыхательных путей возможно выполнение назо- или оротрахеальной интубации, но назотрахеальную интубацию вслепую нужно проводить с осторожностью. При установке назотрахеальной трубки можно спровоцировать кровотечение из сосудов полости носа или носоглотки, у оглушенного пациента с переломом основания черепа возможно попадание трубки в полость черепа.
Как и во всех случаях травм лица, при травме челюстно-лицевой области как можно быстрее обеспечивают проходимость дыхательных путей, т.к. в дальнейшем нарастание отека мягких тканей в течение нескольких часов может сделать интубацию крайне затруднительной и даже невозможной. Необходимость в экстренной трахеотомии возникает редко, исключение составляют лишь переломы гортани и ситуации, в которых оротрахеальная интубация невозможна из-за выраженного отека или кровотечения.
Полуселективная трахеотомия в условиях операционной проводится тем пациентам, которым вследствие выраженного дефицита сознания, тяжелых травм костей и мягких тканей потребуется длительная интубация.
С целью восполнения объема циркулирующей крови осуществляется внутривенное введение жидкостей, при значительной кровопотере переливается эритроцитарная масса. Для предотвращения инфицирования назначаются антибиотики, особенно пациентам с тяжелым повреждением мягких тканей или открытыми переломами. Проводится профилактика столбняка.
При выраженном болевом синдроме назначаются анальгетики, либо пероральные, либо внутривенные, в зависимости от состояния пациента.
Единого мнения по поводу тактики ведения пациентов с прогрессирующей потерей зрения нет, поскольку до сих пор неясно, в каких случаях экстренная декомпрессия глазницы приводит к улучшению прогноза. Если глазное яблоко напряжено, экстренно выполняется латеральная кантотомия и кантолиз, для устранения удерживающей силы век.
Если конкретную причину сдавления можно увидеть на КТ, показано проведение срочной оперативной декомпрессии. Всем пациентам назначаются высокие дозы кортикостероидов; хирургические методы лечения показаны только при прогрессирующем снижении зрения.
б) Хирургическое лечение челюстно-лицевой области без операции. К счастью, косметические дефекты после невыполненной или выполненной плохо репозиции костей лица встречаются достаточно редко, но вот их выраженность может быть очень серьезной. Небольшие косметические дефекты встречаются достаточно часто, тем не менее, в современном обществе «хороший» эстетический результат считается недостаточным, а пациенты требуют от врача совершенства.
Основными причинами неудовлетворительного результата являются неправильный выбор хирургического доступа, вмешательство в слишком ранние, либо в слишком поздние сроки, недостаточное сопоставление костных фрагментов.
Большинство переломов костей лица у взрослых требует открытой репозиции с внутренней фиксацией отломков. В некоторых случаях, например, при переломах костей носа или нижней челюсти, достаточно закрытой репозиции.
1. Лечение перелома лобной пазухи. Переломы передней и задней стенок лобной пазухи без смещения отломков активного лечения не требуют. Переломы передней стенки со смещением отломков (более половины ширины передней стенки) приводят к появлению косметического дефекта, поэтому следует производить репозицию костных отломков.
Смещенные переломы задней стенки часто ведут к осложнениям: риноликворее и/или формированию внутричерепной гематомы. При таких переломах прибегают либо к открытой репозиции с последующей облитерацией пазухи жировой клетчаткой передней брюшной стенки, либо, в наиболее тяжелых случаях, удаляют заднюю стенку пазухи, в результате чего мозг перемещается в ее просвет (краниализация).
Переломы лобной пазухи, сочетающиеся с переломами стенок лобно-носового протока, с высокой долей вероятности ведут к стенозу протока и формированию в последующем мукоцеле, поэтому при данных вариантах травмы пазуху необходимо облитерировать. При небольших переломах передней стенки доступ можно обеспечить через имеющиеся дефекты кожи, но чаще всего требуется либо бикоронарный, либо гемикоронарный доступ.
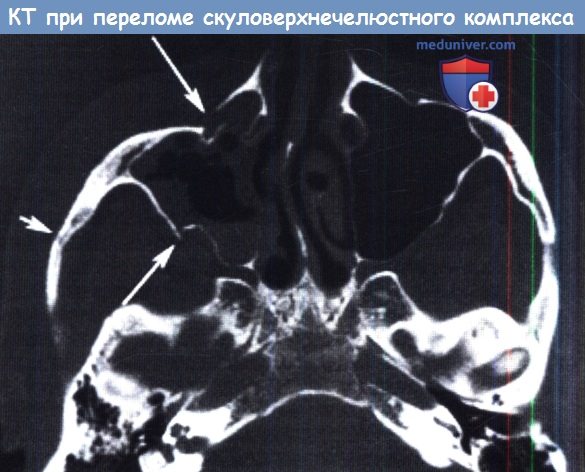
КТ в аксиальной проекции. Перелом правого скуловерхнечелюстного комплекса с переломом передней стенки верхнечелюстной пазухи (длинная стрелка),
заднелатеральной стенки пазухи (средняя стрелка) и скуловой дуги (короткая стрелка).
2. Лечение перелома скулоглазничного комплекса. Стандартной тактикой лечения при переломах скулоглазничного комплекса является открытая репозиция с внутренней фиксацией отломков. Предпочтительна трехточечная фиксациям помощью которой можно достигнуть надежного крепления отломков и сопоставления их краев. Обычно фиксация выполняется через следующие участки: лобно-скуловой шов (в зависимости от обстоятельств используют верхний или нижний блефаропластический доступ, либо гемикоронарный доступ); подглазничная дута (доступ либо трансконъюнктивальный, либо нижний блефаропластический); скуловерхнечелюстная опора (доступ через полость рта, разрез но переходной складке верхней губы).
При одиночных изолированных переломах скуловой дуги используют доступ по Gillies, мягкие ткани отслаиваются под височной фасцией с области височной ямки, после чего элеватор устанавливается ниже скуловой дуги. По определению, данный доступ представляет собой открытую репозицию скуловой дуги без внутренней фиксации. При оскольчатых переломах требуется открытая репозиция с фиксацией отломков, доступ к скуловой дуге обеспечивается через гемикоронарный разрез, ткани отслаиваются глубже височно-теменной фасции.
Показаниями к оперативному лечению при переломах дна глазницы являются значительные переломы с повреждением более чем 50% дна глазницы, посттравматический энофтальм, ограничение подвижности мышц с развитием диплопии. Содержимое глазницы, спустившееся в верхнечелюстную пазуху, следует вернуть обратно, после чего пластика нижней стенки выполняется костным или хрящевым трансплантатом, либо аллопластическим материалом. Доступ трансконъюнктивальный.
3. Лечение перелома носо-глазнично-решетчатого комплекса. При переломах носо-глазнично-решетчатого комплекса необходима открытая репозиция с внутренней фиксацией отломков. При переломах III типа оторванное медиальное сухожилие век подшивается или крепится проволокой либо к противоположной носовой кости, либо к минипластине. При седловидной деформации под спинку носа устанавливается хрящевой, костный или аллопластический трансплантат. Доступ либо через имеющийся травматический разрез кожи, либо бикоронарный.
4. Лечение перелома верхней челюсти (по Le Fort). Для формирования нормального прикуса требуется зафиксировать верхнюю и нижнюю челюсти назубными шинами. Затем выполняется последовательная репозиция и фиксация отломков к пластинам либо в направлении от самой нижней линии перелома к самой верхней, либо наоборот. Наиболее используемыми доступами, которые позволяют манипулировать сразу с двух сторон, являются доступ через среднюю зону лица и доступ через деснево-щечную борозду.

Типы перелома по Le Fort.
Отличительными характеристиками каждого типа являются перелом грушевидной апертуры (LeFort I),
нижней глазничной дуги (LeFort II) и скуловой дуги (LeFor III).
5. Лечение перелома нижней челюсти. Так же, как при переломах верхней челюсти, для формирования нормального прикуса необходимо зафиксировать верхнюю и нижнюю челюсти назубными шинами. При несмещенных или неосложненных переломах для успешного выздоровления бывает достаточно лишь фиксации верхней и нижних челюстей (шины, жесткая фиксация).
При переломах со смещением отломков, либо при неблагоприятной клинической картине требуется открытая репозиция с жесткой фиксацией. Используются мини-пластины, нижнечелюстные пластины или реконструктивные пластины. Также для фиксации отломков может использоваться стягивающий винт. Для этого в проксимальных участках кости накладываются отверстия, в которые затем можно вкрутить стандартный винт. Когда резьба винта войдет в дистальный фрагмент, винт можно зафиксировать к проксимальному фрагменту.
Оптимальным вариантом остеосинтеза является размещение одной пластины вдоль линии Champy, где компрессионные силы вдоль нижнего края челюсти уравниваются силами отведения (напряжения) вдоль альвеолярной дуги, но, к сожалению, на большей части нижней челюсти эта линия совпадает с ходом нижнего альвеолярного нерва. В качестве альтернативного метода можно установить на нижний край челюсти минипластину, а для обеспечения должного натяжения и максимальной фиксации отломков на нижние челюсти ставится назубная металлическая шина.
Ранее при подмыщелковых переломах чаще всего прибегали к закрытой репозиции с фиксацией челюстей; но в последние годы наметился сдвиг в общепринятых методиках лечения таких переломов, все чаще стали прибегать к жесткой фиксации через открытый или эндоскопический доступы. Доступ в большинстве случаев внутриротовой (через деснево-щечную складку), но в определенных ситуациях приходится прибегать и к открытым доступам (подподбородочному, поднижнечелюстному, преаурикулярному).
Как правило, нестабильные или нежизнеспособные зубы, расположенные на линии перелома, приходится удалять, но во всех остальных случаях зубы, даже подвижные, удалять не следует, поскольку они необходимы для выравнивания зубного ряда.
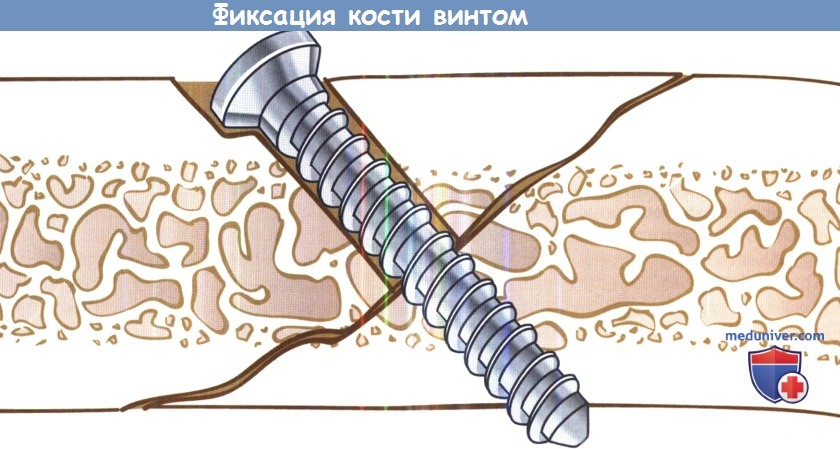
При фиксации винтом дистальный фрагмент кости подтягивается и фиксируется к проксимальному концу.
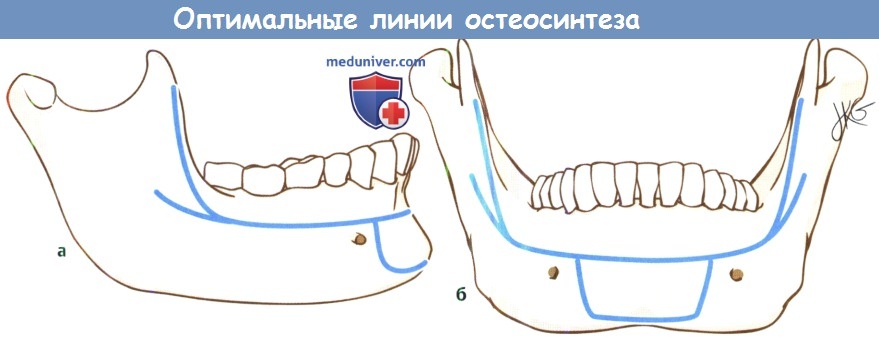
Оптимальные линии остеосинтеза нижней челюсти
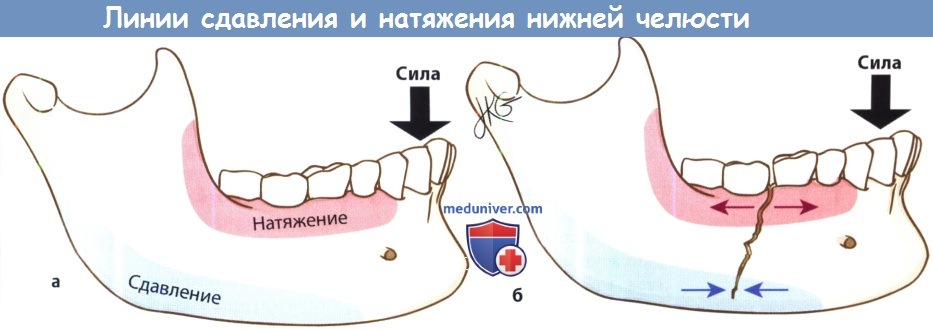
Линии сдавления и натяжения на нижней челюсти.
в) Осложнения травм челюстно-лицевой области. К возможным осложнениям открытой репозиции с жесткой фиксацией при переломах лица относится недостаточное сопоставление костных отломков, ведущее к сохранению деформации. Несрастание или неправильное срастание фрагментов кости ведет к нарушению формы зубного ряда, развитию инфекции, недостаточной иммобилизации тканей; часто эти осложнения требуют проведения повторных оперативных вмешательств.
Ятрогенное повреждение нервов, например, ветвей лицевого и тройничного нервов (нижнего альвеолярного, подглазничного, подбородочного и других) приводит к временным, а в некоторых случаях и к постоянным двигательным и чувствительным нарушениям. Невыявленный перелом нижней челюсти, либо его неправильное лечение могут вести к формированию патологического прикуса. Описаны случаи повреждения зубов при недостаточно аккуратной установке пластин.
Поскольку фиксирующие конструкции являются инородными телами, всегда имеется риск их инфицирования (особенно в области кариозного или девитализированного зуба). Во время обеспечения доступа, либо при перемещении костных фрагментов, возможно повреждение глазницы; последствиями этого могут стать диплопия, снижение зрения, слепота.
г) Ключевые моменты:
• Травма челюстно-лицевой области часто сочетается с другими угрожающими жизни травмами, поэтому у всех пациентов необходимо оценивать состояние дыхательных путей, центральной нервной системы, опорно-двигательного аппарата.
• На начальных стадиях ведение больных с травмой челюстно-лицевой области осуществляется по протоколу ATLS (Advanced Trauma Life Support). Необходимо обеспечить проходимость дыхательных путей, остановить кровотечение, быстро определить, какие травмы представляют наибольшую угрозу для жизни; важно вовремя диагностировать повреждение глазницы, ликворею, повреждение нервной системы и нарушения прикуса.
• Для достижения оптимальных эстетических и функциональных результатов необходимо собрать анамнез, провести тщательный осмотр, выполнить КТ, а затем провести реконструкцию основных опорных комплексов челюстно-лицевой области посредством открытой репозиции с внутренней фиксацией отломков.
• К возможным осложнениям открытой репозиции с внутренней фиксацией отломков относятся: несрастание или неправильное срастание костных фрагментов, нарушение естественных костных контуров, инфицирование фиксирующих пластин, остеомиелит, повреждение близлежащих анатомических структур.
– Также рекомендуем “Методы лечения и коррекции рубцов на коже”
Оглавление темы “Травмы головы и шеи. Новообразования кожи”:
- Лечение травм и ранений лица
- Классификация травм челюстно-лицевой области
- Клиника и диагностика травм челюстно-лицевой области
- Лечение травм челюстно-лицевой области
- Методы лечения и коррекции рубцов на коже
- Классификация, клиника, диагностика и лечение розацеа
- Советы по осмотру кожи на голове и шее
- Клиника, диагностика и лечение себорейного кератоза лица
- Клиника, диагностика и лечение гиперплазии сальных желез лица
- Клиника, диагностика и лечение трихоэпителиомы лица
Источник
Челюстно-лицевая ортопедия и протезирование. История челюстно-лицевой ортопедии.
Челюстно-лицевая ортопедия и протезирование представляют собой раздел ортопедической стоматологии, занимающийся изучением диагностики, клиники, профилактики и исправления деформаций и дефектов челюстно-лицевой системы, возникающих в результате травмы, оперативных вмешательств, новообразований и других заболеваний.
Челюстно-лицевая ортопедия и протезирование до недавнего времени были неотъемлемой частью челюстно-лицевой хирургии и еще раньше вместе с последней были составной частью общей хирургии. После Великой Октябрьской социалистической революции челюстно-лицевая ортопедия и протезирование в результате количественного и качественного роста ортопедической стоматологии, а также вследствие тесной близости общности методов работы с этой дисциплиной стали одним из разделов ортопедической стоматологии.
Челюстно-лицевая ортопедия прошла длинный путь развития, истоки которого (развития) можно обнаружить еще в отдаленном прошлом общей медицины. Так, еще Гиппократ (460—377 лет до нашей эры) фиксировал отломки челюстей при помощи двух ремней, накладывающихся на подбородок спереди и снизу вверх. Конец каждого ремня приклеивали клеем к подбородку, а другие концы — натягивали и завязывали на голове друг с другом, поверх них накладывали бинт.
При переломе в области подбородка Гиппократ предлагал с помощью пальца оттянуть отломки друг от друга, затем связать зубы и перевязать спуском несколькими компрессами и бинтами, ходы которых ведут вправо (правая рука), если выстоит правая, и влево, если выстоит левая половина челюсти (С. Ковнер «История медицины», 1883).
Гиппократ также изложил оригинальный способ вправления вывихнутой нижней челюсти с тремя моментами операции.

У Цельса (I век до нашей эры) тоже встречаются сведения о лечении переломов челюстей: он предлагал связывать зубы на отломках челюстей ниткой из волос. Гален (130 лет нашей эры) пользовался подбородочной повязкой. Амбруаз Паре (XVI век) применял кожную пластинку, действующую наподобие пращи. Он предлагал применять при расщелинах твердого неба золотой или серебряный обтуратор, имеющий форму манжетной запонки. Широкую часть обтуратора оставляли в ротовой полости, а узкая часть проходила через щель в носовую полость. К узкой части прикрепляли губку, которая разбухала и фиксировала обтуратор. Применение губки было негигиенично, так как она пропитывалась выделениями из носа и полости рта.
В XVIII веке (1730) Пьер Фошар усовершенствовал обтуратор Паре: к узкой части он прикреплял крылья, которые опирались на носовые поверхности остатков неба и фиксировали обтуратор.
Пьером Фошаром было также предложено связывать зубы между собой по обеим сторонам линии перелома лигатурной проволокой или шелком. К концу XVIII века относится и предложение внутри-внеротовой повязки для скрепления отломков нижней челюсти, известной в лигаратуре как «машина Рютеник». В первой половине XVIII века была предложена Буассоном эластическая подбородочная праща с прокладкой между зубами из дерева или каучука. Эта повязка уже преследовала цель не только фиксировать, но и исправлять положение отломков.
В 1861 г. Вебером была предложена шина, облегающая альвеолярные отростки с вестибулярной и язычной сторон и имеющая прорези для зубов. Шина применяется и теперь для заканчивания лечения переломов челюстей.
В 1880 г. Гуннингом была применена межзубная шина, модифицированная в дальнейшем Портом, для лечения переломов беззубых челюстей. В конце XIX века была также предложена Зауэром проволочная шина с наклонной плоскостью из пластинки, изгибающаяся на модели (повязка Зауэра). Наклонная плоскость опирается о вестибулярные поверхности верхних жевательных зубов. При смыкании зубных рядов наклонная плоскость препятствует смещению отломка нижней челюсти внутрь.
Отечественные авторы уже в начале XIX века занимались челюстно-лицевой ортопедией и протезированием и внесли очень много ценных предложений. Так, Е. О. Мухиным1 была предложена в начале XIX века повязка и шина-подъемник. В середине XIX века (во время Крымской кампании) основоположник военно-полевой хирургии Н. И. Пирогов впервые наложил гипсовую повязку для лечения сложных огнестрельных переломов нижней челюсти, «положив сначала на край челюсти желобок из папки или гуттаперчи, укрепив его бинтом». Ю. К. Шимановский разработал гипсовую повязку в сочетании с внутриротовой палочкой-шиной. Этот аппарат до 70-х годов служил транспортной шиной при огнестрельных переломах челюстей.
В 60—70-х годах XIX столетия Бальзаминовым была предложена для иммобилизации отломков челюстей металлическая шина-праща, а Карпинским — каучуковая праща.
Затем были предложены назубные проволочные и каучуковые шины (Гурвич, Ростовцев и др.).
В 1915 г. Фальтином была предложена гипсовая повязка для вытяжения отломка нижней челюсти при двойном переломе и опасности асфиксии. Повязка была громоздкая, тяжело переносилась ранеными и носила название «слона».
В 1916 г. отечественным врачом С. С. Тигерштедтом была разработана система аппаратов для шинирования отломков челюстей. Аппаратура Тигерштедта составила новую эру в военной челюстно-лицевой ортопедии. Эта система коренным образом изменила к лучшему методы оказания ортопедической помощи челюстно-лицевым раненым. Ввиду ее эффективности она в настоящее время играет весьма важную и положительную роль в лечении военной челюстно-лицевой травмы и является во многих случаях почти незаменимой.
– Также рекомендуем “История отечественной челюстно-лицевой ортопедии. Этапы развития челюстно-лицевой ортопедии.”
Оглавление темы “Устранение аномалий прикуса.”:
1. Лечение мезиального прикуса. Лечение первой формы мезиального прикуса.
2. Механизм действия аппаратов косой межчелюстной тяги. Открытый прикус.
3. Лечение открытого прикуса. Тактика лечения открытого прикуса в различные возрастные периоды.
4. Глубокий прикус. Лечение глубокого прикуса.
5. Косой прикус. Лечение косого прикуса.
6. Челюстно-лицевая ортопедия и протезирование. История челюстно-лицевой ортопедии.
7. История отечественной челюстно-лицевой ортопедии. Этапы развития челюстно-лицевой ортопедии.
8. Организационные формы челюстно-лицевой ортопедии. Достижения челюстно-лицевой ортоледии.
9. Переломы челюстей. Классификация переломов челюстей.
10. Механизм смещения отломков нижней челюсти. Смещение отломков под влиянием мышц.
Источник
