Ортезы при переломе таранной кости
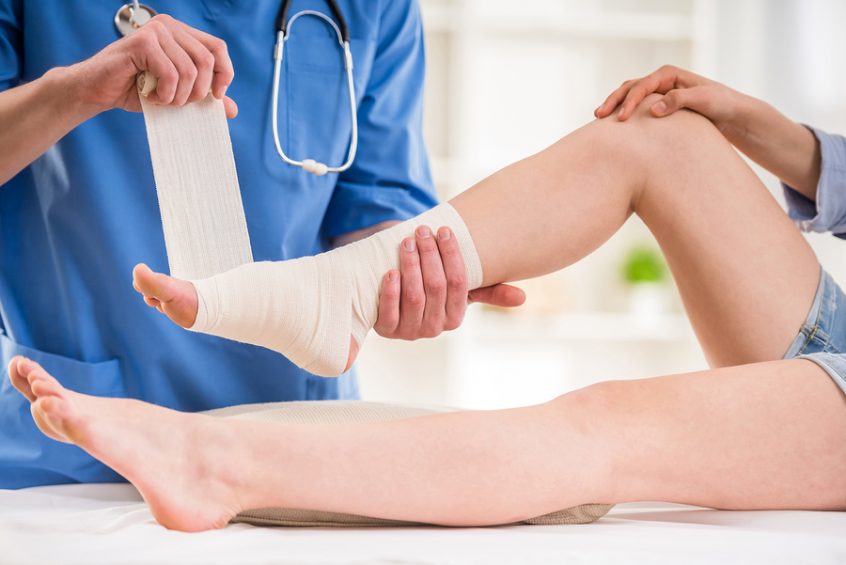
Стопа – один из самых сложных элементов опорно-двигательного аппарата. Она является фундаментом нашего тела и испытывает наибольшую нагрузку. Любые повреждения костей, суставов, связок стопы приводят к дисбалансу вышележащих отделов. Полное восстановление опорной, амортизационной, балансировочной функций стопы после травмы возможны лишь при правильном лечении и реабилитации. Разумное соотношение фиксации суставов и стимуляции собственных мышц обеспечивают надежную поддержку и достаточное кровообращение для быстрого выздоровления. Последние достижения медицины и техники позволили найти легкое, удобное, практичное и эффективное решение для лечения травм стопы – специальные ортезы-фиксаторы.
Содержание
- Строение стопы
- Наиболее частые травмы
- Какие ортезы будут эффективны при различных травмах

Строение стопы
Каждая стопа состоит из более чем 26 костей, 31 сустава, 19 собственных мышц. Такая сложная структура в норме сочетает жесткость для поддержки всей массы тела и эластичность для эффективного и легкого передвижения.
Любые отклонения положения тела контролируются десятками связок стопы, мышцами стопы и голени. Важнейшую роль играет тонус мышц и чувствительность их рецепторов, так как даже минимальное отклонение костей ног может привести к падению и травме.
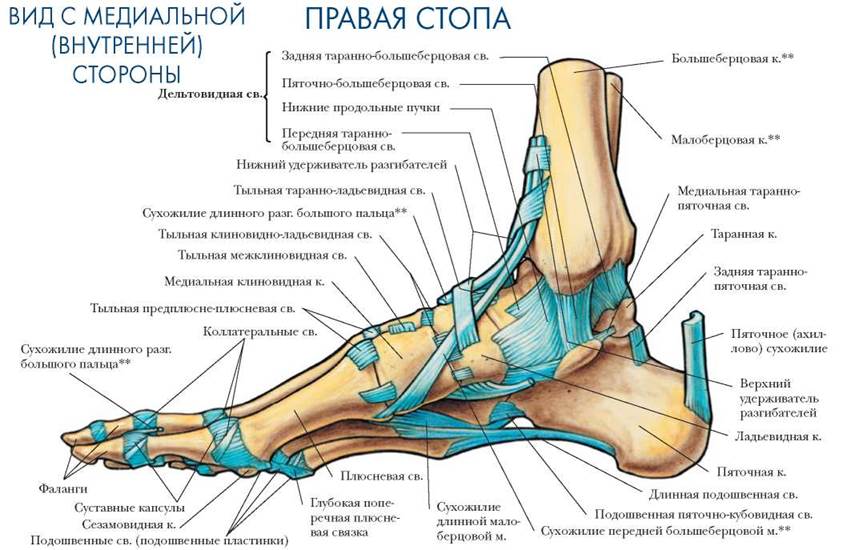
Наиболее частые травмы
Для полного понимания сущности травмы, все повреждения стопы можно разделить на группу непрямых и прямых травм. Прямая травма возникает после удара, падения тяжелого предмета на стопу, сдавления тканей. Механизмом непрямой травмы является скручивание, «подворачивание» стопы.
По типу повреждения стопы рационально выделять:
- ушибы
- надрывы и разрывы связок
- переломы и переломовывихи.
Падение на стопу тяжелого предмета может вызвать ушиб, в тяжелых случаях – раздробленный перелом фаланг пальцев, плюсневых костей. Много хлопот доставляют травмы мизинца и большого пальца. Тяжелым последствием прямой травмы стопы является перелом пяточной и таранной костей. Сломать такие прочные кости возможно при падении с высоты или ДТП. Если для сращения пяточной кости требуется более 2-х месяцев, то таранная кость часто не срастается совсем.
Потеря равновесия и баланса, насильственное скручивание стопы могут приводить к разрывам связок или косо-спиральным переломам. Часто страдает шиловидный отросток у основания 5-ой плюсневой кости. Этот выступ располагается по наружной поверхности стопы почти посередине, к нему крепится толстое сухожилие. Это сухожилие часто отрывает кусочек кости при избыточном вращении стопы.

Какие ортезы будут эффективны при различных травмах?
Великолепной заменой тяжелым, жарким и некрасивым гипсовым повязкам являются современные ортезы. Новые фиксаторы из дышащих и легких материалов позволяют намного легче переносить необходимое лечение, чувствовать себя комфортнее и активнее.
Чаще всего при травмах стопы назначаются:
- мягкие ортезы для борьбы с болью и отеком,
- полужесткие фиксаторы для умеренной поддержки,
- жесткие ортезы для стабильной фиксации стопы.
Преимуществами фиксаторов Aurafix является возможность индивидуального подбора изделия. Если после обследования на рентгеновском снимке не было выявлено переломов, речь может идти об ушибе или разрыве связок. Наилучшая профилактика отека и боли при ушибах – мягкие и эластичные ортезы с компрессией.
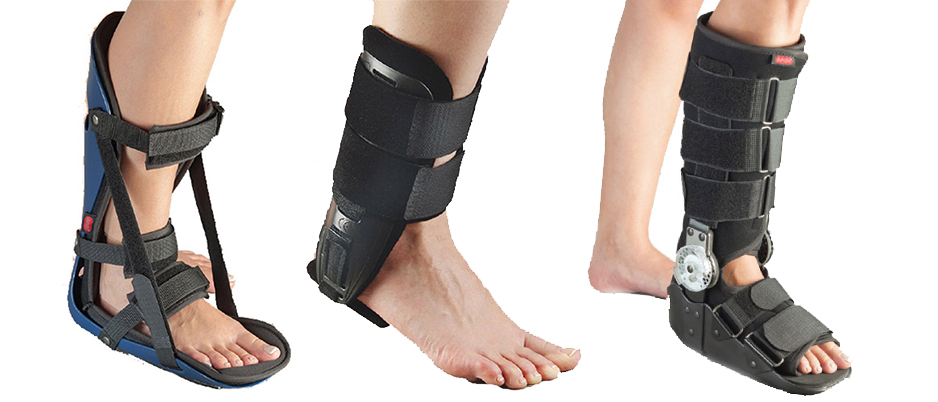
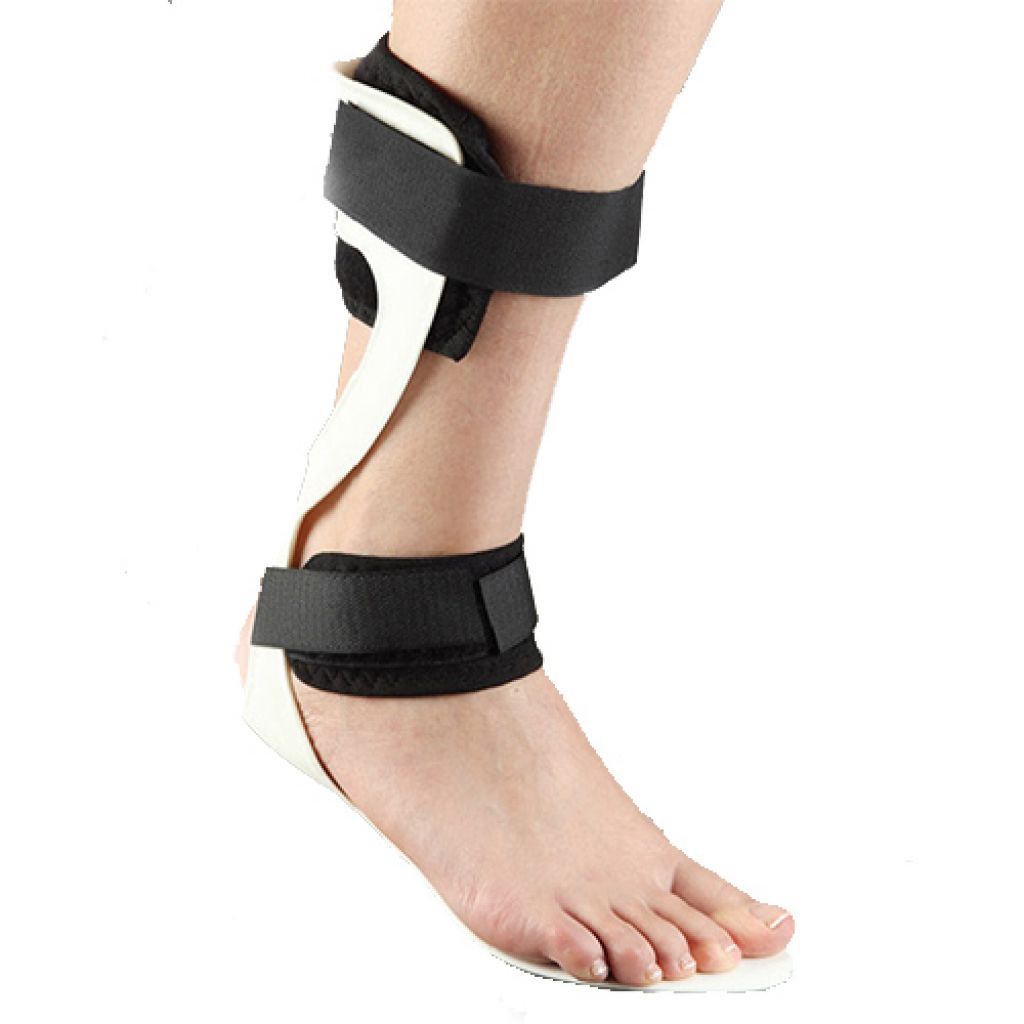
Фиксаторы для голеностопа из дышащей ткани поддерживают стопу и голеностопный сустав, массируют и стимулируют восстановление. Добавочные ребра жесткости могут обеспечивать поддержку при разрывах связок, нестабильности сустава. Максимальную фиксацию при полном разрыве связки обеспечивают ортезы для голеностопа с ремешками, усиленной поддержкой и компрессией. При переломах костей стопы показана стабильная фиксация. При этом переломы плюсневых костей допускают применения коротких пластиковых сапожков, а для лечения травм таранной, пяточной кости необходимы высокие ортезы.
Лечение переломов плюсневых костей разумно проводить в коротком ортопедическом сапоге. Он надежно фиксирует стопу, в то же время позволяя наступать на ногу. Любые травмы таранной кости и, как ни странно, переломы фаланг пальцев, являются показанием для ортопедического сапога стандартной длины (до колена). Полезными будут модели с пневматической компрессией – они надежнее фиксируют суставы и позволяют менять степень контроля по мере нарастания или спадения отека. В них также удобно ходить, делать перевязки, наблюдать и ухаживать за кожей.
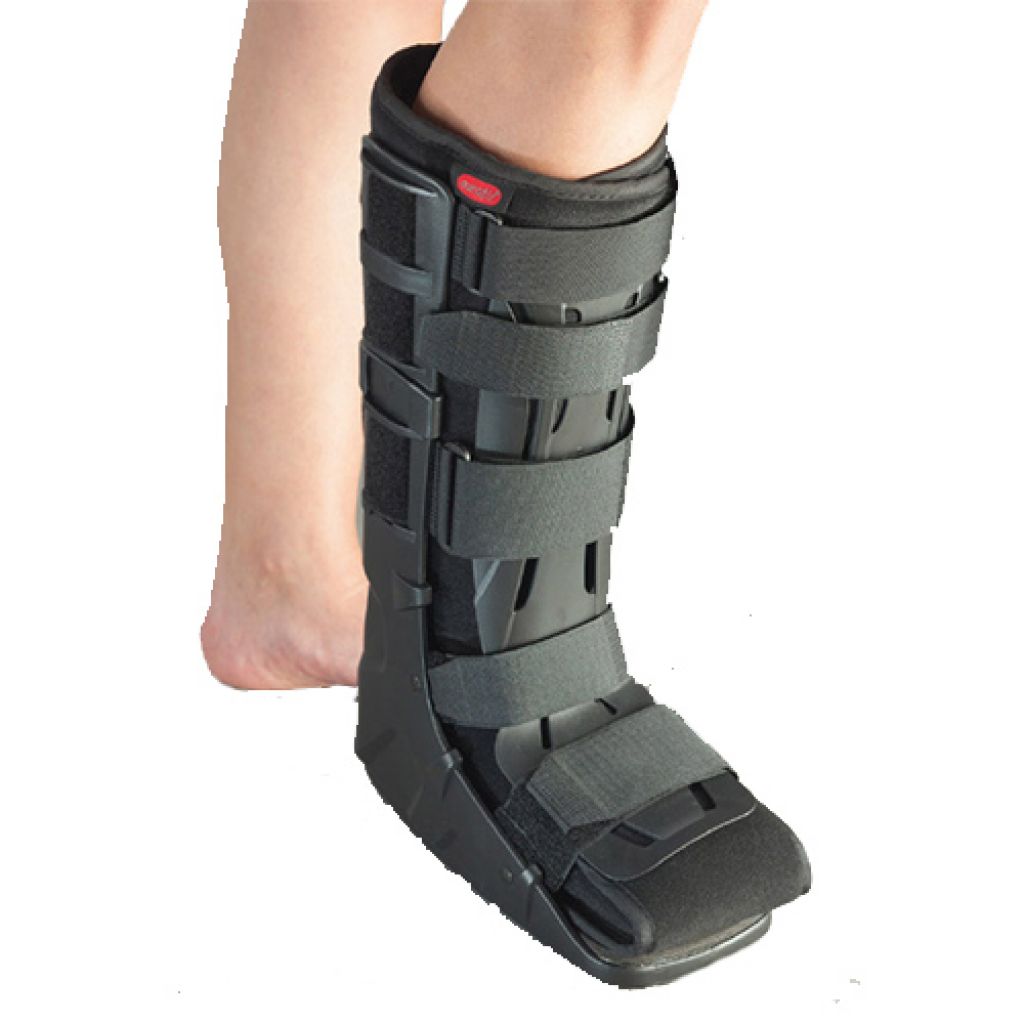
К пяточной кости крепится самое мощное сухожилие. Под тягой трехглавой мышцы голени чаще всего происходит вторичное смещение отломков. Для расслабления мышцы и стабилизации отломков стопу фиксируют в положении подошвенного сгибания. Наиболее разумный вариант – жесткий регулируемый ортез. Переменный угол сгибания позволяет динамично подстраиваться под восстановительные процессы и реабилитацию, активно контролировать степень напряжения ахиллова сухожилия и положение пяточной кости.
Прочность и конструкция ортезов предусматривают возможность активного передвижения (по рекомендации врача), проведения гигиены кожи и перевязок, периодического снятия и фиксации. Большой выбор типов и размеров ортезов позволяют выбрать наиболее подходящий, легкий, эффективный и удобный вариант для любого клиента.
Эдуард Свитич, врач ортопед-травматолог
Источник
Перелом таранной кости относят к редким видам травмы, так как она надежно защищена благодаря своему расположению между берцовой, малоберцовой и пяточной костями, не соединена с мышечными тканями. Повреждение приводит к ограничению подвижности стопы и временной потере работоспособности.
Характерные симптомы травмы
При патологии развивается такая клиническая картина:
- На участках голеностопного сустава и внутренней лодыжки отекает кожа.
- Проявляется гематома.
- Стопа подвернута внутрь, пятка приподнята.
- Человек жалуется на болезненность в направлении суставной щели. Наиболее сильно выражен признак при травмировании заднего отростка. Если повреждению подверглось тело кости, страдает область ахиллова сухожилия.
- Перелом со смещением отломков приводит к выраженной деформации ступни.
- Становятся невозможными активные движения стопы, даже при пассивных возникает острая боль.
На проблему указывает и патогномоничный признак: болезненность проявляется при сгибании большого пальца, так как на сухожилии его сгибателя и подвешена таранная кость.
Первая помощь
При первом подозрении на травму необходимо вызвать неотложку. До приезда врача желательно облегчить состояние пострадавшего:
- Снять с травмированной конечности обувь.
- Не допускать нагрузки на ногу.
- Дать человеку обезболивающее.
- При наличии раны обработать поверхность антисептическим раствором.
- Разрешено приложить на 10–15 минут к пораженному участку холод, например, лед или смоченную в воде ткань. Это поможет снять отечность.
Медики, приехавшие по вызову, фиксируют конечность и доставляют пациента в стационарное отделение.
Лечебные мероприятия
Для терапии перелома применяют следующие методы:
- консервативный;
- хирургический.
При закрытой травме без смещения рекомендуется прибегать к традиционной медицине. Если присутствуют осложнения, открытая рана, выполняют операцию.
Консервативное лечение
Схема терапии:
- При простом переломе накладывают гипс. Повязка охватывает участок от пальцев ступни до 1/3 голени.
- Фиксация длится 3 недели. По окончании срока проводят диагностику и при положительных результатах разрешают пациенту наступать на ногу. Привычная нагрузка возможна через 3 месяца.
При наличии смещения прибегают к иной программе:
- Вытягивают и резко сгибают ступню. Если отломки встали на место, закрепляют их положение.
- Повязку удаляют через 1 неделю, накладывают ортез.
- При необходимости жесткой фиксации пациент ходит с гипсом до полугода.
Когда выявляются множественные осколки, показана операция.
Хирургическое вмешательство
Чаще прибегают к одному из 3 способов:
- Остеосинтез. В процессе фиксируют осколки, используя спицы Киршнера, стягивающие винты или мини-пластины. Накладывают на участок стержневой аппарат, который удерживает конструкцию в необходимом положении до полного срастания.
- Открытое репозиционирование. Отломки совмещают вручную, выполняя крупный надрез, применяя пластины и винты.
- Артродез. В этом случае обломки измельчают и удаляют. Совмещают соседние кости. Минус процедуры заключается в том, что голеностопный сустав теряет подвижность.
После хирургии проводят антибактериальную терапию, назначают препараты, купирующие боль. Спустя 6 недель выполняют МРТ для оценки состояния травмированной части.
Реабилитация и восстановление
Необходимо учесть, что для полного сращивания таранной кости требуется не меньше 3–4 месяцев. Прибегают к таким процедурам:
- В первые 7 дней нога должна оставаться неподвижной, так как любая нагрузка провоцирует смещение отломков и неправильное срастание. Пострадавший может передвигаться, но только с использованием костылей.
- Как только гипсовую повязку снимут, нужно разработать ногу и восстановить работоспособность мышечных тканей. С этой целью выполняют ЛФК. Лечебная гимнастика практикуется ежедневно с постепенным увеличением нагрузки.
- Применяют массаж, с помощью которого убирают отечность, застой венозной крови, улучшают микроциркуляцию в зоне повреждения. Для усиления эффекта проводят процедуры с использованием эфирных масел.
- Обогащают рацион овощами и фруктами, белковыми компонентами. Особый упор делают на продукты, содержащие кальций. Этот минерал необходим для сращивания, кость заживает быстрее. При дефиците в организме данного компонента врачи рекомендуют БАД или фармакологический препарат.
- Для устранения отечности и боли назначают нестероидные противовоспалительные средства. Популярны специальные гели на их основе, оказывающие местное действие. Достаточно несколько раз в сутки смазывать чистую кожу.
- Проводят лечение ультразвуком, магнитотерапией, электрофорезом.
- Когда человек начинает ходить после травмы, желательно использовать ортез для облегчения нагрузки.
Программа реабилитации и ее сроки носят индивидуальный характер, зависит от возраста и тяжести перелома. Например, у пожилого человека восстановление займет больше времени. Но любому пациенту необходимо оберегать ступню от больших нагрузок до полного восстановления работоспособности сустава.
Возможные осложнения
Травмирование таранной кости может спровоцировать такие последствия:
- Повреждение сосудов, сдавливание осколками либо отекшими тканями. Развивается нарушение кровообращения.
- Неправильное срастание. В этом случае человек испытывает проблемы с ходьбой, так как происходит деформация ступни.
- Обездвиживание голеностопа. Часто провоцируется неправильным сращиванием.
- Повреждение нервных волокон. Оно становится одной из причин неподвижности либо ограниченности движений.
- Остеомиелит. Гнойно-некротический процесс. Через 2–3 месяца после травмы при отсутствии терапии возникает асептический некроз.
Данных проблем легко избежать, если при подозрении на перелом немедленно обратиться к травматологу.
В период лечения необходимо строго соблюдать все предписания врача. В противном случае не исключена неподвижность сустава. По статистике, около 30% пациентов после травмы вынуждены оформлять инвалидность.
Источник
Перелом таранной кости встречается достаточно редко, однако является серьезным повреждением.

Таранная кость располагается между малоберцовой, берцовой и пяточной костями. По размерам она меленькая, но играет важную роль. Таранная кость участвует в образовании голеностопного сустава. С ее помощью нагрузка передается с голени на остальные кости стопы. В положении стоя таранная кость несет на себе полный вес человеческого тела. В таранной кости есть три части:
- головка;
- задний отросток;
- блок.
Головка соединяется с ладьевидной костью. Блок сочленяется с двумя лодыжками, обхватывающими его как вилка. Задний отросток имеет два бугорка – латеральный и медиальный. Между ними есть сухожилие. Кровоснабжение кости осуществляется при помощи задней большеберцовой и малоберцовой артерий, а также тыльной артерии стопы.

Переломы кости обычно случаются при падении с высоты. Часто переломы не сопровождаются сильным смещением отломков. Редко происходят переломы тела кости, а также заднего отростка.
Перелом может произойти в результате резкого движения. Здесь можно выделить два основных механизма травмы:
- Форсированное тыльное сгибание и осевая нагрузка приводят к тому, что шейка таранной кости упирается в передний край большой берцовой кости. Дальнейшая ротация приводит к смешению и вывиху заднего фрагмента тела кости. В этом случае может произойти перелом медиальной лодыжки.
- Подошвенное форсированное сгибание и последующая ротация.

Перелом таранной кости
Это может сопровождаться смещением отломанного тела и его полный вывих, который сопровождается разрывом сумки и задних связок голеностопного сустава. Тело кости, вывихнутое кзади, приводит к резкому натяжению ахиллово сухожилия и давлению на кожу изнутри. Это может вызвать ишемию и некроз.
Большая часть повреждений происходит в результате ДТП. Часто перелом сопровождается повреждением поясничного отдела позвоночника. Если происходит открытый перелом, повышается риск развития инфекции.отметить, что число переломов таранной
Переломы проявляют себя характерными симптомами. В области голеностопного сустава и стопы наблюдается кровоизлияние и отечность. Это особенно выражено в области внутренней лодыжки. Отчетливо заметна подошвенное сгибание, а также приведение стопы.
Если перелом сопровождается смещением отломков, наблюдается деформация. При пальпации ощущается резкая болезненность по направлению суставной щели. Болезненность значительно выражена в том случае, если произошел перелом заднего отростка таранной кости. При вывихах тела кости человек жалуется, что у него болит область возле ахиллова сухожилия. Потерпевшему трудно совершать активные движения стопой, но даже пассивные действия причиняют боль и резко ограничены.
Патогномоничный признак – болезненность тыльного пассивного сгибания первого пальца. Это обусловлено положением сухожилия длинного сгибателя этого пальца. На нем подвешена таранная кость.
Для постановки диагноза перелом таранной кости необходимо провести обследование, которое включает в себя несколько методов.
- Рентгенография стопы. Выполняется это исследование в боковой, косой и прямой проекции, также применяется проекция Broden. Так можно получить полную картину травмы кости. Еще лучше выполнить проекцию Canale.
- Компьютерная томография. Она позволяет определить степень смещения и тактику дальнейшего лечения.
- МРТ. Этот метод позволяет диагностировать аваскулярный некроз и остеохондральное повреждение кости.

Компьютерная томография при переломе таранной кости
Сразу после эпизода травмы необходимо оказать пострадавшему первую помощь. Переломы таранной кости требуют неотложных действий. Если повреждение тела и шейки не сопровождается смещением, необходимо наложить гипсовую повязку от пальцев ног до верхней трети голени. В случае раздробленного перелома увеличивается период неподвижности до двух или трех месяцев. Весь этот период человек не должен опираться на больную конечность. После снятия гипса нагрузка увеличивается осторожно и постепенно. В этот период реабилитации необходимо соблюдать все рекомендации врача.

Гипсовая повязка при переломе таранной кости
Если перелом сопровождается смещением отломков или же произошел вывих тела кости, на первом этапе лечения перелома таранной кости делают совмещение отломков, но без хирургического вмешательства.
При переломовывихах могут произойти острые нарушения кровообращения, сильное сдавление мягких тканей, окружающих кость и их повреждение отломками. В такой ситуации показано срочное хирургическое вмешательство для восстановления анатомической локализации отломков.
Не все переломы можно репонировать закрытым путем. Если после нескольких попыток не получилось сопоставить отломки, делают открытую репозицию и фиксируют отломки спицами Киршнера или винтами. Если разрушена суставная поверхность блока кости, в конце операции делают артродез голеностопного сустава. В некоторых случаях приходится удалять кость. Обычно это происходит при обширном ее разрушении.

Фиксация перелома таранной кости винтами
При тяжелых переломах используют компрессионно-дистракционный остеосинтез. Важное внимание уделяется лечению аппаратами наружной чрескожной фиксации, если в области повреждения есть раны и инфицирование.
К осложнениям перелома таранной кости относятся несращение перелома, асептический некроз тела кости, вторичный остеоартроз, нагноение в зоне операции. Подобные последствия возникают вследствие повреждения сосудов при переломе и нарушения кровоснабжения таранной кости.

Источник
П. Никитин, Центр спортивной травматологии НУФВСУ Киев, Украина
Переломы таранной кости – это редкая и в тоже время очень интересная патология. За время моей работы мне довелось выполнить 52 операции по поводу травмы таранной кости.
Давайте вспомним анатомию таранной кости (рис. 1). Купол таранной кости расширяется кпереди, за счёт чего происходит наружная ротация стопы при движениях в голеностопном суставе. 60-70% таранной кости покрыто хрящом, к ней не прикрепляется ни одного сухожилия, эта кость не имеет мышечного футляра.
Таранная кость принимает участие в образовании трёх суставов: голеностопного, подтаранного и таранно-ладьевидного.
Вопреки расхожему мнению, таранная кость имеет достаточно хорошее кровоснабжение (рис. 2), которое осуществляется:
• Задней большеберцовой артерией, которая отдаёт артерию тарзального канала, веточку глубокой порции дельтовидной связки
• Передней большеберцовой артерией, отдающей внутри и внекостные анастомозы
• Малоберцовой артерией, отдающей артерию тарзального синуса, которая анастомозирует с артерией тарзального канала.
Эпидемиология.
Переломы таранной кости составляют:
• >1% от всех переломов костей скелета
• 5% от всех переломов костей стопы
• 15-20% открытых переломов
Переломы шейки таранной кости в 64% случаев сочетаются с другими переломами (медиальной лодыжки 19-28%; пяточной кости 10%; других костей стопы) или разрывом межберцового синдесмоза.
На сегодняшний день травмы таранной кости чаще всего встречаются у мотоциклистов в результате ДТП, при падении с высоты или во время занятий спортом.
Возможны два основных механизма травмы:
- За счёт осевой нагрузки и форсированного тыльного сгибания происходит упор шейки таранной кости в передний край большеберцовой кости, дальнейшая ротация приводит к вывихиванию и смещению заднего фрагмента тела таранной кости, при этом может быть также перелом медиальной лодыжки (рис 3, 4).
- Форсированное подошвенное сгибание с последующей ротации.
Для постановки правильного диагноза необходимо выполнить:
• Рентгенографию стопы в прямой и боковой проекции, косые проекции, проекции Broden (рис. 5). Рентгенограммы, выполненные в этих проекциях, дают практически полную картину травмы таранной кости.
• Однако наибольшую информацию о степени смещения даёт проекция Canale (15° внутренней ротации стопы, под углом 75° делается снимок, рис. 6). На снимке хорошо визуализируется шейка и латеральный отросток таранной кости (рис. 7).
• Все внутрисуставные повреждения нуждаются в компьютерной томографии, чтобы выбрать правильную тактику лечения, определить степень смещения и необходимость внутренней фиксации. На представленных КТ-граммах (рис. 8) определяется перелом латерального отростка, тела, головки таранной кости, перелом тела таранной и переднего края большеберцовой костей, а также перелом медиальной стенки таранной кости.
• МРТ используется в основном для диагностики аваскулярного некроза, а также в редких случаях (в основном у артроскопических хирургов) для диагностики остеохондральных повреждений купола таранной кости.
Классификация повреждений таранной кости
• А. Переломы шейки таранной кости
• B. Переломы тела таранной кости
• C. Переломы головки таранной кости
• D. Вывих в подтаранном суставе
• E. Изолированный полный вывих таранной кости
Наиболее удачной классификацией переломов шейки таранной кости является классификация Hawkins-Canale (рис. 9):
• Тип 1 – без смещения (рис. 10)
• Тип 2 – со смещением и подвывихом в подтаранном суставе (рис. 11)
• Тип 3 – с вывихом тела тарана в голеностопном суставе (рис. 12)
• Тип 4 – (добавлен Canale), это Тип 3 с вывихом в таранно-ладьевидном суставе (рис. 13).
Переломы тела составляют порядка 20% всех повреждений таранной кости и подразделяются на:
• I – Остеохондральные переломы блока встречаются достаточно редко (1%) и являются уделом артроскопических хирургов (рис. 14)
• II – Фронтальные, Сагиттальные, Горизонтальные (рис. 15)
• III – Заднего отростка характерны для футболистов (рис. 16)
• IV – Латерального отростка чаще бывает у подростков, катающихся на скейте (рис. 17)
• V – Раздробленные (рис. 18)
Вывихи:
• Подтаранные вывихи (рис. 19 а, б) составляют 1% от всех вывихов костей скелета и подразделяются на:
– латеральные, встречающиеся значительно реже (1: 6) в связи с тем, что латерально стопу удерживает мощная дельтовидная связка;
– медиальные, встречающиеся чаще (6:1)
• Тотальный (изолированный) вывих таранной кости (рис. 20 а-г) – крайне редкая ситуация.
Анатомическая классификация кроме характеристики тяжести повреждения таранной кости является также прогностической (даёт представление о вероятности развития аваскулярного некроза, таб. 1).
Показания к оперативному лечению травм таранной кости следующие:
• Переломы шейки таранной кости. Существует мнение, что при отсутствии смещения можно выполнять остеосинтез и вести такого пациента без иммобилизации гипсовой повязкой. Считаю, что это утверждение спорное.
• Переломы со смещением (более 1 мм)
• Невправимые вывихи
• Все переломо-вывихи
• Открытые повреждения
• Закрытые переломы с риском повреждения мягких тканей изнутри
• Угроза развития компартмент-синдрома.
Целью оперативного лечения является восстановление анатомии и кровоснабжения таранной кости, осевых взаимоотношений и нормальной функции стопы.
В какие сроки нужно оперировать больных с данной патологией?
Изолированные повреждения (переломо-вывихи) – чем раньше, тем лучше! Попытка закрытого вправления вывиха обычно не удаётся – вы можете в лучшем случае только улучшить соотношение отломков. Эта ситуация требует ургентного вмешательства. Завтра может быть уже поздно, потому что начнётся повреждение мягких тканей, компартмент-синдром, появятся пузыри и оперативное вмешательство придётся отложить на длительное время.
У больных с политравмой необходим DamageControlOrthopaedics (DCO)! При невозможности экстренного оперативного вмешательства в полном объёме, производят ургентное вправление вывихов или грубых смещений с использованием дистрактора или простейших аппаратов внешней фиксации для стабилизации отломков. Внутренняя фиксация производится после стабилизации общего состояния больного.
Выбор оперативного доступа зависит от типа перелома и состояния мягких тканей.
Используют следующие виды доступов:
• Передне-наружный (рис. 24). На рисунке 25 приведен ещё один вариант переднее-наружного доступа, который описан во многих серьёзных ортопедических руководствах, но травматичность этого доступа, повреждение веточки малоберцового нерва, сосудов не позволяет рекомендовать его для широкого использования в практической деятельности.
• Передне-внутренний (рис. 21 – 23) или задне-внутренний (с остеотомией малоберцовой кости или без)
• Задний
• Комбинированный (комбинация из вышеперечисленных доступов).
Практически все специалисты, занимающиеся травмами таранной кости не используют какого-то одного доступа, а пользуются комбинацией доступа.
Варианты фиксации отломков:
• Стягивающие (канюлированные) винты 2,7-4,5 мм – оптимальный вариант (рис. 26). Если для провизорной фиксации используются спицы, то с помощью рентгенологического контроля можно проверить правильность проведения спиц и. И потом, выбрав направление проведения винтов, выполнить фиксацию отломков канюлированными винтами по спицам (рис. 27).
• Мини-пластины 2,4 мм с мини-винтами в случаях, когда канюлированных винтов достаточно для фиксации перелома (рис. 28, 29). Использование мини-пластин с мини-винтами возможно и реально в наших условиях. Эти пластины должны располагаться вне зоны хрящевой ткани и сосудов, питающих таранную кость.
Хирургическая тактика базируется на следующих положениях:
• Ранний (до 8 часов после травмы) остеосинтез
• Выполнение оперативного вмешательства из двух доступов с сохранением между разрезами моста, шириной не менее 7 см
• Использование дистрактора для хорошей визуализации перелома
• Визуализация подтаранного сустава в сложных случаях или при многооскальчатых переломах
• Недопущение варуса тарана
• Вначале производится репозиция со стороны натяжения (это обычно латерально-подошвенная сторона)
• Использование мини-пластин вне хрящевых поверхностей
• Погружение головок винтов ниже уровня хряща.
Клинические примеры.
1. Остеосинтеза при переломе латерального отростка таранной кости (рис. 30). Перелом получен в результате низкоэнергетической травмы. Была выполнена отсроченная операция, фиксация перелома двумя мини-винтами (рис. 30).
3. Переломы шейки/тела/головки таранной кости с вывихом в подтаранном суставе Hawkins IV (рис. 32).
4. Оскольчатый перелом шейки таранной кости (рис. 33). Была выполнена открытая репозиция отломков из двух доступов. Во время отсроченной операции выполнен металлоостеосинтез мини-пластиной и винтами, костная аутопластика (рис. 34).
5. Вывих таранной кости. Произведено открытое вправление, в ургентном порядке выполнен выполнен подтаранный артродез с фиксацией аппаратом внешней фиксации (рис. 35).
У 49% больных мы наблюдали рентгенологически подтвержденный аваскулярный (асептический) некроз.
Рентгенологические признаки асептического некроза – коллапс купола таранной кости и артрозные изменения в суставе (рис. 36).
Признак Хавкинса (рис. 37) свидетельствует об идущей реваскуляризации таранной кости. В этом случае имеется возможность нормального сращения и неполучения аваскулярного некроза.
Через 6-8 недель необходимо сделать МРТ для диагностики аваскулярного некроза таранной кости – это тот критический срок, когда можно что-то сказать о развитии асептического некроза (рис. 38).
Аваскулярный (асептический) остеонекроз в 63% случаев сопровождается коллапсом купола таранной кости. Таким образом даже при развитии аваскулярного остеонекроза, функция конечности часто сохранена, а выраженность проблем пациента и отдалённые результаты лечения зависят от качества сопоставления перелома и степени выраженности артрозных изменений в голеностопном и подтаранном суставах.
Послеоперационное лечение базируется на двух постулатах: ранние движения в суставе (после 7 дней иммобилизации) и поздняя нагрузка (не ранее 3-хмесяцев!!!) на конечность.
В литератуте имеются следующие данные о результатах лечения переломов таранной кости:
- Sanders DW et al (2004) J OrthopTrauma.
Авторы анализировали результаты лечения 70 пациентов с переломами шейки таранной кости со смещением на протяжении 10 лет. 26 пациентам (37%) требовалось повторное хирургическое лечение, причём необходимость в повторном лечении увеличивается со временем. Отличная функция конечности сохраняется в случае отсутствия осложнений. Плохие результаты связаны с подтаранным артрозом и неправильным сращением кости. Аваскулярный некроз, по данным авторов, наблюдался достаточно редко (9%).
Это результаты американских авторов, где скорость выполнения операций достаточно велика.
В Украине частота развития асептического некроза у больных с травмами таранной кости значительно выше. Почему? Если спросить у наших докторов о сроках выполнения таких операций, то практически ни в одном случае эта операция не будет выполнена в первые 6 часов после травмы. Я общался с травматологом, который работает в большом ургентном госпитале в Любляне, он выезжает на все случаи травмы таранной кости в Словении и выполняет все операции до 6 часов после травмы. В результате количество осложнений, связанных с аваскулярным некрозом при лечении таких больных уменьшилось в 8 раз.
- Lindvall E et al (2004) J Bone Joint Surg Am.
Наблюдал 26 изолированных перелома шейки и тела таранной кости со смещением на протяжении 4 лет. Сращение перелома наблюдалось в 88% случаев. Все закрытые переломы срослись. Подтаранный артроз наблюдался практически у всех пациентов. Aваскулярный некроз отмечен в 50% случаев (в 86% – при открытых переломах). Автор сделал вывод о том, что отсрочка операции не отразилась на отдаленных результатах лечения, артрозы более часты чем асептические некрозы, основные проблемы создают открытые переломы.
По моему мнению, сравнивать данные этого автора с предыдущим сложно, поскольку количество наблюдений не большое. Однако такое мнение существует и о нём важно знать.
Мы считаем, что прогноз и отдаленные результаты зависят от
• Степени нарушения кровоснабжения
• Сроков выполнения операции
• Травматичности доступов
• Качества репозиции
• Осторожной реабилитации.
Асептический некроз у таких больных возникает достаточно часто, но не всегда, причём артроз более негативен чем асептический некроз.
Таким образом можно сформулировать следующие рекомендации:
• Большинство переломов таранной кости требует оперативного лечения
• Ургентное вправление вывихов или грубых смещений обязательно
• При оперативном лечении используйте комбинированные доступы
• Выполняйте анатомическую репозицию и стабильную фиксацию
• Ранние движения и поздняя нагрузка (после сращения) определяет качество лечения.
Источник
