Описание рентгеновских снимков зубов при переломе корня
Горизонтальные переломы корней являются нераспространёнными типами переломов, составляя 0,5-7% от количества всех поражений постоянных зубов. Зубы с присутствующими горизонтальными переломами также характеризуются подвижностью, определенной степенью экструзии и смещением корональной части в зависимости от сложности и локализации патологии. При постановке такого диагноза следует всегда проводить рентгенологическую диагностику. Но при этом следует помнить, что если центральный луч не спозиционирован непосредственно через область ближнего фрагмента, то линию перелома верифицировать достаточно сложно.

Для решения подобной задачи было предложено использовать специальные радиографы с увеличенным или уменьшенным углом съемки в 15 градусов, но в последнее время все чаще методом выбора становится конусно-лучевая компьютерная томография, поскольку таковая обеспечивает наибольшую точность при идентификации травм зубочелюстного аппарата. Основные преимущества КЛКТ состоят в возможности трехмерной визуализации анатомических структур для уточнения местоположения, протяженности и направления линии дефекта, исключая при этом влияние рентгенологического эффекта суммации. Вместе с тем, по сравнению с планиметрическими методами диагностики, КЛКТ является менее доступным, более дорогостоящим и таковым, который характеризуется повышенной рентгенологической нагрузкой. Для формулировки некого прогноза при наличии горизонтального перелома корня следует учитывать топографию такового, а также особенности процесса его заживления. Предварительно проведенные исследования указывают на то, что для такой цели чаще всего используется метод прицельной рентгенографии. Исследования же, которые бы позволили провести оценку и прогноз горизонтального перелома зуба в перспективе, используя для этого метод КЛКТ, вообще отсутствуют.
В данной статье представлен анализ клинической и рентгенологической оценки горизонтального перелома зуба с использованием планиметричных и КЛКТ методов исследования в ходе двухлетнего наблюдения за пораженным центральным резцом верхней челюсти справа, лечение которого проводилось с использованием минерал триоксид агрегата (МТА).
Клинический случай
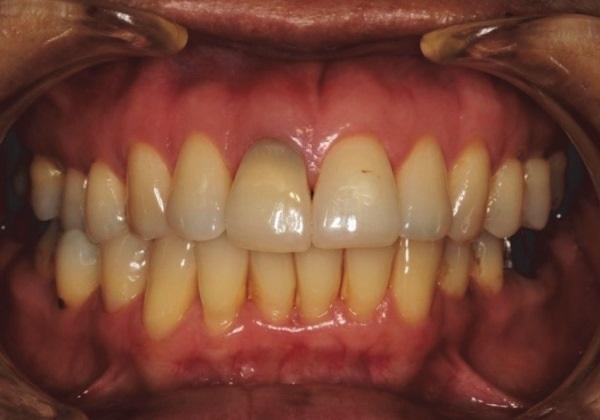
48-летняя женщина обратилась за стоматологической помощью на факультет стоматологии Чиангмайского университета в марте 2012 года с главной жалобой на спонтанную боль и подвижность в области 11 зуба. Симптомы возникли после аварии, произошедшей четыре месяца назад. У пациентки был диагностирован горизонтальный перелом корня и некроз пульпы с развитием симптоматического апикального периодонтита. В качестве первичного лечения пациентке была проведена инструментальная очистка коронального сломанного фрагмента, после чего в область перелома внесли гидроксид кальция без шинирования проблемного зуба. Было запланировано провести окончательное эндодонтическое лечение через два месяца. До начала этого этапа лечения была получена клиническая фотография зуба (фото 1 (а)), а также его периапикальная рентгенограмма (фото 1 (b)). В качестве внутриканального материала для коронального фрагмента использовали пасту на основе гидроксида кальция Vitapex (Neo Dental Chemicals). В области апикального фрагмента зуба никакого лечения не проводили.
Фото 1
(а) Клиническая фотография зуба до лечения (июнь 2012 г.): наличие дисколорации и незначительной экструзии.
(b) Рентгенограмма проблемного зуба до лечения (июнь 2012 г.): визуализация области перелома в области средней трети корня. С мезиальной стороны зуба верифицировано нарушение целостности твердой костной оболочки с формированием рентгенвизуализированной области поражения.
(c) Периапикальная рентгенограмма через год после пломбирования препаратом Vitapex (июнь 2013 г.): восстановление непрерывности твердой костной оболочки с обеих сторон перелома, апикальный фрагмент зуба – без каких-либо признаков поражения.
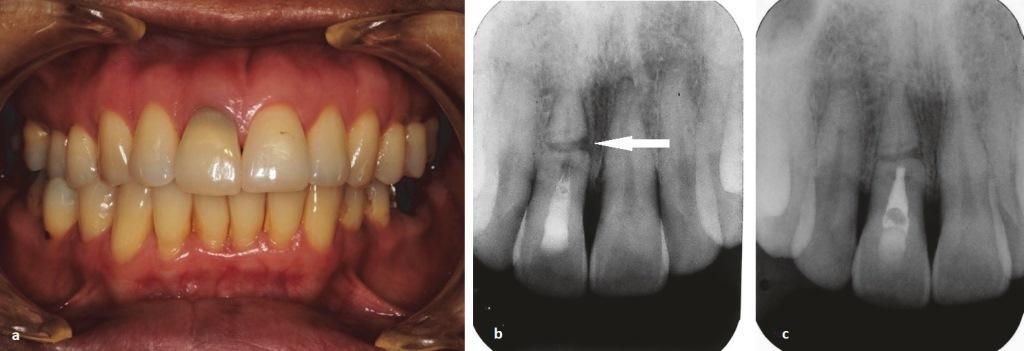
Через год после применения гидроксида кальция зуб не демонстрировал никаких симптомов. На периапикальной рентгенограмме было обнаружено восстановление целостности костных структур с обеих сторон перелома, в области же апикального фрагмента не было обнаружено никаких патологических признаков (фото 1 (с)). После этого провели обтурацию эндодонтического пространства коронального фрагмента посредством МТА, после чего провели контроль при помощи цифровой периапикальной рентгенографии (фото 2 (a)). Через месяц провели процедуру интракоронкового отбеливания с использованием пербората натрия как основного химически-действующего агента и стеклоиономерного цемента (GC Fuji IX GP, GC) для изоляции окружающих тканей в области шейки. После трех циклов отбеливания цвет зуба оказался немного ярче по сравнению с соседними зубами (фото 3 (а)). В конце проводили восстановление полости доступа посредством фотополимерного композита (Fitek Z350 XT, 3M).
Фото 2: Цифровые периапикальные рентгенограммы.
(a) Рентгенограмма сразу после обтурации MTA коронального корневого фрагмента (июнь 2013 г.) демонстрирует выведение МТА приблизительно на 0,5 мм в апикальной области данного фрагмента зуба; линия разлома визуализируется на уровне пришеечной части корня.
(b) Рентгенограмма, полученная через год после обтурации МТА (июнь 2014 г.): проникновение костной ткани в область диастазов мезиального и дистального фрагментов корня без инвазии в области центральной части перелома (помечено звездочками). В области апикального фрагмента корня визуализируется четкая костная пластинка без каких-либо признаков нарушения.
((c) и (d)). Рентгенограммы, полученные через два года после обтурации MTA (июнь 2015 года): полна стабилизация кости в области перелома. Визуализируется рентгенпрозрачная линия около дистальной части корня (стрелка).
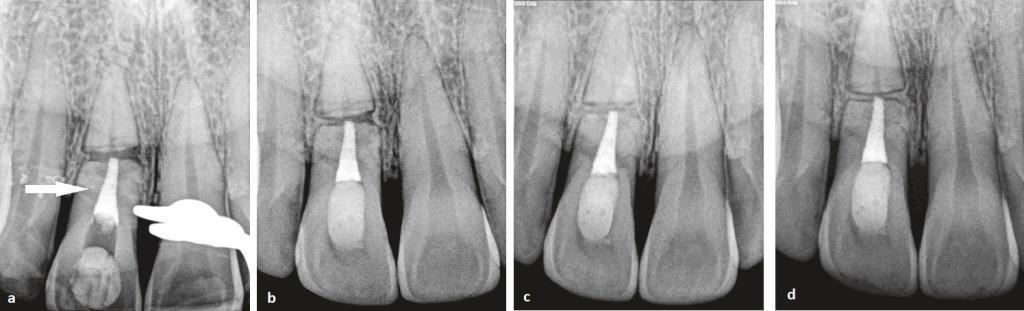
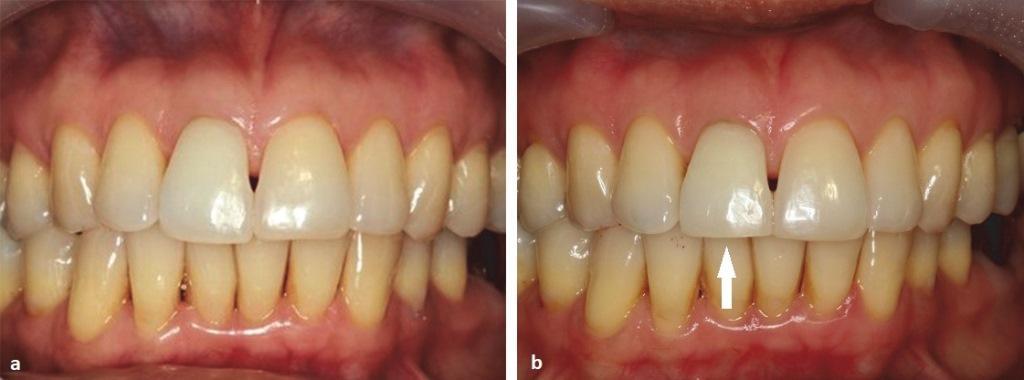
Фото 3
(a) Фотография получена через 3 цикла отбеливания зуба (июль 2013 г.): 11 зуб более яркий, чем соседние.
(b) Режущий край 11 зуба был слегка уменьшен, чтобы минимизировать нагрузку (стрелка) (июнь 2015 г.). Цвет зуба после обтурации МТА практически не изменился.
Через год после обтурации MTA зуб не демонстрировал никаких симптомов, а пациентка была довольна достигнутым оттенком. На прицельных рентгенограммах (фото 2 (b)) было обнаружено проникновение костной ткани в диастазы между фрагментами зуба, которая, однако не достигла инвазии до центральной части. В области апикального фрагмента никаких признаков нарушения костной ткани не отмечалось. В ходе двухлетнего наблюдения (июнь 2015 г.) были сделаны две периапикальные рентгенограммы: одна по методике параллельных лучей (фото 2 (с)), а другая с уменьшением вертикального наклона рентгеновского луча (фото 2 (d)). Обе периапикальные рентгенограммы продемонстрировали признаки заживления в области диастазов. Четкая рентгеноконтрастная линия между корональным и апикальным фрагментами помогла определить, что оба фрагмента зуба окружены своими собственными костными границами с четко контурированной костной пластинкой. Исходя из этих данных, результат лечения можно было категоризировать как «заживление путем интерпозиции костной и соединительной тканей», согласно классификации, предложенной Andreasen и Hjörting-Hansen. Однако в области дистальной стенки зуба в пришеечной области была идентифицирована другая рентгенпрозрачная линия (фото 2 (c) и 2 (d)). Можно было предположить наличие дополнительного пришеечного перелома зуба, однако никаких клинических признаков не сопутствовало постановке данного диагноза.
Чтобы исключить наличие дополнительного перелома пациенту было назначено КЛКТ-исследование (Orthophos XG 3D, Sirona). На сагиттальном срезе (фото 4 (а)) было подтверждено наличие перелома с вестибулярной стороны корня в области шейки зуба. Была верифицирована полная линия перелома, проходящая наклонно от средней трети корня с вестибулярной стороны до пришеечной части корня с небной стороны. При этом на КЛКТ срезах не было подтверждено никаких признаков интерпозиции костной ткани между диастазами фрагментов, однако вместе с тем не было обнаружено и никаких нарушений в области апикального фрагмента корня. Корональный срез КЛКТ (фото 4 (b)) подтвердил наличие горизонтального перелома в средней трети корня без инвазии в области перелома структуры костной ткани. По данным КЛКТ можно было предположить, что зазор между фрагментами зуба был заполнен соединительной тканью.
Фото 4: Результаты КЛКТ (июнь 2015 г.).
(а) Сагиттальный срез 11 зуба обнаружил наличие перелома в пришеечной области с вестибулярной стороны (обозначено скобками). Также была верифицирована полная линия перелома, проходящая наклонно от средней трети корня с вестибулярной стороны до пришеечной части корня с небной стороны (стрелки).
(b) Корональный срез КЛКТ обнаружил наличие линии горизонтального перелома без интерпозиции в нее костных тканей (стрелка).
Учитывая наличие дополнительного перелома с вестибулярной стороны в пришеечной части, врачу пришлось несколько редуцировать область режущего края 11 зуба для минимизации уровня прилагаемой на него нагрузки. Цвет зуба при этом в ходе годового наблюдения оставался полностью стабильным (фото 3 (b)). От пациента также было получено письменное информированное согласие на публикацию данного клинического случая в качестве статьи.
Обсуждение
Исследование Bornstein и коллег было посвящено сравнению эффективности использования методов КЛКТ и внутриротовых рентгенограмм для оценки локализации различных объектов. Авторы обнаружили, что местоположение переломов, как и углы их прохождения в структуре зуба по данным двух вышеупомянутых методов значительно отличались. По данным внутриротовых рентгенограмм наиболее частой локализацией переломов зуба являлась средняя треть корня (63,6%). С помощью КЛКТ удалось уточнить, что 70,45% таких переломов случаются с вестибулярной стороны, и 29,55% с небной. Исходя из этого, можно сделать вывод, что поперечные переломы срединной части корня, зарегистрированные на периапикальных рентгенограммах, на самом деле являются наклонными, а не полностью горизонтальными, которые начинаются со срединной части корня с вестибулярной стороны и заканчиваются в пришеечной области с небной. Аналогичная ситуация была обнаружена и в данном клиническом случае, таким образом, результаты нашего исследования согласуются с данными Bornstein и коллег.
Расположение области перелома является важным фактором, влияющим на прогноз и долгосрочную выживаемость травмированного зуба. В исследовании, проведенном Andreasen и соавторами, было обнаружено, что 10-летняя выживаемость зубов при горизонтальном переломе корня на апикальной трети составила 89%, в средней трети корня – 78%, а в пришеечной области – 67%, строго в пришеечной трети корня – 33%. Предполагается, что 10-летняя выживаемость 11 зуба в данном клиническом случае, основываясь на данных КЛКТ, будет составлять от 33% до 67%, что меньше прогноза, который может быть сделан по результатам внутриротовой рентгенографии.
Согласно результатам анализа обычных рентгенограмм, чаще всего заживление переломов состоит в интерпозиции соединительной ткани между фрагментами зуба с дальнейшей кальцификацией данной области и прорастанием грануляционной ткани, в то время как инвазия костных структур является наиболее редким механизмом восстановления области дефекта. Andreasen и коллеги обнаружили, что при интерпозиции между фрагментами соединительной ткани показатель выживаемости зубов уменьшается, в то время как достаточная кальцификация области дефекта способствует стабилизации фрагментов, независимо от положения перелома. В описанном клиническом случае КЛКТ и рентгенограммы продемонстрировали абсолютно разные типы заживления дефекта. Интерпозиция костной ткани, которая визуализировалась на прицельных снимках, учитывая возраст пациента, была достаточно необычной, в то время как замещение дефекта соединительной тканью, что было подтверждено на КЛКТ, являлось более естественным. Учитывая данный факт, логично, что прогноз зуба по данным КЛКТ и прицельных рентгенограмм отличался, и не в лучшую сторону. С другой стороны, даже наличие дополнительного перелома и интерпозиции соединительной ткани между фрагментами не провоцировало развития никаких ухудшающих клинических симптомов, которые могли бы скомпрометировать результат лечения в ходе двухгодового наблюдения.
Как правило, проводить эндодонтическое вмешательство сразу же после горизонтального перелома корня не рекомендуется. Данную процедуру следует выполнять при подтверждении факта некроза пульпы, который развивается в 20-40% таких клинических случаев. При этом апикальный фрагмент корня остается витальным и живет, грубо говоря, «своей привычной жизнью». Учитывая данные факты, лечение следует проводить только в корональном фрагменте. Использование МТА аргументивароно коротким размером коронального фрагмента и потребностью в достаточной герметизации. Недавно проведенное ретроспективное исследование установило, что использование МТА при горизонтальных переломах корня характеризуется трехлетней эффективностью в 89,5%. При этом чаще всего апикальный фрагмент остается беспроблемным, не демонстрируя ни эндодонтических, ни вторичных воспалительных осложнений. При использовании с той же целью гидроксида кальция было обнаружено факты ослабевания структуры радикулярного дентина. В систематическом обзоре Yassen и Platt был сделан вывод о том, что воздействие гидроксида кальция в течение пяти или более недель может негативно повлиять на механические свойства дентина корня. В принципе, данным фактом можно объяснить причину развития дополнительного перелома с вестибулярной стороны зуба в пришеечной области. May и коллеги предложили использовать КЛКТ для диагностики переломов корня, когда данные, полученные при использовании прицельных рентгенограмм, являются недостаточно убедительными, и в случаях горизонтальных переломов, идентифицированных на обычных рентген-снимках (для оценки наклона перелома). У нашего пациента КЛКТ было использовано в связи с подозрением на наличие нового перелома. Учитывая данные, полученные после КЛКТ диагностики, пациенту была проведена окклюзионная коррекция для профилактики потенциальных осложнений, предоставлены рекомендации относительно необходимости поддержания определенного уровня гигиены и обеспечения периодического мониторинга.
Выводы
Локализация и особенности заживления горизонтальных переломов корней по данным прицельных рентгенограмм и КЛКТ могут отличаться.
Лечение только некротически пораженного корневого фрагмента путем обтурации MTA демонстрирует благоприятный исход.
Долгосрочное лечение корневого канала гидроксидом кальция в зубах с горизонтальным переломом корня может спровоцировать развитие дополнительных переломов в структуре зуба.
Источник
Рогацкин Д. В.
Врач-рентгенолог ООО «Ортос» (Смоленск)
До недавнего времени лучевая диагностика в стоматологии рассматривалась как дополнительный метод обследования, то есть необязательный, без которого в принципе можно провести полноценное лечение. Однако в XXI веке ситуация кардинально изменилась, появились новые технологии, новые специальности и новые требования к обследованию и лечению пациентов. В настоящее время ни один цивилизованный стоматологический прием не обходится без детального радиодиагностического обследования пациента, и можно утверждать, что лучевая диагностика в стоматологии сейчас является одним из основных и наиболее востребованных методов исследования.
Главное отличие цифровой радиографии (радиовизиографии) от традиционной заключается в том, что в данном случае вместо пленки приемником изображения является сенсор, воспринимающий излучение и передающий информацию на компьютер. Оборудование, необходимое для радиовизиографии, последовательно состоит из источника излучения, устройства для считывания информации, устройства для оцифровывания информации и устройства для воспроизведения и обработки изображения.
В качестве источника излучения используются современные малодозовые генераторы с минимальным значением таймера, рассчитанные на работу в составе визиографического комплекса. Собственно визиограф состоит из сенсора, представляющего собой датчик на основе CCD- или CIMOS-матрицы, аналогово-цифрового преобразователя и компьютерной программы, предназначенной для оптимизации и хранения снимков.
Исходные цифровые снимки на первый взгляд могут несколько отличаться от привычных пленочных, поэтому нуждаются в обработке с использованием опций программного обеспечения. Наиболее качественным является тот снимок, который по визуальному восприятию наиболее близок к аналоговому, поэтому, даже несмотря на самые высокие технические характеристики визиографа, качество конечного изображения во многом зависит от возможностей программы и умения специалиста с ней работать.
Популярные методы лучевой диагностики
На сегодняшний день самым распространенным и востребованным в амбулаторной практике методом лучевого исследования является интраоральная радиография зубов, или внутриротовой снимок зуба. Иногда внутриротовые снимки зубов называют прицельными, что неправильно. Прицельным называется снимок, выполненный вне стандартной укладки, а стандартизированные исследования именуются соответственно методу позиционирования.
На терапевтическом приеме в процессе эндодонтического лечения должно быть сделано не менее трех внутриротовых снимков каждого исследуемого зуба:
- диагностический снимок необходим для оценки состояния тканей периодонта на момент обследования, постановки диагноза, определения количества и формы корней, направления каналов, выбора тактики лечения.
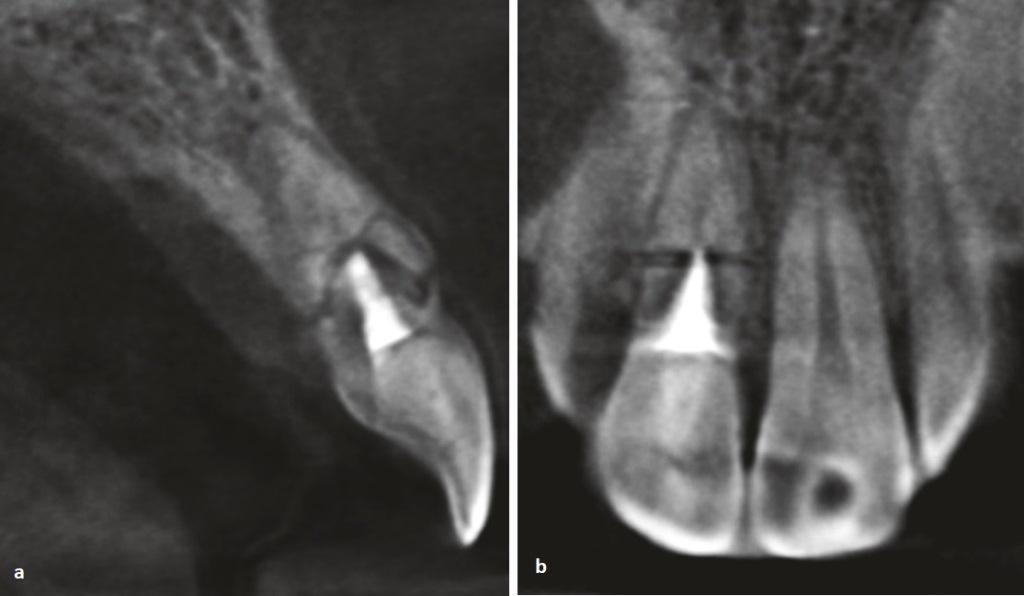
- измерительный снимок — снимок зуба на этапе лечения с введенными в каналы эндодонтическими инструментами с фиксированной стоппером длиной рабочей части или верификаторами после инструментальной обработки каналов. Если ортогональная проекция выполнена корректно, при условии точной калибровки программы визиографа и отсутствии проекционного искажения для резцов и премоляров некоторые измерения могут быть проведены по диагностической радиограмме. Для многокорневых зубов предпочтительно измерение длины каналов с помощью эндодонтических инструментов (рис. 1), апекслокатора или по трехмерному снимку.
- контрольный снимок делается непосредственно после окончания эндодонтического лечения с целью определить, насколько качественно запломбированы корневые каналы, а также через определенное заданное время, дабы удостовериться в отсутствии или выявить наличие осложнений (рис. 2). При исследовании многокорневых зубов и в случаях, когда имеется дополнительный канал, на снимке, выполненном с орторадиальным направлением луча (прямая проекция), корневые каналы часто накладываются друг на друга, что значительно затрудняет диагностику и может привести к ошибке в процессе лечения. Для получения раздельного изображения корневых каналов используется радиография с косым (эксцентрическим) направлением центрального луча (рис. 1). Применительно к каждому конкретному случаю выбирается мезиальный или дистальный наклон (ангуляция) тубуса в горизонтальной плоскости (подробнее см.: Рогацкин Д. В., Гинали Н. В. Искусство рентгенографии зубов, 2007).
В идеале максимум информации о топографии корней и состоянии тканей периодонта может быть получен при проведении полипозиционной радиографии. В данном случае с диагностической целью делается три снимка — один в прямой, с орторадиальным направлением луча, и два в косой проекции — с дистально-эксцентрическим (рис. 1) и мезиально-эксцентрическим направлением луча (соответственно, прямая, задняя косая и передняя косая проекции).
Важнейшими аспектами успешной внутриротовой радиографии являются стандартизация и последовательная коррекция манипуляций. Под стандартизацией манипуляций подразумевается способность специалиста, проводящего лучевое исследование, выбрать оптимальный для каждого случая метод и сделать серию идентичных снимков вне зависимости от положения, состояния пациента и времени, отделяющего одно исследование от другого. То есть, если диагностический или измерительный снимок признан качественным, каждый последующий уточняющий и контрольный должны быть сделаны с теми же пространственными и техническими установками и каждое последующее изображение должно быть идентично предыдущему (рис. 1, 2).
Описание внутриротовых снимков
Во всем мире производством и описанием внутриротовых снимков зубов занимаются непосредственно сами врачи-стоматологи, поэтому каждый квалифицированный специалист обязан не только владеть основами техники позиционирования, но и знать алгоритм описания интраоральной радиограммы зуба (ИРЗ, IO dental radiograf). К сожалению, практикующие врачи не всегда логично интерпретируют изображение и используют некорректные обозначения. Например, такое расхожее выражение, как «разрежение костной ткани с четкими границами», уже содержит в себе три ошибки.
Во-первых, термин «разрежение», или рарефикация (от rare — редкий), подразумевает снижение плотности ткани за счет уменьшения количества твердой составляющей (декальцинации), но без разрушения основной структуры костной ткани. В классическом варианте рарефикация — это признак или характеристика остеопороза. В процессе развития, например, радикулярной кисты, да и в любых других периапикальных процессах кость в периапексе не сохраняется, она полностью разрушается, и, таким образом, термин «разрежение» абсолютно неверно характеризует имеющийся в периапексе патологический процесс.
Во-вторых, для описания формы двухмерной фигуры на рисунке следует использовать определение «контур», а не «граница». В-третьих, квалифицированное чтение снимка состоит из трех этапов — констатации, интерпретации и заключения. Под констатацией подразумевается фактическое описание двухмерного рисунка в режиме негативного изображения, полученного при исследовании. Интерпретация — это сопоставление полученных графических данных с клиническим опытом специалиста, на основе чего делается заключение, то есть ставится радиологический диагноз. Таким образом, определение «разрежение костной ткани с четкими контурами» подразумевает констатацию визуального обнаружения очага радиопросветления (радиолюценции) с четким контуром, что клинически соответствует деструкции костной ткани при наличии апикальной гранулемы или радикулярной кисты. Точно так же некорректным, например, является использование в описании определения «периодонтальная щель», поскольку такого анатомического образования не существует. Правильное название видимой на снимке структуры, окружающей корень, — пространство периодонтальной связки (periodontal ligamentum).
Кроме того, стоматологи традиционно «видят» только зону деструкции и совершенно не обращают внимания на зону интоксикации, представленную перифокальным остеосклерозом. Данный элемент изображения, представленный зоной уплотнения костной ткани по краю деструкции, указывает на наличие хронической интоксикации и очерчивает истинную протяженность патологического очага (рис. 3). Перифокальный остеосклероз соответствует состоянию хронического абсцедирования и не встречается в случае наличия стерильных деструктивных процессов (доброкачественные опухоли, кисты различного генеза (рис. 4), апикальных гранулем вне состояния нагноения (экзацербации).
Подобных нюансов существует еще много, но если обобщить все вышесказанное и учесть определенные традиции описания снимка зуба, в качестве схемы можно рекомендовать следующие алгоритмы.
1. Пульпит.
1.1. На внутриротовом периапикальном снимке (как вариант, ИРЗ, интраоральная радиограмма зуба) зуба N патологические изменения костной ткани в области верхушки корня визуально не определяются (вариант: видимых патологических изменений нет).
1.2. Определяется расширение пространства периодонтальной связки в периапикальной области.
1.3. Расширение пространства периодонтальной связки с фрагментарной деструкцией (ремоделяцией, деформацией), замыкающей пластинки стенки альвеолы
в периапикальной области.
1.2.1. Тень пломбировочного материала в канале не прослеживается.
2. Острый и хронический апикальный периодонтит (К04.4; К04.5).
2.1. На внутриротовом периапикальном снимке зуба N патологические изменения костной ткани в области верхушки корня визуально не определяются.
2.2 . Определяется расширение пространства периодонтальной связки в периапикальной области.
2.3 . Расширение пространства периодонтальной связки на всем протяжении.
2.4 . Расширение пространства периодонтальной связки на всем протяжении, деструкция твердой пластинки альвеолы (lamina dura) в периапикальной области.
2.5. В периапикальной области определяется усиление плотности костного рисунка в виде перифокального остеосклероза без четких контуров, клинически соответствующее состоянию после эндодонтического лечения с остаточной интоксикацией.
2.6.1. В периапикальной области визуально определяется тень, соответствующая по плотности и конфигурации пломбировочному материалу.
2.6.2. Тень пломбировочного материала определяется в виде нескольких фрагментов (конгломерата), располагающихся в непосредственной близости к апексу (на удалении N мм).
2.6.3. Определяется в виде непрерывной линейной структуры, соответствующей по плотности и конфигурации фрагменту гуттаперчевого штифта (протяженность указывается).
2.7.1. Тень пломбировочного материала в канале не прослеживается.
2.7.2. Прослеживается на всем протяжении.
2.7.3. Прослеживается фрагментарно, радиологически апекс обтурирован.
2.7.4. Прослеживается фрагментарно, располагается пристеночно, тень пломбировочного материала неоднородна (другое), апекс не обтурирован.
2.7.5. Прослеживается от устья на протяжении ½ длины корня, просвет корневого канала в апикальной части корня визуально не определяется (не прослеживается).
2.7.6. Просвет корневого канала не прослеживается на всем протяжении корня.
2.7.7. В области средней трети корня визуально определяется тень металлической плотности, по конфигурации соответствующая фрагменту эндодонтического инструмента (каналонаполнитель? другое, протяженность фрагмента указывается).
3. Периапикальный абсцесс (К04.6-7), апикальная гранулема, радикулярная киста (К04.8).
3.1. В области верхушки корня визуально определяется деструкция (рациолюценция, радиопросветление) костной ткани без четких контуров, в виде участка сниженной плотности, с частичным сохранением характерного костного рисунка (протяженность указывается).
3.2.1. Определяется радиопросветление, соответствующее деструкции костной ткани, распространяющейся (например) от средней трети дистальной поверхности корня N на область межальвеолярной перегородки.
3.2.2. В области (например) средней трети корня определяется линейное снижение плотности рисунка с поперечной протяженностью, клинически соответствующее нарушению целостности твердых тканей корня (фрактура) без смещения фрагментов.
3.3. В области верхушки корня визуально определяется радиопросветление, соответствующее деструкции костной ткани, с четкими контурами округлой формы (протяженность указывается).
3.4. Очаг деструкции костной ткани с четкими контурами округлой формы (протяженность указывается), по контуру очага на всем протяжении определяется усиление плотности костного рисунка окружающей ткани в виде перифокального остеосклероза без четких контуров.
3.5. В просвете очага деструкции определяется тень, соответствующая по плотности и конфигурации фрагменту пломбировочного материала (гуттаперчевого штифта, фрагмента эндодонтического инструмента).
3.6. С четкими контурами округлой формы, с тенденцией распространения процесса в сторону периапикальной области такого-то зуба (указывается соседний зуб).
3.7. Распространяющееся на область межкорневой перегородки.
3.8. Визуально определяемая область просветления (деструкции) костной ткани частично (в полном объеме) проецируется на область альвеолярной бухты верхнечелюстного синуса (нижнечелюстного канала, грушевидного отверстия, другое).
3.9. Кортикальная пластинка нижней стенки верхнечелюстного синуса в области проекции радиопросветления сохранена на всем протяжении (прослеживается фрагментарно, не прослеживается).
3.10. Кортикальная пластинка нижней стенки верхнечелюстного синуса в области проекции деструкции сохранена на всем протяжении, отмечается изменение ее конфигурации и усиление плотности рисунка окружающих тканей, определяющееся как образование округлой формы, выступающее в просвет синуса.
Сведения об авторе
Рогацкин Дмитрий Васильевич, врач-рентгенолог ООО «Ортос», Россия, г. Смоленск
Rogatskin D. V., radiologist, LLC Ortos, Russia, Smolensk
Аннотация. Лучевая диагностика в стоматологии является одним из основных и наиболее востребованных методов исследования. В статье описываются популярные методы лучевой диагностики, приводится описание внутриротовых снимков а так же алгоритмов при конкретных клинических ситуациях.
Algorithm for intraoral radiation research and description of dental images
Annotation. Radiation diagnostics in dentistry is one of the main and most popular research methods. The article describes the popular methods of radiation diagnostics, provides a description of intraoral images as well as algorithms in specific clinical situations.
Ключевые слова: лучевая диагностика; радиовизиография; внутриротовой снимок.
Key words: radiation diagnostics; radiovisiography; intraoral image.
Источник
