Обоснование перелома
Основной: Катотравма. Закрытый полный внутрисуставной оскольчатый перелом дистального метфэпифиза левого бедра со смещением. Закрытый неосложненный полный внутрисуставной перелом дистального метаэпифиза левой лучевой кости со смещением. Шок I. Осложнения: Острый окклюзивный тромбоз обеих ЗББВ слева, неокклюзивный тромбоз ПБВ в нижней и средней 1/3 левого бедра. Сопутствующие: нет
Каторавму ставлю на основании анамнеза заболевания: больной упал с крыши большой высоты(3 метра)
Закрытый полный внутрисуставной оскольчатый перелом метэпифиза левого бедра со смещением ставлю на основании рентгенологического исследования от 20.11.11
Закрытый неосложненный полный внутрисуставной перелом дистального метаэпифиза левой лучевой кости со смещением ставлю на основании рентгенологического исследования от 20.11.11
Шок I ставлю на основании предварительного диагноза.
Острый окклюзивный тромбоз обеих ЗББВ слева, неокклюзивный тромбоз ПБВ в нижней и средней 1/3 левого бедра ставлю на основании ДС сосудов нижней конечности от 23.11.11: УЗ признаки окклюзивного тромбоза обеих ЗББВ слева с переходом в неокклюзивный тромб левой ПВБ, УЗДГ вен нижних конечностей от 30.11.11: УЗ признаки окклюзивного тромбоза обеих ЗББВ слева, неокклюзивного тромбоза ПБВ в н/3 и с/3 левого бедра. Утолщение и уплотнение стенки ПБВ в н/3 и с/3 левого бедра, ПТФС.
При лечении переломов дистального метаэпифиза бедренной смещением показана репозиция с помощью скелетного вытяжения за бугристость большеберцовой кости на угловой шине. Иногда возникает необходимость для репозиции отломков применять дополнительные боковые или переднезадние тяги мягкой петлёй. Через 6 – 8 нед. вытяжение снимают и накладывают кокситную гипсовую повязку на 8 – 10 нед. После снятия скелетного вытяжения больных можно лечить и функциональным методом – без иммобилизации гипсовой повязкой. Функциональное лечение осуществляют на специальной функциональной шине либо на стандартной шине Белера. При использовании такой шины на горизонтальной её части устанавливают съемный гамак под голень. К стопе фиксируют шнур, переброшенный через блок шины. Несколько раз в день гамак под голенью снимают. Натягивая и опуская шнур, больной производит пассивные движения в коленном суставе. Постепенно включаются пассивные движения в тазобедренном суставе, а затем и активные движения в обоих суставах. Через 2,5 – 3 мес разрешается ходить при помощи костылей. Преимущество функционального лечения состоит в том, что к моменту консолидации перелома движения в суставах восстанавливаются в полном объёме, а атрофия мышц конечности выражена в меньшей степени, чем в случаях применения гипсовой повязки.
Оперативное лечение. Наиболее распространённым методом оперативного лечения перелома диафиза бедра является интрамедуллярный остеосинтез металлическим штифтом. При этом чаще пользуются ретроградным методом его введения. Другим методом является экстрамедуллярный остеосинтез массивными компрессирующими пластинами.
После стабильного остеосинтеза внешнюю иммобилизацию гипсовой повязкой можно не применять. Трудоспособность восстанавливается через 3,5 – 6 мес.
Целью лечения переломов лучевой кости в типичном месте является достижение анатомичной репозиции и стабильной фиксации отломков, а также восстановление безболезненных движений кисти и пальцев.
При переломе без смещения отломков на 4 недели накладывают гипсовую лонгету. Трудоспособность восстанавливается через 4 — 6 недель.
При переломах со смещением отломков после анестезии проводят ручную репозицию и осуществляют иммобилизацию гипсовой повязкой. После исправления положения отломков обязательна рентгенография. Анализ клинической картины и рентгенограмм позволяет определить окончательный план лечения. Консервативное лечение проводят при стабильных переломах с незначительным смещением. В зависимости от типа перелома и возраста пострадавшего срок иммобилизации составляет от 4 до 6 недель. Обязательно проводят контрольное рентгенологическое исследование через 5 — 10 дней после репозиции, чтобы своевременно выявить вторичное смещение отломков.
Оперативное лечение показано при нестабильных переломах, имеющих тенденцию к вторичному смещению отломков, а также при наличии смещения суставной поверхности. Отломки фиксируют чрескожно проведенными металлическими спицами, может быть использован остеосинтез с помощью дистракционно-компрессионных аппаратов или пластин. У пациентов пожилого возраста показания к оперативному лечению ограничены.
После прекращения иммобилизации назначают лечебную гимнастику, движения в теплой воде, массаж.
Источник
Внешние нагрузки на кость нередко приводят к сложным деформациям ее, из которых чаще встречаются комбинации кручения и изгиба. Морфологические особенности переломов и их биомеханизм обусловлены, с одной стороны, топографией распределения напряжений, характерной для каждого конкретного вида деформации, с другой,— значительным влиянием на особенности возникновения внутренних сил упругости сопутствующих воздействий.
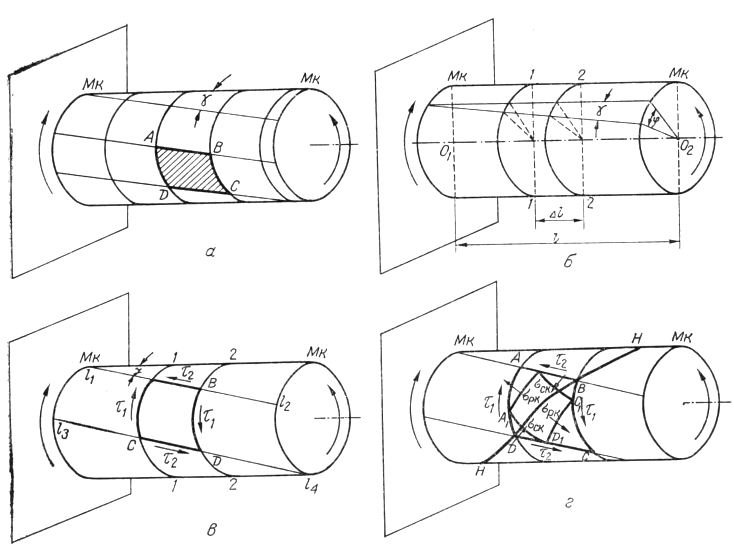
Рис. 1. Схема деформации диафиза кости.
а — схема деформации диафиза в момент кручения; б — схема взаиморасположения элементов кости при деформации кручения; в — схема возникновения касательных напряжений при деформации сдвига; г — схема возникновения главных нормальных напряжений при деформации сдвига и формирования винтообразного перелома.
На наш взгляд, механизм указанных переломов с учетом характера разрушения (38 опытов по моделированию травмы) и особенностей распределения напряжений костной ткани (12 экспериментов с электротензометрией) при использовании принципов «сопротивления материалов» может быть объяснен следующим образом.
Если условно нанести на боковую поверхность длинной трубчатой кости сетку, состоящую из продольных линий (образующих) и окружностей (внешние контуры поперечных сечений), то под действием крутящего момента (Мn) все образующие окажутся повернутыми на один и тот же угол (ϒ), а прямоугольники, представленные сеткой,— перекошенными, приняв форму ромбов (рис. 1, а). В то же время ось диафиза (0102) останется прямой, поперечные сечения (1—1 и 2—2) сохранятся плоскими, как и до деформации, расстояние между сечениями (Δt) не изменится (рис. 1, б). Следовательно, диафиз длинной трубчатой кости представляет собой как бы систему жестких кружков с центрами на общей оси {0102). При деформации кручения эти кружки, не меняя своего вида, размера и взаимных расстояний, поворачиваются один относительно другого на определенный угол (φ), называемый углом закручивания (Н.М. Беляев, 1962).
При данных условиях крутящие моменты за счет относительного поворота поперечных сечений диафиза ведут к тому, что костная ткань испытывает деформацию чистого сдвига, под которым понимается такой вид плоского напряженного состояния, когда на двух взаимно перпендикулярных площадках, ориентированных определенным образом, действуют только касательные напряжения (А.Ф. Смирнов, 1975).
Для понимания этого момента, пользуясь правилами «сопротивления материалов», выделим на поверхности диафиза с помощью двух образующих (t1 — t2 и t3 — t4) и двух поперечных сечений (t—t и 2—2) элементарный участок ABCD, прочностные свойства которого идентичны остальным (рис. 1, в). По граням указанного элемента соответственно поперечным сечениям действуют касательные напряжения (τ1), ориентированные во взаимно противоположных направлениях; (по ходу вращения каждого конца диафиза). Касательные напряжения (τ2), согласно «закону парности», возникают и на гранях, соответственно образующим (В.И. Феодосьев, 1963). Данное положение полностью подтверждается электротензометрическими исследованиями.
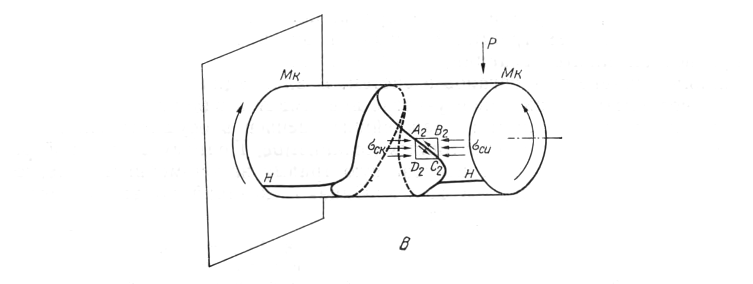
Из свойств напряженного состояния элементарного участка ABCD при деформации сдвига следует, что по площадкам, наклоненным к оси диафиза, действуют главные растягивающие (σpϰ) и сжимающие (σcϰ) напряжения, которые равны между собой и численно равны экстремальным касательным напряжениям (σpϰ=τ, σcϰ = -τ) (рис. 1, г). Главные площадки (A1B1C1D1) по отношению к площадкам чистого сдвига (ABCD) находятся под углом 45°, под которым проходит траектория главных нормальных напряжений, представляющая винтовую линию (H—H) (Н.М. Беляев, 1962).
Так как кость представляет собой хрупкий материал, хуже работающий на растяжение, чем на сжатие, она разрушается от действия главных растягивающих напряжений по винтовой (H—H) линии. Восстановив перпендикуляр к этой линии, можно определить направление вращения любого конца кости.
Однако подобный перелом образуется только при чистом кручении, присоединяющаяся деформация изгиба значительно меняет направление винтообразной линии. Это явление связано с тем, что на вогнутой стороне диафиза на элементарный участок (.A1B1C1D1) действуют растягивающие (σpϰ) и сжимающие (σcϰ) напряжения, обусловленные кручением. Кроме того, этот же объект подвергается дополнительным сжимающим напряжениям изгиба (σcϰ), идущим вдоль кости (рис. 2, а). Векторное сложение внутренних сил упругости свидетельствует о том, что главные растягивающие напряжения (σр1) уменьшаются и ориентируются ближе к поперечному сечению диафиза, сжимающие (σc1) — увеличиваются и располагаются вдоль кости. Это обстоятельство приводит к распространению винтообразной линии в. данной области вдоль диафиза (H — H). Выраженные сжимающие напряжения (σc1) увеличивают вероятность разрушения кости за счет присоединяющегося поперечного растяжения.
На противоположной стороне кости происходит сложение растягивающих (σpϰ) и сжимающих (σcϰ) напряжений кручения с растягивающими напряжениями изгиба (σpϰ) (рис. 2, б). Векторное сложениe их свидетельствует о том, что происходят увеличение главных растягивающих напряжений (σp1) с ориентацией их ближе к продольной оси кости и уменьшение сжимающих (σp1), направление которых приближается к поперечному. Это явление приводит к распространению винтообразной линии в данной области поперек диафиза (H2 — Н2).
Одновременно с формированием винтообразной линии, обусловленной преимущественно кручением, происходит разрушение кости за счет изгиба. При этом часть винтообразной линии, идущей на выпуклой стороне кости в поперечном направлении, является одновременно и первичной поперечной трещиной, обусловленной изгибом, которая возникает от действия главных растягивающих напряжений (σp1). Далее в сжатой зоне формируется трещина в результате сдвига с образованием костного фрагмента, имеющего в профиль треугольную форму, второй стороной которого является винтообразная линия.
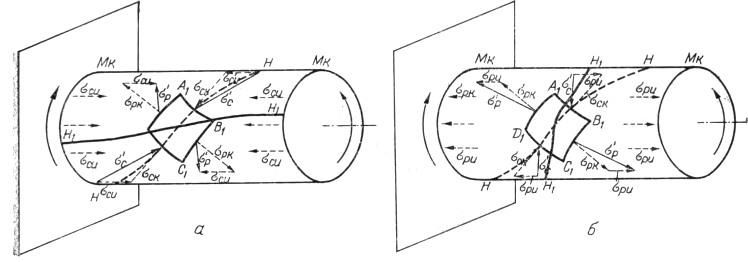

Рис. 2. Схема напряжений при деформации диафиза кости.
а — схема векторного сложения главных нормальных напряжений на вогнутой стороне диафиза и изменения направления винтообразного перелома в связи с изгибом; б — схема векторного сложения главных нормальных напряжений на выпуклой стороне диафиза и изменения направления винтообразного перелома в связи с изгибом; в — полное формирование перелома диафиза кости при комбинации деформаций кручения и изгиба.
Для понимания этого момента, пользуясь правилами «сопротивления материалов», выделим в сжатой зоне элементарный участок (A2B2C2D2) (рис. 2, в), прочностные свойства которого идентичны остальным. На него при данных условиях будут действовать два вида напряжений — нормальные сжимающие изгиба (σcϰ) и касательные (τа). В силу хрупкости кости она не может разрушаться в направлении, перпендикулярном нормальным сжимающим напряжениям, и трещины возникают в результате сдвига под углами 45° и 135°, т. е. в плоскостях, где касательные напряжения приобретают максимальные значения.
Данное объяснение биомеханизма переломов длинных трубчатых костей при комбинации деформаций кручения и изгиба не исчерпывает всего многообразия их вариантов, когда имеет место большая или меньшая выраженность одной из деформаций. Однако знание общих закономерностей разрушения кости поможет экспертам правильно ориентироваться в определении механизма травматизации костной ткани и тем самым правильно решать вопросы по воссозданию обстоятельств происшествия.
Источник
Скачать бесплатно историю болезни по травматологии:
«Закрытый перелом левого надколенника со смещением отломков по длине, по ширине под углом»
Паспортные данные
1. ФИО – ____________________
2. Возраст – 1987 г.р. (25 лет)
3. Дата, час и минуты поступления в клинику – 13.03.13 в 10:00
4. Пол – мужской
5. Национальность – гражданин РБ
6. Место жительства – ____________
7. Профессия и место работы – ______________
I. Жалобы больного
Жалобы на момент первичного поступления – болезненность и припухлость в области левого коленного сустава, боли при попытке согнуть ногу в коленном суставе.
II. Анамнез жизни
Болезнь Боткина, гепатит, туберкулез, сифилис, ВИЧ – отрицает. Переливания крови не было, антибиотики ранее не вводили. Операций, переломов, вывихов не было. Аллергоанамнез не отягощен. Не курит, алкоголь употребляет только по праздникам. Санитарно-бытовые условия удовлетворительные.
III. Течение заболевания
Травму получил 13.03.13 в 8.45 утра. Механизм травмы непрямой, в связи с падением на левое колено. Через 2 часа после травмы пациент обратился в БСМП г Витебска в травмапункт, где была наложена шина Крамера и сделаны рентгеновсие снимки, после чего диагностировали перелом надколенника со смещением. Пациент был направлен в травмотологическое отделение БСМП для последующего лечения.
IV. Данные объективного исследования
На момент курации (13.03.13):
Общее состояние на момент курации – удовлетворительное. Сознание ясное. Положение пациента активное. Телосложение гиперстеническое, рост 186 см, вес 95 кг.Температура тела 36,60 С.
Кожный покров бледно-розового цвета, чистый. Влажность обычная, эластичность соответствует возрасту. Видимые слизистые не изменены.
Периферические лимфатические узлы не увеличены.
ОРГАНЫ ДЫХАНИЯ
Грудная клетка симметрична, обе половины одинаково участвуют в акте дыхания. Перкуторно – ясный легочной звук над обоими легкими, границы легких не изменены. Аускультативно – дыхание везикулярное, проводится по всем полям, частота дыхания 16 в минуту, одышки нет.
ОРГАНЫ КРОВООБРАЩЕНИЯ
Осмотр области сердца – без особенностей. Верхушечный толчок на 0,5см кнутри от среднеключичной линии слева, умеренно резистентный. Границы сердца соответствуют норме. При аускультации – тоны ритмичные, ясные, шумы не выслушиваются. Границы сердца не расширены.
ЧСС – 72 удара в минуту, пульс-72 в минуту ритмичен, удовлетворительного наполнения и напряжения. АД – 130/85 мм. рт. ст.
ОРГАНЫ ПИЩЕВАРЕНИЯ
Слизистая оболочка рта без видимых изменений. Язык чистый, влажный. Живот обычной формы, участвует в акте дыхания. Глубокой пальпации доступен во всех отделах – мягкий, безболезненный. Перитонеальных симптомов нет. Печень не выходит за край реберной дуги, безболезненна, при перкуссии по Курлову границы соответствуют норме. Желчный пузырь не пальпируется. Селезенка не пальпируется.
Стул регулярный, без патологических примесей.
МОЧЕПОЛОВАЯ СИСТЕМА
При осмотре поясничной области изменений не выявлено. В положении лежа и стоя почки не пальпируются, область их безболезненна. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное. Диурез достаточный.
НЕРВНАЯ СИСТЕМА
Сознание ясное, память, речь не нарушены. Ориентирован в личности, месте и пространстве, контакту доступен. Координация движений и чувствительность кожи не нарушена. Менингиальных знаков и очаговой симптоматики нет.
V. Локальный статус на день курации
Положение пациента активное. Поврежденная левая конечность находится в гипсовой лонгете от верхней трети левого бедра до голеностопного сустава. Гипсовая лонгета не сдавливает конечность. Кожный покров в области пальцев левой стопы бледно-розовый, теплый на ощупь. Пульсация на тыльной артерии стопы сохранена. Окружность левой голени определить не удалось. Длина конечностей одинакова.
VI. Предварительный диагноз
На основании жалоб больного (на момент первичного поступления -– болезненность и припухлость в области левого коленного сустава, боли при попытке согнуть ногу в коленном суставе.), на основании анамнеза заболевания (Травму получил 13.03.13 в 8.45 утра. Механизм травмы непрямой, в связи с падением на левое колено. Через 2 часа после травмы пациент обратился в БСМП г Витебска в травмпункт, где была наложена шина Крамера и сделаны рентгеновсие снимки, после чего диагностировали перелом надколенника со смещением. Пациент был направлен в травматологическое отделение ВОКБ для последующего лечения.), на основании локального статуса (умеренный отек, гемартроз области левого коленного сустава. Кожа не гиперемирована. По передней поверхности верхней трети левой голени ссадина 2*2. При пальпации область надколенника болезненна. Отсутствует активное разгибание голени. Движение и чувствительность пальцев стопы сохранена.)
можно поставить предварительный диагноз: закрытый перелом левого надколенника со смещением отломков по длине, по ширине, под углом.
VII. Результаты рентгенологического, лабораторного и других
специальных методов обследования.
1. Лабораторные исследования:
Общий анализ крови от 13.03.2013
эритроциты – 5,04 х 1012/л
гемоглобин – 168 г/л
лейкоциты – 4,4х 109/л
палочкоядерные – 3%
сегментоядерные – 65%
лимфоциты – 30%
моноциты – 2%
СОЭ – 6 мм/час
Заключение: анализ в пределах нормы.
Общий анализ мочи от 30.01.2013
цвет – соломенно-желтый
реакция – кислая
удельный вес – 1008
прозрачность – прозрачная
белок – нет
сахар – нет
эпителий – 1-2 в поле зрения
лейкоциты –2-3 в поле зрения
Заключение: анализ в пределах нормы.
Группа крови по системе АВО:
A(II), Rh+
Биохимический анализ крови от 30.01.2013
Общий белок – 72 г/л
Глюкоза – 4,0 ммоль/л
Общий билирубин 14,7 мкмоль/л
Мочевина – 5,2 ммоль/л
АлАТ 27
АсАТ 20
Заключение: анализ в пределах нормы.
VIII. Дифференциальный диагноз и его обоснование
Перелом надколенника Контуры сустава сглажены, в полости его определяется свободная жидкость — гемартроз. Выражена неустойчивость в коленном суставе. При одновременном повреждении бокового разгибательного аппарата активное разгибание голени невозможно, больной не может удержать на весу разогнутую ногу. Она при этом скользит по плоскости кровати, не отрываясь от нее (симптом прилипшей пятки). При пальпации надколенника обычно удается прощупать щель перелома или концы разошедшихся отломков. Следует помнить, что иногда впечатление провала создается и при неповрежденном надколеннике, когда кровь скапливается в препателлярной сумке. Рентгенологическое исследование коленного сустава в двух проекциях необходимо даже при отчетливой клинической картине перелома надколенника, чтобы исключить другие повреждения. Обязательно следует сделать дополнительную рентгенограмму в аксиальной проекции. Больного при этом укладывают на живот, поврежденную ногу в коленном суставе сгибают под прямым или острым углом. Кассету подкладывают под колено, и центральный луч направляют косо под углом 45° к кассете со стороны нижнего полюса надколенника. При этом выявляются продольные переломы надколенника, невидимые на снимках в обычных проекциях.
Синовит коленного сустава Травма — не единственная возможная причина синовита. При различных аутоиммунных процессах, при обменных нарушениях тоже может развиваться данное заболевание. На фоне существующих болезней (гонартроз) коленного сустава воспаление может носить вторичный характер.
Симптомы появляются постепенно, в течении нескольких часов или даже суток после травмы. Первым признаком будет увеличение сустава в объеме. Жидкость как бы распирает внутрисуставные структуры, деформирует контуры колена, затрудняет движение. Ограничение двигательной функции — второй симптом, который далеко не всегда сопровождается болевым синдромом. Тем не менее, боль все же характерна для данной патологии, но она не резкая, а тупая, средней интенсивности.
При внешнем осмотре врач определяет увеличение сустава в объеме при отсутствии воспалительных проявлений на кожных покровах — кожа не гиперемирована, температура не повышена. Исследование пунктата. – Установлено, что синовиальная жидкость больных всегда стерильна и, будучи свежеизвлеченной, обладает теми же защитными свойствами, что и плазма крови. При лабораторном анализе необходимо обращать внимание на цвет, прозрачность, вязкость синовии; при микроскопическом исследовании важно знать количество и состав клеток, кристаллов солей, бактерий и др. Биохимическое изучение синовиальной жидкости обычно позволяет обнаружить нарушение проницаемости сосудов и синовиальной оболочки. Концентрация белка является показателем проницательности мембран. Количество его при асептическом травматическом синовите колеблется от 3 до 7,8 г. В остром периоде вследствие повышенной проницаемости сосудов уровень белка вдвое превышает нормальные показатели, главным образом за счет глобулинов.
Гемартроз коленного сустава Гемартроз – скопление крови в полости сустава. Самая частая локализация – коленный сустав. Диагноз в качестве основного заболевания устанавливают только после исключения какого-либо повреждения сустава.
Этиология: ушиб сустава, внутрисуставные повреждения (разрыв капсулы, связок, менисков), вывихи, подвывихи, переломы.
Клиническая картина: сильная боль, нарастающая по интенсивности; быстрое увеличение сустава в объёме (в течение нескольких часов); ограничение движений; для коленного сустава характерно – голень в положении умеренного сгибания, выбухание с боков от собственной связки надколенника (при сгибании голени), бобовидное выбухание выше надколенника (при значительном скоплении крови), симптом баллотирования надколенника.
Диагностика: рентгенологическое исследование в 2 проекциях; пункция полости сустава (кровь в пунктате – достоверный признак гемартроза; капли жира в пунктате – патогномоничный симптом перелома); артроскопия.
Ушиб коленного сустава Ушибы коленного сустава возникают в результате прямого удара, при этом отсутствуют очевидные анатомические изменения со стороны его внутренних элементов, прежде всего костей и капсульно-связочного аппарата. Тем не менее, в структурах коленного сустава возникает посттравматическая реакция, характеризующаяся возникновением болевого синдрома, отека параартикулярных тканей, синовитом или гемартрозом. Клиническое обследование пациента в данной ситуации затруднено, но такая травма может скрывать повреждения менисков и капсульно-связочного аппарата, поэтому рентгенологическое обследование является обязательным. Применение в последние годы таких новых диагностических методов, как МРТ и УЗ диагностика и артроскопия, позволило детализировать диагноз при механическом повреждении, всё реже ограничивая его неконкретным и малозначащим термином “ушиб”.
IX.Этиология повреждения.
Происходит перелом надколенника при непрямом механизме травматического повреждения – падение на колено( как в данном случае у пациента Дудкина А. В.) Это случается при резком внезапном напряжении четырехглавой мышцы бедра, сухожилие которой частично прикрепляется к надколеннику. При этом происходит отрыв части надколенника – отрывной перелом. Причины: удар по колену или падение на него. Все переломы надколенника являются внутрисуставными Степень расхождения отломков зависит от повреждения бокового сухожильного растяжения разгибательного аппарата коленного сустава. При значительных его разрывах проксимальный отломок тягой четырехглавой мышцы бедра смещается кверху. Если разгибательный аппарат существенно не пострадал, то смещения отломков может не быть или оно незначительно.
X. Лечение
1.Операция №292 13.03.2013 13.00-14.00
Открытая репозиция остеосинтез левого надколенника
Под СМА произведен разрез кожи по передней поверхности правого надколенного сустава. При ревизии определяется оскольчатый перелом дистального края левого надколенника, со смещением отломков.
Произведена репозиция костных отломков. Остеосинтез по Веберу. Рентген контроль. Гемостаз по ходу операции. Рана по ходу зашита наглухо. АС повязка. Гипсовая лонгета по задней поверхности нижней левой конечности от ягодичной складки до лодыжек.
Лист назночений:
Sol. Analgini 50% -2,0 Sol. Promedoli1%-1,0 — при боли
Sol. Сefasolini 1,0 – 3р. Внутримышечно.
Лечение. При переломах без смещения или при смещении отломков на 5 миллиметров (что свидетельствует о сохранении целости разгибательного аппарата) лечение должно быть консервативным. Оно заключается в пункции сустава и удалении скопившейся крови с последующей иммобилизацией конечности глубокой гипсовой лонгетой от пальцев до ягодичной складки. Пункцию сустава следует производить в первые часы после повреждения, так как кровь в суставе при переломах, в отличие от ушибов, быстро сворачивается. Местно назначают холод, а на третий день — УВЧ-терапию. Через 5—7 дней после спадения отека лонгетную повязку заменяют циркулярным гипсовым тутором от голеностопного сустава до верхней трети бедра, в котором больной может ходить с опорой на больную конечность. Дальнейшее лечение проводят в поликлинике. Через 3—4 нед тутор снимают. Назначают ЛФК, массаж, тепловые процедуры. При переломах со смещением отломков показано оперативное лечение. Его следует предпринимать и в тех случаях, когда нарушена конгруэнтность суставных поверхностей отломков, хотя сами отломки по длине могут быть не смещены. Операцию производят под местной анестезией или под наркозом. Для соединения костных отломков применяют остеосинтез по Weber (спицы и проволочный серкляж). При оскольчатых переломах, особенно при раздроблении одного из отломков, допустимо удаление раздробленной части надколенника с восстановлением разгибательного аппарата сустава. После операции конечность фиксируют лонгетной гипсовой повязкой до верхней трети бедра. Через 10—12 дней снимают швы и заменяют лонгетную повязку ортезом, в котором больной может ходить с полной нагрузкой на больную ногу. Через 4—5 нед после операции ортез снимают, назначают ЛФК, массаж и тепловые процедуры. Трудоспособность восстанавливается через 2—2,5 мес.
XI. ДНЕВНИК
18.03.2013 Состояние удовлетворительное. Жалоб нет.
Объективно: сознание ясное, положение больного активное. Кожные покровы чистые бледно-розового цвета, видимые слизистые без особенностей. При аускультации дыхание везикулярное, проводится по всем полям. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный. Стул, диурез без особенностей.
St. localis: Поврежденная левая конечность находится в гипсовой лонгете от верхней трети левого бедра до голеностопного сустава. Гипсовая лонгета не сдавливает конечность. Кожный покров в области пальцев левой стопы бледно-розовый, теплый на ощупь. Пульсация на тыльной артерии стопы сохранена.
Стол П
Режим палатный
Продолжает лечение:
Sol. Analgini 50% -2,0 Sol. Promedoli1%-1,0 — при боли
Sol. Сefasolini 1,0 – 3р. Внутримышечно.
19.03.2013 Состояние удовлетворительное. Жалобы на небольшую болезненность в области коленного сустава слева.
Объективно: сознание ясное, положение больного активное. Кожные покровы чистые бледно-розового цвета, видимые слизистые без особенностей. При аускультации дыхание везикулярное. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный. Стул, диурез без особенностей.
St. localis: Поврежденная левая конечность находится в гипсовой лонгете от верхней трети левого бедра до голеностопного сустава. Гипсовая лонгета не сдавливает конечность. Кожный покров в области пальцев левой стопы бледно-розовый, теплый на ощупь. Пульсация на тыльной артерии стопы сохранена.
Стол П
Режим палатный
Продолжает лечение:
Sol. Analgini 50% -2,0 Sol. Promedoli1%-1,0 — при боли
Sol. Сefasolini 1,0 – 3р. Внутримышечно
20.03.2013 Состояние удовлетворительное. Жалобы на небольшую болезненность в области коленного сустава слева.
Объективно: сознание ясное, положение больного активное. Кожные покровы чистые бледно-розового цвета, видимые слизистые без особенностей. При аускультации дыхание везикулярное. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный. Стул, диурез без особенностей.
St. localis: Поврежденная левая конечность находится в гипсовой лонгете от верхней трети левого бедра до голеностопного сустава. Гипсовая лонгета не сдавливает конечность. Кожный покров в области пальцев левой стопы бледно-розовый, теплый на ощупь. Пульсация на тыльной артерии стопы сохранена.
Стол П
Режим палатный
Продолжает лечение:
Sol. Analgini 50% -2,0 Sol. Promedoli1%-1,0 — при боли
Sol. Сefasolini 1,0 – 3р. Внутримышечно
ЭПИКРИЗ
Пациент __________ 1987 г.р., поступил в травматологическое отделение БСМП г. Витебска 13.03.13 в 10:00 с диагнозом: закрытый перелом левого надколенника со смещением отломков по длине, по ширине, под углом. Травму получил 13.03.13. в связи с падением на левое колено. Затем пациент обратился в травмпункт БСМП , где была наложена шина крамера и сделан рентген в двух проекциях. После чего пациент был направлен травмотологическое отделение БСМП для последующего лечения.
Жалобы на момент поступления –– болезненность и припухлость в области левого коленного сустава, боли при попытке согнуть ногу в коленном суставе.
Проведено клиническое, и лабораторное обследования. На рентгенограмме от 13.03.13. виден перелом правого полюса левого надколенника. Больному проведено следующие оперативное лечение: Открытая репозиция остеосинтез левого надколенника по Веберу .Медикаментозное лечение : Sol. Analgini 50% -2,0 Sol. Promedoli1%-1,0 — при боли Sol. Сefasolini 1,0 – 3р. Внутримышечно
Наложена гипсовая лонгета от ягодичной складки до лодыжке, сроком на один месяц .
Прогноз
Правильная реабилитация играет очень важную роль в лечении перелома надколенника. Вынужденная иммобилизация в течении месяца постепенно приводит к ослаблению мышц, поэтому рекомендуется выполнять специальные упражнения, чтобы вернуть мышечную силу . Разрешается ходьба с костылями. Поле снятия иммобилизационной повязки назначаются лечебная гимнастика, массаж и физиотерапевтические процедуры. Трудоспособность восстановится через 2 – 3 мес.
В перспективе перелом надколенника может вызвать следующие осложнения:
Артрит. В результате перелома надколенника часто оказывается поврежденной хрящевая ткань, которая защищает и покрывает кости в коленном суставе. Со временем это может привести к развитию артрита.
Мышечная слабость. Другим осложнением перелома надколенника может стать постоянная слабость четырехглавой мышцы бедра.
Хроническая боль в передней части колена также нередко становится результатом перелом надколенника.
ЛИТЕРАТУРА
1. Травматология и ортопедия под редакцией Г.С. Юмашева, 1990 г. (стр. 231-240)
2. Диваков М.Г. Курс лекций по травмотологии, ортопедии и военно-полевой хирургии. Витебск, ВГМУ, 2001 г. (с. 43-45)
3. Ашкенази А.И. Хирургия кистевого сустава / А.И. Ашкенази. — М.: Медицина, 1990. (с. 352-354)
Источник
