Обезболивание при переломах костей таза
ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
Причины: падение с высоты на бок или на область ягодиц, сдавливание таза при автомобильных авариях, обвалах, падении больших грузов.
Выделяют переломы с нарушением непрерывности тазового кольца (типы В, С) и без его нарушения (тип А). К первым относятся односторонние или двусторонние одиночные или двойные переломы лобковых, седалищных и подвздошных костей, разрывы лобкового симфиза, крестцово-подвздошных сочленений. К переломам без нарушения тазового кольца относятся краевые переломы крыльев подвздошных костей, отрывные переломы верхней передней подвздошной ости, переломы одной из ветвей лобковой или седалищной кости, крестца, копчика, седалищного бугра, краев вертлужной впадины. Переломы верхней передней подвздошной ости могут быть отрывными вследствие резкого напряжения прикрепляющихся к ней мышц (портняжной, на-прягателя широкой фасции). Переломы дна вертлужной впадины возникают при ударе по оси диафиза или шейки бедренной кости. При таком же механизме травмы может произойти перелом заднего края вертлужной впадины с вывихом бедренной кости.
Переломы передних отделов таза могут сочетаться с повреждениями мочеиспускательного канала и мочевого пузыря. Реже страдают прямая кишка, подвздошные сосуды, седалищный и запирательный нервы. Необнаружение или позднее выявление этих повреждений ведут к инфекционным и неврологическим осложнениям, нередко заканчивающимся смертью пациента.
Признаки. Вынужденное положение пострадавшего лежа с полусогнутыми в коленных и тазобедренных суставах ногами с отведением и ротацией бедер наружу (симптом Волковича), подкожные кровоизлияния в области промежности, мошонки, лобкового симфиза; боли при попытке больного поднять ноги, повернуться или сесть, положительные симптомы Вернея и Ларрея (рис. 168). При тяжелых переломах (тип С) наблюдается относительное укорочение конечности. Исследование пальцем через влагалище или прямую кишку позволяет определить переломы крестца, копчика или костей переднего отдела тазового кольца, а также характер их смещения. Диагноз уточняют по рентгенограмме всего(!) таза. По компьютерным томограммам уточняют характер переломов, направление смещения отломков, наличие осколков, особенно в области вертлужной впадины и головки бедренной кости.
Переломы заднего полукольца, разрывы крестцово-подвздошных сочленений всегда сопровождаются массивным забрюшинным кровотечением (до 2 л и более), что ведет к развитию у пострадавшего тяжелого шока. В отлогих частях брюшной полости отмечается притупление перкуторного звука, положительны симптомы раздражения брюшины. Следует обязательно проверить функцию мочевыделительных органов!
Рис. 168. Клинические симптомы переломов костей таза: а – Верней; б – Ларрея
Лечение. Пострадавшего необходимо уложить на жесткие носилки (щит!), под коленные суставы подложить валик из одежды, ввести обезболивающие препараты и направить в стационар санитарным транспортом или вызвать специализированную противошоковую бригаду скорой помощи.
Полезно применение широких тазовых поясов, которые, стягивая тазовое кольцо, обеспечивают относительный покой отломкам и снижают травматич-ность транспортировки и перекладывания пострадавших.
Лечение переломов костей таза начинают с анестезии по Л. Г. Школьникову и В. П. Селиванову.
При переломах типа А и В (без смещения отломков) назначают постельный режим на щите в течение 3-4 нед. Нижнюю конечность на стороне повреждения укладывают на шину Белера без вытяжения. С первых же дней повреждения назначают ЛФК. При переломах крестца и копчика больного укладывают в положение “лягушки” (по Η. М. Волковичу) на 2-4 нед.
При переломах с нарушением целости тазового кольца лучшая обездвиженность отломков достигается при укладывании больного на спину, сгибании в тазобедренных суставах под углом 35-40°, в коленных суставах – под углом 125- 135°, поднятии головного конца туловища до сгибания в грудном и поясничном отделе позвоночника под углом 40-45°; голени ротируют кнаружи под углом 45° при отведении нижних конечностей на 5-10° (Черкес-Заде Д. И., 1997). В таком положении пострадавшего мышцы-антагонисты в большей степени, чем при любой другой укладке, взаимно уравновешивают друг друга. Благодаря этому существенно снижается опасность вторичного смещения костных отломков.
Трудоспособность восстанавливается через 5-6 нед.
В последующем, если больного беспокоят постоянные боли в области копчика, показано оперативное удаление дистальной части копчика.
При переломах с нарушением тазового кольца с большим смещением отломков осуществляют репозицию с помощью скелетного вытяжения или аппара-
Рис. 169. Фиксация тазового кольца наружными аппаратами: а – схема аппарата-стяжки для фиксации лобкового симфиза (Э. Г. Грязнухин); б – схема аппарата-стяжки для фиксации всего тазового кольца (К. П. Минеев, К. К. Стэльмах): 1 – опорные элементы; 2 – резьбовые (телескопические) тяги; 3 – кронштейны; 4, 6 – спицы с упорами; 5 – спицедержатели; 7 – стержневые фиксаторы; 8 – держатели стержней; 9 – противоупорная спица
тов наружной фиксации (рис. 169). Вытяжение продолжается 5-6 нед. грузами 16-20 кг. ЛФК назначают с первых дней пребывания больного в стационаре. Оперативное лечение с использованием пластин и шурупов или применение
аппаратов наружной фиксации значительно ускоряет реабилитацию пострадавших: ходьба на костылях возможна уже через неделю (после нормализации общего состояния), без костылей – через 1-2 мес, трудоспособность восстанавливается через 4-5 мес. Без наружной фиксации таза аппаратом ходьбу на костылях разрешают через 2-21/2мес, без костылей – через 3-4 мес
Трудоспособность восстанавливается через 5-6 мес.
При разрыве лобкового симфиза с диастазом менее 5 см пострадавшего подвешивают на тазовом гамаке сроком на 5-6 нед., применение тазового пояса позволяет сократить постельный режим до 2 нед. При расхождении лобковых костей на 5 см и более показано оперативное лечение: репозиция и фиксация симфиза наружным аппаратом (рис 169, а) или внутренняя фиксация пластиной с шурупами (рис. 170, а).
При переломах дна вертлужной впадины после анестезии таза и тазобедренного сустава накладывают скелетное вытяжение за бугристость большеберцовой кости или за мыщелки бедра. При небольшом смещении отломков вытяжение проводят 4-6 нед. грузами 4-6 кг, затем назначают ходьбу на костылях (без осевой нагрузки на сустав) до 3 мес. с момента травмы.
Если головка бедренной кости, разрушив дно вертлужной впадины, проникает в полость таза (центральный вывих бедра), то вытяжение должно быть двойным: за мыщелки бедра грузом до 12-16 кг и за большой вертел грузом 6-8 кг. После вправления головки уменьшают величину грузов, вытяжение
Рис. 170. Фиксация отломков костей таза: а – внутренний остеосинтез лобкового симфиза; б – фиксация крестцово-подвздошных сочленений; в-д – фиксация отломков при краевых переломах подвздошных костей; е – фиксация заднего края вертлужной впадины
продолжают 8-10 нед., затем больной в течение 4-6 мес. пользуется костылями, потом тростью (до 1-2 лет).
Аналогично поступают при краевых переломах вертлужной впадины с подвывихом или вывихом бедренной кости. Предварительно под наркозом устраняют смещение бедренной кости, затем налаживают двойную систему вытяжения.
Более надежно оперативное вправление с фиксацией фрагментов таза при помощи шурупов, компрессирующих и реконструктивных пластин (рис. 170, б-е).
После операции положение больного – на спине. При сомнительной стабильности (например, в крестцово-подвздошном сочленении) или при вытяжении это положение сохраняют в течение 10-14 дней.
Лечебная физкультура. С первого дня осуществляют пассивные движения в тазобедренном суставе с поддержкой бедра и голени в пределах, которые определяются интенсивностью боли. Медленно переходят к активным движениям.
Подъем прямой ноги абсолютно противопоказан. Возможно применение механотерапии. При использовании вытяжения ЛФК начинают только после снятия вытяжения.
Подъем с постели и нагрузка. Одиночные переломы тазового кольца. При достаточной стабильности – гимнастика в бассейне с 10-го дня. С 3-4-й недели начинают ходьбу на костылях или в ходилках. Нагрузку увеличивают после 6 нед. При нестабильности в крестцово-подвздошном сочленении больных поднимают на 6-й неделе.
Переломы вертлужной впадины. При стабильном остеосинтезе больных поднимают на 5-7-й день (без осевой нагрузки на поврежденный сустав). Дозированную нагрузку разрешают на 3-4-й неделе. Нагрузку увеличивают после 6 нед. под контролем рентгенографии. Полная нагрузка – после 2-3 мес. При повреждении головки бедренной кости вопрос о нагрузке решают индивидуально.
При политравме ведение определяется общим состоянием больного.
Удаление металлоконструкции. Если фиксаторы не беспокоят больного, то их лучше не удалять.
Точная анатомическая репозиция вертлужной впадины снижает вероятность развития посттравматического деформирующего артроза тазобедренного сустава.
Сроки нетрудоспособности зависят от тяжести переломов, варьируют от 3 мес. до 1-11/2 лет.
ПОВРЕЖДЕНИЯ ТАЗОВЫХ ОРГАНОВ ПРИ ПЕРЕЛОМАХ ТАЗА
Переломы костей таза со значительным смещением отломков почти у каждого третьего пострадавшего осложняются повреждением органов таза. Чаще травмируются мочевой пузырь и мочеиспускательный канал, реже – прямая кишка. Повреждения тазовых органов не только утяжеляют течение переломов костей таза, но и нередко осложняются мочевыми затеками, флегмонами,
перитонитом, уросепсисом. При разрыве органов таза показано срочное оперативное вмешательство.
Повреждения мочевого пузыря возникают при тяжелой травме, сопровождающейся переломом переднего тазового полукольца. Согласно классификации Л. Г. Школьникова, повреждения мочевого пузыря делят на две группы.
1. Непроникающие разрывы мочевого пузыря:
а) наружные (при целости слизистой оболочки);
б) внутренние (при разрыве слизистой оболочки).
2. Проникающие разрывы мочевого пузыря:
а) внебрюшинные;
б) внутрибрюшинные.
Клиническая картина. При внебрюшинном разрыве мочевого пузыря возникают ложные позывы на мочеиспускание, в некоторых случаях выделяется небольшое количество кровянистой мочи. Затем появляется отечность в области промежности, вследствие скопления в предпузырной клетчатке мочи и крови определяется притупление над лобком, не исчезающее после опорожнения мочевого пузыря.
Для уточнения диагноза показана катетеризация мочевого пузыря. При его разрыве через катетер выделяется небольшое количество кровянистой жидкости. В сомнительных случаях производят восходящую цистографию: через катетер в мочевой пузырь вводят 250-300 мл 10 % раствора сергозина. Рентгенограмму выполняют после наполнения пузыря контрастирующим раствором и после опорожнения (оставшийся контрастирующий раствор в паравезикаль-ных тканях укажет на разрыв задней стенки мочевого пузыря).
Внутрибрюшинный разрыв мочевого пузыря возникает при сдавлении живота с переполненным мочевым пузырем, при этом появляются боли в животе и частые бесплодные позывы на мочеиспускание, так как мочевой пузырь пуст. Моча, изливающаяся в брюшную полость, раздражает брюшину и вызывает явления перитонизма (мягкий, слегка вздутый, умеренно болезненный живот, снижение перистальтики кишечника, нечеткая выраженность симптома Блюмберга). В отлогих местах живота определяется свободная жидкость.
Лечение. Выбор метода лечения повреждений мочевого пузыря обусловлен характером его повреждения.
При непроникающих повреждениях мочевого пузыря проводят неоперативное лечение.
В случаях задержки мочеиспускания производят катетеризацию мочевого пузыря с последующим его промыванием раствором фурацилина или риванола. Внутримышечно вводят антибиотики, per os назначают сульфаниламидные препараты.
Проникающие разрывы мочевого пузыря лечат только оперативно.
При внебрюшинном его разрыве срединным нижним разрезом обнажают мочевой пузырь и выявляют место его разрыва. Затем широко вскрывают брюшину и производят ревизию органов брюшной полости. Разрыв мочевого пузыря зашивают двухрядным швом до слизистой оболочки, ниже в надлобковой области накладывают эпицистостому. Околопузырную клетчатку дре-
нируют по Буяльскому (через запирательные отверстия) или по Куприянову (через промежность). Разрыв мочевого пузыря в области шейки зашивают на катетере, введенном через уретру.
При внутрибрюшинном разрыве мочевого пузыря производят нижнюю срединную лапаротомию и ревизию органов брюшной полости и мочевого пузыря. После осушения брюшной полости зашивают рану мочевого пузыря. Пузырь катетеризуют через уретру, и проверяют швы на герметичность. Катетер оставляют на 5-8 дней для отведения мочи и промывания мочевого пузыря антисептическими растворами. Брюшную полость зашивают наглухо.
При запоздалом оперативном вмешательстве, когда уже развился мочевой перитонит, в дополнение ко всему накладывают эпицистостому.
Повреждения мочеиспускательного канала при переломах костей таза у мужчин встречаются чаще, чем повреждения мочевого пузыря. Нередко эти повреждения сочетаются. Как правило, повреждается задняя часть мочеиспускательного канала (бульбарная или перепончатая).
Различают пристеночные неполные и полные разрывы мочеиспускательного канала.
Клиническая картина повреждения мочеиспускательного канала на фоне шокового состояния, вызванного переломом костей таза, в первые часы после травмы выражена нечетко, отмечается задержка мочеиспускания, уретрорра-гия. При разрывах мочеиспускательного канала быстро образуются параурет-ральная гематома и мочевой затек, распространяющийся на промежность и мошонку. Для уточнения характера и локализации повреждения производят восходящую уретрографию 40 % раствором сергозина. Для удаления мочи производят надлобковую пункцию мочевого пузыря. Кожу над лобком по средней линии смещают пальцем на 1,5-2 см кверху, и тонкую иглу вкалывают строго перпендикулярно коже на глубину 5-6 см (одновременно производя местную анестезию). Если моча не вытекает, то ее отсасывают шприцем. Перед пункцией необходимо убедиться (перкуторно или пальпацией) в том, что мочевой пузырь выстоит над уровнем лобковых костей.
Лечение разрывов мужского мочеиспускательного канала только оперативное. Накладывают надлобковый свищ, через который вводят два катетера до места разрыва: один катетер проводят из мочевого пузыря, а другой – через дистальную часть мочеиспускательного канала. Наружный катетер проводят в мочевой пузырь, и на нем зашивают разрыв мочеиспускательного канала кетгутом.
Рану на промежности зашивают до дренажей, введенных в парауретраль-ную клетчатку. Катетер на 2-3 нед. оставляют в мочеиспускательном канале. В надлобковый свищ вводят дренаж для постоянного отведения мочи.
Повреждение прямой кишки происходит при введении клистирного наконечника или при преступных ранениях через анальное отверстие, реже – изнутри при переломах костей (крестца или копчика во время репозиции отломков через прямую кишку).
Повреждения прямой кишки подразделяют следующим образом. 1. Внутрибрюшинные ранения:
а) проникающие;
б) непроникающие.
2. Внебрюшинные ранения:
а) проникающие;
б) непроникающие.
Клинически внутрибрюшинные проникающие ранения прямой кишки характеризуются симптомом “острого живота”, что является показанием для срочной лапаротомии.
При внебрюшинных повреждениях прямой кишки отмечаются выделение крови из заднего прохода, позывы на дефекацию. Во время обследования прямой кишки пальцем обнаруживаются рана ее стенки и кровь на перчатке.
Инструментальное (ректоскопом) обследование прямой кишки при подозрении на ее ранение не рекомендуется.
Если ранение прямой кишки происходит чрескожно рядом с задним проходом, то можно наблюдать выделение крови и кишечного содержимого через рану.
Вскоре после ранения (через несколько часов) в параректальной клетчатке развивается гнойно-некротический процесс. Общее состояние больного ухудшается (появляются тревога, повышение температуры тела, нарушение сна, спутанность сознания).
В некоторых случаях возникает рефлекторный спазм сфинктера заднего прохода, что способствует переполнению прямой кишки и проникновению кишечного содержимого через рану в параректальную клетчатку. Из наружной раны выделяется ихорозное содержимое с каловым запахом. Гнойно-некротический процесс может осложниться пиемией, сепсисом, анаэробной инфекцией.
Лечение. Хирургическая тактика при внебрюшинном ранении прямой кишки зависит от локализации ранения и заключается в хирургической обработке раны и дренировании параректальной клетчатки салфетками с мазью Вишневского.
Делают попытку зашить рану прямой кишки через расширенную чрескож-ную рану трехрядным швом.
Когда входное раневое отверстие находится на ягодице или на бедре, дренирование параректальной клетчатки целесообразно осуществить через па-раректальные дополнительные разрезы со стороны промежности. Отведение кишечного содержимого осуществляют через насильственно расширенный задний проход и резиновую трубку или через противоестественный задний проход, наложенный на сигмовидную кишку.
Источник
Обезболивание при переломах таза, как мощное противошоковое средство перед транспортировкой пострадавших, в начало лечения имеет весьма существенное значение. Для достижения этой цели может быть применена новокаиновая блокада места перелома или внутрикостная анестезия с введением новокаина в гребни подвздошных костей.
Очень эффективным способом обезболивания и противошоковой терапии является внутритазовая анестезия по Л. Г. Школьникову и В. П. Селиванову.
Техника анестезии. Положение больного лежа па спине. После дезинфекции кожи ев анестезируют 0,25 % раствором новокаина с помощью топкой иглы на 1 см кнутри от передневерхней ости подвздошной кости. Затем длинную иглу, насаженную па шприц с новокаином, вкалывают через анестезированный участок кожи под ость срезом к внутренней поверхности подвздошной кости. Вводя раствор новокаина, продвигают иглу кзади и книзу на 12-14 см, все время ощущая близость подвздошной кости
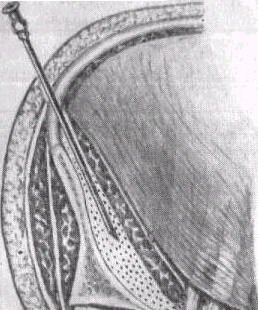
Рисунок 7
Схема тазовой блокады по Л. Г. Школьникову – В. П. Селиванову
в область внутренней подвздошной ямки вводят 400-500 мл 0,25 % раствора новокаина при одностороннем переломе и по 250- 300 мл с каждой стороны при двустороннем.
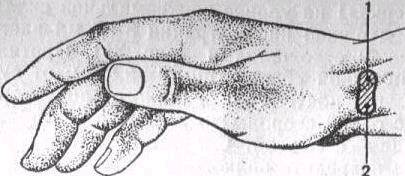
Анестезия в области лучезапястного сустава
Анатомия. Срединный нерв выходит на переднюю область лучезапястного сустава из-под поверхностного сгибателя пальцев на 4-5 см выше дистальной кожной складки запястья. Здесь он располагается в промежутке между сухожилиями длинной ладонной мышцы и лучевого сгибателя кисти или под ними. Длинная ладонная мышца отсутствует у 16 % людей.
В нижней трети предплечья локтевой нерв располагается латеральнее сухожилия локтевого сгибателя кисти и медиальное локтевой артерии. На 1-2 см выше проксимальной складки запястья нерв делится на две ветви – дорсальную и велярную. Первая, полностью чувствительная, под сухожилием локтевого сгибателя кисти достигает дорсальной локтевой части последней. Вторая, смешанная, идет также вдоль вышеуказанного сухожилия до гороховидной кости, где на ее радиальной стороне подразделяется на поверхностную и глубокую ветви. Поверхностная ветвь, полностью чувствительная, иннервирует область гипотенара, мизинец и локтевую сторону безымянного пальца.
Поверхностная ветвь лучевого нерва в нижней трети предплечья проходит между сухожилиями лучевого разгибателя кисти и плечелучевой мышцы. Место выхода нерва из щели между сухожилиями находится на 3-4 см выше проксимальной складки запястья. Нерв направляется дистально и кзади, пересекая длинный абдуктор большого пальца и его короткий разгибатель. Здесь он делится на несколько ветвей, которые иннервируют лучевую сторону тыла кисти. Локтевой, лучевой и срединный нервы часто анастомозируют между собой как в области предплечья, лучезапястного сустава, так и кисти.
Техника. Место вкола иглы для блокады срединного нерва находится в точке пересечения проксимальной складки запястья с ульнарным краем сухожилия лучевого сгибателя кисти. Его легко прощупать, отводя большей палец при попытке согнуть кисть в лучевую сторону.
Вкол проводят тонкой короткой иглой на глубину 0,6- 0,7 см. Веерообразно перемещая иглу поперечно ходу нерва, стараются получить парестезию. После незначительного подтягивания иглы (1 мм) инъецируют 3-5 мл 1 % раствора ксикаина или прилокаина или 1,5 % раствора тримекаина с адреналином или без него. Если парестезия не наступила, то приходится веерообразно вводить до10 млраствора анестетика. В этом случае скрытое время возрастает с 3-5 до 10-15 мин. Блокаду удобно осуществляв при тыльной флексии кисти и подкладывании валика по/ нижнюю треть предплечья.
Точка вкола иглы для блокады локтевого нерва находится на пересечении проксимальной складки запястья с радиальным краем сухожилия локтевого сгибателя кисти. (рис). Тонкую короткую иглу направляют под сухожилие, где, веерообразно перемещая ее конец, стараются получить парестезию, после чего вводят 4-5 мл раствора анестетика. Препараты и их концентрация такие же, как при блокаде срединного нерва. С целью блокады тыльной ветви 2 мл раствора анестетика инъецируют в клетчатку в области волярной поверхности головки локтевой кости, для чего иглу приходится вводить глубже примерно на 1 см. Этого же можно достигнуть путем подкожной инфильтрации на данном уровне от сухожилия локтевого сгибателя запястья в направлении тыльной стороны головки локтевой кости (примерно 5 мл раствора анестетика).
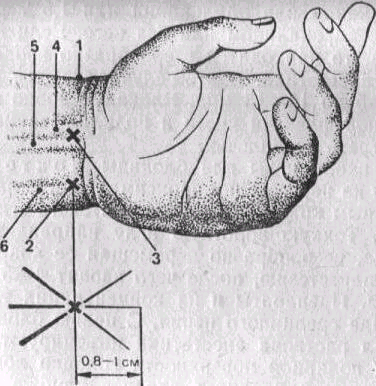
Рисунок 8 Блокада срединного и локтевого нервов в области луче-запястного сустава.
1 – проксимальная складка запястья; 2 – место вкола для блокады локтевого нерва; 3-место вкола для блокады срединного нерва: 4-сухожилие лучевого сгибателя кисти; Б – сухожилие длинной ладонной мышцы: 6 – сухожилие локтевого сгибателя кисти.
Лучевой нерв анестезируют в лучевой ложбинке («табакерка») на уровне проксимальной складки запястья путем подкожной инфильтрации 5-7 мл раствора анестетика между сухожилиями (рис).

Рисунок 9 Блокада поверхностной ветви лучевого нерва в области лучезапястного сустава.
1-сухожилие длинного разгибателя большого пальца; 2-сухожилие короткого разгибателя пальца.
Протяженность инфильтрационной «браслетки» 3-3,5 см: от сухожилий короткого разгибателя и длинного абдуктора большого пальца с одной стороны до длинного разгибателя большого пальца – с другой. Следует соблюдать осторожность, чтобы не повредить подкожные вены. Растворы указанных анестетиков можно применять в 0,5 % концентрации.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
