Объем кровопотери при закрытых переломах
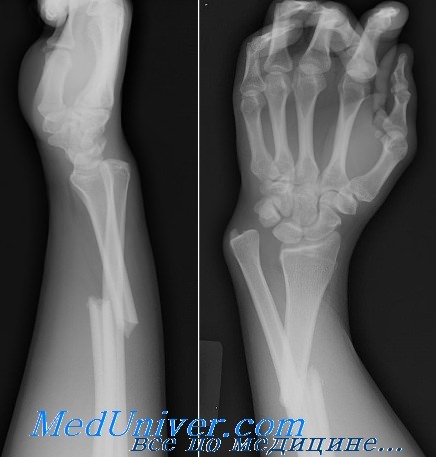
Клиника перелома кости. Диагностика
Боль и припухлость — наиболее типичные проявления перелома. Обычно эти симптомы локализованы в месте перелома, но при сопутствующем обширном повреждении мягких тканей могут оказаться более генерализованными или диффузными.
Может отмечаться потеря нормальной функции, но у большинства больных с неполным переломом (стрессовый перелом) функциональные нарушения могут быть минимальными. Если концы сломанной кости соприкасаются неплотно, обычно обнаруживаются патологическая подвижность и крепитация. Тем не менее искать этого не следует, поскольку увеличивается вероятность дальнейшего повреждения мягких тканей.
Больные с грубой деформацией или крепитацией должны быть немедленно шинированы до транспортировки или снятия рентгенограмм. Следует искать локальную припухлость кости. Неполные переломы могут быть предположительно диагностированы или заподозрены на основании припухлости кости, хотя перелом может и не обнаруживаться на рентгенограмме в течение 10—14 дней.
Для выявления сопутствующих переломов рентгенографию проводят с захватом двух смежных суставов выше и ниже места перелома. Обследование больного с переломом не будет полным, если не исследовано состояние сосудисто-нервного пучка.

При постановке диагноза и лечении переломов следует помнить:
1. Если поврежден сустав, всегда подозревают костно-хрящевой перелом.
2. Сесамовидные кости ошибочно принимают за фрагменты сломанной кости. Для первых характерна гладкая граница. В случае сомнений делают сравнительные снимки.
3. Повреждения эпифиза путают с разрывом связок у ребенка. Помните, что эпифиз — самое слабое место, наиболее подверженное повреждению, если избыточная сила действует в плоскости, перпендикулярной суставу, что особенно характерно для коленного сустава.
Типичное осложнение перелома — кровотечение. Объем кровопотери часто не оценивают. Ниже показан объем кровопотери при наиболее часто встречающихся переломах. У больного с множественными переломами может быть шок от потери крови. Особенно это характерно для людей пожилых, сосуды которых менее способны суживаться, чтобы поддерживать давление. При переломах таза потеря крови настолько велика, что больной может быть полностью обескровлен.
Средний объем кровопотери при закрытых переломах:
– Лучевая и локтевая кости 150—250 мл
– Плечевая кость 250 мл
– Тазовые кости 1500—3000 мл
– Бедренная кость 1000 мл
– Большеберцовая и малоберцовая кости 500 мл
– Также рекомендуем “Первая помощи при переломе кости. Экстренное шинирование”
Оглавление темы “Переломы костей”:
- Классификация переломов костей. Вывих, подвывих и диастаз суставов
- Биомеханика перелома и его заживление. Фазы
- Клиника переломов костей. Диагностика
- Первая помощи при переломе кости. Экстренное шинирование
- Выбор метода лечения перелома кости. Показания к операции
- Гипсовый метод лечения перелома кости. Методика и контроль
- Обезболивание переломов. Блокада по Виру
- Лечение открытого перелома кости. Правила
- Лечение патологического и огнестрельного перелома кости. Правила
- Переломы костей у детей. Особенности лечения
Источник
Закрытый перелом – это полное либо частичное нарушение целостности кости без повреждения кожных покровов над областью перелома. Тяжесть состояния больного определяется размером сломанных костей, наличием смещения и повреждений окружающих структур. Основными проявлениями являются боль, отек, кровоподтеки, нарушение функции, патологическая подвижность, крепитация и деформация поврежденного сегмента. Некоторые симптомы могут отсутствовать. Диагноз выставляется на основании внешних признаков и данных рентгенографии. Иногда требуются дополнительные исследования: артроскопия, КТ, МРТ. Лечение заключается в закрытом или открытом устранении смещения и последующей иммобилизации.
Общие сведения
Закрытый перелом – нарушение целостности кости без повреждения кожных покровов. Является широко распространенной травмой, при этом закрытые переломы встречаются чаще открытых. Возникает вследствие обычного падения, удара, криминального инцидента (драки), падения с высоты, производственной или природной катастрофы, автомобильной аварии и т. д. Патологические переломы развиваются в результате минимального воздействия (например, переворачивания в постели). Закрытые переломы могут быть единичными или множественными, сочетаться или не сочетаться с другими травмами: повреждением грудной клетки, ЧМТ, тупой травмой живота и травмой мочеполовых органов. Лечением закрытых переломов занимаются травматологи-ортопеды.
Закрытый перелом
Причины
Причиной закрытого перелома является нагрузка, превышающая предел прочности кости. Сила, необходимая для возникновения перелома, зависит от прочности конкретной кости и оси воздействия. Вид перелома определяется вектором приложенной нагрузки, к примеру, при ударе параллельно оси кости может образоваться оскольчатый или продольный закрытый перелом, а при ударе перпендикулярно оси кости – поперечный перелом. При соответствующем воздействии любая кость может сломаться в любом месте, однако существуют и наиболее распространенные переломы, возникающие вследствие типичного механизма повреждения.
Повреждение луча в типичном месте – в большинстве случаев возникает при падении с упором на ладонь, чаще наблюдается у детей и пожилых людей. Переломы лодыжек – обычно образуются при подворачивании ноги, при этом самым распространенным является перелом наружной лодыжки, реже встречаются двух- и трехлодыжечные переломы. Повреждение хирургической шейки плеча – как правило, возникает при падении на руку, чаще наблюдается у пожилых. Перелом шейки бедра – образуется при падении, как и в предыдущем случае, чаще страдают пожилые. Бамперный перелом голени (оскольчатое повреждение средней трети кости) – обычно возникает при ударе бампером автомобиля.
Патогенез
При нарушении целостности кости возникает ряд патологических изменений, наиболее значимыми из которых является смещение, боль и кровотечение. Причиной боли является массовое раздражение болевых рецепторов. Причиной кровотечения – нарушение целостности внутрикостных сосудов. Объем кровопотери при закрытых переломах достигает значительных величин, поскольку сосуды жестко фиксированы в кости, не спадаются, а могут только закупориться тромбами.
Наиболее значимая кровопотеря возникает при переломах таза: при повреждении переднего полукольца – до 800 мл, при одновременном повреждении заднего и переднего полукольца – 1,5-2 л, при множественных повреждениях – до 3л. Потеря крови при закрытом переломе голени колеблется в пределах 500-700 мл. Выраженный болевой синдром в сочетании с массивной кровопотерей при повреждениях крупных костей могут стать причиной развития травматического шока, представляющего опасность для жизни пациента. Кровотечение происходит в окружающие ткани, скопившаяся кровь образует гематому, которая в последующем постепенно рассасывается.
Характер смещения зависит от уровня повреждения и направления тяги мышц, прикрепляющихся к отломкам ниже и выше линии перелома. Чем более крупные и сильные мышцы «тянут» фрагменты, тем труднее их сопоставить и удержать. В последующем на месте перелома образуется новая костная ткань, при этом срок и вероятность сращения перелома зависит от локализации повреждения, вида закрытого перелома, адекватности сопоставления отломков, возраста и состояния организма пострадавшего. У детей сращение наступает быстрее, у пожилых – медленнее. Срок консолидации колеблется от недель до месяцев, на месте повреждения образуется костная мозоль.
Классификация
В травматологии и ортопедии существует несколько классификаций закрытых переломов.
С учетом причин возникновения:
- Травматические – возникшие вследствие значительного внешнего воздействия на неизмененной кости.
- Патологические – возникшие вследствие минимального внешнего воздействия на кости, пораженной каким-то патологическим процессом (опухолью костной ткани, метастазами опухолей другого генеза, туберкулезом и т. д.).
С учетом тяжести:
- Неполные: надломы и трещины.
- Полные: со смещением и без смещения фрагментов.
С учетом характера и особенностей повреждения:
- Поперечные – линия перелома располагается перпендикулярно оси кости.
- Косые – линия перелома располагается под углом к оси кости.
- Продольные – линия перелома располагается параллельно оси кости.
- Винтообразные – линия перелома располагается по спирали, фрагменты кости разворачиваются относительно нормального расположения.
- Оскольчатые – единая линия перелома отсутствует, есть различное количество отдельных отломков.
- Вколоченные – один костный фрагмент вклинивается в другой (возникают при переломах трубчатых костей).
- Клиновидные – при вклинивании отломков образуется клиновидная деформация (возникают при переломах позвонков).
- Компрессионные – высота кости уменьшена, есть мелкие костные отломки, единая линия перелома отсутствует.
С учетом локализации (в области трубчатых костей):
- Диафизарные – нарушается целостность средней части кости.
- Эпифизарные – нарушается целостность конца кости.
- Метафизарные – целостность кости нарушается в области между диафизом и эпифизом.
С учетом наличия или отсутствия осложнений:
- Неосложненные.
- Осложненные. Возможно осложнение повреждением внутренних органов, травматическим шоком, кровотечением, остеомиелитом, раневой инфекцией, жировой эмболией, сепсисом.
У детей также могут возникать эпифизеолизы – закрытые переломы в области неокостеневшей ростковой зоны.
Симптомы закрытого перелома
Выделяют абсолютные и относительные признаки повреждения кости. Относительные позволяют заподозрить данную патологию, абсолютные являются ее однозначным подтверждением. В число относительных признаков входит боль, усиливающаяся при осевой нагрузке, нарастающий отек, нарушение функции (ограничение подвижности, невозможность или, реже, ограничение нагрузки) и гематома в области повреждения. В группу абсолютных признаков относят патологическую подвижность, деформацию конечности и крепитацию. Один или несколько абсолютных признаков могут отсутствовать, так, при закрытых переломах без смещения нет деформации, а при компрессионных повреждениях не наблюдается ни одного из перечисленных симптомов.
Диагностика
Основным инструментальным методом обследования при закрытых переломах является рентгенография. Согласно стандартным правилам, исследование включает в себя снимки в двух проекциях с «захватом» поврежденного сегмента и двух соседних суставов (проксимального и дистального). При некоторых повреждениях эти правила меняются. Так, при шеечных переломах плеча и бедра снимают место перелома с одним суставом, при повреждениях костей запястья иногда используют дополнительные проекции и т. д.
В числе других дополнительных исследований – КТ, МРТ, УЗИ сустава и артроскопия. Две последние методики применяются при внутрисуставных повреждениях, КТ сустава позволяет детально изучить состояние костных структур, а на МРТ кости хорошо просматриваются не только кости, но и мягкие ткани. При подозрении на вторичные повреждения нервов и сосудов (сдавление в результате смещения отломков, разрыв при контакте с острым краем костного фрагмента) необходимы консультации сосудистого хирурга, нейрохирурга или невролога, при подозрении на повреждение внутренних органов (например, при переломах таза) – консультации уролога или абдоминального хирурга.
Лечение закрытого перелома
На этапе первой помощи пострадавшему дают обезболивающее, фиксируют поврежденный сегмент и доставляют в мед. учреждение. Для фиксации закрытого перелома используют специальные шины или любые доступные предметы (например, палки или дощечки), при накладывании шины необходимо зафиксировать не только само место повреждения, но и два соседних сустава. При повреждениях позвоночника больного укладывают на твердую поверхность. Самостоятельные попытки вправления при любых закрытых переломах недопустимы, поскольку такие действия могут стать причиной смещения отломков и дополнительного повреждения окружающих тканей.
В травмпункте или приемном покое врач оценивает состояние пациента, выявляет и по возможности предотвращает осложнения (травматический шок, кровопотеря), проводит обезболивание, выполняет репозицию с последующей иммобилизацией. После репозиции обязательно проводится рентгенконтроль. Лечение закрытых переломов может быть консервативным или оперативным. При консервативной терапии используются гипсовые повязки и тракционные методы (скелетное, лейкопластырное или клеевое вытяжение).
При повреждении нервов и сосудов, невозможности сопоставить или удержать отломки выполняется операция. В зависимости от особенностей закрытого перелома может осуществляться чрезкожная фиксация спицей, остеосинтез гвоздем, винтами, пластинами или скобами либо компрессионно-дистракционный остеосинтез с использованием аппаратов внешней фиксации.
В настоящее время отмечается тенденция к увеличению количества оперативных вмешательств при закрытых переломах. Это обусловлено как совершенствующимися оперативными методиками, позволяющими обеспечить более высокую вероятность положительного исхода лечения, так и возможностями ранней активизации пациентов.
Так, скелетное вытяжение при диафизарном переломе голени накладывается на 4 недели и в последующем заменяется гипсом, который необходимо носить 3-4 месяца. Использование аппарата Илизарова позволяет не только исключить тяжело переносимое пациентом длительное пребывание в лежачем положении, но и обеспечить сохранение подвижности соседних суставов (голеностопного и коленного) в течение всего срока лечения. При всех закрытых переломах применяются вспомогательные методики: ЛФК, физиотерапия и массаж.
Прогноз и профилактика
Продолжительность реабилитационного периода, а также степень восстановления трудоспособности зависит от вида травмы, возраста и состояния здоровья пациента. При отсутствии сращения необходимо оперативное лечение в отдаленном периоде. Профилактика заключается в разработке и реализации мер по снижению уровня травматизма.
Источник
Определение величины кровопотери
Определение величины кровопотери в полевых условиях представляет определенные трудности, так как нет достаточно информативного и быстрого метода измерения объема крови, и врачу приходится руководствоваться совокупностью клинических признаков и данных лабораторных исследований.
В военно-полевой хирургии для этой цели можно использовать 4 группы методов.
1. По локализации травмы и показателю объема поврежденных тканей.
2. По гемодинамическим показателям (индекс шока, систолическое АД).
3. По концентрационным показателям крови (гематокрит, гемоглобин).
Ориентировочно можно определить величину кровопотери по локализации травмы: при тяжелой травме груди она составляет 1,5-2,5 л, живота — 2 л, при множественных переломах костей таза — 2,5-3,5 л, открытом переломе бедра 1,5- 1,8 л, закрытом переломе бедра — 2 л, голени — до 0,8 л, плеча — 0,6 л, предплечья — 0,5 л. Этих данных бывает достаточно при оказании первой врачебной и квалифицированной хирургической помощи.
На этом же этапе можно использовать и ориентировочный показатель объема поврежденных тканей, принимая ладонь раненого за единицу измерения, соответствующую приблизительно кровопотере в 0,5 л. Открытая ладонь используется для определения раневой поверхности, а сжатый кулак — для оценки объема поврежденных тканей.
В связи с этим все ранения делятся на 4 группы.
1. Малые раны — поверхность повреждения меньше поверхности ладони. Кровопотеря равна 10% ОЦК.
2. Раны средних размеров — поверхность повреждения не превышает площади 2 ладоней. Кровопотеря до 30% ОЦК.
3. Большие раны — поверхность больше площади 3 ладоней, но не превышает площади 5 ладоней. Средняя кровопотеря около 40% ОЦК.
4. Раны очень больших размеров — поверхность больше площади 5 ладоней. Кровопотеря около 50% ОЦК.
В любых условиях можно определить величину кровопотери по гемодинамическим показателям — индексу шока. Несмотря на критику использования АД в качестве критерия тяжести кровопотери, оно вместе с ЧСС неизменно будет использоваться на передовых этапах эвакуации. По существу это первые важные объективные показатели, которые позволяют ориентировочно определить не только тяжесть состояние раненого, но и количество потерянной крови.
Индекс шока представляет собой отношение ЧСС к систолическому АД. В норме этот показатель равен 0,5. Каждое последующее его увеличение на 0,1 соответствует потере 0,2 л крови, или 4% ОЦК. Повышение данного показателя до 1,0 соответствует потере 1 л крови (20% ОЦК), до 1,5 — 1,5 л (30% ОЦК), до 2,0 — 2 л крови (40% ОЦК).
Этот метод оказался информативным в острых ситуациях, но он допускает занижение истинной величины кровопотери на 15%. Метод не следует применять при медленном кровотечении. Для упрощения расчетов была разработана номограмма, основанная на индексе шока (табл. 7).
Эти данные позволяют ориентировочно вычислить величину кровопотери у любого раненого. Этот бескровный метод определения острой кровопотери можно применять на передовых этапах медицинской эвакуации, особенно в неотложных ситуациях при массовом поступлении раненых.
Из методов 3-й группы для определения величины кровопотери раньше применяли метод Филлипса-Ван-Слайка в модификации Г.А. Барашкова, основанный на определении удельного веса (относительной плотности) крови в растворах медного купороса с разной плотностью — от 1,040 до 1,060 (номограмма Г.А. Барашкова). Кровь раненого набирают в пипетку и последовательно капают в банки с раствором голубого цвета. Если капля зависает в центре, удельная плотность крови равна цифре, написанной на банке с раствором медного купороса. Однако метод трудоемок, дает значительный процент ошибок, занижая в острой ситуации величину кровопотери почти наполовину. Величина ошибки уменьшается по мере развития аутогемодилюции. Определение кровопотери по плотности крови и гематокриту (метод Филлипса-Ван-Слайка с номограммой Г.А. Барашкова) представлено в табл. 8.
Таблица 7.Определение кровопотери при травме и кровотечении по показателям гемодинамики
Таблица 8.Определение кровопотери по плотности крови и гематокриту
| Плотность крови, кг/мл | Гематокрит, л/л | Объем кровопотери, мл |
| 1057-1054 | 0,44-0,40 | до 500 |
| 1053-1050 | 0,38-0,32 | |
| 1049-1044 | 0,30-0,22 | |
| 1500 |
Наибольшее распространение в военно-полевой хирургии получил гематокритный метод F.D. Moore,
представленный следующей формулой: КП = ОЦКд χ(Гтд — Гтф) / Гтд,
где КП — кровопотеря, л; ОЦКд — должный ОЦК; Гтд — должный гематокрит, составляющий 45% у мужчин и 42% у женщин; Гтф — фактический гематокрит, определенный у пораженного после остановки кровотечения и стабилизации гемодинамики. В этой формуле вместо гематокрита можно применять уровень гемоглобина, считая должным 150 г/л.
Концентрационные методы определения величины кровопотери, основанные на показателях гематокрита и гемоглобина, можно рекомендовать лишь для расчетов при медленной кровопотере, так как их истинные значения становятся реальными по достижении полного разведения крови, которое происходит в организме на протяжении 2-3 сут.
Между величиной дефицита ОЦК и клиническими проявлениями шока имеется тесная взаимосвязь, которую доказали М.Г. Вейль и Г. Шубин (1971) (табл. 9).
Наиболее объективно определение ОЦК с помощью разведения индикатора, что применимо лишь в высокоспециализированных госпиталях. Однако при исследовании волемических показателей определяется дефицит ОЦК, который неравнозначен величине кровопотери. Наиболее точно этой величине соответствуют сдвиги глобулярного объема при допущении, что весь дефицит этого объема является следствием потери крови. Такое утверждение имеет достаточно веское основание, поскольку эритроциты – наиболее стабильный компонент объема крови, не подверженный быстрым количественным изменениям. При отсутствии в организме человека истинных депо крови глобулярный объем должен уменьшаться строго на величину кровопотери. На этом основании можно рассчитать (только ретроспективно) величину кровопотери по дефициту глобулярного объема (ГО). Можно применить классификацию М.В. Шеляховского и Л.А. Батыра и рассчитать величину кровопотери по дефициту ГО по формуле:
КП = ОЦКд χ(ГОд — ГОф) / ГОд,
где КП — кровопотеря; ГОд — должный ГО; ГОф – фактический ГО.
Таблица 9.Сопоставление клинических признаков острой кровопотери с величиной дефицита ОЦК
Степень шока Клинические признаки Снижение ОЦК, %
Степень шока Не выражена
Клинические признаки Отсутствуют
Снижение ОЦК, % Не более 10 (500 мл)
Степень шока Легкая
Клинические признаки ЧСС 90-100 в минуту, АД более 90 мм рт.ст., признаки периферической вазоконстрикции
Снижение ОЦК, % На 15-25 (750-1250 мл)
Степень шока Средняя
Клинические признаки ЧСС 100-120 в минуту, снижение пульсового давления. Систолическое АД 90-75 мм рт.ст. Беспокойство, потливость, бледность. Олигурия
Снижение ОЦК, % На 25-35 (1250-1750 мл)
Степень шока Тяжелая
Клинические признаки ЧСС 120-160 в минуту, систолическое АД 70-50 мм рт.ст. Ступор, резкая бледность, холодные конечности. Олигоанурия
Снижение ОЦК, % Более 35 (более 1750 мл)
Источник статьи: https://helpiks.org/3-53294.html
Методы определения объема кровопотери
Опасность кровопотери связана с развитием геморрагического шока, тяжесть которого обусловлена интенсивностью, продолжительностью кровотечения и объемом потерянной крови. Вот почему наряду с выяснением причины и локализации источника кровотечения одной из актуальных задач неотложной хирургии мирного и военного времени является определение объема кровопотери, в том числе операционной и послеоперационной кровопотери после травматичных оперативных вмешательств.
До настоящего времени хирурги определяют объем кровопотери и судят о тяжести кровотечения по клиническим признакам и объективным данным (окраска кожи и слизистых оболочек, частота пульса и дыхания, величина артериального и центрального венозного давления, показатель почасового диуреза) и показателям гемограммы (количество эритроцитов, гемоглобина, уровень гематокрита), хотя установлено значительное несоответствие между величиной кровопотери и картиной периферической крови, величиной артериального давления и другими относительными показателями. На основании этих данных удается составить самое приблизительное представление об объеме кровопотери, что не отражает истинного состояния пациента (Горбашко А.И., 1982).
Все существующие методы определения объема кровопотери, исследования операционной и послеоперационной кровопотери можно разделить на непрямые (по клиническим признакам, визуально, расчетные методы) и прямые (взвешивание салфеток, взвешивание больного, колориметрический, метод электропроводности, плотности крови и др.). В то же время каждый из данных методов не может быть точным, так как между объемом кровопотери и степенью снижения ОЦК нет прочной связи в связи с тем, что из циркуляции выходит не только кровь, вылившаяся из сосудистого русла, но и депонированная кровь.
Острая кровопотеря клинически проявляется лишь после снижения исходного ОЦК более чем на 25%.
Условно можно различать три степени кровопотери:
1) умеренную, составляющую не более 25% исходного ОЦК;
2) большую, равную в среднем 30-40% исходного ОЦК;
3) массивную — более 40% исходного ОЦК больного. При кровопотере, составляющей 40% ОЦК и более, как правило, развивается геморрагический шок (Климанский В.А., Рудаев Я.А., 1984).
Для определения объема кровопотери можно использовать показатель шокового индекса Алговера-Бурри (1967), определяемый соотношением частоты пульса и уровня систолического артериального давления. При индексе 0,8 и менее — объем кровопотери равен 10% ОЦК, при 0,9-1,2 — 20%, при 1,3-1,4 — 30%. при 1,5 и выше — 40% ОЦК и более.
При различных видах механических травм объем кровопотери меняется.
К визуальным методам определения объема кровопотери у пострадавших с открытыми и закрытыми переломами костей и раненых с огнестрельными повреждениями относятся методы, предложенные С1агк (1951) и 0гаш (1951).
Определение кровопотери при закрытых и открытых переломах:
Таз, заднее полукольцо — до 2-3 литров;
Таз, переднее полукольцо — до 0,8 литра.
У раненых с огнестрельными повреждениями для определения объема кровопотери предложено учитывать размер раны, измеряя ее открытой кистью. Считается, что площадь раны размером с кисть соответствует потере 500 мл крови. Стопа, коленный сустав и предплечье примерно равны по объему и представляют 2-3 кратный объем кисти каждый, а бедро — в 10-12 раз больше кисти. Данный метод абсолютно не годится при повреждениях и ранениях груди и живота.
Определение кровопотери по размеру раны:
Гравиметрический метод определения кровопотери основан на взвешивании пациента или операционного материала до и после операции.
Метод взвешивания пациента имеет ряд существенных недостатков и позволяет получить результаты только после оперативного вмешательства.
Метод взвешивания операционного материала довольно прост. Объем кровопотери определяется по разнице веса сухих и смоченных кровью тампонов, шариков, простыней и халатов с учетом того, что 1 мл крови весит около 1 г. Однако и он имеет существенные недостатки (не учитывается испарение плазмы при высокой температуре в операционной и т.д.), что заставляет хирургов увеличивать полученное число на 25-30%.
Лабораторные методы определения объема кровопотери наиболее распространены в хирургической клинике. Общепринятыми исследованиями являются изучение состава периферической крови, определение гематокритного числа, относительной плотности крови, выполняемые сразу же при поступлении больного или пострадавшего в отделение. Данные каждого из этих методов имеют более существенное значение при комплексном применении их. Оценка содержания эритроцитов, гемоглобина должна проводиться с учетом времени, прошедшего от начала кровотечения.
В первые 3-5 часов содержание эритроцитов и гемоглобина, показатель гематокрита почти не отличаются от нормального уровня, что обусловлено отставанием реации аутогемодилюции. Гидремическая реакция начинается сразу же после кровопотери, однако ее результаты выявляются значительно позднее. В связи с чем, несмотря на остановку кровотечения, содержание относительных показателей продолжает снижаться, и анемия нарастает. При тяжелой кровопотере исследованию следует подвергать только кровь, взятую из центральной вены. Сотрудниками кафедры факультетской хирургии ЯГМА разработана четырехстепенная классификация оценки тяжести кровопотери в зависимости от лабораторных показателей (Хорев А.Н с соавт, 1990), представленная в таблице 2.
Таблица 2. Классификация тяжести кровопотери по лабораторным показателям.
| Степень кровопотери | Кровопоте- ря (мл) | Потеря ГО в % | Эритроциты х 10 12 /л | Гемоглобин г/л | Гематокрит % |
| Легкая Компенсиро-ванная | До 500,0 До 1000,0 | До 10 До 20 | 4,0-3,8 3,7-3,2 | 108-103 102-83 | До 39 38-32 |
| Субкомпенси-рованная | До 1500,0 | До 30 | 3,1-2,4 | 82-63 | 31-23 |
| Компенсиро-ванная | Более 1500,0 | Более 30 | 2,3 и ниже | 62 и ниже | 22 и ниже |
Для определения объема кровопотери в клинике применяют метод определения относительной плотности крови и плазмы, предложенный Филлипсом, с использованием раствора сульфата меди с относительной плотностью от 1,034 до 1,075. Он основан на способности протеината меди образовывать оболочку вокруг капли крови или плазмы, которая сохраняет свою относительную плотность в течение 10-15 секунд. Каплю цитратной крови, взятой из вены, опускают с высоты 1 см в пробирку в раствор медного купороса. Если плотность крови ниже плотности данного раствора, то капля тотчас же всплывает, а если выше — капля тонет. Исследование проводят до тех пор, пока капля остается взвешенной в жидкости в течение 3-4 секунд, что указывает на соответствие их плотностей.
Использование метода определения относительной плотности крови при кровопотере в клинике и эксперименте позволяет получить ориентировочные данные о величине кровопотери (Барашков А.Г., 1956), представленные в таблице 3.
Таблица 3. Оценка величины кровопотери по Г.А. Барашкову (1956).
| Объем кровопотери, мл | Относительная плотность крови | Гематокрит, % | Гемоглобин,г/л |
| До 500 мл 500-1000 1000-1500 Свышг 1500 | 1,057-1,054 1,053-1,050 1,049-1,044 1,043 и ниже | 44-40 38-32 30-22 22 и нияе | 108-103 101-83 88-63 70 и нижг |
По данным И.Н. Копустянской (1973), при относительной платности крови 1,057-1,051 кровопотеря составляет 500 мл, при относительной плотности 1,051-1,047 — от 600 до 1000 мл, при 1,046-1,041 — кровопотеря составляет 1500 мл и более (цит. по Горбашко А.И., 1982).
В.Ф. Пожариский (1972) упростил методику R.A. Phillips с соавт. (1946) определения величины ОЦК по степени разжижения крови в ответ на введение в сосудистое русло определенного количества жидкости (плазма, полиглюкин), где ОЦК — объем циркулирующей крови, V — объем перелитой плазмы, полиглюкина, Ht — величина гематокрита до переливания плазмы, полиглгокина, Ht — величина гематокрита спустя 30 минут после переливания плазмы, полиглюкина.
В травматологии объем кровопотери определяют по гематокриту с учетом веса больного, используя таблицу Дженкинса.
Наиболее точной оценкой величины кровопотери в настоящее время считается определение дефицита объема циркулирующей крови (ОЦК) и ее компонентов: объема циркулирующей плазмы (ОЦП) и объема циркулирующих эритроцитов (ОЦЭ).
Сведения о дефиците ОЦК могут быть использованы лишь в первые часы от начала кровопотери до наступления реакции гидремии. Наиболее стойким компонентом ОЦК, определяющим тяжесть кровотечения, является дефицит ОЦЭ, который медленно восстанавливается и более объективно отражает величину кровопотери (Горбашко А.И., 1982).
Методы определения ОЦК и ее компонентов делят на прямые и непрямые, которые разрабатываются более 150 лет.
Прямые методы измерения объема крови, основанные на кровопускании, отмывании сосудов водой с перерасчетом гемоглобина на объем крови, были выполнены в далеком прошлом на обезглавленных преступниках. ОЦК человека составляет от 5 до 6 л или 1/13 часть массы тела (Albert S., 1963) и является непостоянной величиной, которая зависит от физиологических и патологических изменений и метода определения. Для определения нормальных средних величин ОЦК выполняют расчет, используя массу, поверхность тела или рост. Наиболее приемлимым является расчет на 1 кг массы тела с учетом жировой клетчатки, так как она содержит крови меньше, чем ткань паренхиматозных органов, мышц и др.
Непрямые методы определения ОЦК осуществляются с помощью различных индикаторов, вводимых в сосудистое русло больного. Принцип определения ОЦК заключается в разведении в крови пациента индикатора, объем которого точно известен. Обычно используют вещества, с помощью которых определяют объем циркулирующей плазмы (ОЦП) или объем циркулирующих эритроцитов (ОЦЭ), а затем через показатель гематокрита высчитывают ОЦК.
Для определения ОЦП в качестве индикатора может быть применена синяя азокраска Т-1824 (синий Эванса), которая вступает в тесный контакт с альбумином и длительно циркулирует в крови вместе с ним. Концентрация красителя в крови больного определяется с помощью спектрофотометрии. Другим индикатором, легко вступающим в соединение с альбумином плазмы и служащим показателем величины ОЦП, является радиоактивный изотоп йода. Для определения ОЦЭ используют изотоп хрома Сr. Ошибки данных методик не превышают 5-10% по отношению к действительному ОЦК; в то же время в повседневной работе, особенно в условиях ургентной хирургии, возможности данных методов ограничены, что связано с длительностью проведения исследования, отсутствием необходимых реактивов, аппаратуры.
Н.М. Шестаковым (1977) была предложена методика определения ОЦК по интегральному сопротивлению тела с помощью реографа. Было установлено, что имеется обратно пропорциональная зависимость между интегральным сопротивлением тела и ОЦК. Данная методика определения ОЦК проста, для ее проведения не требуется много времени, она может быть использована для непрерывного контроля основных показателей в динамике.
Таким образом, определение ОЦК и ее компонентов, в первую очередь ОЦЭ, позволяет достоверно судить об объеме и скорости кровопотери, объективно оценить состояние больного, целенаправленно и полновесно определить комплекс лечебных мероприятий.
Источник статьи: https://studopedia.ru/13_93609_metodi-opredeleniya-ob-ema-krovopoteri.html
Источник
