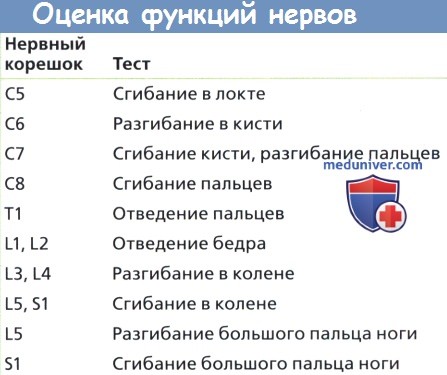
Неврологические нарушения при переломах

[читать] (или скачать)
статью в формате PDF
При первичном осмотре и обследовании пострадавшего важно определить наличие повреждений сосудисто-нервных структур позвоночника. Из всех диагностических методов для определения поражения спинного мозга при травме позвоночника наиболее важным и достоверным методом остается детальное врачебное клинико-неврологическое исследование пострадавшего.
Первичный осмотр пострадавшего должен быть проведен как можно раньше после травмы и повторно тем же самым врачом несколько раз в последующие 48 ч. Сразу после травмы трудно окончательно диагностировать повреждение спинного мозга. Наличие спинального шока в первые 24–48 ч может маскировать поражение верхних мотонейронов или давать проявление потери чувствительных и двигательных функций в дерматомах, которые позже могут оказаться неповрежденными. Повреждения крестцовых корешков или конуса спинного мозга могут быть пропущены при первичном поверхностном осмотре нижних конечностей.
Повреждения верхнегрудного отдела спинного мозга сопровождаются параличом или парезом дыхательной мускулатуры грудной клетки, что приводит к резкому ослаблению дыхания. Повреждение на уровне Th2–Th3 сегментов, в боковых рогах которых находятся вегетативные клетки, осуществляющие иннервацию сердца, может сопровождаться нарушением сердечной деятельности в виде аритмий, ослабления сердечных сокращений.
Повреждение на уровне Th7–Th12 приводит к параличу мышц брюшного пресса. Повреждение на уровне верхнего и среднего грудного отделов спинного мозга сопровождается параличом мышц спины. Острый период позвоночно-спинномозговой травмы на грудном уровне характеризуется вялым параличом или парезом мышц ног с выпадением брюшных и сухожильных рефлексов на нижних конечностях. Вялый характер паралича или пареза является следствием спинального шока дистально от уровня повреждения спинного мозга. Одновременно возникает нарушение чувствительности по проводниковому типу и нарушение функции тазовых органов в виде задержки мочи и кала. Двигательный паралич с сохранением чувствительности обычно бывает при неполном повреждении спинного мозга. В этом случае моторная функция может восстановиться полностью или частично в спинномозговых сегментах с ненарушенной чувствительностью. Неполные повреждения спинного мозга восстанавливаются по меньшей мере на одну степень по шкале ASIA/IMSOP. D.C. Burke D. Murray (1976), E.S. Stauffer (1984) и другие показали, что 70–80 % пациентов с неполным повреждением спинного мозга имели существенное улучшение неврологической симптоматики, в то время как при полных повреждениях восстановление бывает незначительным или совершенно отсутствует.
ШКАЛА ТЯЖЕСТИ ПОВРЕЖДЕНИЯ СПИННОГО МОЗГА ASIA/IMSOP (разработана Американской ассоциацией спинальной травмы [American Spinal Injury Association – ASIA] и Международным медицинским обществом параплегии, [International Medical Society of Paraplegia – IMSOP]):
| степень А | полное поражение спинного мозга и отсутствие двигательных и сенсорных функций в сегментах S4 – S5; |
| степень В | неполное поражение спинного мозга и сохранность сенсорных (но не моторных) функций ниже уровня поражения вплоть до сегментов S4 – S5; |
| степень С | неполное поражение спинного мозга, моторные функции ниже уровня поражения относительно сохранны, но сила большинства ключевых мышц ниже уровня поражения не достигает 3 баллов; |
| степень D | неполное поражение спинного мозга, сила большинства ключевых мышц ниже уровня поражения равна или превышает 3 балла; |
| степень Е | нормальное функционирование спинного мозга, моторные и сенсорные функции сохранены |
При полном повреждении спинного мозга в позднем периоде постепенно отмечается переход вялого паралича ног в спастический, с резким повышением тонуса мышц возникновением их сокращений и высоких рефлексов с мышц ног, появлением патологических рефлексов флексорного и экстензорного типов. Нарушения чувствительности остаются в виде анестезии по проводниковому типу, верхняя граница которой соответствует уровню поврежденных сегментов. Задержка мочи и кала сменяется автоматизмом тазовых органов с непроизвольным их опорожнением. В дальнейшем никакого восстановления проводниковых функций спинного мозга не отмечается.
Повреждение пояснично-крестцового отдела спинного мозга возникает при переломах, переломовывихах Th12–L1–L2 позвонков. При этих повреждениях развивается вялый паралич всех мышц или только дистальных отделов ног, нарушаются все виды чувствительности ниже уровня повреждения. Одновременно выпадают рефлексы кремастерные, подошвенные, ахилловые, а при более высоких поражениях и коленные, при сохранности брюшных рефлексов. Нарушается функция тазовых органов, проявляющаяся задержкой мочи и кала.
При изолированном повреждении спинного мозга на уровне L4–L5–S1–S2 сегментов возникает синдром эпиконуса, который заключается в периферическом параличе или парезе стоп, выпадении ахилловых рефлексов при сохранности коленных рефлексов, нарушении чувствительности в зоне пораженных сегментов по задненаружной поверхности бедра, голени, наружному краю стопы и нарушении функции тазовых органов.
При изолированном повреждении конуса спинного мозга на уровне S3–S5 сегментов возникает нарушение функции тазовых органов по периферическому типу с истинным недержанием мочи и кала, а также нарушение чувствительности в анальногенитальной зоне с исчезновением анального рефлекса при сохранности движений в ногах. В дальнейшем при частичном повреждении спинного мозга и его корешков отмечается постепенное восстановление нарушенных функций, а при грубом повреждении нарушения движений и чувствительности остаются без изменений. Задержка мочи и кала нередко сменяется паралитическим состоянием мочевого пузыря и прямой кишки.
Для оценки функционального состояния спинного мозга и периферических нервов производится электромиография и электронейромиография мышц туловища и конечностей. Контроль за двигательными и чувствительными функциями, осуществляемый по изменениям проводимости спинного мозга, особенно во время операции, определяется по методике соматосенсорных вызванных потенциалов [►].
Закрытые повреждения конского хвоста возникают при переломо-вывихах L2–L5 поясничных позвонков, острых травматических грыжах межпозвонковых дисков на этом уровне и (крайне редко) переломах крестца. Развивающиеся вслед за травмой клинические симптомы обусловлены локализацией и тяжестью повреждения конского хвоста. Характерными являются вялые параличи или парезы дистальных отделов нижних конечностей, интенсивные изнуряющие боли в ногах и промежности, расстройства чувствительности корешкового типа с анестезией в анальногенитальной области, задержка или недержание мочи. Неврологические нарушения, как правило, асимметричны. При закрытых повреждениях полный анатомический перерыв конского хвоста не наблюдается. Чаще всего имеет место радикулярная компрессия, растяжение, ушиб и разрыв отдельных корешков. Компрессия конского хвоста костно-хрящевыми элементами позвоночника, обрывками связок, грыжей межпозвонкового диска и сгустками крови приводит к локальным расстройствам кровообращения вследствие сдавления или спазма корешковых артерий. Реже при этом развиваются дистантные нарушения спинальной гемодинамики.
Источник
Смещение структур при травмах позвоночника может повредить спинной мозг и/или нервные корешки; при поражении шейных сегментов развивается квадриплегия, грудопоясничных — параплегия. Нарушение может быть частичным или полным. Имеются три вида поражений; нейроираксия, перерыв спинного мозга или разрыв нервных корешков.
а) Нейропраксия. Двигательный паралич (вялый), жгучая парестезия, потеря чувствительности и парез внутренних органов ниже уровня поражения спинного мозга может быть полным, но в течение нескольких минут или часов начинается улучшение функций вплоть до полного восстановления. Такое состояние чаще всего развивается у пациентов, у которых по причинам, не связанным с травмой, уменьшен переднезадний диаметр позвоночного канала; рентенологических данных о недавнем повреждении костей не обнаруживается.
б) Разрыв спинного мозга. Ниже уровня поражения развиваются двигательный паралич, потеря чувствительности и парез внутренних органов. Как и при сотрясении спинного мозга, двигательный паралич вначале всегда вялый. Это временное состояние известно как «спинальный шок», однако поражение органическое и необратимое.
Спустя некоторое время спинной мозг ниже уровня разрыва восстанавливается от шока и функционирует как отдельная структура; то есть, появляется рефлекторная активность. В течение 48 часов оживают рефлекс анального «подмигивания» и бульбокавернозный рефлекс. В течение четырех недель после травмы возвращаются сухожильные рефлексы и вялый паралич переходит в спастический, с повышенным тонусом мышц, усиленными сухожильными рефлексами и миоклонусом; при неправильном лечении могут развиться мышечные спазмы и контрактуры сгибателей.
в) Разрыв нервных корешков. В зоне иннервации пораженных корешков развиваются двигательный паралич, потеря чувствительности и парез внутренних органов. Разрыв корешка, однако, отличается от разрыва спинного мозга двумя особенностями: возможно восстановление и остаточный двигательный паралич остается вялым.
Анатомические уровни. Шейный отдел позвоночника: при травмах шейного отдела уровень пораженных сегментов спинного мозга примерно соответствует уровню костных повреждений. Дополнительно происходит разрыв не более одного-двух нервных корешков. Повреждение верхнего отдела спинного мозга смертельно вследствие паралича всей дыхательной мускулатуры.
Разрыв спинного мозга на уровне позвонка С5 приводит к разобщению нижних шейных сегментов (с параличом верхних конечностей), грудных сегментов (с параличом туловища) и поясничных и крестцовых сегментов (с параличом нижних конечностей и внутренних органов). При локализации поражения ниже позвонка С5, частично сохраняется функция верхних конечностей с характерными дефектами.
Между позвонками Тh1 и Тh10. Первый поясничный сегмент спинного мозга у взрослых находится на уровне позвонка Тh10. Следовательно, при разрыве спинного мозга в этой области остаются интактными грудные сегменты, но теряется функция всего поясничного и крестцового отделов, с параличом нижних конечностей и внутренних органов. Также возможен разрыв нижних грудных корешков, имеющих относительно небольшое значение.
Ниже позвонка Тh10. Спинной мозг образует небольшое утолщение (мозговой конус) между позвонками Тh10 и L1, суживающееся на уровне межпозвоночного диска L1/L2. Нервные корешки от L2 до S4 отходят от мозгового конуса и опускаются вниз в виде пучка (конского хвоста), выходя на соответствующих уровнях пояснично-крестцового отдела позвоночника. Таким образом, поражение позвоночника на уровне Т10 приводит к разрыву спинного мозга, на уровне от Т10 до L1 — к повреждению как спинного мозга, так и корешков, а ниже L1 —только к повреждению корешков.
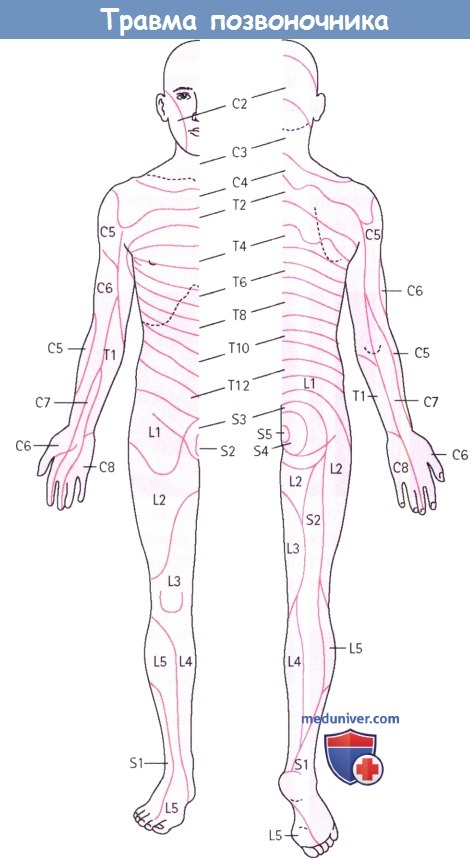
Травмы позвоночника: неврологическое обследование.
Дерматомы, иннервируемые спинномозговыми сегментами.
Крестцовые корешки иннервируют:
– Кожу в «седловидной» области (S3, S4),участок задней поверхности бедра и голени (S2) и наружные две трети икроножной мышцы (S1);
– Мышцы лодыжки и стопы
– Анальный и бульбокавернозный рефлекс, подошвенные рефлексы и ахиллов рефлекс.
– Сфинктеры мочевого пузыря и прямой кишки.
Поясничные корешки иннервируют:
– Чувствительность в паховой области и всей нижней конечности, кроме отдела, иннервируемого крестцовым сегментом;
– Мышцы бедра и мышцы, приводящие в движение коленный сустав.
– Кремастерный и коленный рефлексы.
При повреждении костей в области грудо-поясничного перехода необходимо провести дифференциальную диагностику между разрывом спинного мозга без поражения корешков и разрывом спинного мозга с поражением корешков. У пациента без поражения корешков восстановление происходит лучше.
г) Диагностика неврологических осложнений травмы позвоночника. При клиническом обследовании позвоночника почти всегда выявляются признаки нестабильного перелома; однако «взрывной» перелом с парапарезом — стабильный до тех пор, пока пациент находится в лежачем положении или пока наложен прочный корсет до сращения перелома. Тип и уровень повреждения кости визуализируются на рентгенограммах, а поражения нервных структур — при КТ или МРТ.
Необходим тщательный неврологический осмотр. Без подробных данных поставить диагноз и прогнозировать течение невозможно; требуется также провести ректальное исследование.
Полное повреждение спинного мозга. Полный паралич и анестезия ниже места повреждения позволяют предположить разрыв спинного мозга. На стадии спинального шока, когда анальный рефлекс отсутствует (редко продолжается дольше первых 24 часов), нельзя поставить абсолютно точный диагноз; если рефлекс оживает, а неврологические нарушения (двигательные и чувствительные) персистируют — поражение спинного мозга считается полным. Полное поражение, продолжающееся более 72 часов имеет мало шансов на восстановление. Неполное повреждение спинного мозга.
Сохранение любой чувствительности дистальнее места повреждения (реакция на перианальное раздражение играет особую роль) указывает на неполное повреждение.
Наиболее часто развивается центральный паралич, с вялым параличом верхних конечностей вследствие поражения нижних двигательных нейронов и спастическим параличом нижних конечностей (вследствие поражения верхних двигательных нейронов) с сохранной перианальной чувствительностью (сохранение крестцовых сегментов). На ранней стадии контроль функций мочевого пузыря может быть (может и не быть) сохранен.
При менее частом синдроме поражения передних канатиков развивается полный паралич с потерей поверхностной чувствительности и сохранением глубокой чувствительности в нижних конечностях (интактность задних канатиков).
Синдром поражения задних канатиков встречается редко; исчезает только глубокая чувствительность и проприоцептивное чувство.
Синдром Броун-Секара (при поражении половины поперечника спинного мозга) обычно обусловлен проникающими травмами грудного отдела. Происходит нарушение двигательных функций на стороне поражения и потеря чувствительности на противоположной стороне. У большинства пациентов наблюдается восстановление: возвращается контроль функций мочевого пузыря и кишечника, некоторая способность к передвижению.
Поражение верхних корешков иногда приводит к путанице. Ниже позвонка Т10 несоответствие между уровнями поражения позвоночника и спинного мозга происходит вследствие разрыва корешков, опускающихся от сегментов спинного мозга, лежащих выше уровня повреждения позвоночника.

д) Шкала Френкеля. Надежная методика регистрации функциональных нарушений после неполного повреждения спинного мозга была разработана Френкелем:
Степень А = Полное поражение двигательной и чувствительной иннервации
Степень В = Поражение двигательной иннервации, чувствительность не нарушена
Степень С = Чувствительность не нарушена, сохранность незначительных движений
Степень D = Чувствительность не нарушена, двигательная функция почти не нарушена (4-5 баллов)
Степень Е = Двигательная и чувствительная иннервация не нарушены.
Френкель отмечал, что у 60% пациентов с частичным поражением спинного мозга (степени В, С, D) развивалось улучшение (самостоятельное) на одну степень вверх в независимости от типа лечения, а значительное число пациентов вновь смогли ходить. Хотя у многих пациентов со степенью А произошло улучшение до В или С, только у 5% из этих пациентов произошло улучшение до степени D или Е.
– Читать далее “Алгоритм лечения пареза после травмы позвоночника”
Оглавление темы “Травмы позвоночника и таза.”:
- Симптомы травмы шейного отдела позвоночника и их диагностика
- Симптомы травмы первого, второго шейного позвонка и их диагностика
- Симптомы травмы нижнего шейного позвонка и его диагностика
- Симптомы растяжения связок шеи (хлыстовой травмы) и его диагностика
- Симптомы травмы грудного, поясничного отдела позвоночника и их диагностика
- Симптомы неврологических нарушений при травме позвоночника и их диагностика
- Алгоритм лечения пареза после травмы позвоночника
- Симптомы нестабильности таза и ее лечение
- Симптомы изолированной травмы таза и ее диагностика
- Симптомы перелома тазового кольца и его диагностика
Источник
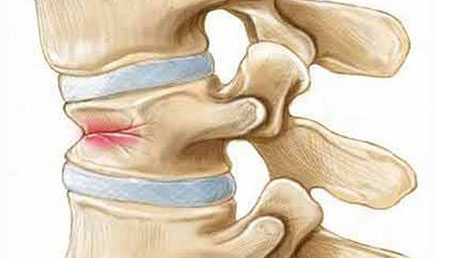
Компрессионным переломом позвоночника называют такой вид повреждения одного или нескольких позвонков, при котором высота их тел уменьшается, но при этом не происходит смещения назад или вперед относительно самого позвоночного столба. Пострадавший позвонок деформируется и принимает форму клина. Такой вид переломов возникает при большой нагрузке, направленной вертикально по оси позвоночника, и является довольно распространенным. Каковы причины, симптомы компрессионного перелома позвоночника, последствия и прогноз выздоровления?
Причины травмы
Наиболее часто подобное воздействие на позвоночный столб оказывается во время падения с высоты, когда приземление происходит на вытянутые ноги или ягодицы, поэтому часто компрессионный перелом тел позвонков может возникать у детей в связи с их большой активностью и повышенной возбудимостью.
Опасность получения травмы существует:
- при нырянии в воду;
- во время производственных травм;
- в случае автомобильных аварий;
- во время ударов по голове.
Анатомическое строение позвоночника, при условии, что он здоров, позволяет выдерживать значительное давление и гасить импульсы, возникающие во время удара. Однако благодаря возрастным изменениям или некоторым заболеваниям, способствующим уменьшению плотности костной ткани, эта способность значительно уменьшается, и вероятность компрессионных переломов увеличивается.
Медицинская статистика свидетельствует, что виновником таких травм у людей старше 50 лет чаще всего является остеопороз.

Так как остеопороз является системным заболеванием, ослабление костных тканей происходит постепенно, и со временем даже незначительной нагрузки (прыжка на месте, соскока с небольшой высоты, легкого наклона) достаточно, чтобы произошел компрессионно-оскольчатый перелом позвоночника.
Раковые заболевания, если локализация метастазов находится в позвоночнике, тоже могут стать причиной такого рода переломов. Патологическая ткань, разрастаясь, разрушает нормальную структуру органа, ослабляет кость и вызывает повреждение позвонков.
В большинстве случаев компрессионных переломов страдают 11-й и 12-й позвонки грудного отдела и 1-й позвонок поясничного отдела позвоночника. Но другие локализации тоже возможны. У людей от 20 до 50 лет, которые активно занимаются спортом и любят быструю езду на автомобиле, часто встречаются компрессионные переломы в шейном отделе позвоночника.
Симптомы компрессионного перелома позвоночника
Неосложненные компрессионные переломы нередко остаются не диагностированными. Симптомы такого рода травм слабо выраженные, позвоночник продолжает нормально функционировать. Многие предпочитают в этом случае не обращаться к врачу, надеясь, что боль пройдет сама. Однако даже минимальные повреждения позвоночника имеют свои негативные последствия и опасны для здоровья.
Если причина возникновение перелома травма – пострадавший чувствует сильную боль. Если же разрушение позвонка происходит медленно и постепенно, боль возникает не сразу, нарастает тоже постепенно, возникает чаще после физических нагрузок. Это приводит к тому, что пациент обращается к медикам уже тогда, когда появляются более серьезные симптомы – мышечная слабость или онемение конечностей.
Среди признаков, позволяющих говорить о наличии компрессионного перелома позвоночника, называют следующие:
- Резкая боль в спине. Чаще всего она возникает в области поврежденного позвонка, но в отдельных случаях болезненные ощущения могут возникать и в животе.
- Усиление боли, если пациент ходит или стоит, и ее уменьшение, если он принимает положение лежа.
- Затруднение поворотов и наклонов туловища, постоянное напряжение мышц спины.
- Нарушения дыхания. Чаще возникают при локализации в грудном отделе.
- Головная боль и рвота, слабость в руках и ногах, потеря их чувствительности. Это признаки тяжелых повреждений, которые затрагивают нервные корешки и приводят к сужению спинномозгового канала.
Явными симптомами перелома являются также уменьшение роста пациента, изменение нормальной анатомической формы спины – возникновение горба или неестественного изгиба.
Первая помощь при переломе позвоночника
Во время несчастного случая или при получении травм заподозрить компрессионный перелом позвоночника у пострадавшего позволяет наличие одного или сразу нескольких симптомов, перечисленных выше.
Оказание доврачебной помощи поможет предупредить некоторые негативные последствия такого повреждения, а в некоторых случаях и спасти жизнь травмированного человека.
Первое, что нужно сделать – обеспечить полный покой пострадавшему.
Для этого его необходимо уложить на ровную твердую поверхность (доски, снятую с петель дверь и т.д.) и надежно зафиксировать, полностью обездвиживая.

Последнее делается для того, чтобы движения здоровых отделов позвоночника не вызывало смещений в деформированном позвонке и не усугубляло травму. Для того, чтобы зафиксировать шею, можно использовать лист картона, сложенный в несколько раз и обмотанный тканью, или мешочек с песком.
Если для транспортировки больного может выполняться только на мягких носилках, его следует положить на живот, поместив под грудь мягкий валик из свернутой одежды или подушку. Таким же образом выполняется перемещение пострадавшего с повреждениями в области копчика. Перекладывать человека с компрессионным переломом позвоночника, нужно поддерживая за голову, плечи, поясницу и бедра.
Обеспечив пострадавшему покой, необходимо сразу же вызвать медиков.
В отдельных случаях повреждения позвоночника могут вызывать нарушение глотательного рефлекса. Поэтому не рекомендуется предлагать больному лекарства, которые принимаются перорально (через рот). Это чревато удушьем.
Диагностика
Диагностические процедуры всегда предваряет сбор жалоб и анамнеза (истории болезни). На этом этапе самое важное – определить, нет ли других причин возникновения симптомов, кроме перелома, чтобы правильно спланировать диагностику. Если повреждение позвоночника – результат травмы, важно установить этот факт. Постепенное нарастание боли и дискомфорта говорит о деформации позвонка, возникшей на фоне остеопороза.
Для постановки точного диагноза и выбора необходимой тактики лечения врач может назначить:
- Рентгенографию позвоночника.
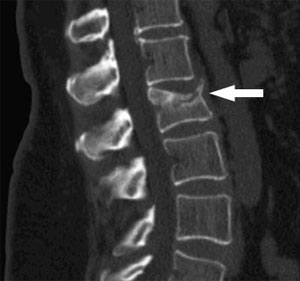
Она выполняется в прямой и боковой проекциях и точно указывает на деформированный позвонок. - Компьютерную томографию.
Она позволяет изучить структуру пострадавшего позвонка во всех деталях. - Миелографию.
С ее помощью производится оценка состояния спинного мозга в месте перелома. - Магнитно-резонансную томографию.
Ее проводят, если возникает подозрение, что повреждены нервные структуры позвоночника и мягкие ткани. - Денситометрию.
Это особый способ рентгеновского исследования, который помогает определить плотность костной ткани. Его обязательно включают в алгоритм диагностики для женщин после 50 лет для выявления остеопороза.
Помимо инструментального обследования с пациентом проводит работу специалист-невропатолог. Его задачи: проверка функций спинного мозга, центральной и периферической нервных систем. Это позволяет выбрать оптимальную схему лечения.
Наряду с подтверждением диагноза во время диагностики происходит и выявление степени компрессионного перелома позвоночника, которая определяется в зависимости от того, насколько снизилась высота тела позвонка:
- 1 степень – снижение менее, чем на 50% высоты;
- 2 степень – на 50%;
- 3 степень – более, чем на 50%.
Методы лечения
Как лечить компрессионный перелом позвоночника? Существуют следующие виды лечения:
- медикаментозное;
- хирургическое;
- ортопедическое;
- физиотерапевтическое.
Различные их комбинации применяются в зависимости от степени повреждений и наличии сопутствующих осложнений. Но, какая бы схема лечения не была выбрана, есть общие рекомендации для пациентов: снижение активности и сон на специально подобранной ортопедической поверхности.
Медикаментозное лечение
Если речь идет о несложном переломе, то медикаменты применяются чаще для снятия боли. Также могут назначаться препараты, содержащие витамины, микроэлементы и хондропротекторы, которые позволяют укрепить костную ткань, улучшить кровоснабжение позвоночника и ускорить заживление травмы.
В более тяжелых случаях, когда страдают нервные корешки, сосуды, мышцы, врач назначает:
- лекарства для восстановления функций центральной нервной системы;
- мочегонные препараты для снятия отеков в травмированной области и снижения артериального давления;
- препараты, подавляющие воспалительные процессы и рост бактерий, чтобы исключить риск инфицирования пострадавшего позвонка и окружающих его тканей.
Лечебная физкультура и физиотерапия
ЛФК при компрессионном переломе позвоночника и физиолечение при незначительных переломах могут применяться уже через полтора-два месяца после травмы. Проводятся они под непосредственным контролем лечащего врача.

Примерная схема:
- Первая неделя занятий посвящается самым простым упражнениям, направленным на улучшение работы внутренних органов и предупреждает снижение мышечной силы.
- Следующие 7-8 недель выполняются упражнения, направленные на укрепление мышечного корсета. Они подготавливают пациента к усилению двигательной активности.
- Этап подготовки к вертикальным нагрузкам. Используются упражнения с отягощением и сопротивлением. Его длительность определяется для каждого пациента отдельно.
- Переход к вертикальным нагрузкам. Его сроки подбираются индивидуально.
Ортопедическое лечение
Наиболее часто в период лечения и реабилитации после компрессионного перелома позвоночника применяется ношение ортопедического корсета. Он берет на себя большую часть нагрузки, избавляя от нее позвоночник. Таким образом, ускоряется процесс заживления. То, как долго больному придется носить корсет при компрессионном переломе позвоночника, определяет только врач, исходя из индивидуальных показателей.
Хирургические методы лечения
Они показаны пациентам, у которых диагностируется:
- неврологические нарушения;
- выпадение позвонков в сторону;
- вращение позвонков вокруг своей оси.
Чаще всего используют:
- Декомпрессию, когда костные фрагменты, которые нарушают функционирование спинного мозга и нервных корешков, извлекают из тела.
- Внедрение имплантантов, которые обездвиживают и стабилизируют позвонки.
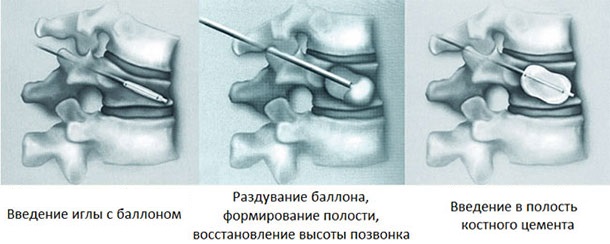
- Вертебропластику, при которой в тело деформированного позвонка вводят медицинский цемент, который препятствует его дальнейшему разрушению.
- Кифопластику, т.е. введение специальной воздушной капсулы, которая поднимает позвонок на его анатомическую высоту и позволяет зафиксировать его медицинским цементом в этом положении.
Возможные последствия компрессионного перелома позвоночника
Несвоевременное и некачественное лечение компрессионного перелома приводит к нестабильности позвонков в травмированном отделе позвоночника.
На этом месте могут возникать разные деформации: искривления, горбы. Усугубляется остеохондроз, возникает радикулит и другие неврологические расстройства. Не исключено появление хронического болевого синдрома.
Однако современная медицина достаточно развита, чтобы успешно справляться с такими травмами, как компрессионный перелом позвоночника и их последствиями. Если пациент вовремя обратился за помощью и строго придерживался всех рекомендаций, после выздоровления качество его жизни не ухудшится.
Об авторе:
Невский Эдуард Максимович, хирург, травматолог, ортопед. Стаж 18 лет.
Источник
