Наложение шины при переломе луча в типичном месте
Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
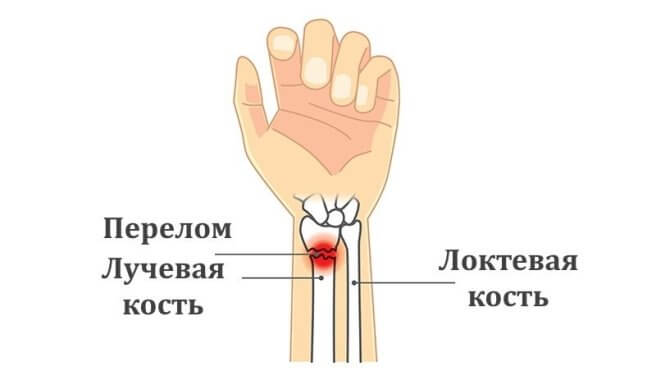
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
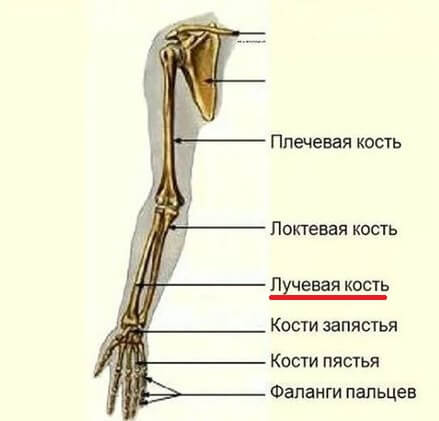
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.

Диагностика
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
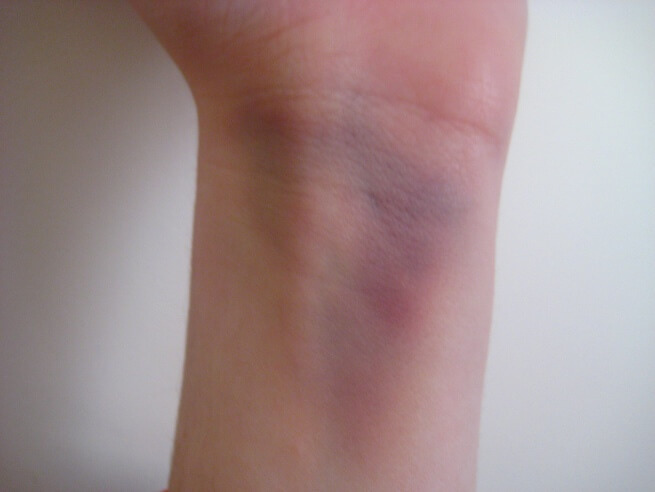
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
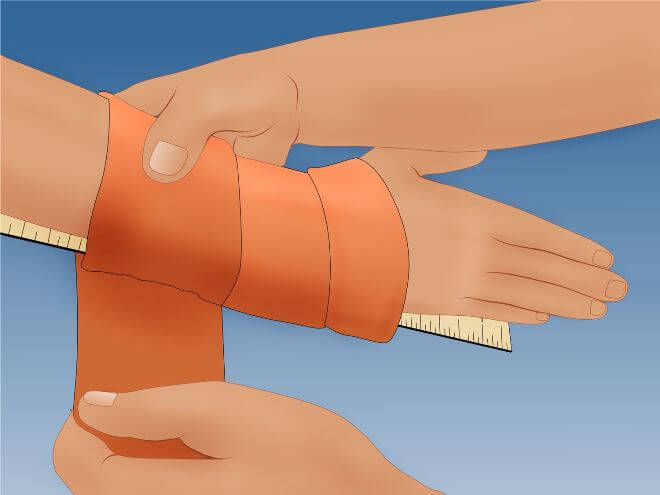
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.
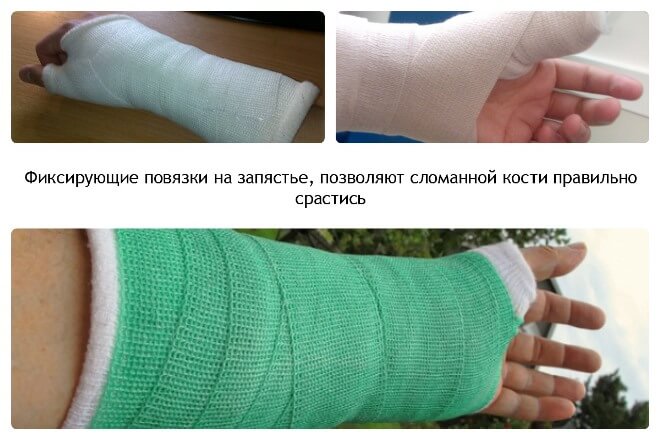
Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное лечение в более тяжелых случаях — при открытом, оскольчатом переломе, вызвавшем смещение отломков. Лечение при переломе лучевой кости со смещением — это оперативное вмешательство.
Суть операции при травме, сопровождаемой смещением, — сопоставление костных фрагментов (репозиция) в нормальном положении и фиксация в нем.
Такая репозиция бывает консервативной манипуляцией, если производится по закрытому типу, то есть без прямого доступа, через кожу. Травматолог вручную составляет обломки, складывает их, как в кубике Рубика. От точности репозиции всех обломков при осколочных переломах зависит их успешное срастание.
Открытая репозиция начинается с разреза и обеспечения доступа к сломанной кости. Далее манипулируют отломками, составляя их в правильном положении. После этого их нужно надежно закрепить.
Фиксаторами отломков лучевой кости выступают:
- спицы (их применение сокращается);
- пластины с винтами;
- изредка дистракционные аппараты.
Осложнения и возможные последствия
Сюда можно отнести инфекционные осложнения операций. Инфекция способна проникнуть через спицы, а также открытый доступ к ране во время вмешательства. Во избежание таких последствий пациентам с профилактической целью назначают курс антибиотиков.
Еще один минус хирургического лечения, например с закреплением обломков спицами, — удлинение периода реабилитации.
Чем опасен перелом лучевой кости в детском возрасте
Они объясняются иным строением и функционированием костной ткани детей. В момент нанесения травмы толстая надкостница детей действует как фиксатор — не дает отломкам разойтись. Перелом получается по типу «зеленой ветки»: кость сломана, а обломки не смещены. Костная ткань ребенка заживет намного скорее, чем у взрослого.
Однако такие переломы, полученные в детском возрасте, несут существенную опасность. Они способны вызвать раннее закрытие ростковой зоны (располагается у трубчатых костей вблизи суставных сочленений). Костная основа прекращает расти и впоследствии руки окажутся разной длины.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Не стоит нарушать рекомендации врача относительно длительности ношения гипса. Это может повлечь за собой вторичные осложнения.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Реабилитация, и как разработать сломанную руку
После снятия гипсовой или полимерной повязки не нужно ожидать, что рука будет сразу действовать как раньше. Мышцы быстро ослабевают после нескольких недель в гипсе, и приходится долго работать, чтобы возвратить конечности полную функцию.
Реабилитация, то есть полное восстановление функции руки, проводится комплексно. Это массаж, ЛФК, физиотерапевтические воздействия. Реабилитация как таковая начинается уже при ношении гипсовой повязки — больной должен делать движения в незагипсованных сегментах руки (шевелить пальцами, двигать плечом).
Результат реабилитации зависит не только от врачей и инструкторов, но и от самого пациента, его упорства в выполнении всех предписанных упражнений.
Массаж
Массаж — это первое, с чего начинают реабилитацию. Он обеспечивает пассивные (с помощью массажиста) движения в руке. Процедуру проводят сверху вниз — сначала работают с плечом, затем с локтевым суставом, потом осторожно разминают место травмы, в конце массируют кисть. Длительность массажа — 15 минут.
Грамотно выполненный массаж ускоряет восстановление, возвращает тонус мышцам.
Методы физиотерапии
Из физиотерапевтических процедур наиболее действенными являются:
- электрофорез с кальцием;
- токи УВЧ;
- ультрафиолетовое облучение;
- низкочастотная магнитотерапия.
Все эти методы снижают сроки консолидации (сращения) костных фрагментов, оказывают противовоспалительное, противоотечное действие, способствуют укреплению костной ткани.
Занятия ЛФК
В отличие от массажа, где мышцы пациента совершают пассивные движения, ЛФК — это активные движения (выполняемые самим пациентом) в руке. Важно как можно быстрее начать ЛФК, чтобы предотвратить ослабление мышц.

Сперва ограничиваются простыми движениями — сгибанием пальцев по очереди. Затем объем движений расширяется — это делается под контролем и по рекомендациям врача ЛФК.
Лечебной физкультурой пациенты занимаются уже в домашних условиях.
Последствия перелома и возможные осложнения
Осложнения подобной травмы делятся на непосредственные (полученные в момент травмирования или немного позже) и отдаленные.
Первый вид осложнений:
- повреждение нервов конечности, опасное дальнейшим нарушением чувствительности тканей или более серьезным расстройством иннервации;
- травма ближайших кровеносных сосудов, формирование гематомы;
- разрыв мышц (частичный или полный);
- разрыв сухожилий пальцев, они могут перестать сгибаться или, наоборот, разгибаться;
- инфекционно-воспалительные осложнения (при открытом типе).
Отдаленные последствия такой травмы наблюдаются намного реже. Это изменение формы руки из-за того, что кость неправильно срасталась, тугоподвижная кисть (контрактура), остеомиелит (гнойный процесс в костной ткани).
Инвалидность в результате перелома руки
Инвалидизация (ограничение трудоспособности и самообслуживания) у сломавших лучевую кость пациентов наступает редко. Это может произойти при неверном или неудачном оперативном лечении травмы. Неблагоприятное течение патологии при ношении гипса также способно окончиться серьезным осложнением и инвалидностью.
Группа инвалидности (ее определяет комиссия) дается при следующих посттравматических состояниях кисти:
- нестабильность запястья;
- невозможность сжать пальцы в кулак;
- малоподвижность кисти;
- артроз;
- у детей — преждевременное закрытие зоны роста.
Пациенты, проходящие лечение по поводу перелома лучевой кости, должны серьезно относиться к своей травме, тщательно выполнять рекомендации врача и знать, к каким последствиям может привести это, кажущееся легким повреждение.
Источник
VII. Техника наложения шин
Изучите алгоритм, используя приложение.
Отработайте манипуляцию под контролем преподавателя.
1.Алгоритм транспортной иммобилизации перелома лучевой кости в типичном месте
Цель:создать покой поврежденной руке.
Уровень иммобилизации: от основания пальцев до в/3 предплечья.
шину лестничную Крамера (сетчатую Фильберга, картонную, фанерную или дощатую шину) длиной от основания пальцев до в/3 предплечья;
Вложите валик в ладонь и придайте кисти среднефизиологическое (функционально выгодное) положение (положение кисти, охватывающей теннисный мяч, лучезапястный сустав в положении разгибания под углом 30˚).
Наложите шину по ладонной поверхности предплечья.
Фиксируйте шину к руке бинтом, начиная с области лучезапястного сустава (крестообразная или 8-образная повязка, затем спиральная повязка на предплечье).
Шинированная рука должна быть подвешена так, чтобы кисть была выше, чем локтевой сустав (косыночная повязка или перевязь).
Изучите алгоритм, используя приложение.
Отработайте манипуляцию под контролем преподавателя.
2.Алгоритм транспортной иммобилизации перелома 2-х костей предплечья
Цель:создать покой поврежденной руке.
Уровень иммобилизации: от основания пальцев до границы в/3 и с/3 плеча.
шину Крамера длиной 80 см (сетчатую Фильберга или картонную шину);
Отмоделируйте шину по наружной поверхности здоровой руки в соответствии со среднефизиологическим положением руки (локтевой сустав в положении сгибания под углом 90˚; предплечье в положении, среднем между супинацией и пронацией; лучезапястный сустав в положении разгибания под углом 30˚) от основания пальцев до границы в/3 и с/3 плеча.
Придайте руке среднефизиологическое (функционально выгодное) положение.
Наложите шину на поврежденную руку.
Осторожно, но надежно фиксируйте шину к поврежденной руке:
начните фиксацию с места перелома (циркулярная повязка);
продолжите фиксацию от периферии к центру (крестообразная или 8-образная повязка на лучезапястный сустав, затем спиральная или спиральная с перегибами повязка на предплечье, черепашья повязка на локтевой сустав, спиральная повязка на плечо до конца шины).
Шинированную руку подвесьте на косынку или перевязь так, чтобы кисть была выше локтевого сустава.
Изучите алгоритм, используя приложение.
Отработайте манипуляцию под контролем преподавателя.
3.Алгоритм транспортной иммобилизации
Цель: создать покой поврежденной руке.
Уровень иммобилизации: от основания пальцев до угла здоровой лопатки.
шину Крамера длиной 120 см;
3-4 бинта (2 из них широких);
Отмоделируйте шину по наружной поверхности здоровой руки в соответствии со среднефизиологическим положением руки (легкое отведение плеча под углом 30˚; локтевой сустав в положении сгибания под углом 90˚; предплечье в положении, среднем между супинацией и пронацией; лучезапястный сустав в положении разгибания под углом 30˚) от основания пальцев до угла противоположной лопатки.
Вложите валик в подмышечную ямку и придайте руке среднефизиологическое (функционально выгодное) положение.
Осторожно наложите шину на поврежденную руку; оба конца шины лучше фиксировать бинтовой петлей, чтобы шина не смещалась во время наложения повязок, фиксирующих шину.
Начните фиксацию с места перелома (циркулярная повязка). Последующую фиксацию начните с периферии (крестообразная повязка на лучезапястный сустав, затем последовательно – спиральная повязка на предплечье, черепашья повязка на локтевой сустав, колосовидная повязка на плечевой сустав; не забудьте перед наложением колосовидной повязки на плечевой сустав проверить наличие валика в подмышечной ямке).
Если шинированная рука не подвешена бинтовой петлей, подвесьте ее на косынку.
Изучите алгоритм, используя приложение.
Отработайте манипуляцию под контролем преподавателя.
Источник статьи: https://studfile.net/preview/3828145/page:4/
Наложение шины при переломе лучевой кости в типичном месте
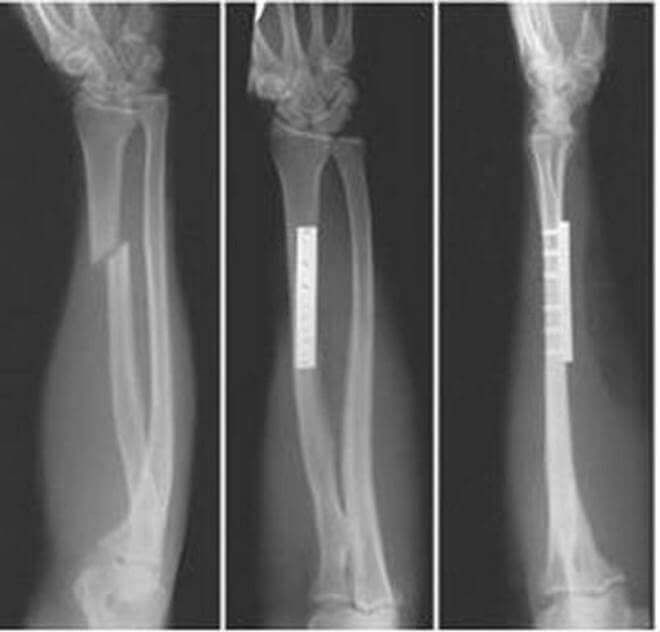
Лучевая кость — это одна из костей предплечья. Один из ее концов, участвующий в образовании лучезапястного сустава, называется дистальным концом. Переломы этого конца лучевой кости являются одними из самых распространенных переломов, и эта кость из двух костей предплечья также ломается чаще всего.
Переломы лучевой кости в «типичном месте» практически всегда происходят на расстоянии примерно 2,5 см от суставной поверхности, однако сам характер перелома может быть различным.
Одним из наиболее распространенных вариантов переломов дистального конца лучевой кости является т.н. перелом Коллеса, при котором дистальный фрагмент смещается к тылу. Этот перелом впервые был описан в 1814 году ирландским хирургом и анатомом Абрахамом Коллесом, в честь которого он и получил свое название.
Другие варианты переломов дистального конца лучевой кости включают:
- Внутрисуставной перелом. Линия перелома распространяется на суставную поверхность лучевой кости.
- Внесуставной перелом. Линия перелома не захватывает суставную поверхность.
- Открытый перелом. В области перелома имеется рана, через которую зона перелома сообщается с внешней средой. Такие переломы требуют неотложной помощи в связи с высоким риском инфицирования.
- Оскольчатый перелом. Характеризуется наличием более двух костных фрагментов.
При переломе Коллеса дистальный фрагмент лучевой кости смещается к тылу.
Необходимо максимально точно классифицировать тип перелома, поскольку некоторые переломы лечить бывает сложней, чем другие. К примеру, сложней лечить внутрисуставные переломы, открытые переломы, оскольчатые переломы и переломы со смещением.
Иногда одновременно с лучевой костью ломается и вторая кость предплечья — локтевая. Такие переломы называют переломами дистального конца локтевой кости.
На данном рисунке представлены некоторые типы переломов дистального конца лучевой кости.
Наиболее частой причиной переломов лучевой кости в «типичном месте» является падение на выпрямленную руку.
Остеопороз (состояние, характеризующееся хрупкостью костной ткани и увеличением риска переломов) может приводить к перелому дистального конца лучевой кости даже в результате незначительного падения. Многие такие переломы у лиц старше 60 лет возникают в результате падения с высоты собственного роста. Поэтому важным аспектом профилактики этих переломов является поддержание хорошего состояния костной ткани. Некоторые переломы хоть и не всегда, но можно предотвратить, использую защитные приспособления для лучезапястного сустава.
Перелом в области лучезапястного сустава, как и любой другой перелом, характеризуется немедленно развивающимся болевым синдромом, локальной болезненностью, отеком и кровоизлияниями. Во многих случаях возникает деформация сустава.
Обследование
Если выражен болевой синдром, имеет место деформация запястья, онемение или изменение окраски пальцев (они не выглядят розовыми, как обычно), необходимо срочно обратиться к врачу.
Для подтверждения диагноз доктор назначит рентгенографию лучезапястного сустава. Это наиболее распространенный и доступный метод диагностики переломов. Рентгенография позволяет выявить перелом и оценить характер смещения фрагментов.
(Слева) Рентгенограмма нормального лучезапястного сустава. (Справа) Стрелками показан перелом дистального конца лучевой кости.
При лечении любого перелома придерживаются одного основного правила: необходимо вернуть фрагменты в их нормальное положение и создать условия, чтобы они сохраняли это положение до наступления сращения.
Существует много различных вариантов лечения переломов лучевой кости в «типичном месте». Выбор конкретного из них определяется несколькими факторами — природой перелома, возрастом пациента и уровнем его активности, индивидуальными предпочтениями хирурга.
Консервативное лечение
Если фрагменты кости сохраняют приемлемое положение, достаточно иммобилизации гипсовой повязкой на срок, необходимый для сращения перелома.
При смещении фрагментов и высокой вероятности нарушения функции конечности в будущем необходимо устранение этого смещения. Репозиция — это технический термин, под которым подразумевается устранение смещения фрагментов. Если при этом не делается никаких разрезов, репозиция называется закрытой.
После восстановления нормального положения фрагментов конечность иммобилизируется шиной или гипсом. На первые несколько дней, когда отек в области перелома увеличивается, обычно накладывается лонгета, которая затем переводится в глухую гипсовую повязку. Через 2-3 недели, когда отек уменьшается и повязка расслабляется, она меняется на новую.
В зависимости от типа перелома доктор может несколько раз в процессе лечения назначить контрольную рентгенографию для исключения возможного повторного смещения фрагментов. Обычно в течение первых трех недель рентгенография выполняется еженедельно, а затем через 6 недель после травмы. При переломах без смещения и стабильных переломах она может выполняться реже.
Гипс снимается через 6 недель после травмы, после чего начинается физиотерапия, направленная на восстановление подвижности и функции лучезапястного сустава.
Хирургическое лечение
Иногда смещение фрагментов слишком велико, и его невозможно устранить закрыто или удержать фрагменты в правильном положении в гипсе. В последующем это может отразиться на функции конечности. В таких случаях может быть показано оперативное лечение.
Техника операции. При операции обычно выполняется доступ к зоне перелома и выполняется сопоставление фрагментов под контролем глаза (открытая репозиция).
В зависимости от характера перелома выполняется его фиксация тем или иным способом:
- Гипс
- Металлические спицы
- Пластина и винты
- Наружный фиксатор (аппарат наружной фиксации)
- Любые сочетания описанных способов
Фиксация перелома дистального конца лучевой кости пластинкой и винтами.
Открытые переломы. При всех открытых переломах показано хирургическое лечение в максимально ранние сроки (в первые 8 часов после травмы). Во время операции все поврежденные ткани тщательно очищаются от загрязнения, для профилактики инфекции назначаются антибиотики. Фрагменты могут быть зафиксированы внутри или с использованием наружного фиксатора. При значительном повреждении мягких тканей в области перелома доктор может временно наложить наружный фиксатор. После заживления тканей вторым этапом может быть выполнена открытая репозиция и внутренняя фиксация перелома.
Поскольку существует множество вариантов переломов дистального конца лучевой кости и множество способов их лечения, восстановительный период будет различным у разных пациентов. Более подробную информацию об этом вы сможете получить у своего лечащего врача.
Лечение боли
Боль при большинстве переломов сохраняется от нескольких дней до пары недель. Многие пациенты легко справляются со своими болевыми ощущениями местными аппликациями льда, приданием конечности возвышенного положения и самыми простейшими безрецептурными лекарственными препаратами.
Доктор может порекомендовать вам комбинировать прием ибупрофена и парацетамола. В сочетании друг с другом они гораздо более эффективны, чем по отдельности.
Уход за гипсовой повязкой и раной
В некоторых случаях исходная гипсовая повязка по уменьшении отека расслабляется и заменяется на новую. Последняя снимается через 6 недель после травмы.
Гипсовую повязку в процессе лечения не следует подвергать действию влаги. Когда вы принимаете душ, ее необходимо закрывать полиэтиленовым пакетом. Будучи намоченным, гипс высыхает достаточно долго. Если это произошло, рекомендуем воспользоваться феном для волос.
Большинство хирургических ран также нельзя мочить в первые 5 дней после операции или до момента снятия швов, в зависимости от того, что наступит раньше.
Возможные осложнения
После операции или после наложения гипса необходимо максимально быстро восстановить движения пальцев кисти. Если у вас не получается нормально двигать пальцами через 24 часа в связи с выраженным болевым синдромом или отеком, обратитесь с этим вопросом к врачу.
В такой ситуации доктор может ослабить гипс или послеоперационную повязку. В некоторых случаях для восстановления полноценной функции необходимы занятия с физиотерапевтом.
Некупируемый стандартными средствами болевой синдром может быть признаком комплексного регионарного болевого синдрома (рефлекторной симпатической дистрофии), который необходимо лечить максимально быстро и агрессивно с использованием медикаментозных средств и блокад.
Реабилитация и возвращение к повседневной активности
Большинство пациентов с переломами дистального конца лучевой кости без проблем возвращается к своей повседневной деятельности. Когда это произойдет, зависит от типа перелома, характера лечения и ответа организма на проводимое лечение.
Практически у всех пациентов сохранятся некоторая тугоподвижность лучезапястного сустава. Через 1-2 месяца после снятия гипса или после операции она обычно уменьшается и далее продолжает уменьшаться еще в течение 2 лет после травмы. При необходимости ваш лечащий врач через несколько дней или недель после операции или сразу после снятия гипса направит вас к физиотерапевту.
Большинство пациентов могут возобновить легкие физические нагрузки, например, плавание или тренировки в зале на нижнюю половину тела через 1-2 месяца после снятия гипса или 1-2 месяца после операции. Интенсивные физические нагрузки, например, лыжи или футбол, могут быть возобновлены через 3-6 месяцев после операции.
Отдаленные результаты
Полное восстановление обычно занимает не меньше 6 месяцев.
В течение первого года после травмы обычно сохраняются некоторые болевые ощущения при физических нагрузках, а иногда они могут сохраняться дольше или вообще постоянно, особенно это касается высокоэнергетических повреждений, пациентов в возрасте 50 лет или пациентов с исходным остеоартритом лучезапястного сустава. Тугоподвижность обычно выражена минимально и никак не влияет на функцию конечности в целом.
Одним из причин переломов дистального конца лучевой кости является остеопороз. Считается, что пациенты с такими переломами подлежат обследованию на это заболевание, особенно если у них есть и другие факторы риска остеопороза. Более подробно об этой проблеме вы можете поговорить со своим лечащим врачом.
Источник статьи: https://xn—-7sbahghg9bhvbcaodkwfh.xn--p1ai/%D0%B1%D0%BB%D0%BE%D0%B3/%D0%BF%D0%B5%D1%80%D0%B5%D0%BB%D0%BE%D0%BC%D1%8B-%D0%BB%D1%83%D1%87%D0%B5%D0%B2%D0%BE%D0%B9-%D0%BA%D0%BE%D1%81%D1%82%D0%B8/
Источник
