Накостный остеосинтез при переломах большеберцовой кости
Этапы и техника остеосинтеза при переломах костей голени
а) Показания для остеосинтеза переломов костей голени:
– Относительные показания: переломы со значительным повреждением мягких тканей, открытые переломы I и III типов, оскольчатые переломы, инфицирование места перелома и инфекция несращенного перелома с тяжелым сопутствующим вовлечением сустава (возможно применение внешнего навесного фиксатора).
– Альтернативные операции: внутренняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: оцените двигательную функцию, чувствительность и кровоснабжение конечности.
в) Специфические риски, информированное согласие пациента:
– Ослабление/потребность в коррекции выравнивания
– Инфекция раневого канала от винта (5-10% случаев)
– Изменение способа лечения
г) Обезболивание. Местное, региональное или общее обезболивание.
д) Положение пациента. Лежа на спине, возможно использование электроннооптического усилителя изображения.
е) Оперативный доступ. Передний для наложения одностороннего фиксатора.
ж) Этапы операции:
– Репозиция
– Установка винтов Шанца
– Направление сверления
– Наложение внешнего фиксатора
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Начните сборку с самых удаленных от перелома винтов.
– Предупреждение: избегайте мальротации.
– Фиксируйте винты Шанца в противоположном кортикальном слое.
– В длинных костях должны быть созданы четыре точки надежной кортикальной фиксации с каждой стороны перелома (то есть, по крайней мере, два винта должны быть вкручены в каждый главный фрагмент, и, по крайней мере, три – в бедренную кость).
– Стабильность можно увеличить созданием тяги на винтах Шанца и путем сборки двухъярусной стержневой системы в продольной оси.
– При многоуровневых переломах возможно применение конструкции, перекидывающейся через сустав.
– В области перелома возможно применение техники фиксации кости.
и) Меры при специфических осложнениях. Инфекция раневого канала от винта: удалите винт Шанца, выполните кюретаж просверленного отверстия, введите новый винт в другом месте.
к) Послеоперационный уход после остеосинтеза переломов костей голени:
– Медицинский уход: ежедневная проверка выходных отверстий винтов и положения оси, возможен рентгенологический контроль.
– Активизация: сразу же, без перенесения веса на поврежденную конечность.
– Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника остеосинтеза переломов костей голени:
1. Репозиция
2. Установка винтов Шанца
3. Направление сверления
4. Наложение внешнего фиксатора
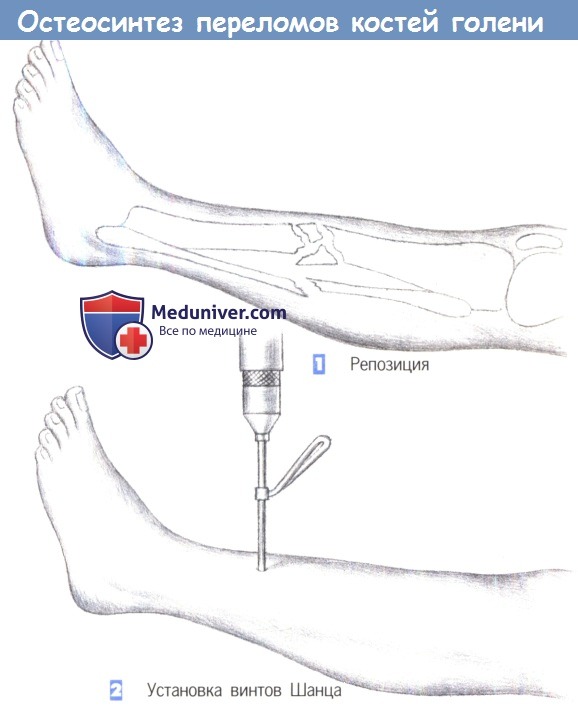
1. Репозиция. Применение внешней фиксации показано в случаях обширного повреждения мягких тканей, при оскольчатых переломах или переломах с дефектами кости, а также при инфицировании несращенного перелома. Цель операции заключается во введении не менее двух винтов Шанца или стержней Штейнманна в каждый (главный) фрагмент.
Стержни Штейнманна используются для рамочных фиксаторов. В данном случае односторонняя фиксация иммобилизацией достигается введением двух винтов Шанца в каждом фрагменте.
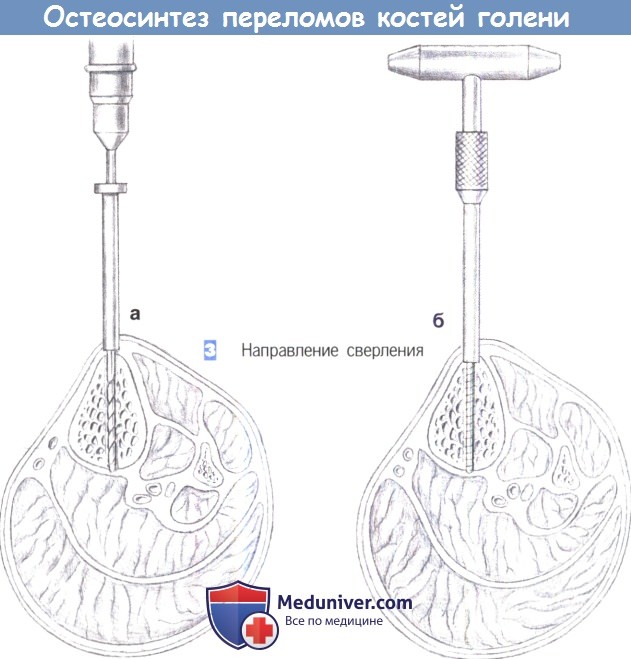
2. Установка винтов Шанца. Винты Шанца вводятся под рентгенологическим контролем. Отверстие для винта предварительно просверливается через маленький разрез кожи, сверлами различных размеров (3,2 мм, 3,6 мм, 4,5 мм). Для достижения лучшей стабильности оказалось эффективным вкручивать винты Шанца под углом около 15° друг к другу.

3. Направление сверления. Сверление начинается на переднем крае большеберцовой кости и примерно на этом же уровне достигается противоположный кортикальный слой (а). После предварительного сверления винт Шанца вкручивается вручную с использованием стандартной техники (б). Проходить сквозь мягкие ткани следует только с одной стороны.
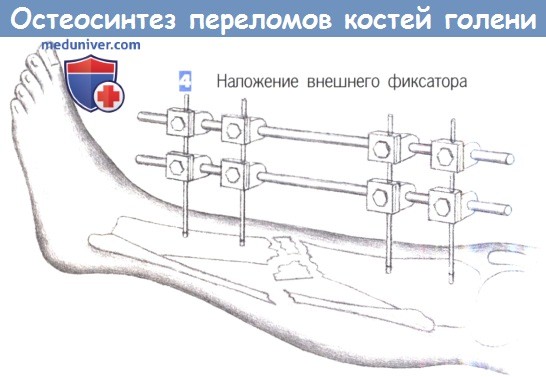
4. Наложение внешнего фиксатора. После вкручивания последнего винта может быть наложен фиксатор. Необходимо соблюдать осторожность для предотвращения смещения большеберцовой кости. При наличии обширного раздробления следует избегать как компрессии, так и дистракции.
– Также рекомендуем “Этапы и техника операции при переломе медиальной лодыжки”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Этапы и техника остеосинтеза большеберцовой кости штифтом
а) Показания для остеосинтеза большеберцовой кости штифтом:
– Относительные показания: переломы средней трети диафиза большеберцовой кости.
– Противопоказания: переломы II и III типов, переломы у детей (повреждение зоны роста), острый или хронический остеомиелит, переломы с вовлечением суставных поверхностей большеберцовой кости.
– Альтернативные мероприятия: консервативное лечение, вытяжение, внешняя фиксация, фиксация пластинами, остеосинтез штифтом без рассверливания канала или остеосинтез с блокирующим стержнем.
б) Предоперационная подготовка. Подготовка пациента: возможна профилактическая периоперационная антибиотикотерапия.
в) Специфические риски, информированное согласие пациента:
– Инфекция (7% случаев)
– Задержка сращения/несращение (менее 5% случаев)
– Неправильное сращение
– Повреждение нервов (чаще малоберцового)
– Развитие синдрома замкнутого пространства
– Удаление фиксаторов
г) Обезболивание. Спинальное, эпидуральное или общее обезболивание.
д) Положение пациента. Лежа на спине, специальный травматологический стол, мобильный рентгеновский аппарат.
е) Доступ. Срединный разрез над сухожилием надколенника.
ж) Этапы операции:
– Расположение пациента
– Разрез кожи
– Вскрытие костномозгового канала
– Введение направляющего стержня
– Рассверливание костномозгового канала
– Установка штифта
– Ушивание кожи, установка дренажа
з) Анатомические особенности, серьезные риски, оперативные приемы:
– При пересечении связки надколенника, особенно с проксимальной стороны, не углубляйте разрез до имеющегося здесь венозного сплетения.
– Предупреждение: не допускайте перфорации полости коленного сустава шилом
– В дистальном отделе кости вводите штифт точно по средней линии, особенно в переднезадней проекции.
– Продвигайте наконечник проводника до конца костномозгового канала, расположенного сразу выше дистальной суставной поверхности большеберцовой кости.
и) Меры при специфических осложнениях. Инфицирование костномозгового канала: удалите штифт, стабилизируйте перелом наружной фиксацией, установите промывной дренаж с системой активной аспирации.
к) Послеоперационный уход после остеосинтеза большеберцовой кости штифтом:
– Медицинский уход: удалите активный дренаж на 2-ой день. Требуется тщательное послеоперационное наблюдение.
– Предупреждение: не пропустите начало развития синдрома замкнутого пространства.
– Частичная весовая нагрузка на конечность разрешается через 5 дней, полная нагрузка – через 10 дней после операции.
– Активизация: сразу же, в первые дни без нагрузки на поврежденную конечность.
– Физиотерапия: постепенное увеличение амплитуды движений в коленном и голеностопном суставах.
– Период нетрудоспособности: 6-10 недель.
л) Этапы и техника остеосинтеза большеберцовой кости штифтом:
1. Расположение пациента
2. Разрез кожи
3. Вскрытие костномозгового канала
4. Введение направляющего стержня
5. Рассверливание костномозгового канала
6. Установка штифта
7. Ушивание кожи, установка дренажа
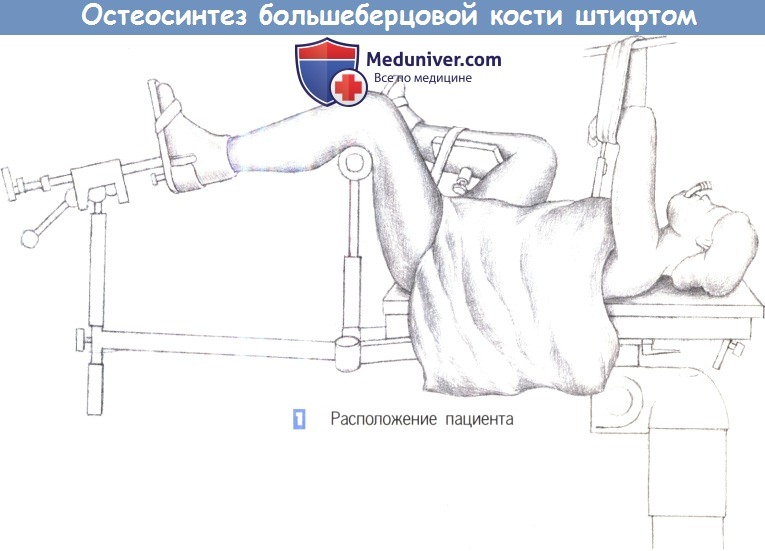
1. Расположение пациента. Пациент находится в положении лежа на спине, с подведенными под согнутые колени опорами. Нижние конечности располагаются таким образом, чтобы не затруднять репозицию и фиксацию перелома.
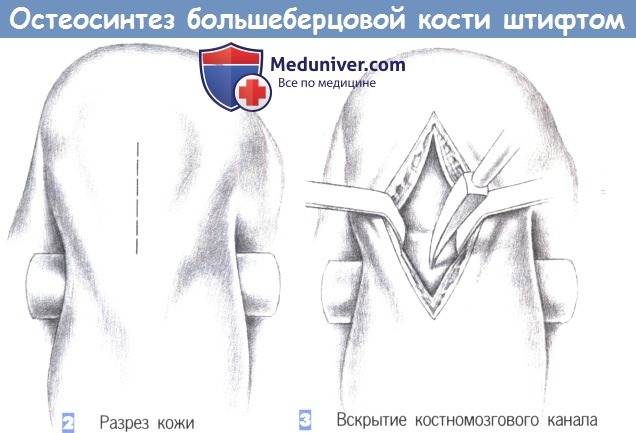
2. Разрез кожи. Кожа рассекается сразу дистальнее нижнего края надколенника, непосредственно над его сухожилием, которое разделяется по ходу волокон тупоконечными ножницами.
3. Вскрытие костномозгового канала. После продольного разделения сухожилия надколенника на две равные части они разводятся в стороны тупоконечными ретракторами. Затем полость костномозгового канала вскрывается шилом, проведенным в области бугристости большеберцовой кости.
Входное отверстие должно располагаться над расширением костномозгового канала (например, немного медиальнее бугристости большеберцовой кости) как можно проксимальнее, без повреждения передней части суставной поверхности большеберцовой кости. Вначале шило вводится под прямым углом, а затем, после прохождения через кортикальный слой, продвигается в косом направлении в полость костномозгового канала.
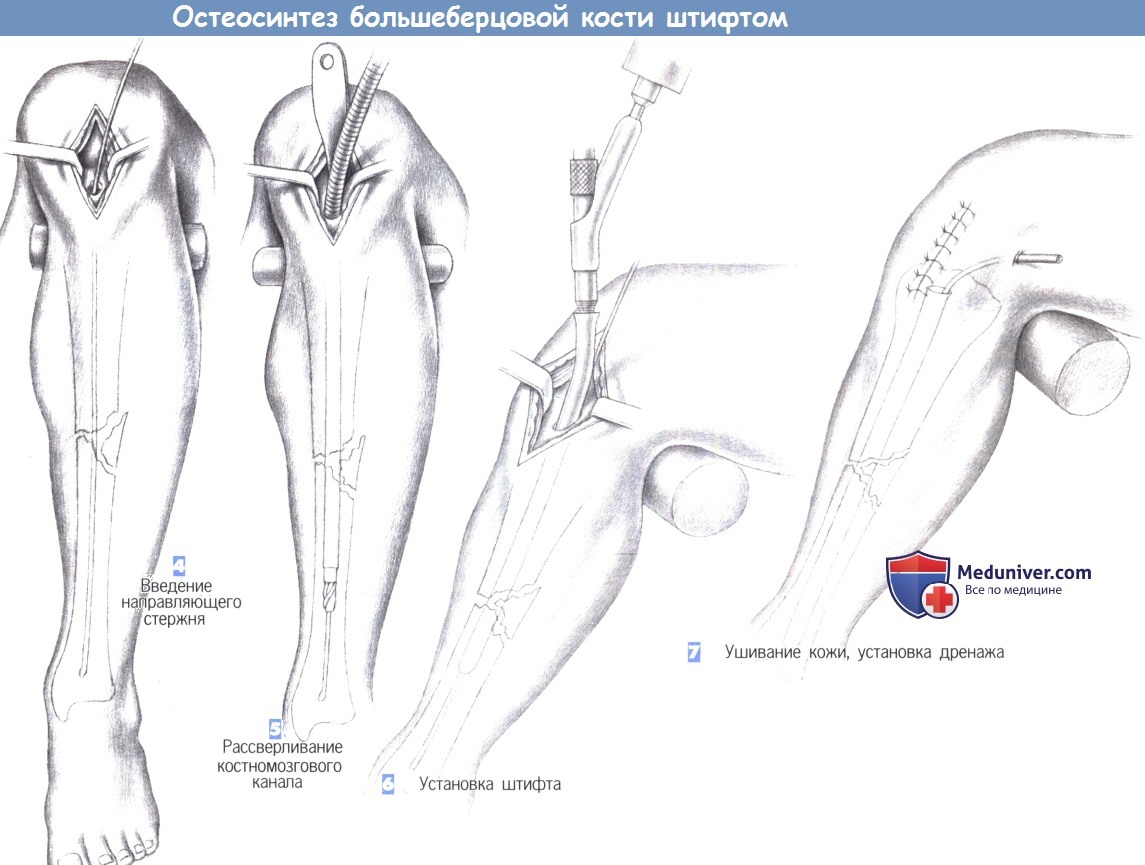
4. Введение направляющего стержня. В полость костномозгового канала вводится 3-мм гибкий стержень с шарообразным изогнутым наконечником, который продвигается в дистальном направлении до дистального эпифиза большеберцовой кости через место перелома под постоянным рентгенологическим контролем. Затем по направляющему стержню вводится гибкий шток со сверлящим наконечником, и полость канала расширяется до 8-10 мм.
5. Рассверливание костномозгового канала. Протяженность расширения полости канала зависит от места перелома. В настоящее время стремление к полной очистке полости костномозгового канала уступает место тенденции к отказу от этого этапа операции.
6. Установка штифта. После расширения полости костномозгового канала в него с помощью специального направителя устанавливается штифт. Длина штифта определяется еще до операции, а его диаметр должен соответствовать диаметру расширенного канала. Введение штифта выполняется вращательными движениями направителя и контролируется по нанесенным на штифт меткам.
Тщательный контроль продвижения штифта позволяет избежать дополнительного смещения костных фрагментов. При нестабильности перелома возможно применение дополнительной фиксации (здесь не показано).
7. Ушивание кожи, установка дренажа. В костномозговой канал может быть установлен активный дренаж. На сухожилие надколенника, подкожные ткани и кожу накладываются отдельные швы. При возникновении послеоперационного кровотечения дренаж, по крайней мере, на некоторое время, отсоединяется от аспирационной системы.
– Также рекомендуем “Этапы и техника остеосинтеза при переломах костей голени”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Альтернативным способом внутренней фиксации переломов диафиза большебер: вой кости является накостный остеосинтез по АО.
Однако применение его целесообразно ограничить случаями оскольчатых пе] ломов верхней и нижней трети и косых с большой плоскостью переломов верхи трети диафиза большеберцовой кости. Открытые переломы I, II степени тяжес не являются противопоказанием для накостной фиксации.
Разрез кожи производят строго прямо на 1 см кнаружи от гребня большеберцов! кости (рис. 11.40). В нижней трети голени линия разреза огибает медиальщ лодыжку. Надкостницу отделяют не более чем на 1—2 мм от линии излома. Кш новидный или косой перелом репонируют (лучше непрямым способом) и удержиа ют фрагменты с помощью репозиционных зажимов. Ключевой момент операции • введение 2—3 стягивающих межфрагментарных шурупов. Винты должны быть вве дены перпендикулярно к плоскости излома, при сложной конфигурации перелома – к «усредненной» плоскости. Отклонение от перпендикулярного направления боле чем на 20° приводит к смещению фрагментов (Johner et al., 1983). Если в качеств! межфрагментарного стягивающего шурупа используется кортикальный шуруп с резь бой по всей длине, то диаметр отверстия в близлежащем кортикальном слое должен быть как минимум равен наружному диаметру резьбы шурупа. В отдаленном кортикальном слое диаметр отверстия для винта на 0,1—0,2 мм превышает диаметр его тела. Для нарезания резьбы в отдаленном отверстии используется метчик, форма резьбовой части которого точно соответствует форме винта. Применять самонарезающие винты в качестве стягивающих АО (Швейцария) не рекомендуем.
При соблюдении указанных условий винт в процессе закручивания создает компрессию между отломками и, следовательно, отвечает за стабильность остеосинтеза.
«Ахиллесовой пятой» такой системы является соединение шуруп — резьбовое отверстие, запас прочности которого исчерпывается по мере затягивания винта и увеличения степени компресии. Для защиты этого соединения и улучшения функциональных свойств остеосинтеза необходимо дополнительно использовать узкую прямую 3,5 мм нейтрализационную (защитную) пластину, точно отмоделированную по форме контактной поверхности кости. Пластина размещается на медиальной или латеральной поверхности большеберцовой кости и фиксируется к каждому из основных фрагментов (отломков) как минимум двумя, а в верхней трети диафиза — тремя шурупами. Головки шурупов должны находиться в отверстиях пластины в нейтральной позиции. Для этого при сверлении отверстия для винта необходимо использовать универсальный направитель сверла. Неточное введение винтов в отверстие пластины может привести к неконтролируемому смещению фрагментов, потере стабильности фиксации, разрушению самого винта или же снижению запаса его прочности из-за развития предварительных напряжений в конструкции.
Для фиксации пластины к каждому из отломков допустимо использование самонарезающих винтов или же предварительное нарезание резьбы в обоих кортикальных слоях кости с помощью метчика. Дополнительное проведение стягивающего межфрагментарного винта через пластину значительно улучшает качество фиксации (рис. 11.41).
На всех этапах внутренней фиксации и особенно в процессе сверления рана орошается раствором антисептика. Перед закрытием раны обязательно выполнение дрени-
рования трубчатым дренажем. Фасцию сшивают только при отсутствии опасности развития компартмент-синдрома. Хорошая адаптация кожи без значительного нарушения ее микроциркуляции достигается с помощью одиночного или непрерывного шва по Донати или в модификации Алльговера. На 2—3 дня после операции назначается постельный режим. Конечности придается возвышенное положение. Вакуумный дренаж удаляется через 24—48 часов. Возможность ранних активных движений с первых дней после операции — главное достоинство стабильного остеосинтеза.
С 3—5 дня рекомендуется ходьба с костылями с частичной нагрузкой до 10 кг (вес конечности). Швы снимаются на 12—14 сутки. Через 6, 12 недель обязателен рентгенологический контроль. При отсутствии рентгенологических и клинических признаков нестабильности, наличии элементов сращения рекомендуется увеличение нагрузки весом, которая доводится до полной обычно к 12—16 неделям после операции.
Оперативное лечение внесуставных переломов проксимального отдела большеберцовой кости
В соответствии с классификацией АО под проксимальным отделом большеберцовой кости понимается ее сегмент, расположенный в условном квадрате, верхней стороной которого является линия, проведенная через суставные поверхности мыщелков большеберцовой кости между двумя крайними точками наружнеого и внутреннего мыщелков. Повреждения, локализующиеся в условном квадрате, могут быть внутрисуставными или внесуставными. И те и другие нередко сочетаются с сосудисто-нервными повреждениями. При лечении внесуставных проксимальных переломов голени необходимо решить две задачи:
1)восстановление соответствия оси диафиза и плато;
2)создание адекватной стабильности.
Для стабилизации «высокого» метафизарного перелома большеберцовой кости нужна значительная межфрагментарная компрессия с учетом большой длины рычага и веса сегмента конечности ниже перелома. Применение межфрагментарных стягивающих винтов для этой цели невозможно при поперечных и близких к ним переломах. Поэтому задача межотломковой компресии решается с помощью самой пластины, которая в этом случае используется как компрессионная. Однако отсутствие жесткого соединения между прямой пластиной и элементом, посредством которого она соединяется с отломками, приводит к значительному эксцентриситету аксиальной сдавливающей силы, возникновению кроме силы, действующей по оси, изгибающего момента (X. А. Янсон, 1975). Следствием этого является образование клиновидной щели между отломками, уменьшение площади контакта их друг с другом, потеря стабильности, изменение оси голени. Поэтому при остеосинтезе внесуставных переломов проксимального отдела большеберцовой кости многими авторами рекомендуется применение сразу двух прямых пластин, что, несомненно, увеличивает травматичность. Более биологичны, на наш взгляд, предложенные АО в 1959 году для остеосинтеза бедра угловые пластины. Использование их позволяет, благодаря наличию жесткого соединения между клинком и накостной частью, перенести аксиальную сдавливающую силу в пределы ядер сечений сегмента, что делает излишним применение еще одной пластины.
Относительным недостатком использования угловых пластин является более слож-
голени без импрессии (чистое раскалывание без уменьшения объема кости) и импрессионные (смятие кости с уменьшением ее объема) и с сочетанием раскалывания и импрессии.
Хирургическое лечение повреждений плато большеберцовой кости направлено на реконструкцию суставной поверхности, поврежденных связок и менисков, восстановление оси сегмента, создание адекватной стабильности и, следовательно, предпосылок для раннего функционального лечения.
Достаточный обзор поверхности одного из мыщелков дает дугообразный наружный или внутренний доступ, который начинается в проекции щели сустава латерально или медиально и, изгибаясь, продолжается вниз на 0,5—1,0 см кнаружи от бугристости и гребня большеберцовой кости. Если необходим осмотр плато с обеих сторон, то выполняют прямой продольный срединный передний разрез в области коленного сустава с экономным отсепаровыванием кожно-подкожных лоскутов в стороны. Связки, поддерживающие надколенник, рассекают парапателлярно и отделяют от капсулы сустава. Последнюю рассекают поперечно с обеих сторон от связки надколенника, ниже и параллельно мениску. Мениск отводят кверху. Чтобы выделить латеральную поверхность большеберцовой кости, нужно отделить мышцы-разгибатели от латерального мыщелка. Однако при этом необходимо минимально девитализировать костные фрагменты, оставляя их связь с мягкими тканями. В случае очень сложных бикондилярных разрушений расширенная экспозиция плато большеберцовой кости может быть получена Z-об- разным рассечением связки надколенника и поднятием кверху надколенника, крыловидных связок, обоих менисков и капсулы сустава. В этих случаях в конце операции шов пересеченной связки дополняется наложением разгрузочной проволочной петли между сухожилием четырехглавой мышцы бедра и бугристостью большеберцовой кости.
При неполных внутрисуставных переломах плато без импрессии применяется 3,5 мм узкая прямая, Т-образная или L-образная опорная пластина. Пластину точно моделируют и фиксируют к основному (дистальному) фрагменту со стороны повреждения тремя-четырьмя кортикальными шурупами. Делают контрольную рентгенографию и, убедившись в наличии конгруэнтности суставных поверхностей и отсутствии угловых деформаций, завершают фиксацию введением двух-трех межфрагментарных компрессирующих губчатых винтов (рис. 11.44, а, б). В случае фронтальной ориентации плоскости излома стабилизации достигают с помощью двух-трех спонгиозных шурупов, имплантируемых в передне-заднем направлении (рис. 11.44, в, г.).
При неполном внутрисуставном импрессионном переломе вдавленный фрагмент репонируют, замещая образовавшийся в метафизе дефект губчатой костью. Необходимость костной пластики определяется уже в ходе предоперационного планирования. Трансплантат должен быть взят из донорской зоны до экспозиции перелома. Если имеется центральная импрессия без раскалывания, то репозиция и тромбовка губчатой костью дефекта производятся через окно в кортикальном слое мыщелка. Стабилизации достигают введением одного-двух спонгиозных шурупов параллельно плато (рис. 11.45.1, 11.45.2). Результаты репозиции должны быть подтверждены контрольными рентгенограммами. В случае сочетания вдавления с раскалыванием доступ к вдавленному участку кости, его репозиция и замещение дефекта метафиза губчатым трансплантатом возможны со стороны самого перелома. После репозиции перелом временно фиксируют спицами Киршнера. Последние вводят со стороны повреждения, перфорируя кожу на противоположной стороне и оставляя над костью концы спиц не более 1—2 мм. Такой прием дает возможность в дальнейшем удалить спицы тракцией за их дистальные концы и позволяет беспрепятственно разместить пластину на сломанном мыщелке с целью окончательной
стабилизации. Результаты репозиции контролируют рентгенографически. Если суставные поверхности конгруэнтны и имеется соответствие оси диафиза и плато большеберцовой кости, то отломки фиксируют опорной пластиной и межфрагментарными губчатыми винтами (рис. 11.46, 11.47). При наличии сопутствующих повреждений менисков и связок, выявленных визуально и с помощью нагрузочных тестов после стабилизации костных повреждений, операцию необходимо завершить восстановлением этих анатомических структур.
Особенности хирургического лечения полных внутрисуставных переломов проксимального отдела большеберцовой кости определяются характером разрушения плато и метафиза. Если внтурисуставной и метафизарный компоненты перелома неоскольчатые (простые по АО), то репозиция и временная фиксация спицами Киршнера не представляют больших затруднений. Окончательная стабилизация достигается с помощью специальной латеральной опорной пластины для головки большеберцовой кости (LTHBF). Данная конструкция имеет специальную форму проксимальной части в соответствии с анатомией верхнего конца большеберцовой кости и отличается большей жесткостью и прочностью в сравнении с Т- и L-пластинами, так как сочетает в себе свойства опорной, нейтрализационной и компрессионной (рис. 11.48). Если при полном внутрисуставном переломе имеется оскольчатое разрушение одного мыщелка в сочетании с простым метафизарным компонентом перелома, то на первом этапе вмешательства целесообразно произвести репозицию и временную фиксацию спицами к метадиафизу мыщелка с интактной суставной поверхностью. Обычно им оказывается внутренний мыщелок большеберцовой кости. Дальнейшие действия хирурга до окончательной стабилизации аналогичны тем, которые описаны для неполного внутрисуставного перелома с раскалыванием и импрессией. На заключительном этапе фиксация достигается использованием LTHBF-пластины или (реже) двух пластин (Т- и L-образной в сочетании с ‘/3 — трубчатой) (рис. 11.49).
При наличии оскольчатого разрушения суставных поверхностей обоих мыщелков репозиция и фиксация представляют наибольшие трудности. На первом этапе необходимо реконструировать плато и временно фиксировать фрагменты спицами Киршнера, после чего заполнить дефект метафиза губчатой костью. Следующий шаг — временная фиксация метаэпифиза к диафизу спицами с восстановлением правильных осевых взаимоотношений. После контрольной рентгенографии заменяют спицы Киршнера на накостную фиксацию одной или двумя пластинами аналогично описанному выше.
Особого подхода требуют оскольчатые переломы плато в сочетании с оскольчатыми метафизарными разрушениями, нередко распространяющимися на диафиз большеберцовой кости. Как правило, подобные повреждения сопровождаются значительной травмой мягкий тканей. Вариантом выбора в этих случаях является только реконструкция плато с фиксацией двумя-тремя губчатыми шурупами и наложение вне зоны повреждения, то есть с перекрытием коленного сустава, аппарата внешней фиксации. Через 2—3—4 недели, после улучшения трофики мягких тканей необходимо выполнить перемонтаж аппарата с целью освободить коленный сустав или же заменить внешнюю фиксацию на внутреннюю.
С 3—5 суток послеоперационного периода, после уменьшения болевого синдрома, необходимо начать активные и пассивные движения в коленном суставе. Через 4, 8, 12 недель выполняются контрольные рентгенограммы. Начало нагрузки весом при положительной рентгенологической и клинической картине возможно при простых внутрисуставных повреждениях через 8—10 недель с момента операции, а при оскольчатых, импрессионных переломах плато — через 12—16 недель.
Рис. 11.40. Доступ к диафизу большеберцовой кости: на 1 см кнаружи от гребня, внизу огибает медиальную лодыжку
Рис. 11.41. Оскольчатый перелом нижней трети диафиза большеберцовой кости, фиксированный стягивающими шурупами и нейтрализационной пластиной:
а, б — вид перелома до операции; в, г — состояние после накостного остеосинтеза.
Стрелками обозначены три стягивающих винта, создающие межфрагментарную компрессию и, следовательно, стабильность фиксации. Один из винтов введен перпендикулярно плоскости излома через пластину, два других — вне ее
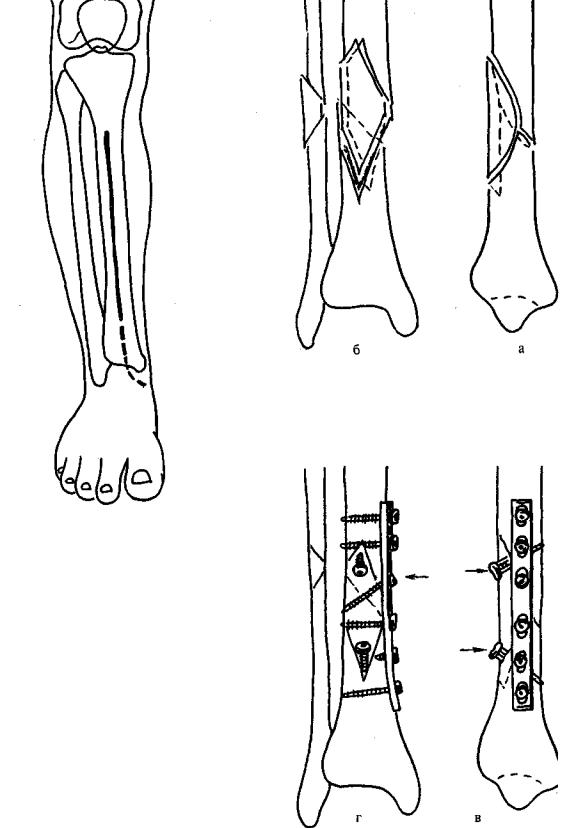
Рис. 11.42. Рентгенограммы больного М., 37 лет. Диагноз — закрытый неосложненный оскольчатый перелом проксимального метафиза правой большеберцовой кости, подголовчатый перелом малоберцовой кости:
а — до операции; б — остеосинтез угловой компрессионной пластиной;
в — через 16 недель — сращение
Рис. 11.43. Пациент Б., 33 лет, старший мастер, 05.10.95 сбит автомашиной. Диагноз — сочетанная травма, открытый I степени многооскольчатый перелом верхней трети правой большеберцовой кости, перелом верхней трети малоберцовой кости (а), ушиб мягких тканей голени на уровне перелома, закрытая черепно-мозговая травма, сотрясение головного мозга, перелом стернального конца правой ключицы. Произведен туалет раны голени, наложено демпферированное скелетное вытяжение за пяточную кость. По мере заживления раны, уменьшения болей, отека конечности пациент начал осуществлять движения в коленном суставе, доводя их объем до 90°. Через 40 дней после травмы выполнена операция — остеосинтез угловой мостовидной пластиной с ограниченным контактом с размещением имплантата по медиальной поверхности большеберцовой кости (б). К этому времени сохранялась патологическая подвижность в зоне перелома, клиническая проба была отрицательной. Контактная поверхность отломков выделена экстрапериостально. Сформировавшийся фиброзный регенерат не разрушался. Накостная часть пластины фиксирована к дистальному отломку нейтрально четырьмя кортикальными винтами. Рана дренирована двумя трубчатыми дренажами на 48 часов. Дополнительной иммобилизации не было. Через 5 суток после операции пациент ходил с костылями, ставя ногу на пол. Через 6 недель — периостальное сращение и полный объем движений в смежных суставах. Рекомендовано начало опоры на ногу, которая доведена до полной к 10 неделям после операции. Через 122 дня после травмы и 82 дня после операции приступил к работе. По прошествии 17 недель констатировано сращение перелома (в). Конструкция удалена через 7 месяцев после остеосинтеза (г). Результат по Шварцбергу через 1 год — 3,0 (отлично)
Рис. 11.44. Остеосинтез при неполных внутрисуставных переломах без импрессии суставной поверхности: а, б — линия излома ориентирована в сагиттальной плоскости; в, г — линия излома расположена фронтально
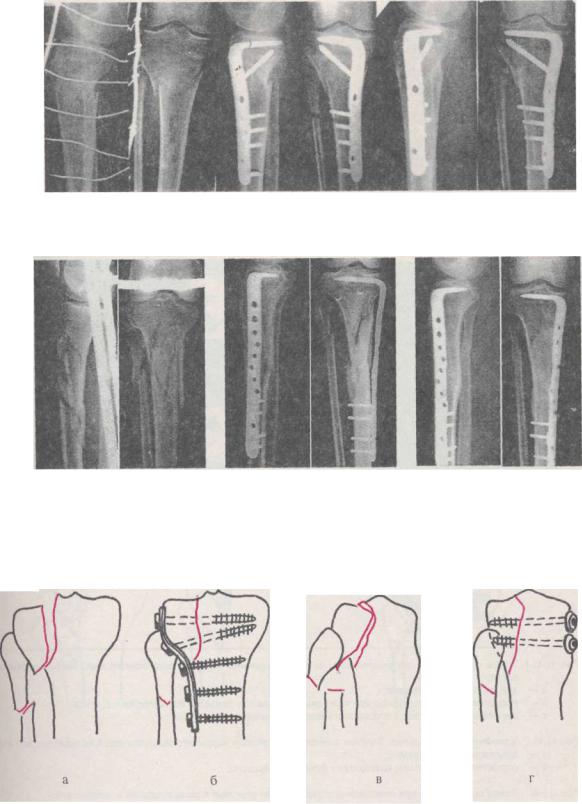
Рис. 11.42.-
Рис. 11.43
Рис. 11.44.
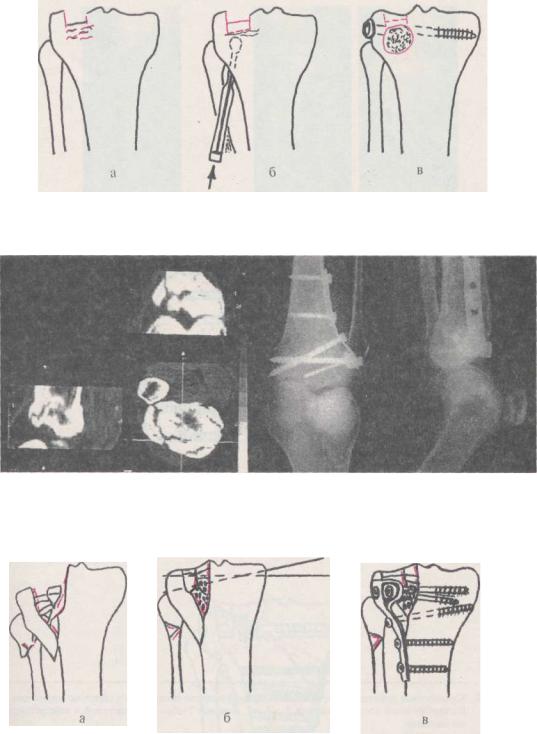
Рис. 11.45.1. Этапы остеосинтеза при импрессионном без раскалывания переломе латерального мыщелка большеберцовой кости:
а — вид перелома до операции; б — поднятие вдавленного фрагмента через окно в наружном мыщелке большеберцовой кости;
в — состояние после костной пластики и введения позиционного шурупа
Рис. 11.45.2. Клиническое наблюдение. Лечение вдавленного перелома наружного мыщелка левой большеберцовой кости: а — компьютерная томограмма; б — остеосинтез с поднятием вдавленного фрагмента мыщелка
Рис. 11.46. Этапы остеосинтеза при неполном внутрисуставном переломе с раскалыванием и импрессией: а — вид перелома до операции; б — репозиция с замещением дефекта губчатой костью, временная фиксация спицами Киршнера; в — окончательный результат
Рис. 11.45.1. Этапы остеосинтеза при импрессионном без раскалывания переломе латерального мыщелка большеберцовой кости:
а — вид перелома до операции; б — поднятие вдавленного фрагмента через окно в наружном мыщелке большеберцовой кости;
в — состояние после костной пластики и введения позиционного шурупа
Рис. 11.45.2. Клиническое наблюдение. Лечение вдавленного перелома наружного мыщелка левой большеберцовой кости: а — компьютерная томограмма; б — остеосинтез с поднятием вдавленного фрагмента мышелка
Рис. 11.46. Этапы остеосинтеза при неполном внутрисуставном переломе с раскалыванием и импрессией: а — вид перелома до операции; б — репозиция с замещением дефекта губчатой костью, временная фиксация спицами Киршнера; в — окончательный результат
>ис. 11.45.1.
Рис. 11.45.2.
Рис. 11.46.
Рис. 11.47. Клиническое наблюдение остеосинтеза импрессионного оскольчатого перелома наружного мыщелка правой большеберцовой кости у пациента Л., 25 лет, опорной Т-образной пластиной и компрессирующими губчатыми винтами:
а — до операции; б — через 12 недель после остеосинеза — восстановление функции
Рис. 11.48. Использование латеральной опорной пластины для головки большеберцовой кости при полных внутрисуставных переломах проксимального отдела большеберцовой кости:
а — вид спереди; б — вид сбоку .
Рис. 11.49. Остеосинтез L-образной и третьтрубчатой пластиной полного внутрисуставного перелома проксимального сегмента большеберцовой кости с оскольчатым разрушением латерального мыщелка
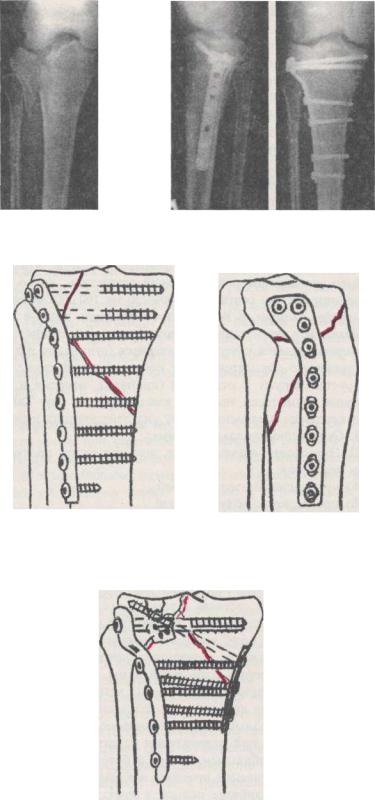
Рис. 11.47.
Рис. 11.48.
Рис.11.
Источник
