Мрт при переломах костей черепа

Магнитно-резонансная томография базируется на способности магнитного поля изменять состояние атомов водорода в молекулах воды. Процедура информативна относительно мягких тканей, насыщенных жидкостью. Структуры организма с низким содержанием воды на снимках отражаются плохо. МР-томограф фактически «не видит» костную ткань. По этой причине рутинная диагностика переломов включает рентгенографию и КТ (в экстренных, спорных либо сложных ситуациях). При травмах головы стандартное обследование с помощью Х-лучей нередко сочетают с магнитно-резонансной томографией. В зависимости от того, что показывает МРТ костей черепа, дополняют тактику лечения, основанную на результатах КТ. Процедура дает информацию о состоянии мягких структур и влиянии на последние травм.
Показывает ли МРТ перелом черепа?
В основе метода — явление ядерно-магнитного резонанса, свойственное атомам с непарным количеством протонов. Поле, создаваемое установкой, заставляет микрочастицы вращаться по другой траектории. Затем элементы резко переходят в первоначальное положение. Аппарат улавливает возникающие при этом энергетические импульсы и преобразует последние в картинку. Так томограф делает послойные снимки изучаемой области.
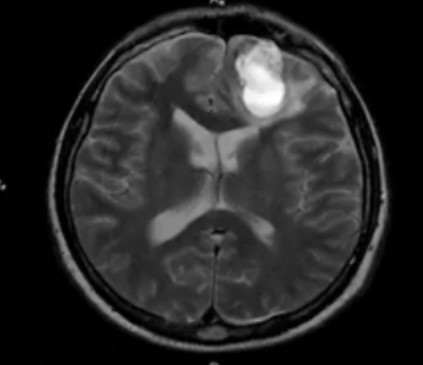
МРТ головы
Мягкотканные структуры богаты атомами водорода. Регистрация энергетического всплеска в конкретном месте дает четкую картинку. В составе костной ткани преобладают соли с высоким содержанием кальция, фосфора и других минералов, воды — максимум 10%. Отсюда низкая интенсивность сигнала от подобных плотных структур и недостаточная информативность МРТ при изучении последних.
Диагностическая ценность магнитно-резонансной томографии высока при травмах сложных структур организма (черепная коробка, позвоночник, сочленения). По результатам сканирования диагностируют не сам перелом, а сопутствующие повреждения (разрывы связок, мышц, компрессию тканей и пр.).
На вопрос «Показывает ли МРТ перелом черепа?», врачи дают отрицательный ответ. При травмах головы методом выбора является компьютерная томография. По снимкам оценивают состояние костей, обнаруживают малейшие повреждения последних, кровотечения. Компьютерная томография особенно информативна в первые 48 часов после получения травмы. В дальнейшем изменения в мозге контролируют посредством МР-сканирования.
Как делают МРТ черепа?
Гемосинус на МР-снимке головы
Диагностическую процедуру проводят по назначению врача, по предварительной записи. В клинике нужно заполнить бланки, пройти консультацию с рентгенологом, предоставить имеющуюся медицинскую документацию. Перед исследованием важно снять украшения, предметы гардероба и аксессуары с металлическими элементами, оставить в раздевалке электронные устройства и прочие личные вещи.
В диагностическом кабинете пациента укладывают на платформу аппарата. Тело фиксируют, для комфорта используют валики. Важно занять удобное положение, так как во время сканирования нельзя шевелиться.
По завершении приготовлений врач удаляется в соседний кабинет, откуда управляет оборудованием, контролирует процедуру, при необходимости общается с пациентом по громкой связи. Сканирование длится 20-25 минут.
При контрастной МРТ снимки выполняют дважды — перед введением препарата гадолиния и после инъекции. В общей сложности процедура занимает 30-40 минут.
По завершении томографии пациент одевается, забирает личные вещи и ожидает результаты в диагностическом центре или отправляется по своим делам. Заключение и информационный носитель со снимками выдают через 15-60 минут.
Показания и противопоказания к МРТ лицевого черепа
Магнитно-резонансную томографию применяют в травматологии, пластической хирургии, ревматологии, онкологии и пр. Кости лицевого отдела тонкие и хрупкие. При повреждении последних возможны травмы нервов и сосудов, развитие неврологической симптоматики и других осложнений.
Показаниями для проведения МРТ лицевого отдела черепа являются:
- болевой синдром в данной области различной степени выраженности;
- неприятные ощущения или щелчки во время движений челюстью, жевания, разговора;
- нарушение чувствительности в определенных зонах головы;
- изменение подвижности челюстного аппарата;
- спазмы лицевых мышц;
- все виды травм;
- нарушения глотания, дыхания и пр.
Метод применяют для диагностики новообразований, при подозрении на инфекционно-воспалительные процессы, гнойное расплавление тканей. По снимкам МРТ планируют лечебные хирургические вмешательства, пластические операции, вспомогательные процедуры при диагностике различных опухолей (менингиома, остеома, остеобластома и пр.). Основные данные о состоянии костей получают при КТ.
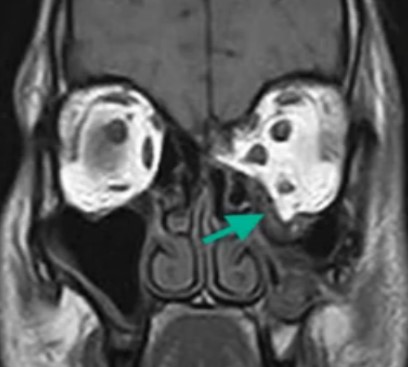
Взрывной перелом орбиты на МРТ (изменения указаны стрелкой)
Противопоказаниями к проведению магнитно-резонансной томографии выступают:
- наличие в теле больного металлических конструкций (штифты, спицы, эндопротезы, сосудистые клипсы и пр.);
- имплантированные электронные устройства (водитель ритма, инсулиновая помпа);
- тяжелое общее состояние пациента или необходимость в проведении реанимационных мероприятий;
- вес более 120 кг и обхват живота свыше 150 см (для закрытого аппарата).
Установленные ортодонтические приспособления (брекеты, ретейнеры и пр.) могут давать артефакты на снимках. Это нужно учитывать и предупреждать врача о наличии стоматологических изделий.
К относительным противопоказаниям причисляют ранние сроки беременности (до 13 недели), острый болевой синдром, боязнь замкнутого пространства, алкогольное опьянение. Контрастное усиление не проводят пациентам с тяжелыми формами почечной и печеночной недостаточности и индивидуальной непереносимостью препаратов гадолиния.
Подготовка к МРТ лицевого черепа
Накануне магнитно-резонансной томографии головы специально ничего делать не надо. Пациентам рекомендуют надеть на процедуру удобные вещи, в которых будет комфортно неподвижно лежать достаточно долгое время. Лучше отказаться от применения декоративной косметики или свести макияж к минимуму. Некоторые средства могут содержать частицы металлов, что неблагоприятно влияет на качество снимков.
При наличии у пациента эндопротеза или других имплантатов, необходимо предоставить документ о совместимости конструкции с магнитным полем. При осуществлении сканирования электроника может выйти из строя, поэтому пациентам с водителями ритма и прочими приборами нельзя делать МРТ. Металлические конструкции из сплавов ферромагнетиков дают на снимках артефакты. Изображения с нечеткими или засвеченными зонами невозможно трактовать объективно. Диагностическая ценность процедуры существенно снижается.
Подготовка к контрастной МРТ подразумевает легкий перекус за 40-45 минут до начала исследования. Пациент может съесть батончик, горсть орехов, небольшой фрукт.
Расшифровка томографии черепа

Внутримозговая гематома травматического характера на МР-снимке
В результате МРТ получают множество послойных снимков в трех взаимно-перпендикулярных плоскостях. На изображениях видят контуры тканей, сравнивают показатели с нормой, выявляют отклонения и признаки патологических изменений. Все данные отражают в заключении.
По результатам МРТ лицевого отдела черепа выявляют:
- аномалии развития;
- последствия травм (растяжения и разрывы связок, повреждения суставных элементов, сосудов, мышц, патологическое скопление жидкости и пр.);
- нарушение строения околоносовых пазух (деформации, новообразования и пр.);
- опухоли добро- и злокачественной природы, метастазы (окончательный диагноз — по результатам гистологии);
- изменения воспалительного характера (абсцесс, флегмону и пр.).
Трактовка снимков требует глубоких знаний анатомии и опыта в области МР-диагностики. Человек без специального образования не сможет самостоятельно расшифровать сканы.
Чтобы пройти МРТ черепа, обращайтесь в диагностический центр «Магнит». Клиника располагает высокоточным немецким оборудованием (томограф Siemens 1,5 Тл) для проведения сканирования в кратчайшие сроки. Для регистрации звоните по телефону +7 (812) 407-32-31 или заполняйте форму обратной связи на сайте центра.
Источник
Лучевая диагностика черепно-мозговой травмы (ЧМТ) – признаки на КТ, МРТ
Травма является одной из важнейших причин заболеваемости и смертности в современном мире. Она является ведущей причиной смерти детей и молодых взрослых в Соединенных Штатах, при этом более 50% случаев вызваны ЧМТ.
Компьютерная томография является очень важной методикой в оценке травмы головы, и относится к методам первого выбора. Исследование проводится очень быстро (менее одной минуты). КТ высоко чувствительна к крови и хороша для изучения костей, воздуха (пневмоцефалии) и рентгенологически плотных инородных тел. Для обеспечения максимальных диагностических возможностей томограммы при черепно-мозговой травме должны быть рассмотрены в разных режимах для выявления первых признаков инсульта, оценки паренхимы, крови и кости/воздуха/жира.
а) Признаки перелома черепа на КТ и МРТ. С помощью компьютерной томографии можно диагностировать три типа перелома черепа: линейные, вдавленные и диастатические. Для визуализации линейных переломов и малых трещин используются алгоритмы реконструкции и фильтры. Переломы черепа могут сопровождаться сопутствующей внутричерепными измененями: гематомами, ушибами, пневмоцефалией или наличием инородных тел, которые могут быть так же выявлены с помощью КТ. Если при переломе имеются раны мягких тканей покровов черепа, то он называется «открытым», так как возникает потенциальная связь между внутричерепным пространством и окружающей средой. В противном случае он называется «закрытым».
Ключевые данные визуализации:
– Заметные переломы не требуют пояснений по диагнозу.
– В остальных случаях на нормальных КТ-срезах возможно появление воздуха внутри черепа (пневмоцефалия) или отсутствие воздуха в обычных областях, например, в околоносовых пазухах, сосцевидных ячейках, среднем ухе или наружном слуховом проходе.
– При отсутствии патологических изменений до травмы возможно жидкостное заполнение пространства СМЖ или кровью, менее плотной по сравнению с СМЖ (метод внутреннего жидкостного наполнения).
– Необходим тщательный поиск субдуральной/ эпидуральной гематомы и ушибов мозга.
– При их наличии определить перелом на тонких срезах с использованием специального костного фильтра/ алгоритма реконструкции.
– При этом перелом будет выглядеть в виде линий на кости без кортикального слоя.
– Необходимо дифференцировать их от обычных швов или другой нормальной анатомической структуры (у которых сохранена кортикальная пластинка, в случае сомнений сравнить с противоположной стороной).
– После этого провести поиск сопутствующих повреждений отверстий паренхимы или нарушений нервных путей.
– Обязательно проверить нижнюю челюсть, височно-нижнечелюстной сустав (ВНЧС) и глазницу.
– Для двух последних лучше использовать несколько реконструкций и просматривать их в коронарной, сагиттальной и косой проекции.
б) Признаки эпидуральной гематомы на КТ и МРТ. Эпидуральная гематома (ЭДГ) представляет собой скопление крови между черепом и твердой мозговой оболочкой, как правило, артериального происхождения и редко из вены / синуса ТМО.
Ключевые данные визуализации:
– Двояковыпуклая (чечевицеобразная) масса (скопление) повышенной плотности между костью и мозгом.
– Смещение ткани мозга.
– Ограничена швами, лишь изредка пересекая их.
– Может пересекать среднюю линию.
– Два последних пункта облегчают дифференциальную диагностику с субдуральной гематомой.
– Обычно односторонняя (95%) и супратенториальная (95%), а также связанная с локализацией перелома (90%).
в) Признаки субдуральной гематомы на КТ и МРТ. Субдуральная гематома (СДГ)— скопление крови между твердой мозговой оболочкой и паутинной оболочкой. Чаще всего вызвана разрывом переходных вен (нередко после острых изменений скорости при повреждении паренхимы). Хроническая СДГ может возникать и без травмы или в результате незначительной травмы, особенно у пожилых пациентов.
Ключевые данные визуализации:
– Субдуральная гематома имеет форму полумесяца между костью и мозгом и часто связана с другими поражениями (70%).
– Плотность уменьшается примерно на 1,5 Н/день.
– Может пересекать швы, но не по среднюю линию (не пересекает места прикрепления ТМО).
– Не забыть проверить наличие субдуральной гематомы малого размера у серпа и намета.
– КТ-характеристики гематомы различны в зависимости от продолжительности кровотечения:
— Острейшая СДГ: гетерогенная (40%) или гиперденсная (60%). При гетерогенном варианте гиподенсный сигнал обусловлен ликвором или несвернувшейся кровью (острое кровотечение).
— Острая СДГ (несколько дней): гиперденсная.
— Подострая СДГ (от двух дней до двух недель): изоденсная по отношению к мозгу. При диагностике подострой СДГ необходимо особое внимание, так как ее легко пропустить из-за изоденсного сигнала. Чтобы отличить ее от мозга, необходимо проверить, находится ли серое вещество и борозды в контакте с костью или СМЖ, а граница серого-белого вещества не смещена медиально. В противном случае возможен диагноз подострой СДГ. В случае сомнений внутривенное введение иодинированного контраста поможет определить смещение вен твердой мозговой оболочки и капсулу.
— Хроническая СДГ (от недель до месяцев): может быть однородно гиподенсной, иногда можно увидеть горизонтальную линию, разделяющую гиперденсный объем жидкости (нижний) и гиподенсный (верхний), при хронической СДГ у пациентов при лечении антикоагулянтами или заболеваниями с нарушениями свертываемости крови. Она может выглядеть гетерогенно гипо/изоденсно, с трабекулами и кальцина-тами, а также гетерогенной комбинацией гипо- и гиперденсивных зон при хронической СДГ с рецидивирующим излиянием СМЖ или несвернувшейся крови (острое кровотечение).
— Изменения давности гематомы можно наблюдать и по интенсивности сигнала на МРТ, однако она обычно не используется в чрезвычайных ситуациях, а применение в педиатрии многими авторами ставится под сомнение.
г) Травматическое субарахноидальное кровоизлияние. Субарахноидальное кровоизлияние (САК) — скопление крови между паутинной и мягкой мозговой оболочками головного мозга. САК развивается в большинстве случаев травмы головы от средней до тяжелой степени тяжести как наиболее частой причины.
Ключевые данные визуализации:
– Гиперденсный сигнал в бороздах конвекситальной поверхности головного мозга или (реже) в спинномозговой жидкости цистерн основания головного мозга.
– Обязательно осмотреть межножковую цистерну и затылочные рога.
– Наличие в непосредственной близости от САК переломов и первичных паренхиматозных повреждений головного мозга, таких как ушибы, вместе с анамнезом травмы и расположением САК помогут при дифференциальной диагностике с аневризмой вызванной САК.
д) Первичные паренхиматозные повреждения головного мозга. Первичная травма определяется как повреждение, вызванное прямым воздействием травмирующей силы. Вторичные поражения, как правило, являются следствием первичного. К первичным поражениям относятся: травма скальпа, переломы, внутричерепные кровоизлияния, прямое повреждение сосудов и первичные паренхиматозные повреждения головного мозга. Первичные паренхиматозные повреждения головного мозга могут быть разделены на: диффузное аксональное повреждение, ушибы корковой и субкортикальной локализации, паренхиматозные гематомы.
е) Диффузное аксональное повреждение (ДАП). ДАП представляет собой патологическое повреждение аксонов в результате травмы по механизму ускорения/замедления или вращения. Типичные локализации ДАП находятся на границе серого и белого вещества, в мозолистом теле, дорсолатеральном отделе ствола мозга, своде, базальных ядрах и внутренней капсуле.
Ключевые данные визуализации:
– При легком ДАП данные КТ часто нормальные.
– При КТ может быть выявлен умеренный отек мозга или микрокровоизлияния (20-50%) в местах повреждения или очаговое поражение (10%).
– При нормальной КТ у пациента с неврологическими нарушениями необходимо выполнение МРТ.
– МРТ более чувствительна, чем КТ в выявлении ДАП, которое лучше визуализируются на Т2-взвешенных и FLAIR изображениях в виде множественных четких гиперинтенсивных областей в белом веществе
– На Т2-взвешенных изображениях очаг ДАП будет выглядеть гиподенсным.
ж) Ушибы коры. Ушибы коры являются следствием кровоизлияния в результате удара мозга о череп. В связи с этим они часто встречаются в лобных и височных полюсах, часто связаны с вдавленными переломами черепа и являются наиболее распространенными паренхиматозными поражениями.
Ключевые данные визуализации:
– Данные КТ на ранней стадии могут быть нормальными.
– На неконтрастной КТ ушибы выглядят как гетерогенные гиперденсные области в ткани головного мозга с кровью и отеком.
– Отек более выражен на последующих КТ.
– Наиболее чувствительным методом в диагностике ушибов является МРТ.
з) Паренхиматозные гематомы. Паренхиматозные гематомы вызываются разрывом небольшого паренхиматозного сосуда и не связаны с корковыми ушибами. Они могут возникать через несколько дней после травмы.
Ключевые данные визуализации:
– Гиперденсное скопление крови в белом веществе лобных и височных долей или базальных ядрах.
е) Ушибы субкортикального локализации. Ушибы субкортикальной локализации — еще один вид первичной травмы головного мозга в связи с разрывом проникающих сосудов. Встречаются только при тяжелой травме.
Ключевые данные визуализации:
– Несколько точечных кровоизлияний в базальных ядрах (гиперденсные на неконтрастной КТ).
Эпидуральная гематома (слева), которая возникает в результате разрыва оболочечной артерии,
как правило, на фоне перелома кости черепа, представляет собой скопление артериальной крови
между твердой мозговой оболочкой и внутренней поверхностью черепа.
При субдуральной гематоме (справа) разрыв мостиковых вен между головным мозгом
и верхним сагиттальным синусом приводит к скоплению крови между паутинной и твердой мозговыми оболочками.
– Также рекомендуем “Лучевая диагностика внутричерепного кровоизлияния – признаки на КТ, МРТ”
Оглавление темы “Методы обследования в нейрохирургии”:
- Возможности рентгенографии и компьютерной томографии (КТ) в нейрохирургии
- Возможности магнитно-резонансной томографии (МРТ) в нейрохирургии
- Возможности ангиографии головного мозга в нейрохирургии
- Лучевая диагностика черепно-мозговой травмы (ЧМТ) – признаки на КТ, МРТ
- Лучевая диагностика внутричерепного кровоизлияния – признаки на КТ, МРТ
- Лучевая диагностика ишемического инсульта – признаки на КТ, МРТ
- Лучевая диагностика внутричерепной опухоли – признаки на КТ, МРТ
- Лучевая диагностика гидроцефалии – признаки на КТ, МРТ
- Лучевая диагностика церебрального абсцесса – признаки на КТ, МРТ
- Возможности электроэнцефалографии (ЭЭГ) в нейрохирургии
Источник
