Мос при переломе голени
Лечение переломов голени является одной из часто встречаемых задач на жизненном пути травматолога. Переломы голени чаще всего являются высокоэнергетическими, то есть появляются вследствие падения с высоты, дорожно-транспортных происшествий, скручивания тела вокруг фиксированной голени (например когда нога застряла между камнями или зафиксирована горнолыжным ботинком а тело скручивается в сторону). Низкоэнергетические переломы возможны у бабушек и дедушек с остеопорозом. Чаще всего ломаются сразу обе кости голени. В зависимости от места где сломана кость можно выделить переломы верхней средней и нижней трети голени, кроме того отдельно выделяют переломы суставных концов образующих коленный и голеностопный суставы, переломы лодыжек, так называемые переломы пилона, но об этом мы вам расскажем в других статьях.
Симптомы перелома голени.
Симптомами перелома голени являются выраженная боль, невозможность наступить на ногу, а чаще всего невозможность придать своему телу какое либо положение кроме лежачего. При переломах диафиза голени (верхнейсреднейнижней трети) часто определяется видимая глазу деформация, иногда костные отломки просто торчат под кожей или даже перфорируют её, переводя перелом в разрыд намного более тяжёлых, открытых переломов. Если вы оказываете помощь кому то у кого по вашему мнению может быть сломана голень, надо постараться осторожно зафиксировать её при необходимости транспортировки, так как при передвижении тела перелом может перестать быть закрытым из-за того что отломки повредят кожу и встретятся с окружающей средой. Сразу после перелома а также в течение 2-3 дней будет нарастать отёк и появится гематома, так как кость хорошо кровоснабжается и из перелома в окружающие мягкие ткани выделится значительное количество крови.
Диагностика перелома голени.
В диагностике переломов голени любой локализации наибольшее значение по прежнему остаётся за рентгеном. При внутрисуставных переломах часто может потребоваться компьютерная томография для лучшей визуализации.
Лечение переломов голени.
Лечение переломов голени в большинстве случаев оперативное, так как часто не удаётся добиться адекватного сопоставления костных фрагментов и избежать вторичной деформации в гипсе. Кроме того длительные сроки иммобилизации (12 недель и более) приводят к формированию контрактур в смежных суставах, выраженной мышечной атрофии, что значительно затрудняет последующую реабилитацию.
Хирургическое лечение переломов голени чаще всего протекает по одному из следующих сценариев: закрытая репозиция, остеосинтез штифтом с блокированием, открытая репозиция, остеосинтез пластиной и винтами, а также лечение открытых переломов аппаратами внешней фиксации. Возможно использование нескольких техник одновременно в комбинации или последовательный переход от одной техники к другой.
Клинический пример.
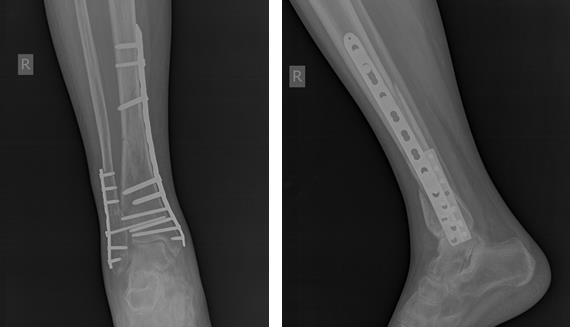
Пациент Г. 56 лет, упал на даче со стремянки, получил закрытый перелом обеих костей правой голени со смещением, госпитализирован в К+31 страховой компанией. В день поступления проведено полное предоперационное обследование пациента, наложено скелетное вытяжение, госпитализированв отделение.
В тот же день выполнен остеосинтез перелома большеберцовой кости штифтом с блокированием, малоберцовой кости пластиной и винтами. Активизирован на вторые сутки. На третьи сутки в удовлетворительном состоянии выписан на амбулаторное долечивание.
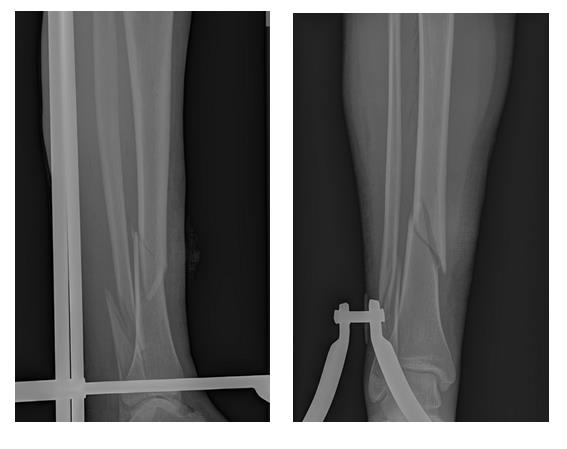
Через 6 недель после операции разрешена осевая нагрузка на конечность. Перелом сросся через 12 недель после операции в удовлетворительном положении.
Пациент полностью активизирован, ходит без дополнительной опоры не хромая, боли не беспокоят. Внимательный читатель сможет заметить
Второй клинический пример.
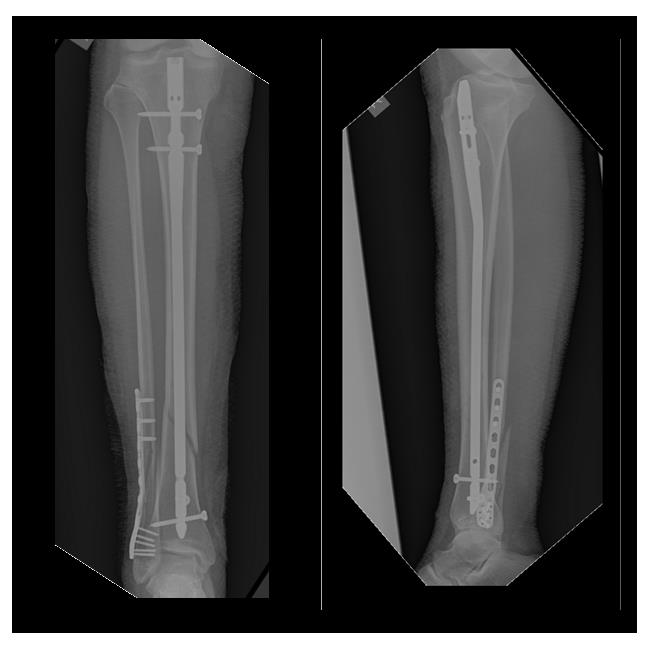
Пациентка Б. 62 лет, страдающая остеопорозом, получила перелом обеих костей правой голени в нижней трети в январе 2017 года. После предоперационного обследования в день обращения выполнен остеосинтез перелома 2 пластинами. Пациентка выписана через 4 дня после обращения.
Рентгенконтроль после операции.

Рентген-контроль через 3 месяца после операции, определяется консолидация переломов.
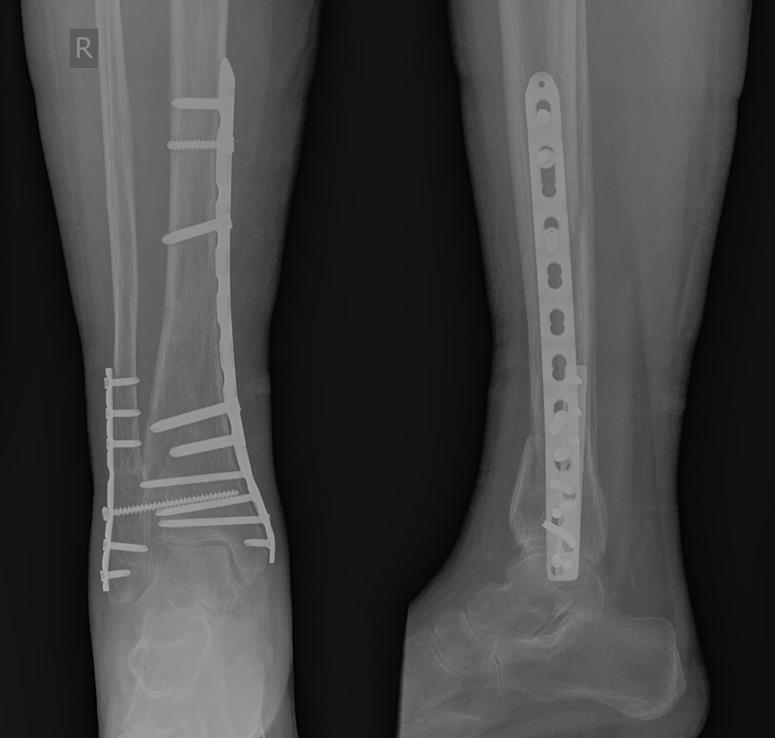
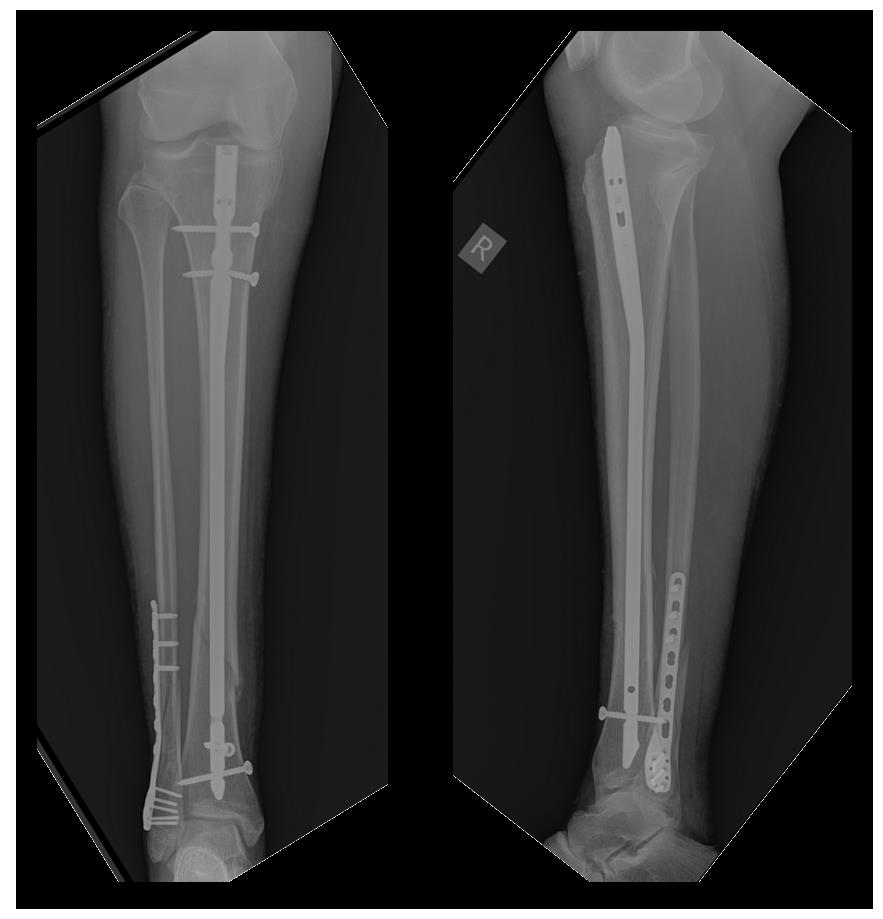
Рентгенконтроль через 6 месяцев после травмы, определяется полная консолидация переломов.
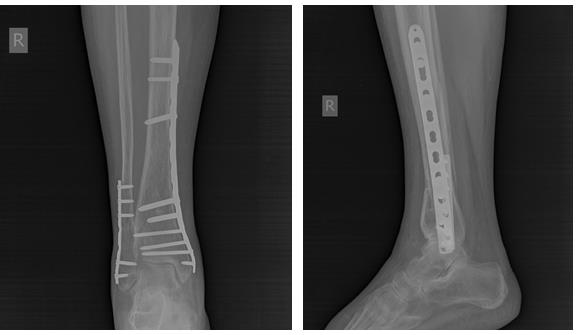
Но на этом злоключения нашей пациентки не закончились. Повторная травма, падение в быту на область правого коленного сустава. Рентгенограммы при обращении. Определяется оскольчатый перелом верхней трети правой голени.
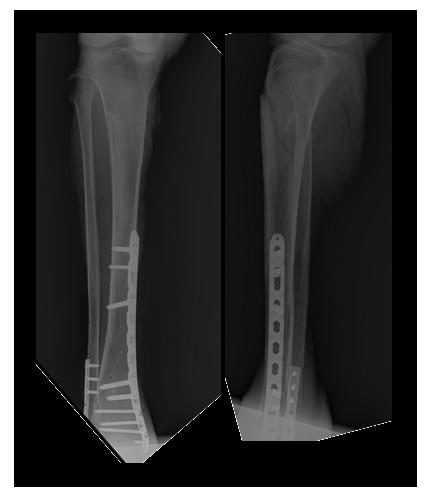
После предоперационного обследования на 2-й день после госпитализации выполнена операция, открытая репозиция, остеосинтез перелома верхней трети большеберцовой кости пластиной и винтами. Пациентка выписана на 5 день после госпитализации в удовлетворительном состоянии.
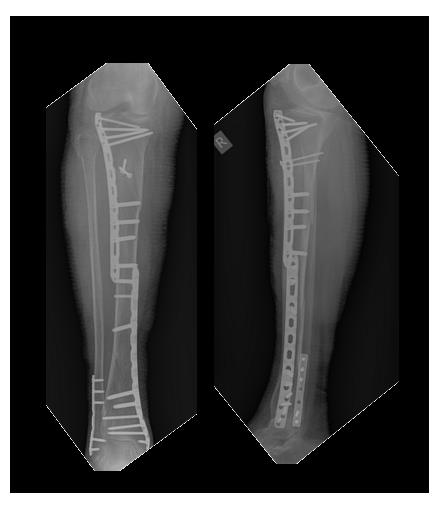
Переломы консолидировались, пациентка проходит лечение по поводу тяжёлого остеопороза у эндокринолога.
Источник
Металлоостеосинтез
(также МОС переломов) – это современный метод лечения сложных повреждений костей и суставов с помощью специальных имплантов: пластин, стержней и спиц для внешней фиксации, которые закрепляются на костных обломках и восстанавливают единство костей. Для изготовления фиксирующих имплантов чаще используются титан или высокопрочные металлические сплавы. Стабильность соединения, достигается остеосинтезом с помощью фиксаторов может быть относительной или абсолютной. Абсолютная стабильность заключается в полной фиксации костных отломков перелома, создает условия для сращивания без образования костной мозоли. При относительной стабильности, возможны микродвижения в зоне соединения, которые не только не препятствуют заживлению, но и стимулируют срастание костей.
МОС, в настоящее время, является одним из наиболее эффективных вмешательств в травматологии и ортопедии. С помощью МОС удается полностью или частично восстанавливать функциональность после сложных осколочных повреждений, переломов, врожденных или приобретенных дефектов костной ткани. Обычно, в ряде случаев, лечение с помощью МОС может быть длительным, но успешные результаты оправдывают и продолжительность лечения, и затраченные усилия. Стоит обратить внимание, что только высококвалифицированный специалист может определить, какую схему для фиксации необходимо применять в том или ином случае. Клиника «Мануфактура» гарантирует высокое качество и надежность лечения костных и суставных повреждений с применением различных видов МОС.
Когда применяют металлоостеосинтез:
- сложные травмы и переломы, срастание которых без оперативного вмешательства невозможно
- переломы, представляющих опасность возможностью повреждения костными фрагментами прилегающих тканей
- неправильно сросшиеся переломы
- переломы, которые медленно консолидируются с длительным заживлением костей
- переломы с вторичным смещением отломков
- отсутствие возможности закрытой репозиции
- деформация стоп и кистей
Противопоказания для применения МОС:
- значительная область повреждения при открытых переломах
- инфицирование области перелома
- тяжелое общее состояние пациента
- выраженный остеопороз
- декомпенсированная патология кровообращения
Стоимость услуг
+
Пребывание в стационаре
Индивидуальный заказ питания (3 разовое)
800 грн.
Индивидуальный заказ питания (4 разовое)
920 грн.
Индивидуальный заказ питания (5 разовое)
1040 грн.
Индивидуальный заказ питания (разовое)
400 грн.
Индивидуальный сестринский пост в стационаре (1 сутки)
2000 грн.
Пребывание в палате интенсивной терапии (реанимация) 1 час
950 грн.
Пребывание в палате интенсивной терапии (реанимация) 1 сутки
5400 грн.
Пребывание в палате стационарного отделения (1 сутки, одноместная палата)
4000 грн.
Пребывание в палате стационарного отделения (1 сутки, двухместная палата)
3600 грн.
Пребывание одного из членов семьи в палате стационарного отделения
2100 грн.
Персональный врач (1 сутки)
1200 грн.
Питание (разовое)
200 грн.
Питание (3 разовое)
600 грн.
Питание (4 разовое)
720 грн.
Питание (5 разовое)
840 грн.
Дополнительная уборка
1500 грн.
Запишитесь на прием
Ваше имя
Номер телефона
Направление
Желаемая дата
Комментарий
Я даю согласие на хранение и обработку моих персональных данных
Наши специалисты

Ортопед-травматолог
Опыт работы: с 1980 года
Источник
Удалять или нет?
Сегодня мы поговорим о показаниях и противопоказаниях к удалению металлоконструкций.
В прошлом году, а может быть и ранее, вам или вашему близкому выполнили операцию остеосинтеза при переломе кости, поставили металлоконструкцию и сейчас встал вопрос: «Удалять или нет?» данная статья поможет вам более взвешенно подойти к данному вопросу.
С одной стороны это ещё одна операция, а с другой стороны инородное тело, вызывающее в организме определенные реакции.
Итак, рассмотрим необходимые условия и показания к удалению металлоконструкции:
– Сращение перелома, по поводу которого была выполнена операция.
Если сращение перелома не наступило, разумеется, удалять металлоконструкцию не следует. Поможет ответить на этот вопрос рентгенологическое исследование, которое в обязательном порядке проводится всем перед операцией. Не сращение перелома в течение 6 месяцев и более называется ложным суставом и требует обращения к травматологу-ортопеду. В большинстве случаев формирование ложного сустава требует повторной операции с удалением старой и постановкой новой металлоконструкции.
– Ограничение подвижности сустава, рядом с которым установлена металлоконструкция.
Металлоконструкция может конфликтовать с суставными структурами, ограничивая движения в суставе. Так же интенсивный рубцовый процесс, вызванный первичной травмой, операцией и металлоконструкцией (которая является инородным телом) может вызывать формирование контрактуры сустава. В такой ситуации при удалении металлоконструкции возможно провести мобилизацию (освобождение) мышц, сухожилий, что при правильной последующем реабилитации позволит существенно улучшить функцию сустава.
– Установлена металлоконструкция низкого качества.
Пластина и винты должны быть выполнены из специальных сплавов и иметь одинаковый химический состав, чтобы снизить вероятность металлоза. Этот процесс представляет из себя коррозию металлических фиксаторов. В окружающих тканях возрастает концентрация железа, хрома, никеля, титана. Сочетание различных марок стали в конструкции усиливает процесс металлоза, весьма неблагоприятно сочетание в металлических сплавах хрома и кобальта, ванадия и титана, высоких концентраций никеля в нержавеющей стали.
Установлена зависимость степени коррозии металлических имплантатов в условиях снижения рН-среды, что характерно при гнойно-воспалительных осложнениях, остеомиелите, а также при длительном пребывании в организме. Электрохимическая коррозия в металлических имплантатах возникает из-за наличия в тканевых жидкостях растворенных солей металлов (Fe, Na, К, Сb и др.), являющихся электролитами.
Определить качество импланта помогает справка из лечебного учреждения и паспорт импланта, который выдают при выписке.
– Миграция, перелом импланта или его элементов.
Если при контрольных рентгенограммах выяснилось, что металлоконструкция начала мигрировать или произошел её перелом – обратитесь к врачу, выполнившему вам операцию, для согласования тактики лечения. Такая ситуация возможна при не сращении кости и/или инфекционном процессе.
– Инфекционный процесс в послеоперационном периоде.
Если после операции были проблемы с заживлением раны, свищи и гнойное отделяемое, врач назначал вам дополнительный курс антибактериальной терапии. Не смотря на то, что сейчас вас может ничего не беспокоить – удалите металлоконструкцию в плановом порядке. Рубцы в такой ситуации являются источником хронической инфекции. Снижение иммунного статуса и травма данной области могут спровоцировать воспалительный процесс, что потребует удаления конструкции в экстренном порядке.
– Необходимость косметической коррекции рубца.
Гипертрофический, келойдный рубец может располагаться на участке тела, подверженному механическому воздействию. Постоянная травматизация, вызывает дискомфорт и ограничения. Например, после остеосинтеза ключицы пластиной лямка рюкзака давит на послеоперационный рубец и человек не может заниматься любым хобби – туризмом.
Удаление металлоконструкции, в отличие от первичной операции, является плановым вмешательством, при котором возможна и полноценная эстетическая коррекция рубца.
– Обязательно проведение этапного удаление металлоконструкции заложенное в лечебную методику.
Наиболее частые ситуации: динамизация перелома костей голени после интрамедуллярного остеосинтеза штифтом с блокированием и удаление позиционного винта после перелома лодыжек. Динамизация перелома позволяет дать необходимую нагрузку на костную мозоль, ускоряя сращение перелома и снижая риск образования ложного сустава. Удаление позиционного винта через 6-8 недель после остеосинтеза перелома лодыжек голени с повреждением дистального межберцового синдесмоза (связки стабилизирующей сустав) позволяет легче восстановить полный объем движений в голеностопном суставе, снизить вероятность развития деформирующего остеоартроза голеностопного сустава и формирования межберцового синостоза (костное сращение большеберцовой малоберцовой костей между собой, нарушающее физиологическую работу сустава).
– Удалите металлоконструкцию если вы занимаетесь спортом или планируете начать это делать.
В особенности это относиться к игровым, контактным и экстремальным видам спорта. При повторной травме выше вероятность перелома по краю пластины и наличие старого импланта будет создавать технические трудности во время операции, особенно если фиксатор установлен более 2-х лет.
– Проконсультируйтесь с травматологом-ортопедом если металлоконструкция находится вблизи сустава.
Любой сустав, получивший травму находится в зоне риска по более раннему развитию деформирующего артроза. Наличие пластины или штифта при операции эндопротезирования (замены сустава на искусственный) будет существенно осложнять оперативное вмешательство, особенно если металлоконструкция установлена 5 лет назад и более.
– Остеопороз (снижение минеральной плотности кости) и наличие фиксатора на нижней конечности.
Пациенты с остеопорозом требуют особенного подхода в выборе металлоконструкций, реабилитации и решении вопроса об удалении фиксатора. Установленная пластина после сращения перелома мешает пластической деформации кости при движении, в процессе которой происходит усиление кровотока в кости. Так же происходит шинирование нагрузки через пластину и создание концентрации напряжения на границе кость-имплант, что также повышает вероятность повторного перелома. Это ситуация требует взвешенного подхода и комплексного обследования пациента.
Теперь давайте разберем противопоказания.
Кроме общих противопоказаний к плановым операциям и анестезиологическому пособию, которые определяются терапевтом, специалистом по вашей профильной патологии (если она есть), анестезиологом следует отметить следующие моменты:
При расположение металлоконструкции в непосредственной близости от сосудисто-нервного пучка, рубцовый процесс вызванный травмой и первичной операцией затрудняет его идентификацию при хирургическом доступе. В такой ситуации возможные риски могут превосходить пользу от удаления металлоконструкции и от оперативного вмешательства стоит воздержаться.
При наличии неврологических нарушений, таких как снижение или исчезновение кожной чувствительности, мышечная слабость или отсутствие активных движений может являтся показанием к невролизу (освобождению нерва от рубцов) и удалению импланта, разумеется при условии сращения перелома. В такой ситуации оптимально проведение операции травматологом-ортопедом совместно с микрохирургом.
Правильно установленный, современный фиксатор, не вызывающий субъективных жалоб и установленный на верхней конечности у пациента с невысокими двигательными запросами в большинстве случаев не требует удаления. В остальных случаях решение об операции удаления пластины, штифта, спиц и других имплантов принимается совместно с врачом травматологом-ортопедом на очной консультации с обязательным проведением рентгенологического обследования.
Если по каким-то причинам у вас нет возможности или желания провести удаление металлоконструкции у врача, выполнившего первичную операцию, предлагаем провести данную операцию в клинике «XXI век».
В большинстве случаев удаление металлоконструкции является менее травматичным вмешательством, чем первичная операция и возможно ее проведение без госпитализации. Центр Амбулаторной Хирургии клиники «XXI век» оснащен необходимым современным оборудованием для безопасного анестезиологического пособия, решения возможных нестандартных ситуаций с имплантами неизвестного происхождения. Возможно проведение операции мультидисциплинарной бригадой совместно с микрохирургом или пластическим хирургом.
Фоторепортаж
с подобной операции, проведенной в нашем Центре Амбулаторной Хирургии.
Записаться на консультацию травматолога можно по телефону круглосуточного колл-центра (812) 380-02-38, или через форму для
on-line записи
.
Стоимость удаления металлоконструкций в нашем центре 12000 руб. + стоимость анестезии от 3500 руб./час в зависимости от вида анестезии.
Памятка для пациентов «Подготовка к анестезии» –
для детей
,
для взрослых
. Вы можете распечатать и заполнить дома или предварительно ознакомиться с вопросами и заполнить в клинике перед операцией.
Подготовка к анестезиологическому пособию и противопоказания
ВАЖНО! Задавая вопрос в этой теме, пожалуйста, напишите:
– Возраст пациента
– Дату травмы и/или операции
– Какой диагноз стоит в выписке
– Какое лечение получали
Источник
