Металлоостеосинтез повторный перелом

Через 10 месяцев врач может удалить крепежные элементы с прооперированного участка. К этому времени костная ткань полностью восстанавливается, а суставы функционируют достаточно хорошо. Спустя еще две недели пациент может выполнять привычные физические нагрузки и жить обычной жизнью.
Суть остеосинтеза: что это за процедура
При остеосинтезе костные обломки фиксируются специальной металлоконструкцией. Это необходимо для того, чтобы поврежденная кость срослась быстро, правильно и надежно.
Самое главное для успешного заживления перелома — сохранить кровоснабжение обломков кости. При травме кровоток уже нарушен, а любая хирургическая операция только усугубляет положение. Остеосинтез позволяет сохранить кровоток, обеспечивает хорошую фиксацию, и при этом не является травматичной процедурой. В некоторых случаях его можно проводить, не делая дополнительных разрезов вдоль линии перелома.
При операции используют два метода фиксации:
- Шинирование. При наложении шины именно на нее ложится основная силовая нагрузка, а обломки кости уже не могут сохранять подвижность. В качестве шины используют импланты — пластины или штифты, а также аппараты внеочаговой фиксации. Когда это необходимо, врач устанавливает фиксатор, который допускает скольжение обломков кости вдоль импланта (интрамедулярный штифт) или зафиксирует их в определенном положении. При производстве имплантов используют нержавеющую сталь, титановые сплавы, аутокость и гомокость, а также полимерные рассасывающиеся материалы. При осевой нагрузке жесткость металлических имплантов такая же, как у костной ткани, но при сгибании и скручивании имплант может деформироваться.
- Компрессия. Компрессионные пластины стягиваются при помощи специальных шурупов перпендикулярно поверхности излома. При этом методе используют аппараты внеочаговой фиксации и стягивающие петли. Так костные осколки фиксируются в состояние плотного контакта, но без излишнего натяжения.
Область применения остеосинтеза
Метод остеосинтеза хорошо зарекомендовал себя при травмах следующих участков тела:
- зоны надплечья, плечевого сустава, плеча и предплечья;
- локтевого сустава;
- тазовых костей;
- ключицы;
- тазобедренного сустава;
- голени и голеностопа;
- бедра;
- кисти;
- стопы.
Показания к остеосинтезу
Неосложненные переломы не требуют проведения остеосинтеза, ведь костная ткань хорошо восстанавливается и при консервативном клиническом лечении под наблюдением специалиста.
Показания к проведению операции могут быть абсолютными — в том случае, когда остеосинтез необходим, чтобы сохранить здоровье и качество жизни пациента, и относительными.
Абсолютными показаниями являются переломы:
- локтевого отростка, с травмой сустава и суставной сумки;
- надколенника;
- шейки бедра со смещением осколков;
- пяточного сустава;
- голеностопа;
- стопы;
- берцовой и большеберцовой кости;
- ключицы.
Остеосинтез будет показан при травмах, которые невозможно вылечить консервативными методами и если врачам сложно устранить смещение костных осколков. Абсолютными показаниями являются переломы, при которых травмированы сосудистые связки, есть угроза повреждения тканей, нервных окончаний или сосудов.
Врач может использовать остеосинтез, если при консервативном лечении произошло неправильное срастание перелома или образовался ложный сустав.
Относительные показания для остеосинтеза:
- желание пациента сократить сроки выздоровления. Чаще всего это необходимо профессиональным спортсменам или военнослужащим;
- незначительное количество костных обломков;
- сильный болевой синдром при неправильном срастании перелома;
- ущемление нервов в ходе срастания перелома;
- переломы, заживление которых происходит долго и тяжело.
Противопоказания к проведению остеосинтеза:
- состояние шока;
- политравма (большое число повреждений);
- воспалительные заболевания травмированного участка тела;
- остеомиелит;
- заболевания костей – туберкулез, онкологическое поражение (также вторичные метастазы кости);
- флегмоны и абсцессы в месте предстоящей операции;
- тяжелое поражение нервной системы, органов дыхания, хронические заболевания других органов и систем;
- артрит суставов в области операции;
- онкологические заболевания крови;
- возраст пациента старше 70–75 лет.
Виды остеосинтеза
В зависимости от времени, прошедшего с момента травмы до операции, остеосинтез делится на 2 типа:
- Первичный. В этом случае «собрать» кость при помощи имплантов удается в первые 12 часов после получения травмы.
- Отсроченный. Если операция проводится спустя 12 часов после травмы.
Если был проведен отсроченный остеосинтез, это не означает, что помощь «запоздала» или что время упущено. Какой вид операции будет предпочтительнее именно для каждого случая, решает врач.
По видам доступа к травмированной кости операция может быть:
- Малоинвазивной — когда крепежные элементы можно ввести через небольшие разрезы. Так пациент легче перенесет операцию, а реабилитационный период сократится.
- Открытой. В этом случае на месте перелома делают операционный разрез.
По месту, куда накладывается крепеж, остеосинтез бывает:
- Наружный.
- Дистракционно-компрессионный. В этом случае на место перелома врач устанавливает аппарат с наружной фиксацией.
Ультразвуковой. В этом случае при остеосинтезе используют аппараты УЗ. Это гарантирует быструю фиксацию костей благодаря заполнению поврежденных каналов кости биополимерным конгломератом.

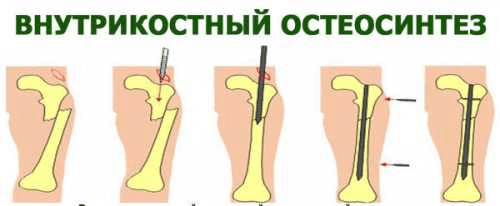
При погружном методе остеосинтеза применяются следующие техники проведения операции:
- интрамедуллярная, когда крепежная спица или шифт устанавливается в спинномозговой канал;
- накостная, когда пластины крепятся к кости снаружи;
- чрескостная, когда крепеж охватывает кость в месте перелома;
- пересадка костной ткани, когда в качестве фиксатора используется кость пациента.
Устаревший метод остеосинтеза — операция по Веберу, когда обломки кости врач фиксирует металлическими спицами и проволокой.
Какая именно операция будет проведена пациенту, решает врач. Решающее значение будут иметь данные томографии или рентгеновского снимка места травмы.
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии при помощи остеометаллосинтеза можно устранить:
- врожденные дефекты лица или челюсти;
- последствия травм, переломов костей черепа;
- деформации костей.
Также можно изменить форму челюсти. Для этого должны быть изготовлены специальные ортодонтические конструкции. Затем врач установит их на проблемные зоны по методике краевого прилегания.
Остеосинтез при помощи ультразвука
При ультразвуковом остеосинтезе костные участки склеивают между собой при помощи ультразвука. Метод основан на явлении адгезии – межмолекулярном взаимодействии в поверхностном слое тканей. За счет адгезии происходит сцепление разнородных поверхностей тел.
При этом между обломками кости хирург размещает специальную мономерную смесь. Электрический генератор создает электромагнитные колебания, которые специальный прибор преобразует в ультразвук и направляет в зону перелома.
Мономерная костная смесь меняет свою структуру и создает конгломерат, крепко сваривающий обломки кости. При этом образуется прочный шов, сравнимый с тем, что остается при работе сварочного аппарата.
Таким образом поры и каналы слома кости заполняет биополимерный конгломерат. И между поврежденными элементами возникают надежные механические связи.
Однако ультразвуковой остеосинтез может провоцировать развитие атрофических процессов в тканях, соприкасающихся с полимером. Поэтому метод не может быть рекомендован пациентам с тяжелыми травмами и слабым иммунитетом.
Реабилитационный период
Для того, чтобы пациент максимально быстро восстановил качество жизни, реабилитационные мероприятия важно начинать на 2–3 день после того, как проведен остеосинтез. Какими они будут и как долго продлятся, определяет врач. При этом он учитывает:
- насколько сложен перелом;
- насколько сложна проведенная операция и какие конструкции были использованы;
- где находится повреждение;
- возраст, психологическое и физическое состояние пациента;
- насколько быстро идет процесс восстановления здоровья.
Программа реабилитации включает в себя физиотерапию, лечебную физкультуру, занятия в бассейне, психологическую адаптацию, возвращение трудовых навыков, массаж, полноценное питание. Пациент гораздо быстрее вернется к привычному образу жизни, если откажется от вредных привычек, даст себе возможность отдохнуть и больше времени начнет проводить на свежем воздухе.
Время реабилитации можно разделить на несколько этапов:
- Ранний. Он продолжается 2–3 недели после остеосинтеза. Далее возможна выписка пациента из стационара.
- Ближайший послеоперационный. Его проводят в последующие 2–3 месяца после операции.
- Поздний послеоперационный. Временные рамки этого этапа — 3–6 месяца с момента остеосинтеза;
- Период восстановления функций. Наступает после шестого месяца с момента операции.
После остеосинтеза пациент от 2 до 5 дней должен находиться в состоянии покоя. Организм привыкает к своему новому состоянию, место операции отекает. Справиться с неприятными ощущениями помогают обезболивающие препараты и врачебный уход. Вакуумный дренаж с места операции удаляют спустя 2 дня, швы снимают на 8–14 день, в зависимости от того, на каком участке проведена операция.
Уже с 3 дня необходимо начинать двигать прооперированной конечностью. Сначала это может быть статическое напряжение, потом — лечебная гимнастика. Это позволит улучшить ток лимфы и крови. Риск возникновения осложнений при этом уменьшается.
Сначала врач сам помогает пациенту согнуть и разогнуть конечность, выполнить вращение. Затем день ото дня нагрузку необходимо увеличивать, а в случае операции на суставах ноги ее нужно выполнять на тренажерах.
Излишняя нагрузка может привести к образованию костных мозолей. Поэтому осваивать дополнительные движения без разрешения врача запрещено.
При реабилитации пациента хорошо зарекомендовали себя:
- Лечебный массаж. Может проводиться только после дуплексного сканирования вен и исключения подозрения на тромбоз.
- Физиотерапия: КВЧ-терапия, ультразвук, электрофорез, УФ-облучение, индуктотермия, диатермия, грязелечение, парафиновые аппликации, магнитотерапия, электромиостимуляция. Лечебные процедуры могут быть назначены с третьего дня после операции.
- Занятия в бассейне. Приступать к их выполнению следует не раньше, чем спустя месяц после остеосинтеза, продолжительность занятия не должна превышать 30 минут. Важно, чтобы пациент погружался в воду до такого уровня, чтобы прооперированный участок не испытывал дискомфорта.
Социально-бытовая реабилитация. Пациенту необходимо заново учиться выполнять привычные бытовые задачи — при помощи специальных приспособлений и с учетом ограничений, постоянных или временных. Иногда приходится осваивать новую профессию, если это необходимо для сохранения здоровья и чтобы исключить возможность получения аналогичной травмы. Выработка новых привычек и освоение навыков дают хорошие результаты — после операции человек может жить полноценно и качественно.
Источник
1102 просмотра
13 марта 2018
Здравствуйте, мне 51 год, пол женский, рост 174 см ,вес 64 кг
в марте 2012 году сломала правую ключицу со смещением. сначала лечили консервативно – не срослось
в июне 2012 сделали остеосинтез – не срослось
в июле 2013 сделали реостеосинтез – не срослось
в феврале 2014 сделали еще один реостеосинтез – срослось
в июне 2015 удалили пластину из за сильной болезненности места бывшего перелома
в феврале 2017 произошел повторный патологический перелом правой ключицы со смещением
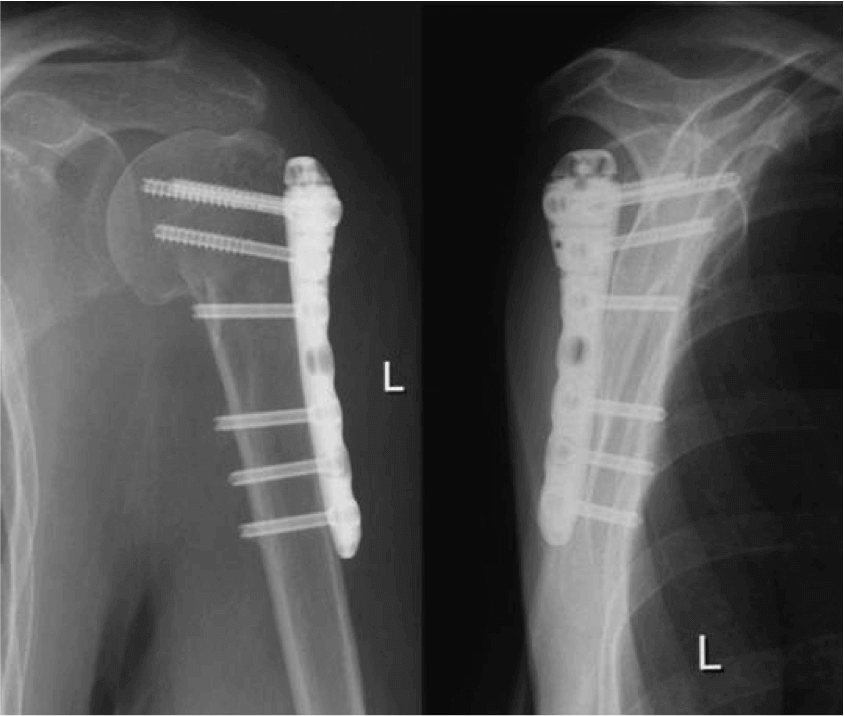
в марте 2017 сделали остеосинтез ключицы
на сегодняшний день по данным КТ: В области диафиза ключицы определяется поперечный перелом, фиксированный накостной пластиной на 7 винтах. Отмечаются признаки частичной консолидации в виде мелких тонких костных мостиков по линии перелома. Также на этом уровне отмечаются локальные очаги склерозирования отломков по линии перелома . Структура костной ткани ключицы с признаками неравномерного склерозирования.
Вопрос: Есть ли смысл ждать сращения или уже пора готовится к реостеосинтезу? Возможно ли какими либо терапевтическими средствами помочь сращению?
На сервисе СпросиВрача доступна консультация травматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Акушер, Гинеколог
Здравствуйте, а какие препараты вы принимали в течение реабилитации? Месячные у вас ещё ходят?
Оксана, 13 марта 2018
Клиент
Александра, Здравствуйте. Месячные у меня регулярные, цикл стабильный.
Первые два года пила остеогенон. Затем у меня был обнаружен гиперпаратиреоз первичный (кальций повышен, фосфор понижен) и я больше никаких препаратов не принимала.

Акушер, Гинеколог
А сейчас как показатели кальция? На уровень витамина Д сдавали?
Оксана, 13 марта 2018
Клиент
Александра, добрый день
кальций общий 2,71ммоль/литр (верхний уровень 2,55),
25(ОН) D – 22 нг/мл

Гинеколог, Акушер
Остеогенон нет. Тогда , хорошей репутацией среди ортопедов пользуется и комбинация коллагенов с синтетическими производными природных флавоноидов – Иприфлавон. Этот препарат не только «гармонизирует» процессы костеобразования и резорбции (разрыхления), но и способствует правильности воссоздания микроархитектоники костной ткани. Однако это все хорошо, но ситуация ваша затянулась и важно правильно принять решение . Очень целесообразен сейчас консилиум врачей (мнение нескольких врачей одного травматологического отделения) для выработки дальнейшей тактики адекватного лечения.
Оксана, 13 марта 2018
Клиент
Эльвира, добрый день.
С этой целью я задала здесь вопрос. Очень интересует мнения специалистов в сложившейся ситуации

Акушер, Гинеколог
Общепринятым нормативов витамина Д являетесь 30 нг, начните приём вигантол или аквадетрим 500ме пока что
Оксана, 13 марта 2018
Клиент
Александра, я в прошлом году принимала аквадетрим 3 месяца , вместе с поднятием витамина Д- вырос кальций до 2.79 и ПТГ значительно увеличился с 140 до 220. Вы думаете все таки следует возобновить прием аквадетрима?

Гинеколог, Кардиолог, Венеролог
Здравствуйте. Вам необходима консультация ортопеда травматолога а из терапевтич методов можно препараты кальция пропить. Желсю удачи

Акушер, Гинеколог
Думаю в небольшой дозе можно. Например по 500 две недели, а потом 250

Терапевт
скорее всего, снова нужно хирургическое вмешательство.
Анестезиолог-реаниматолог, Хирург
Здравствуйте! Судя по Вашим описаниям,всё-таки повторное оперативное вмешательство потребуется.
1. Из консервативных методов можно порекомендовать диету :
составлять рацион с учетом кальциевой диеты, включая больше продуктов, богатых кальцием (творог, рыба, капуста, белая фасоль, кунжут).
По назначению врача следует употреблять препараты кальция, витамины D и С, ускоряющие регенерацию тканей.
Полезно употреблять больше продуктов, богатых коллагеном (желированные продукты, холодец).
2.А также физиолечение: токи, УВЧ,лазер,парафин на место перелома- стимулирует регенерацию костной ткани.
Всего Вам доброго и будьте здоровы!

Психолог, Сексолог
Готовьтесь к реостеосинтезу, другого способа нет. Подберите с врачом другие медикаменты для ускорения сращивания.

Педиатр, Терапевт, Массажист
Добрый день. Учитывая клинику- остеосинтез лучший выход. Я думаю ждать нет смысла. Срастаться ключица не хочет, репаративные свойства отломков истощены. Решайтесь.
Хирург
Здравствуйте Оксана,исходя из описания КТ, торопиться с повторным реостеосинтезом не стоит. Неужели даже с учетом патологии (гиперпаратиреоза) щитовидной железы физиотерапевт не разрешает ни один вид физиолечения? Хотя бы даже экспериментально с контролем анализов? Клинический случай же нестандартный.
Медикаментозное лечение тоже стоит поэкспериментировать. На один остеосинтез явно не стоит полагаться.
Травматологам давно пора было посоветоваться с другими специалистами по Вашему случаю, который в какой-то степени является междисциплинарным (в тактике лечения точно).
Оксана, 14 марта 2018
Клиент
Михаил, добрый день. Скажите пожалуйста, сколько еще по времени есть смысл ждать? Мне конечно очень не хочется еще раз оперироваться, но сохраняющаяся болезненность в месте перелома подталкивает меня к дальнейшему поиску решения.

Уролог
Чтобы прстимулировать реабилитационный процесс в области ключтцы, проводят операцио остео-остеосинтеза, с подстраховкой металлической пластиной. А кусочек собственной кости берут в краешка тазовой кости, которая и подтокнет работу остеобластов в области ключицы. Естественно параллельно проводят и соответствующую медикаментозную терапию.

Травматолог
Вы однозначно герой. Лечат вас однозначно спорно. В идеале выглядело бы так – консервативное лечение – не срослось, внутрикостный остеосинтез с костной аутопластикой или накостный остеосинтез с аутопластикой. Если ключица сама не срослась – в организме есть проблема, если проблему искать нет интереса, то надо делать хотя бы костную аутопластику свободным трансплантатом. Гиперпаратиреоз сам по себе угрожающее жизни состояние, не говоря о том, что все переломы при нем срастаются очень плохо. Смысла ждать сращения нет, надо идти к эндокринологу и лечить паращитовидки. Рекомендации эндокринолога и есть терапевтические средства для лечения плохо срастающихся переломов.
Оксана, 14 марта 2018
Клиент
Денис, Добрый день. На самом деле у меня только остеосинтезы в 2012г и 2017г были без костной пластики. А все реостеосинтезы – с костной пластикой из крыла подвздошной ,и из бугристости большой берцовой кости.
По поводу гиперпаратериоза, очные эндокринологи считают, что отклонения у меня незначительные и лечить ничего не надо – только наблюдать. Вот и наблюдаю…

Педиатр
Согласен с доктором Качур.
Лечите гиперпаратиреоз. А после этого уже решать тактику дальнейшую по несращению.
Оксана, 14 марта 2018
Клиент
Евгений, здравствуйте.
Лечение первичного гиперпаратериоза – только удаление паращитовидных желез, при мягком гиперпара рекомендуют только наблюдение. Сказали как Ca поднимется выше 3 ед. приходи, удалим железы…

Ортопед, Травматолог
1. С марта прошлого там ждать уже давно нечего.
2. Все фармпрепараты НЕ ОКАЗЫВАЮТ решающего воздействия на скорость и качество консолидации. Хорошее сращение в оптимальный срок достигается качественной иммобилизацией и правильным сопоставлением отломков. Терапевтическими средствами ускорить консолидацию нельзя. Об этом говорят данные метаанализов и кохрановских обзоров (доказательная медицина).Но фармфирмы все время пытаются нам что-то продать… )))
3. Смените клинику. Возьмите снимки, диск с КТ и съездите на платную консультацию в ЦИТО. Это небольшие деньги. Уверен, что Вы откроете для себя много нового.
Оксана, 14 марта 2018
Клиент
Константин, здравствуйте. В ЦИТО я была после первого реостеосинтеза, там предложили как вариант – ввести смесь колапана и PRP в область несращения. Но ситуацию это не спасло и пришлось делать еще один реостеосинтез. Вот думаю, может быть сейчас имеет смысл ввести PRP – может это помочь активизировать сращение? Как Вы думаете?

Гинеколог, Маммолог, Акушер
Здравствуйте!
Скорей всего без повторной операции не обойтись. Кальций с витамином д3 желательно принимать.
Удачи вам!

Травматолог
Если было таки 2 пластики тогда пардон:) тогда предложу интересный вариант фармтерапии, который все засмеют, но предлагать его у меня есть все основания. Но, сначала всеми любимые анализы. ТТГ, Тз,Т4, кальций, фосфор, гидроксиД3 утром натощак как и положено плюс ВЕЧЕРОМ, как можно ближе к времени сна, кровь из вены на паратгормон и сывороточный ионизированный кальций. У паратгормона немного другие суточные ритмы, про это часто не помнят. Ожидаю норму ТТГ и Т, повышенный кальций с утра, но пониженный фосфор и гидроксиД3, вечером – высокий паратгормон(более 10-15% верхней границы) и низкий кальций. Суть фармтерапии в повышении поступления магния в организм, как второго основного игрока в метаболизме белка в организме, и третьего игрока в метаболизме костной ткани. МагнеВ6 или любой аналог по 2т вечером ежедневно длительно, месяцев 5-6, через месяц после начала терапии начинаем душить остеокласты – фосамакс 1т/неделю утром натощак 2 месяца, после месяца фосамакса – повторяем утренние и вечерние анализы и смотрим на сдвиги. Если за это время не срастется – можно добавить рекомбинантный кальцитонин, но без точного эндокринологического диагноза можно влететь:)

Ортопед, Травматолог
Я применяю методику PRP – она хороша при остеоартрозах и некоторых других болезнях ОДА.
Бываю на всех съездах и конференциях травматологов в Москве и впервые слышу, чтобы PRP применяли для ускорения иили стимуляции консолидации. PRP изначально придумана и применяется для стимуляции образования хрящевой, а не костной ткани. Это модная, набирающая популярность методика лечения, но отнюдь не панацея. По современным представлениям введение PRP в зону перелома скорее препятствует, чем стимулирует сращение. Думаю, что Вы в ЦИТО “не на того попали”. Это неудачный эксперимент какой=то. В научной литературе нет данных об ускорении или стимуляции сращения при помощи PRP.
Давно известно и считается классическим методом лечения несросшихся переломов и ложных суставов – костная пластика (аутопластика). Методик пластики много. Разные клиники предпочитают тот или иной вариант операции. Но достойной альтернативы костной пластике до сих пор нет. Хотя время от времени появляются сообщения об изобретении биологически активных полимеров, которые способны ее заменить. Пока широкого распространения такие методики не получили.
То есть Вам необходимо выполнить костную аутопластику места перелома с внеочаговой фиксацией ключицы.
Обычно для фиксации используют стержневой аппарат. Без костной пластики переломы (фактически ложные суставы) такой давности не лечат. Найдите толкового хирурга-травматолога. В Москве таких много.
Полностью оставьте надежды на чудодейственные уколы и таблетки.
Они ничего не изменят. Это точно и однозначно.

Ортопед, Травматолог
Гиперпаратиреоз однозначно нуждается в коррекции перед операцией.
Он может быть основной проблемой несращения.
Он, вообще, крайне негативно влияет на состояние костной ткани.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Синовит
24 ноября 2016
Александр, Абакан
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
