Металлоконструкции в травматологии переломы
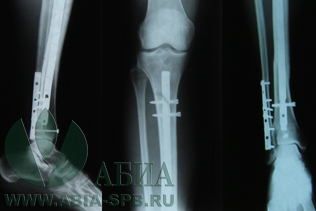
Остеосинтез – метод лечения переломов при помощи хирургической операции. Во время вмешательства отломки костей скрепляются друг с другом металлоконструкциями в правильном анатомическом положении.
Виды остеосинтеза:
В нашей клинике выполняются все виды миниинвазивного хирургического лечения переломов, кроме остеосинтеза тазовых костей и тазобедренных суставов.
Остеосинтез, при котором фиксирующие конструкции вводятся непосредственно в область перелома, называется погружным. Именно такие операции проводят оперирующие врачи-травматологи «АБИА».
В зависимости от места установки металлических конструкций остеосинтез делится на:
- Накостный – пластины закрепляются снаружи на отломках костей при помощи шурупов и винтов;
- Внутрикостный – металлоконструкция (стержни, штифты и пр.) вводятся в костный канал.
- Чрезкостный – кости соединяются металлоконструкцией, которая проводится через отломки костей в поперечном или косом направлении. Чаще всего таким образом лечат переломы трубчатых костей.
Преимущества остеосинтеза, или почему стоит выбрать данный метод лечения?
- Операция “остеосинтез” помогает избежать вытяжения, ношения внешних фиксирующих конструкций, например, аппарата Илизарова.
- Остеосинтез обеспечивает правильное срастание зоны перелома. Даже если произошел оскольчатый перелом, во время операции отломки будут точно сопоставлены и зафиксированы в правильном положении.
- С помощью остеосинтеза костей можно исправить застарелые, патологические, неправильно сросшиеся переломы.

- Уже спустя 2 дня после остеосинтеза можно давать нагрузку на поврежденную кость. Это активно используется в реабилитации для максимально полного и быстрого восстановления функций в раннем послеоперационном периоде.
- Послеоперационный период у остеосинтеза короткий, пациент быстро может вернуться к своей обычной жизни. Это положительно сказывается на психологическом состоянии человека, перенесшего травму.
- Нет необходимости носить гипс.
- Не остается шрамов или они практически не видны. Остеосинтез выполняется через минимальные разрезы на коже в 2-3 см, которые обычно заживают без рубца.
- Без боли. Операция проводится под общей или проводниковой анестезией. В любом случае боли вы не почувствуете. Благодаря минимальной травме боль в послеоперационном периоде не выраженная и легко снимается стандартными анальгетиками.
- Минимум осложнений. Оптическая аппаратура позволяет выполнять манипуляции под большим увеличением под контролем зрения. Это исключает риск неверного сопоставления отломков. В послеоперационном периоде назначаются антибиотики, что исключает вероятность развития инфекционных осложнений.
- Удаления металлоконструкций часто не требуется. Используемые материалы биологически инертны, т.е. не вступают ни в какие взаимодействия с тканями организма, поэтому могут устанавливаться пожизненно.
Показания и противопоказания к остеосинтезу:
Абсолютным показанием для операции являются сложные переломы, которые невозможно сопоставить без хирургического вмешательства. Как правило, это переломы с большим количеством отломков, при которых были повреждены нервы, сосуды, сухожилия, связки и т.п.
Остеосинтез выполняется также при:
- Переломах, которые не срастаются или заживают медленно;
- Переломах, при которых отломки сместились в процессе консервативного лечения;
- Вальгусной деформации и плоскостопии.
Противопоказаниями к проведению остеосинтеза являются тяжелые соматические заболевания, особенно в стадии декомпенсации, общее тяжелое самочувствие больного, а также переломы, при которых зона повреждения очень большая, а ткани инфицированы.
Как проходит остеосинтез?
Все манипуляции хирург контролирует при помощи оптического хирургического оборудования, передающего полноцветное изображение в высоком разрешении под большим увеличением на экран монитора. Через кожный разрез в 2-3 см в зону перелома вводятся конструкции из титана или других безопасных для здоровья металлов. Ими могут быть стержни, винты, шурупы, пластины и т.п. В ходе операции отломки надежно фиксируются этими конструкциями. После установки фиксаторов мягкие ткани послойно ушиваются, накладывается асептическая повязка.
Остеосинтез может быть выполнен уже в день обращения в клинику или 1-2 дня спустя. Срок госпитализация после операции обычно составляет 1-3 дня.
Удаление металлоконструкций:
Хирургическое лечение в клинике «АБИА» выполняется современными безопасными для здоровья материалами. Тем не менее, во многих случаях оперирующие врачи-травматологи рекомендуют удалить фиксирующую конструкцию после заживления зоны переломы, чтобы исключить редкие случаи развития отдаленных осложнений. Сделать это лучше спустя 8-12 месяцев после остеосинтеза.
После удаления металлоконструкций заживление мягких тканей происходит быстро. Разрез выполняется по старому рубцу, накладывается косметический шов, благодаря чему рубец становится практически незаметен после заживления.
Послеоперационный период и реабилитация:
Пациент находится в клинике после операции в течение 2-3 суток. Уже начиная с 3-4 дня можно приступать к активным восстановительным мероприятиям, включающим в себя лечебную физкультуру, физиопроцедуры и массаж.
В среднем сроки восстановления после миниинвазивной операции, проводимой в клинике «АБИА», короче в 2-3 раза, чем после классической открытой операции остеосинтеза. Отсутствие необходимости носить гипс, а также возможность скорейшего возвращения к труду и активной жизни значительно улучшают качество жизни наших пациентов в послеоперационном периоде.
Источник
Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Содержание:
Что такое металлоостеосинтез?
Показания к металлоостеосинтезу перелома?
Преимущества
Противопоказания
Виды металлоостеосинтеза
Как проводят операцию?
Реабилитация
Возможные осложнения
Где проводят металлоостеосинтез переломов?
3 важных факта о металлоостеосинтезе
Для лечения переломов традиционно используют гипсовые повязки. Они обеспечивают иммобилизацию кости и позволяют ей срастись естественным образом. Но в более сложных случаях этого недостаточно. При множественных, открытых переломах или смещении осколков сначала нужно восстановить правильное положение кости и зафиксировать его – для этого применяют металлоостеосинтез.
Что такое металлоостеосинтез?
Специалисты «Оксфорд Медикал» рассказывают, что металлоостеосинтез (МОС), или просто остеосинтез – это метод восстановления правильной формы кости и ее фиксация в неподвижном положении до полного срастания. Для этого используют различные металлические пластины, спицы, штифты и другие приспособления, которые устанавливают во время операции. Их производят из прочных металлическим сплавов, обладающих полной биологической инертностью – то есть они не окисляются, не выделяют в мягкие ткани никаких веществ и не вступают в другие химические реакции.
Благодаря остеосинтезу обломки кости правильно прикрепляют друг к другу и оставляют в таком положении на длительный срок. Это исключает вероятность смещения, повреждения нервов и мышечных волокон, неправильного срастания. В некоторых случаях металлоостеосинтез является единственным способом восстановить кость или сустав и сохранить подвижность.
Показания к металлоостеосинтезу перелома
Основными показаниями являются:
сложные переломы, при которых правильное сращение кости или сустава невозможно без оперативного вмешательства;
наличие острых или множественных обломков и осколков, что повышает риск смещения кости и повреждения нервов, мышц и мягких тканей;
неправильное срастание кости после перелома.
Такие повреждения относятся к абсолютным показаниям, но также есть и относительные – врач решает нужен ли остеосинтез, учитывая сложность перелома, состояние пациента и другие индивидуальные факторы.
Относительными показаниями считаются:
вторичное смещение обломков кости после начавшегося сращивания;
медленное срастание;
деформация стопы;
патологические переломы (в результате заболевания, а не травмы);
необходимость быстрой реабилитации.
Металлоостеосинтез проводят преимущественно при открытых переломах, повреждениях ключиц, костей таза, бедра, суставов и пр.
Преимущества металлоостеосинтеза
Металлические конструкции позволяют:
восстановить правильное положение обломков кости;
зафиксировать кость, исключить риск смещения, неправильного сращивания и повреждения мягких тканей;
ускорить сращивание;
повысить шанс полного восстановления подвижности;
ускорить реабилитацию;
сохранить мобильность.
Противопоказания к металлоостеосинтезу
Современный металлоостеосинтез – это довольно безопасная технология, но все же операцию можно проводить далеко не всем пациентам.
Противопоказаниями являются:
открытые переломы со значительным повреждением мягких тканей;
воспаление, заражение раны;
тяжелое общее состояние пациента;
заболевания крови;
болезни нервной системы, частые судороги;
декомпенсированные сердечно-сосудистые заболевания, сахарный диабет, дыхательная недостаточность;
тяжелые заболевания внутренних органов.
Также некоторые специалисты считают нецелесообразным проведение остеосинтеза у детей до 10-14 лет при закрытых переломах, у людей с ожирением при переломах бедра и у пациентов с лабильной нервной системой.
Какие есть методы металлоостеосинтеза?
На сегодняшний день существует несколько методов остеосинтеза, которые применяют при разных типах переломов.
В первую очередь их классифицируют как:
наружный;
погружной.
Наружный остеосинтез – это фиксация кости с помощью компрессионно-дистракционных конструкций, самой известной из которых является аппарат Илизарова. Сквозь кость проводят металлические спицы, которые снаружи обездвиживают специальными кольцами. Спицы устанавливают выше и ниже перелома. Такая система надежно удерживает кость, исключая возможность смещения обломков. Благодаря этому не нужно накладывать гипс, и поврежденная конечность остается подвижной.
Погружной остеосинтез подразумевает введение фиксирующих деталей под кожу. В зависимости от их расположения выделяют:
надкостный остеосинтез – к наружной стенке кости с помощью винтов и шурупов крепят удерживающие пластины;
внутрикостный – в полость сломанной кости вводят металлический стержень;
чрескостный – спицы вводят в поперечном или косопоперечном направлении.
Каждый метод имеет четкие показания, ориентируясь на которые врач и подбирает фиксирующее устройство. Иногда комбинируют несколько техник остеосинтеза.
Как проводят металлоостеосинтез перелома?
Остеосинтез – это операция, которая требует соответствующей подготовки. Пациенту назначают анализы крови и мочи, электрокардиограмму (ЭКГ), консультацию анестезиолога и при необходимости другие обследования. Фиксацию кости проводят под общей или местной анестезией. Последнюю применяют реже, при наличии противопоказаний к наркозу.
После операции пациент несколько дней остается в клинике под присмотром врачей, после чего его выписывают домой. Для снятия боли, воспаления и профилактики инфекции могут назначить медикаментозное лечение. Для контроля срастания кости периодически проводят рентген.
Длительность ношения фиксирующих устройств определяется индивидуально. Она зависит от вида перелома и скорости сращения кости и может составлять от нескольких месяцев до 1-1,5 лет. Пациентам пожилого возраста нередко вовсе не рекомендуют убирать поддерживающую конструкцию.
Реабилитация после металлоостеосинтеза
Период реабилитации начинается после удалению спиц или другого фиксирующего устройства. В среднем он занимает от 3 до 6 месяцев. Назначения врача на этот период зависят от типа перелома, вида использованной металлоконструкции и других факторов.
Как правило, в период реабилитации пациентам рекомендуют:
медикаментозное лечение для ускоренной регенерации костей, устранения отечности, боли и т.д.;
массаж для улучшения местного кровообращения, рассасывания отеков и профилактики пролежней;
физиотерапевтические процедуры (электрофорез, магнитотерапия и др.);
лечебную физкультуру для постепенного восстановления нормальной подвижности.
Период реабилитации не менее важен, чем этап сращивания кости. Очень важно придерживаться всех советов врача и не игнорировать назначения. Это позволит быстрее вернуться к полноценной жизни и избежать развития осложнений.
Могут ли быть осложнения после металлоостеосинтеза?
При правильном проведении операции металлоостеосинтез практически не вызывает осложнений. Главное – установить фиксирующую конструкцию корректно и не допустить попадания инфекции в рану. Наиболее распространенной причиной осложнений является нарушение пациентом врачебных рекомендаций (например, избыточные физические нагрузки на прооперированную конечность).
Качество проводимой операции зависит от уровня клиники и опыта хирурга, а вот соблюдение рекомендаций врача – зона ответственности пациента.
Осложнениями остеосинтеза могут быть:
смещение или нарушение целостности фиксирующей конструкции (вследствие высоких нагрузок);
повреждение нервов и кровеносных сосудов;
жировая эмболия – закупорка сосудов элементами жировой ткани;
остеомиелит – инфекционное воспалительное заболевание костей;
артрит – воспаление суставов;
заражение раны.
Где проводят металлоостеосинтез переломов?
 Металлоостеосинтез проводят как в государственных, так и в частных клиниках. Это очень ответственная процедура, от которой зависит не только срок реабилитации, но и последующая подвижность сустава или кости. Чтобы все прошло наилучшим образом, операцию лучше доверить профессионалам.
Металлоостеосинтез проводят как в государственных, так и в частных клиниках. Это очень ответственная процедура, от которой зависит не только срок реабилитации, но и последующая подвижность сустава или кости. Чтобы все прошло наилучшим образом, операцию лучше доверить профессионалам.
В «Оксфорд Медикал» работает современный хирургический стационар и отделение травматологии, оснащенное новым медицинским оборудованием ведущих брендов. Благодаря этому, а также привлечению высококвалифицированных и опытных специалистов в клинике проводят тщательную диагностику и хирургическое лечение переломов любой сложности. Операции выполняет хирург, ортопед-травматолог высшей категории с многолетним стажем работы.
3 важных факта о металлоостеосинтезе
О металлоостеосинтезе нужно знать несколько фактов:
Металлоостеосинтез – это хирургическая методика, которую применяют при сложных переломах. В некоторых случаях это единственный способ добиться правильного сращения кости или сустава и вернуть нормальную подвижность.
В большинстве случаев металлические конструкции удаляют после сращивания кости. Для этого проводят повторную операцию. В редких случаях их оставляют, если есть риск повторного перелома или деформации кости без поддерживающего устройства.
Иногда металлоостеосинтез позволяет срастить перелом без наложения гипса (пример: повреждение ключицы или фиксация костей голени, предплечья аппаратом Илизарова).
Сопутствующие услуги:
Травматология и ортопедия
Лечение переломов
Ортопедические операции
Источники:
Re Gate
Grsmu.by
Источник
В последние годы имеется тенденция к повышению оперативного лечения переломов. Появляются новые виды имплантов, и это позволяет быстрее поставить пациента на ноги. С 3-5 дня после операции пациент уже мобилен, пользуется поврежденной конечностью. Не происходит атрофии мышц, не возникает контрактуры в смежных суставах, и это приводит к лучшему функциональному результату.
Виды металлофиксаторов в современной травматологии
Есть порядка 7-8 крупных европейских и 3-4 отечественных производителей металлофиксаторов. Существуют металлоконструкции внешней и внутренней фиксации. Внутренние можно подразделить на те, которые крепятся на поверхность кости, скрепляя два отломка, и расположенные внутри кости – интромодулярные, что также обеспечивает хорошую фиксацию.
Титан – это любимый металл травматологов, потому что он обладает хорошей биосовместимостью. В медицинских изделиях, в имплантах, применяемых в травматологии, используются сплавы: титан достаточно мягкий, и он легируется ванадием или ниобием. В отечественных сплавах используется ванадий, в европейских ниобий и еще несколько процентов алюминия, то есть состав импланта – около 90% титана и 10% легирующих добавок, которые придают этому материалу необходимую прочность. В незначительных количествах имеются примеси молибдена, никеля, но это менее 1%.
В аэропорту металлодетектор реагирует на импланты?
Нет, импланты все достаточно невосприимчивы к электромагнитному полю, и поэтому пациенты могут не беспокоиться о том, что у них возникнут проблемы подобного рода. Хотя такие вопросы часто задаются.
Титановые импланты и МРТ
С титаном можно выполнять магнитно-резонансную томографию, но от него могут быть небольшие наводки. Смещение, нагрев имплантов не происходит.
Большинство используемых сплавов из нержавеющей стали также немагнитные, но в данном случае все зависит от производителя.
Спицы в травматологии
Спица до сих пор занимает свое почетное место. Есть даже отдельный метод остеосинтеза – остеосинтез по Веберу, с помощью двух спиц и стягивающей петли, который до сих пор успешно применяется при ряде переломов: крупных сесамовидных костей, в частности надколенника, локтевого отростка. Это очень хороший метод фиксации – используется минимум металла. И он хорошо переносится пациентом.
Аппараты внешней фиксации
Аппараты внешней фиксации сейчас используются для временной фиксации переломов, особенно открытых. Если есть необходимость ежедневно делать перевязки раны, это очень помогает. В дальнейшем, до трех недель после первичной травмы, после заживления кожной раны делаем конверсию – снимаем аппарат, и фиксируем уже такой металлоконструкцией, которая более удобна для пациента.
Аппарат используется в ортопедии, когда необходима коррекция застарелых повреждений, потому что если одномоментно это сделать не получается, то манипуляции с костями в плане их удлинения, укорочения, изменения угла удобно делать в аппарате внешней фиксации: в аппарате Илизарова, либо более современном.
Надо ли убирать металлоконструкцию?
Рекомендации Европейского общества остеосинтеза определяют, что в поясе верхних конечностей лучше металлоконструкцию не убирать, а в поясе нижних конечностей стоит удалять.
Существуют абсолютные и относительные показания к удалению металлоконструкций. К абсолютным показаниям относятся случаи поздних послеоперационных осложнений. Например, когда после открытого перелома был осуществлен остеосинтез, но во время травмы или в раннем послеоперационном периоде возникла инфекция. Она под действием антибиотика нивелировалась, но до конца избавиться от нее организму не удалось. Кожные покровы зажили, пациент выписался. И примерно через полгода-год рана нагнаивается. Дело в том, что микроорганизм (как правило, это золотистый стафилококк), который находится на границе между имплантом и тканями организма, обладает достаточной невосприимчивостью к антибиотикам и возможностью формирования на поверхности имплантов колоний, защищенных гликокалием, специально синтезируемым в качестве барьера, который препятствует проникновению лекарственных препаратов. Не удалив имплант, решить эту проблему не удается. Можно временно назначить антибиотики, уменьшить воспаление, но в этом случае инфекция приобретает хронический характер.
Металлические импланты и аллергия
Аллергия встречается менее чем в 1% случаев. Сам имплант – это не чистый титан, а сплав, в котором присутствуют в микродозах различные металлы, которые могут вызвать аллергию. Ионы и оксиды металлов, которые образуются вследствие естественной коррозии – это слабый электролит. Любая металлоконструкция подвергается коррозии в небольшой степени. Эти оксиды металлов или ионов соединяются в металлобелковые комплексы, которые и меняют структуру молекулы. Измененные с помощью этих металлов молекулы провоцируют развитие ответной иммунной реакции организма. Организм считает эти соединения чужеродными, и на них возникает аллергическая реакция. Как правило, реакция гиперчувствительности замедленного типа.
Осложнения при применении металлофиксаторов
Это может быть ранняя нагрузка. Когда начинается ранняя нагрузка на поврежденную конечность, костная мозоль еще не сформировалась в необходимой твердости, и нагрузку берет на себя имплант. Как и у любого металла, у него есть усталостный предел, и после циклических колебаний происходит его разрушение.
Это могут быть и врачебные ошибки – имплант выбран несоответственно перелому, плохое кровоснабжение области перелома.
Также сопутствующие патологии, курение могут замедлить консолидацию перелома в 1,5-2 раза, потому что никотин является капиллярным ядом, а мозолеобразование и образование новой костной ткани происходит за счет формирования этих капилляров, особенно в нижних конечностях.
Когда обязательно необходимо удалять металлоконструкцию
Прежде всего, профессиональная деятельность. Человек с имплантами не годен к службе в армии. Военные в перспективе могут подвергнуться достаточно высоким энергетическим воздействиям, и наличие импланта придает этому сегменту повышенную прочность. В результате, при приложении силы, это может привести к большим разрушениям прилежащих сегментов, расположенных выше и ниже импланта.
Всем людям, чья профессиональная деятельность сопряжена с высоким риском получения травм – мотогонщики, автогонщики, экстремальные виды спорта, горные лыжи, сноуборд, артисты, борцы, хоккеисты, артисты цирка, каскадеры – нужно убирать металлоконструкции.
Сроки удаления металлофиксаторов
Сроки напрямую связаны с расположением металлоконструкции и кровоснабжением отдела конечности. Для консолидации переломов нижних конечностей и для удаления – порядка года-полутора. Если речь идет о предплечье, кость которых срастается не очень хорошо, то там может достигать до двух лет. Часто после удаления импланта с предплечья даже после двух лет возникает рефракция, то есть переломы на том же месте.
Показания к оставлению или удалению металлоконструкции
Если перелом консолидировался, то в зависимости от локализации решение принимается индивидуально. Допустим, при переломе лучевой кости во время имплантации пластины выделялись сосудистые, нервные образования, анатомическая область содержит рубцы, и повторное выделение важных сосудистых нервных образований чревато случайным их повреждением, то в таком случае лучше оставить. Металлоконструкции, которые используются для остеосинтеза костей таза, однозначно оставлять, потому что все доступы к костям таза достаточно травматичные, и лишний раз рисковать функцией конечности хирург не будет.
Часто нашими пациентами являются люди достаточно зрелого возраста, и существует анестезиологический риск.
А если речь идет о молодых женщинах, девушках, которые планируют беременность, то лучше металлоконструкции убирать.
Есть пациенты, у которых в области голеностопных суставов стопы достаточно маленький объем мягких тканей, фактически кости находятся под кожей. Если в этих зонах находятся металлоконструкции, то ношение обуви может быть сопряжено с дискомфортом, когда край задника обуви натирает в области пластины. Таким людям тоже нужно убирать металлоконструкции, и жизнь их станет гораздо легче.
У большого количества людей имеется психологический дискомфорт, им не нравится жить с инородным телом внутри своего организма. В этом случае нужно клинически определить, насколько ему мешает металлоконструкция, и если она легко извлекается, то почему бы не помочь?
Мы встречались со случаями, когда надкостная пластина была полностью покрыта вновь образованной костной мозолью. Удаление в таких условиях чревато техническими сложностями, переломами, частичным удалением. Поэтому важно все делать вовремя.
Если у пациента был перелом верхней трети бедра, который фиксирован массивной конструкцией типа гамма-гвоздь или динамический бедренный винт, то удаление имплантов у пожилых людей чревато повторными переломами, так как внутри кости остается незаполненная полость, и прочность ее значительно уменьшается.
Если у пожилого пациента произошел перелом лодыжек, то ему лучше оставлять металлоконструкцию, если она не вызывает дискомфорта при ношении обуви, потому что это также приведет к ослаблению кости.
Игорь Абрамов
Травматолог-ортопед. Врач Городской клинической больницы им. Ф.И. Иноземцева. К.м.н.
Первоисточник
Источник
