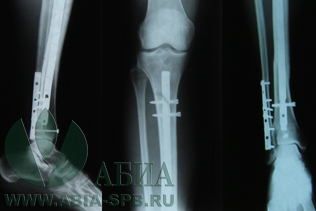
Металлические стержни при переломе

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
venera спрашивает:
01 марта 09:30, 2011
Обязательно ли удалять металлические пластины и винты после сращивания перелома руки?
67лет. была сломана рука (с осколками). Срослось все хорошо. Если все-таки удалять, то можно под местным наркозом или обязательно применять общий? С уважением.
Дело в том, что со временем, вокруг винтов могут образовываться костные наросты – кисты, кроме того, пластина и винты – инородное для организма тело, которое, рано или поздно, может вызвать реакцию отторжения. Поэтому, после сращения перелома, пластину необходимо удалить, делается это только под общим наркозом.
venera спрашивает:
03 марта 12:10, 2011
получила ответ на данный вопрос, но необходимо подтверждение врача, так как написано, что мне был ответ составлен роботом.
С уважением, venera.
Все ответы на вопросы, задаваемые в условиях нашей консультации, составляют исключительно специалисты-медики.
Annitav22 спрашивает:
02 сентября 10:45, 2011
Здравствуйте! Прошу совета..В 2004г. был перелом руки со смещением, в предплечье..была сделана операция остеосинтез титановой пластиной, после операции не работали пальцы.. невропатолог назначил медикаментозный курс и иглотерапию..потом сама разрабатывала руку, через боль..руку разработала полностью..сейчас о прошлом напоминают периодические боли в месте пластины на погоду или после нагрузки и онемение кожи от локтя к кисти..сказали, что нужно будет убрать пластину..через 1,5 года пришла к хирургу, чтобы ее удалили, но он сказал, что при операция была сложная, был задет нерв и если мы сейчас ее снова потревожим, то не факт, что рука будет рабочая..живите с ней и не думайте..так я и жила, пока на водительской комиссии, хирург не сказал, что если ее не удалять, то она может спровоцировать онкологию…Как быть и кому верить?..может лучше ее удалить.? Мне 31 год и остаться с нерабочей рукой совсем не хочется..
В данном случае лишь врач хирург поле проведения рентгенологического снимка. Онкологические процессы при наличии титановой пластины развиваются в редких случаях, а риск рецидива травматического пареза после проведения операции высок.
Алеся спрашивает:
28 мая 10:35, 2012
Здравствуйте. Год назад я попала в аварию, где получила закрытый оскольчатый перелом диафиза правой плечевой кости со смещением. Сделали операцию поставили пластину 10 см. Доставать ее не будут. Можно ли ходить в баню с металлом в руке.
В том случае, если заживление перелома прошло нормально, целостность кожных покровов и мягких тканей сохранена, противопоказаний к посещению бани – нет.
Алеся спрашивает:
29 мая 16:15, 2012
А при посещении бани или даже горячей ванны металл в руке не нагревается? Спасибо за ответ.
Наш организм способен регулировать температуру всех тканей и органов, в том случае, если при переломе был имплантирован металл, то при проведении тепловых процедур металл не нагреется более чем ваш собственный организм.
женя спрашивает:
20 сентября 10:55, 2012
Здравствуйте. 12.11.2011 перелом плеча н + нейропатия лучевого нерва. 16.11.2011 операция остеосинтез+ревизия и транспозиция нерва. сейчас нерв восстановился и кость срослась.. есть небольшой дискомфорт от пластины – как будто винты ездят по сухожилиям. насколько рискованно удалить ее? если заденут нерв, восстановиться ли он второй раз (если его конечно не порвут)
В большинстве случаев (если перелом заживает нормально и смещения нет), металлическая пластина, применяемая для остеосинтеза, удаляется уже через год, после операции. Вам необходимо повторно проконсультироваться с хирургом-травматологом, сделать рентгенографию места перелома. По результатам осмотра и обследования, врач-травматолог сможет определить сроки удаления пластины именно в Вашем случае. К огромному сожалению, невозможно предсказать вероятность возникновения повреждения нерва при операции, более подробно степень риска может определить только оперирующий хирург. Подробнее о лечении различных переломов и реабилитации после переломов, Вы можете прочитать в нашем медико-информационном разделе с одноименным названием: Переломы.
Руслан спрашивает:
11 октября 15:40, 2012
У матери перелом пяточной кости со смещением!сказали ставить металлическую пластину!сказали лучше чем титановую!посоветуйте пожалуйста какую поставить?!
Все зависит от сплава металла, уточните у своего лечащего врача какой сплав металла хотят применить при фиксации места перелома? Возможно данный сплав металла наиболее лучше позволит сопоставить смещенные части пяточной кости. Подробнее о переломах читайте в цикле статей перейдя по ссылке: Перелом.
Юрий спрашивает:
25 января 13:45, 2013
Пять лет назад сломал бедренную кость. На протяжении пяти лет никаких проблем не было но последние несколько дней боль постоянная и достаточно сильная. Как еще помимо ренгена можно понять в чем причина? И вообще насколько это критично откладывать операцию по ее удалению
Рекомендуется для уточнения диагноза провести КТ диагностику (компьютерную томографию). После получения результатов обследования врач специалист определит необходимость проведения операции, а так же сроки проведения операции. Подробнее о переломах читайте в цикле статей перейдя по ссылке: Переломы.
Владимир спрашивает:
19 апреля 16:07, 2013
У меня перелом нижней ладыжки с разрыврм межсуставных связок. Мне поставили титановую пластину из сплава Тi BT6. Том один длинный болт 55мм и четыре или пять от 25 до 35 мм. 26 Мне сказали что ходть с ними пол года,а потом вынимать. Это обязательно? Если она мне не будет в дальнейшем мешать могу ли я ее не вынимать? Мне 26 лет. Или она может причинить вред? Что скажите и посоветуете? ЗА ранние благодарен!
В данном случае необходимость такой пластины обусловлена тем, что на ноги приходится огромная нагрузка, а при выраженных переломах процесс заживления может затянуться. Удаление такой пластины настоятельно рекомендуется, так как она является инородным телом. Подробнее по данному вопросу Вы можете получить информацию в тематическом разделе нашего сайта: Переломы
Юрий спрашивает:
26 августа 19:31, 2013
Девять месяцев назад получил оскольчатый перелом левого надколенника со смещением. При проведении операции на надколенник был установлен титановый имплант. Перелом сросся, я стал ходить, но через 2 месяца после операции появилась крапивница. По началу ее удавалось не замечать, но она прогрессирует и сейчас даже таблетки не помогают, всегда все зудит и чешется. Путем обследований удалось выяснить, что крапивница не аллергическая, а аутоимунная. Плюс к этому стал развиваться ветилига, который тоже связан с аутоимунными изменениями.
Отсюда вопросы:
1. Может ли организм так реагировать на титановый имплант?
2. Возможны ли признаки отторжения спустя такое время (3 месяца).
3. Каковы могут быть осложнения при длительном нахождении отторгающегося импланта?
Движение полностью восстановлено, воспаления вокруг импланта нет.
Аллергические реакции на титан – исключительно редкое явление, тем не менее, полностью их исключить нельзя. Чтобы удостовериться, с чем связана крапивница, Вы можете обратиться к врачу аллергологу и сделать кожные пробы на титан. Признаки отторжения, как правило, наблюдаются в начале послеоперационного периода, их установить может при осмотре лечащий врач хирург. Если имплантат отторгается, то возможно развитие воспалительных реакций. Рекомендую Вам лично посетить лечащего врача хирурга. Подробнее по данному вопросу Вы можете получить информацию в тематическом разделе нашего сайта: Имплантация
миша спрашивает:
17 ноября 19:37, 2013
У меня был перелом пяточной кости.Мне сделали операцию поставили пластину и скрутили болтами.Может быть алергия на пластину.
Как правило, такие пластины выполняются из титана, а аллергия на этот материал бывает крайне редко. В случае дискомфорта, кожной реакции рекомендую Вам обратиться к лечащему врачу хирургу. Подробнее о переломах читайте в тематическом разделе нашего сайта, перейдя по ссылке: Переломы
Здравствуйте.1 мая прошлого года у меня был оскольчатый перелом кисти со смещением.операция прошла 8 мая,поставили пластину.Через какое время надо удалять пластину?
Как правило, этот вопрос решается врачом травматологом индивидуально после проведения контрольного осмотра и оценки рентгенологической картины. При необходимости пластину удаляют через 6-12 месяцев. Получить более подробную информацию по интересующему Вас вопросу Вы можете в соответствующем разделе нашего сайта, перейдя по следующей ссылке: Переломы
Людмила спрашивает:
02 июля 14:27, 2014
Отлетели шляпки саморезов, которыми была прикручена кость к пластине после перелома.Я испытываю нестерпимую боль и не могу встать на ногу.Врач назначил повторный снимок через неделю и обещал вытащить пластину через месяц.Почему и с чем это связано?И теперь мне лежать еще месяц?
К сожалению, в данной ситуации действительно может понадобиться дополнительное время иммобилизации, но Вас следует обсудить с лечащим врачом травматологом, с чем связано проведение рентгенологического снимка только через неделю – в таких ситуациях, как показывает практика, нет смысла откладывать контрольное обследование. Получить дополнительную информацию по интересующему Вас вопросу Вы можете в соответствующем разделе нашего сайта, перейдя по следующей ссылке: Рентген. Дополнительную информацию также Вы можете получить в следующем разделе нашего сайта: Травматология и травмы и в цикле статей: Переломы
Дмитрий спрашивает:
23 октября 12:23, 2014
Здравствуйте. 2 года назад у меня был перелом обеих костей голени. Проведена операция металлосинтеза (вставлен титановый штифт). Можно ли его удалить сейчас, по прошествии 2-лет, т.к. мешает и нога стала короче? Динамический винт был извлечен через 2 месяца после операции.
Как правило, удалять такой штифт можно, но в каждом случае вопрос решается в индивидуальном порядке после проведения личного осмотра и контрольного рентгенологического снимка. Рекомендуем лично посетить лечащего врача травматолога, который проведет осмотр, изучит рентгенологические снимки в динамике и после этого сможет определить дальнейшую тактику лечения.
Источник
 Остеосинтез – метод лечения переломов при помощи хирургической операции. Во время вмешательства отломки костей скрепляются друг с другом металлоконструкциями в правильном анатомическом положении.
Остеосинтез – метод лечения переломов при помощи хирургической операции. Во время вмешательства отломки костей скрепляются друг с другом металлоконструкциями в правильном анатомическом положении.
Виды остеосинтеза:
В нашей клинике выполняются все виды миниинвазивного хирургического лечения переломов, кроме остеосинтеза тазовых костей и тазобедренных суставов.
Остеосинтез, при котором фиксирующие конструкции вводятся непосредственно в область перелома, называется погружным. Именно такие операции проводят оперирующие врачи-травматологи «АБИА».
В зависимости от места установки металлических конструкций остеосинтез делится на:
- Накостный – пластины закрепляются снаружи на отломках костей при помощи шурупов и винтов;
- Внутрикостный – металлоконструкция (стержни, штифты и пр.) вводятся в костный канал.
- Чрезкостный – кости соединяются металлоконструкцией, которая проводится через отломки костей в поперечном или косом направлении. Чаще всего таким образом лечат переломы трубчатых костей.
Преимущества остеосинтеза, или почему стоит выбрать данный метод лечения?
- Операция “остеосинтез” помогает избежать вытяжения, ношения внешних фиксирующих конструкций, например, аппарата Илизарова.
- Остеосинтез обеспечивает правильное срастание зоны перелома. Даже если произошел оскольчатый перелом, во время операции отломки будут точно сопоставлены и зафиксированы в правильном положении.
- С помощью остеосинтеза костей можно исправить застарелые, патологические, неправильно сросшиеся переломы.
- Уже спустя 2 дня после остеосинтеза можно давать нагрузку на поврежденную кость. Это активно используется в реабилитации для максимально полного и быстрого восстановления функций в раннем послеоперационном периоде.
- Послеоперационный период у остеосинтеза короткий, пациент быстро может вернуться к своей обычной жизни. Это положительно сказывается на психологическом состоянии человека, перенесшего травму.
- Нет необходимости носить гипс.
- Не остается шрамов или они практически не видны. Остеосинтез выполняется через минимальные разрезы на коже в 2-3 см, которые обычно заживают без рубца.
- Без боли. Операция проводится под общей или проводниковой анестезией. В любом случае боли вы не почувствуете. Благодаря минимальной травме боль в послеоперационном периоде не выраженная и легко снимается стандартными анальгетиками.
- Минимум осложнений. Оптическая аппаратура позволяет выполнять манипуляции под большим увеличением под контролем зрения. Это исключает риск неверного сопоставления отломков. В послеоперационном периоде назначаются антибиотики, что исключает вероятность развития инфекционных осложнений.
- Удаления металлоконструкций часто не требуется. Используемые материалы биологически инертны, т.е. не вступают ни в какие взаимодействия с тканями организма, поэтому могут устанавливаться пожизненно.
Показания и противопоказания к остеосинтезу:
Абсолютным показанием для операции являются сложные переломы, которые невозможно сопоставить без хирургического вмешательства. Как правило, это переломы с большим количеством отломков, при которых были повреждены нервы, сосуды, сухожилия, связки и т.п.
Остеосинтез выполняется также при:
- Переломах, которые не срастаются или заживают медленно;
- Переломах, при которых отломки сместились в процессе консервативного лечения;
- Вальгусной деформации и плоскостопии.
Противопоказаниями к проведению остеосинтеза являются тяжелые соматические заболевания, особенно в стадии декомпенсации, общее тяжелое самочувствие больного, а также переломы, при которых зона повреждения очень большая, а ткани инфицированы.
Как проходит остеосинтез?
Все манипуляции хирург контролирует при помощи оптического хирургического оборудования, передающего полноцветное изображение в высоком разрешении под большим увеличением на экран монитора. Через кожный разрез в 2-3 см в зону перелома вводятся конструкции из титана или других безопасных для здоровья металлов. Ими могут быть стержни, винты, шурупы, пластины и т.п. В ходе операции отломки надежно фиксируются этими конструкциями. После установки фиксаторов мягкие ткани послойно ушиваются, накладывается асептическая повязка.
Остеосинтез может быть выполнен уже в день обращения в клинику или 1-2 дня спустя. Срок госпитализация после операции обычно составляет 1-3 дня.
Удаление металлоконструкций:
Хирургическое лечение в клинике «АБИА» выполняется современными безопасными для здоровья материалами. Тем не менее, во многих случаях оперирующие врачи-травматологи рекомендуют удалить фиксирующую конструкцию после заживления зоны переломы, чтобы исключить редкие случаи развития отдаленных осложнений. Сделать это лучше спустя 8-12 месяцев после остеосинтеза.
После удаления металлоконструкций заживление мягких тканей происходит быстро. Разрез выполняется по старому рубцу, накладывается косметический шов, благодаря чему рубец становится практически незаметен после заживления.
Послеоперационный период и реабилитация:
Пациент находится в клинике после операции в течение 2-3 суток. Уже начиная с 3-4 дня можно приступать к активным восстановительным мероприятиям, включающим в себя лечебную физкультуру, физиопроцедуры и массаж.
В среднем сроки восстановления после миниинвазивной операции, проводимой в клинике «АБИА», короче в 2-3 раза, чем после классической открытой операции остеосинтеза. Отсутствие необходимости носить гипс, а также возможность скорейшего возвращения к труду и активной жизни значительно улучшают качество жизни наших пациентов в послеоперационном периоде.
Источник
Опубликовано: 06.03.2020
Перелом считается серьезной травмой, которая в зависимости от локализации пораженного участка может надолго лишить человека трудоспособности. На протяжении долгого времени основным способом лечения был гипс. За последние десятилетия появились новые методики, которые постепенно стали использоваться все чаще. Установка пластин постепенно стала применяться при лечении разных травм костей, а не только переломов со смещением.
- Для чего нужны
- Виды
- Где устанавливаются
- Кости черепа
- Руки
- Тазовые кости
Существует несколько разновидностей имплантов для разных видов травм. Процедура установки пластин при переломах имеет определенные противопоказания, которые врач обязательно учитывает при лечении пациента.
Титановые пластины после перелома
Титановые пластины оказывают благотворное влияние на целостность кости. Они способствуют их восстановлению. Также эти компоненты помогают в быстрый период времени исполнить костям свои функции. Если говорить о механических функциях, тогда это опора, движение и защита внутренних органов. Ортопеды и хирургические специалисты используют разные методы по их применению. Причем каждому участку соответствуют подходящие варианты. При установлении и креплении используют специальные приспособления, инструменты. Они упрощают этот процесс и делают эффективнее конечный результат. Зависимо от того, где переломана кость, зависит вид пластины и ее дальнейшая функция.
Мнение эксперта
Кардиолог Григорий Викторович
Разновидность
Сама пластинка бывает нескольких видов. Это та, что выполняет защитную функцию, (нейтрализационную), опорную (поддерживающую), компрессионную и при стяжении переломанных костей. Четыре вида в классификационном разделе.
Металлоостеосинтез – это предписание наложить на кость титановые пластины.
При любых болезнях существуют показания. Этот случай – не исключение. Показания
- при смещении отломка в костях, как результат травматического процесса;
- рентген обнаружил пару обломков;
- больной не имеет серьезных заболеваний, что противоречат оперативному вмешательству со стороны специалистов;
- необходимо возвратить утраченные физиологические функции поврежденному участку конечности;
- нет никаких осложнений для использования анестезии.
Операция остеосинтеза
Существует несколько методик таких операций. Одна из них такая: разрезается кожа, мышцы, надкостница, раздвигаются мягкие ткани, очищаются поверхности поломанной кости от сгустков крови и кусочков мышц.
Потом концы большеберцовой кости совмещаются, чтобы ее форма полностью восстановилась, и прямо на кость накладывается пластина с отверстиями для болтов. Специальным зажимом она плотно прикрепляется к кости. Далее хирург просверливает отверстия, в которые потом вкручиваются болты. Зашивают в обратном порядке – надкостница, мышцы, жировая клетчатка и кожа.
Чтобы шов не был обезображивающим, шьют очень аккуратно, мелкими стежками. Это удлиняет время операции, но зато рубец на коже остается не такой страшный.
Титановая пластина при переломе руки
Мнение эксперта
Потомственный пасечник Джимар Мансуров
В этом случаи используют разные формы, размеры. Пластины не ставят при поврежденных ладонных частях. Ведь в этой части находится множество нервных окончаний, есть связки, мышцы, их легко повредить пластинкой. Часто используют тыльную поверхность, где кости находятся в близком расстоянии от кожного покрова, плюс к этому меньшее количество нервных окончаний.
Специалисты соединяют поврежденные участки при поддержке пластинок, а плотные образования из соединительной ткани – благодаря крепежному изделию, что удерживает любую конструкцию.
Титановая пластина переломе руки находится на поврежденном участке около года, после чего ее удаляют при следующей операции. Перед удалением специалист проверяет, нужна или нет костям дополнительная фиксация.
Возможные осложнения
Какие-либо осложнения возникают в случае несвоевременного оказания первой помощи при травме, по причине несоблюдения правил и рекомендаций во время восстановительного периода.
Возможные риски:
- Повреждение целостности стенок кровеносных сосудов – приводит к развитию гангрены, шока. Лечится только путем ампутации конечности.
- Повреждение корешков нервных окончаний – приводит к временному обездвиживанию конечности, параличу.
- Попадание в кровеносной сосуд жировых клеток – приводит к развитию жировой эмболии. Представляет собой неотложный случай, может стать причиной летального исхода.
- Попадание в открытую рану инфекционных возбудителей. Чревато развитием обширного воспаления, гангрены, приводит к заражению крови.
- Неправильное сращение костей – приводит к деформации нижней конечности. Корректируется путем сложной операции.
- Формирование сустава ложного типа, вследствие чего нога теряет двигательную функцию.
- Развитие таких заболеваний, как остеомиелит, остеоартроз. Причина осложнений – длительное нахождение конечности в аппарате Илизарова.
Переломы костей голени – распространенный, но достаточно тяжелый вид травмы, требующей немедленного лечения, в противном случае, возможно развитие тяжелых осложнений, вылечить которые нередко удается только путем ампутации конечности. Для полного восстановления понадобится от 2 до 6 месяцев, в зависимости от вида и тяжести травмы. Под полным восстановлением подразумевается возможность оказания на ногу привычной нагрузки.
После снятия металлического фиксатора могут возникнуть осложнения:
- Нагноение послеоперационной раны. Причиной данного осложнения является проникновение в рану инфекции.
- Повреждение нервов, расположенных в области металлической конструкции и развитие нейропатии.
- Повреждение сосудов, которые располагаются вблизи металлофиксатора, кровотечение.
- Поломка металлоконструкции, неполное удаление пластины.
Реабилитационный период
После установление данных пластинок огромную роль имеет восстановление пациента. Оно должно быть своевременным и полным. В среднем он занимает не больше одного месяца, но есть осложненные варианты, при которых больной задерживается в больничной палате на большее количество времени. Не последнюю роль в этом процессе играет желание, усилие человека. Взаимосвязаны между собой хорошая операция и реабилитация после нее. Нарушение этого уравнения уничтожает весь проделанный врачами труд.
Существуют даже специальные комплекс физических нагрузок и методичного плана, что помогут человеку восстановить должным образом силы.
Метод сращивания костей (Дмитрий Сумарокову)
Дмитрий Сумароков, доктор биологических наук, профессор
Как склеить кости
В мартовском номере журнала «Будьздоров!» за этот год была опубликована статья Елены Сильченко «Клей для костей». В ней наша читательница рассказывала, как ее сестра после сложного перелома костей стопы всего через три недели смогла ходить. А помогло ей народное средство — целебный холодец, сваренный по особому старинному рецепту. В ответ на эту публикацию в редакцию пришло письмо от Дмитрия Сумарокова, который рассказал нам, что начал заниматься изучением костной ткани и ее восстановлением еще с 1968 года. Все это время вместе с хирургами он испытывал самые разные препараты, стараясь облегчить участь людей с переломами. Даже защитил на эту тему кандидатскую и докторскую диссертации
В результате многих исследований мы с коллегами пришли к выводу, что существующая фармакологическая схема лечения переломов не согласуется с биологическими процессами, происходящими в поврежденной кости, и что единственно разумный путь в лечении — это разные сочетания приема препаратов и определенных продуктов питания в разные периоды восстановления кости. К сожалению, с 90-х годов наши исследования по известным причинам пришлось приостановить, но все-таки кое-какой опыт по восстановлению костей у пациентов, даже признанных безнадежными, мы накопить успели. И вот что интересно: и в нашей схеме лечения, и в народной медицине холодец занимает не последнее место. Приведу эту схему полностью. Думаю, что она принесет огромную пользу тем, кому отказывают в хирургическом лечении.
Сразу после травмы (1-3-й день) костная «рана» активно самоочищается, убираются обломки погибших клеток, а также контуженые клетки. Они распадаются, а затем рассасываются. Если этот процесс идет правильно, то биологические полимеры (белки, специфические углеводы) распадаются на определенные фрагменты, выполняющие сигнальные функции. Они как бы дают команду организму синтезировать новые полимеры для новой костной ткани. Поэтому первые 3-4 дня ни в коем случае нельзя применять
стимуляторы синтеза костной ткани — анаболики(ретаболил, неробол, миокальцик и др.), так как они замедляют распад поврежденных клеток. В противном случае интенсивность сигнала на синтез новых полимеров будет недостаточной, и процесс сращения замедлится. Сложность состоит в том, что в кости еще мало клеток, способных реагировать на этот сигнал. На первом этапе восстановления кости нужно, чтобы быстро образовывались новые клетки, причем с определенными свойствами. В организме есть специальные регуляторные молекулы, запускающие размножение этих новых клеток, но их синтезом и высвобождением мы пока не научились управлять.
На восстановление костной ткани можно повлиять, например, принимая специальную форму витамина А. Это ретиноеваякислота, илиретиноат. Опыты на лягушках показывают, что если к культе лапки привязать канюлю с питательным раствором, содержащим ретиноат, то вырастают две новые лапки (витамин Астимулирует размножение клеток), но маленькие. Клеток, приводящих к образованию кости, — остеогенных — образуется больше (2 лапки), но их превращение в синтезирующие (производящие полимеры) клетки замедленно (лапки маленькие).
♦ Отсюда следует очень простой вывод: в первые 3-4 дня после травмы нужно давать больному как можно больше витамина А, но не готового препарата (ретинола ацетата), а его предформы — каротина, чтобы организм сам создавал нужный ему ретиноат постепенно. Поэтому надо есть морковку или пить свежевыжатый морковный сок, причем по убывающей: 1-й день — 3-4 стакана, 2-й день — 2-3 стакана, 3-й день — 1-2 стакана, 4-й день — 1 ст. Но надо помнить, что у больного с недостаточной функцией печени могут быть проблемы, так как витамин Аи его предформы всасываются, как и другие жирорастворимые вещества, при помощи желчи. В этом случае следует принимать любые препараты (лучше растительные), стимулирующие функции печени и желчевыделения.
♦ Второй этап перестройки костной ткани характеризуется тем, что уже убрана поврежденная и начала образовываться новая костная ткань. Пока она не имеет достаточной плотности, в клетках только накапливаются биополимеры. За это отвечает витамин D, точнее его особая активная форма. Ее содержит отечественный препарат «Оксидевит» и французский «Рокальтрол» ( можно Аквадетрин – водный раствор D3). Если перелом у молодого человека, то ему достаточно употреблять продукты, содержащие витамин D(например жирную океаническую рыбу). Пожилым людям лучше использовать названные препараты. Схема приема препаратов — по так называемой параболе: 1-й день — 1/2 максимальной дозы; 2-й день — 3/4 дозы; 3-й день — 1 доза; 4-й день — 3/4 дозы; 5-й день — 1/2 дозы. (Препараты кальция принимать нельзя, чтобы предотвратить преждевременное окостенение образующейся ткани).
♦ Теперь пора заняться синтезом межклеточного вещества костной ткани. Для этого нужен строительный материал, и вот тут без холодца не обойтись. Он должен стать основной пищей. Холодец содержит не только строительный материал (необходимые аминокислоты), но и сигнальные обломки молекул. Поэтому желательно, если он будет приготовлен из костной ткани и частично хрящей, но не из кожи. И лучше, чтобы холодец был свиной, поскольку человек и свинья имеют схожие биохимические показатели. (Кальций и в этот период восстановления не требуется.)
Но для правильного и быстрого синтеза костного белка одного холодца мало. Одновременно организму нужно много витамина С и железа. Можно купить их аптечные препараты, а можно подобрать соответствующую диету. Витамина С много в шиповнике, цитрусовых, японской айве (хеномелисе). Железо есть в гречневой крупе. Подойдут и железосодержащие биодобавки. А можно вспомнить и старый способ земских врачей по обогащению организма железом: нужно взять кислое яблоко (антоновку) и вечером натыкать в него штук 15 вымытых ржавых гвоздей (семидесяток). Утром гвозди вынуть, а яблоко съесть.
Такая диета (500г холодца + 1 лимон + 1 яблоко, обогащенное благодаря гвоздям железом) длится тоже 5-7 дней. И здесь не забывайте о принципе параболы (начните с небольших доз, к четвертому дню доведите до рекомендованной дозы, а затем постепенно снижайте ее).
На этой стадии возможна и медикаментозная стимуляция синтеза костной ткани — прием анаболиков (лучше миокальцика).
♦ Следующий этап — отложение на сформированную белковую основу кристаллов гидроксиапатита —Са10(РО4)6(ОН)2— главного минерального компонента кости. Сама формула этого вещества подсказывает, что содержание кальция и фосфора в рационе нужно увеличить. Фосфор всасывается и транспортируется легко, а вот с кальцием не все просто. Во-первых, нужен особый белок кишечника, который связывал бы кальций. Синтез этого белка контролируется активной формой витамина D(о ней написано выше). Во-вторых, надо помнить, что кальций в организме лучше усваивается в виде соли лимонной кислоты — цитрата, поэтому не забывайте в свой рацион включать цитрусовые.
Итак, на этом этапе, который длится также 5-7 дней, необходимо сочетание активного витаминаD, лимоннойкислоты, кальцияифосфора. Кальций содержится в молоке, твороге, любых кисломолочных продуктах, а также в яичной скорлупе. Скорлупу лучше брать от яиц деревенских кур — у них практически не бывает сальмонелеза (кишечной инфекции). Но в любом случае яйцо надо сначала отварить, очистить скорлупу от внутренней пленки и только после этого либо размолоть в кофемолке, добавляя полученный порошок в готовые блюда, либо растворять в лимонном соке. Суточная норма — скорлупа от 1 до 2 яиц (и здесь не забывайте о принципе параболы).
Источник фосфора — жирная океаническая рыба, лучше мелкая (мойва, кильки, шпроты), которую можно жарить и есть целиком вместе с костями. Так можно получить одновременно и фосфор, и витамин D, которого особенно много в печени трески.
Если идти по пути медикаментозного лечения, то лучше всего использовать препарат «Остеогенон», фактически представляющий собой высушенный гидролизат кости, соответственно содержащий не только минеральные компоненты в нужных пропорциях, но и регуляторные белки.
Если перелом не очень сложный, а пострадавший — молодой человек, то этого цикла будет достаточно. В случае тяжелого перелома (например, шейки бедра) с дефектом костной ткани, да еще осложненного возрастными изменениями обмена веществ, цикл надо будет повторить. Только не сразу, ведь организм всегда работает по принципу маятника, т.е. усиление какого-то процесса в организме автоматически включает и механизмы, его тормозящие, иначе этот процесс шел бы только по нарастающей. На каком-то этапе процесс торможения начинает преобладать. Тогда «маятник» возвращается к точке равновесия, но проскакивает ее и отклоняется в другую сторону — опять превалируют процессы усиления, но уже с меньшей интенсивностью. Колебания «маятника» постепенно затухают. Поэтому больной дней 7-8 должен приходить в себя как от болезни, так и от лечения.
Такой же цикл можно использовать и для лечения остеопороза. В этом случае его надо повторять раз пять в год. Только здесь следует еще добавить витамин Ев качестве антиоксиданта на первых двух стадиях, а на всех стадиях, где используется витамин D, добавить корень солодки.
Этим методом мы буквально подняли на ноги многих, в том числе и очень пожилых женщин с переломом шейки бедра. А положение у них было критическим — они считались неоперабельными и оказались без какой-либо врачебной помощи.
Стоимость
Титановые пластины при переломах цена пропорциональна качеству и зависит от места, где продукт изготовили. Импортный продукт более дорогой, в большинстве случаев и качественнее. Их покупают в валюте доллара, соответственно, по ценовой ступени находятся намного выше отечественных. Титановые пластины при переломах купить можно в огромных городах, центрах, несмотря на то, что оперативным лечением занимаются практически все города. Стоимость титановых пластин при переломе колеблется в пределах двадцати – пятидесяти тысяч рублей.
Виды травм, их причины
Травмы, приводящие к нарушению целостности костной ткани пястных костей принято отличать друг от друга по нескольким критериям:
- Открытый или закрытый
- Место повреждения: первая, вторая и т.д. кость
- Локализация: тело, основание, головка, шейка
- Количество осколков
- Единичные или множественные
- Форма перелома: прямая, косая и т.д.
- Наличие или отсутствие смещения.
Это важно! Чаще всего происходит перелом 1-й пястной кости, причем у мужчин травма встречается в 3 раза чаще, чем у женщин. Первое объясняется положением большого пальца, а второе – склонностью к силовому решению конфликтов.
Внутрисуставным переломом, который иначе называют переломом Беннетта, является повреждением основания первой пястной кости с выгибанием в лучевую сторону, которое одновременно приводит к вывиху. Палец характерно деформируется, теряет способность двигаться,
Перелом Роландо более тяжелый, так как кость разбивается на три осколка, при этом ?
