Медиальный варусный перелом


На фото оскольчатый перелом collum femoris
В тазобедренный сустав (articulatio coxae) входит бедренная кость: головка и длинная шейка (collum femoris). Диафиз и шейка образуют шеечно-диафизарный угол. При рождении он составляет – 140-150°, в конце жизни – 120-130°. Дугой Адама называют дугообразный край кости бедренной шейки или медиальный.
Медиальный перелом шейки бедра встречается у женского и мужского населения разного возраста. Но у пожилых людей даже при небольших травмах может возникнуть перелом шейки разной формы.
Классификация
Перелом collum femoris бывает внесуставным и внутрисуставным, по локализации – медиальным или субкапитальным, трансцервикальным, базоцервикальным или латеральным. Если рассматривать положение после травмы, то они бывают абдукционными и адукционными.
Медики сошлись во мнении, что для проведения лечения целесообразнее классифицировать патологию по типам переломов:
- медиальные варусный и вальгусный;
- латеральный;
- эпифизеолизный (отслоение эпифиза).

Шеечно-диафизарный угол (слева – норма, справа – при базицервикальном переломе)
Если учитывать классификацию Garden (1961г.), то вид смещения отломков определяет 4 группы таких переломов:
- неполный;
- полный, но без смещения фрагментов;
- с частичным смещением фрагментов;
- с полным смещением фрагментов.

Углы наклона линии перелома и горизонтальной линии таза
Классификация Pauwels (1935 г.) ввела три типа медиальных переломов с соответствующими углами наклона плоскости перелома к горизонтальной линии таза:
- I тип – < 30°;
- II тип – ≤ 50°;
- III тип – > 70°.
Описание таких переломов дано в таблице:
| Тип перелома | Описание травмы и метод лечения |
Варусный (аддукционный или невколоченный) медиальный | Чаще встречается у пожилых людей в связи с остеопорозом и травмами. При травме отсутствует вклинивание костных фрагментов, и нет открытого угла между осью головки и шейки в медиальную сторону. Линия перелома будет косой или поперечной там, где шейка переходит в бедренную головку. Часть адамовой дуги может отломаться вместе с головкой, что приведет к укорочению конечности. Применяют оперативный метод лечения и консервативные способы: вытяжку с последующим вправлением костей и наложением повязки из гипса Уитмена-Турнера до операции или при невозможном ее проведении. |
Вальгусные или вклиненные медиальные | При незначительной выраженности вальгусной позиции отломки вклиниваются, может сохраняться нормальный угол между головкой и шейкой или небольшой и открытый кзади, где и проходит линия перелома. Вколоченный перелом бедра считают стабильным, поэтому операцию не проводят. Но при угле более 20° кости вправляют и в процессе операции вводят гвоздь для соединения фрагментов. |
Латеральный перелом | Данная травма встречается редко и характерна линией перелома, проходящей вдоль латеральной границы с пересечением основания шейки, не достигая вертела. У больного заметна варусная позиция конечности и ротация кнаружи. |
Эпифизеолиз головки бедра
Шеечно-диафизарные углы при отделении эпифиза от collum femoris | Возникает такое редкое травматическое заболевание, как соскальзывание бедренной головки, у юношей. При этом скрыто или остро смещается или полностью отслаивается эпифиз на уровне ростковой пластинки. При клиническом обследовании рентгенограммы виден изгиб шейки в форме посоха. Сама шейка будет расширенной и дугообразной, а эпифизарная щель – неправильной и шире, чем на стороне здоровой конечности. Ход головки будет почти вертикальным, а не горизонтальным. Чтобы оценить перелом нужно сделать снимок в положении сзади и сбоку. Разделяют пять стадий эпифизеолиза:
При прогрессе эпифизеолиза необходима операция, в ходе которой проводят винтовую фиксацию сквозь зоны роста, вводят спицы, аутоили аллотрансплантата, что перекрывают зону роста. Проводится на III стадии межвертельная углообразная или шаровидная деторсионно-ротационная вальгизирующая остеотомия с металлоостеосинтезом. На IV стадии проводят закрытую репозицию эпифиза и чресшеечную фиксацию спицами Ноулиса, проводят тунеллизацию головки и шейки и вводят аутоили аллотрансплантата. На V стадии проводят эпифизеодез и корригигующую остеотомию на конце кости бедра, чтобы устранить порочное положение ноги. Врач может назначить скелетное вытяжение бедра, затем иммобилизацию таза и бедра повязкой из гипса, оперативную внесуставную фиксацию эпифиза и шейки с помощью пучка спиц, шурупов, костных трансплантатов. Пациентам можно будет переносить вес тела на проблемную конечность только после исключения или излечения патологии. |

На КТ видна линия перелома между бедренными мыщелками
Существует и часто встречается хондральное повреждение медиального мыщелка бедренной кости во время вывиха. При этом от бедра или надколенника возможен откол кусочка хрящика или кости в момент «перепрыгивания» надколенника через мыщелок бедра.
В этом случае боли и блокады будут вызывать костные или фрагменты хрящей, что остаются внутри полостей колена. Активных движений в суставе не будет, больной не сможет поднять прямую ногу. При повреждении малоберцового нерва нарушится чувствительность и движение стопой.

Откол надколенника при хондральном переломе медиального мыщелка
Общая симптоматика
Вначале боли в паху возникают периодически и усиливаются при активных или пассивных движениях. Проявляется симптоматика обширной гематомой при вертельных травмах. При таких переломах – она чаще отсутствует, как и активная внутренняя ротация ноги, поскольку стопа будет повернута кнаружи из-за невозможности вращения ногой внутрь.
Наружную ротацию выявляют по положению стопы: ее наружный край будет лежать на горизонтальной плоскости, а положение коленного сустава будет соответствовать наружной ротации стопы. Длина конечности не изменяется. Но она будет несколько короче и сместится большой вертел выше линии, что соединяет седалищный бугор с передней верхней остью подвздошной кости.
Будет заметна усиленная пульсация артерии бедра в связи с излившейся в сустав крови и приподниманием при этом капсулы, мягких тканей и бедренной артерии.
При вколоченных переломах нет четкой клинической картины. Больной жалуется на боли в паху или области вертела, иногда – в коленном суставе, особенно при нагрузках.
Лечение
При хондральном переломе медиального мыщелка без смещения в коленный сустав вводят иглу в процессе пункции, чтобы сделать аспирацию крови и ввести 20-40 мл Новокаина (1%-й раствор). Конечность фиксируют циркулярной повязкой из гипса.
Чрез 2 дня больному рекомендуют выполнять упражнения для укрепления 4-главой бедренной мышцы. Ходить на костылях, не нагружая большую конечность, разрешают спустя 8 -10 дней. Гипс снимают через 1.5 месяца. Ногу нагружают спустя – 4-4,5 месяцев, поскольку ранняя нагрузка приводит к импрессии мыщелка после перелома.
При смещении костных отломков при Т и V-образных переломах проводят скелетное вытяжение, лечение консервативными и оперативными методами. Используется шина Белера после введения спицы через пяточную кость, прикрепляют груз 4-4,5 кг. Через 4-5 недель вытяжение прекращают.
Если консервативное лечение не дает ожидаемого эффекта, тогда проводится открытая репозиция перелома и остеосинтез с помощью металлических конструкций на 4-5 день с момента травмы. Швы снимают через 12-14 дней.
Лечение медиального перелома дано в таблице:
| Метод/средства | Инструкция по проведению |
| Консервативный | Проводят обезболивание Новокаином (2% раствор – 20 мл) или Морфином (1% — 1 мл) или Пантопоном и медикаментозное лечение медиального перелома вколоченного или при невозможности провести операцию.
Скелетное вытяжение Метод направлен на предупреждение расклинивания фрагментов костей и некроза бедренной головки: применяют вытяжку, укладывая больного на щит и применяя шину Брауна:
На второй день лечения назначают пассивные (для больной ноги) и активные (для здоровой ноги) упражнения, которыми руководит специалист. На видео в этой статье дана имитация ходьбы при переломе. Если при повторном рентгенологическом исследовании через 3 недели отмечают прочное вколочение отломков, больным разрешают передвигаться на костылях, не нагружая конечность. Если спустя 4-5 месяцев рентгенограмма подтверждает сращение фрагментов, больным разрешают нагружать ногу. При переломе без смещения накладывают гипсовую повязку на 2,5-3 месяца. Спустя 1.5-2 месяца начинают дозировано нагружать поврежденную конечность. При переломе со смещением назначают скелетное вытяжение и используют груз весом 6-8 кг на 7-8 дней. После больные носят повязку из гипса в течение 1,5-2 месяцев. |
| Медикаменты | Врач индивидуально назначает обезболивающее средство: инъекции или таблетки Кетанова, Ибупрофена, таблетки Нурофена, Найза, инъекции Налфлубина, Фентанила. Во время электрофореза применяют Новокаин или анальгетик. Для обезболивания и сращивания костной ткани применяют Полимедэл – полимерную пленку с наличием электростатического поля. Оно распространяется вглубь под кожу на 3-5 см, поэтому пленку накладывают прямо на гипс или на кожу через слой марли и носят до получения терапевтического эффекта. Перерыв делают через 48 часов.
Пленка Полимедэл, цена 360-450 рублей |
| Препараты кальция | Медиальный перелом бедренной кости может возникнуть из-за недостатка кальция, поэтому с первых дней травмы следует укреплять костную ткань препаратами:
Препарат кальция |
| Физиотерапия | Для купирования болей, отеков и ускорения процесса восстановления костной и хрящевой ткани, мягких тканей проводят физиотерапевтические процедуры: электрофорез с обезболивающими растворами, магнитную терапию, ультразвук, грязетерапию, массаж, лазеротерапия и УВТ (ударно-волновая терапия).
Магнитотерапия
Ударно-волновая терапия |
| Операции |
Остеосинтез – редкая хирургическая операция Остеосинтез проводят с помощью:
Репозицию костных отломков проводят открытым и закрытым способом. Чтобы правильно ввести гвоздь в кость, используют спицы или направляющие приспособления, аппарат Демьянова.
Аппарат Демьянова Наиболее часто articulatio coxae заменяют искусственным имплантатом в процессе эндопротезирования.
Эндопротезирование тазобедренного сустава Эндопротезирование бывает однополюсным: замещается только шейка и головка бедра, а также тотальным: замещается шейка, головка и вертлужная впадина. Кроме этого используют цементную технологию для фиксации компонентов и бесцементную: их вколачивают в кость при переднебоковых и заднебоковых доступах к суставу. |
Реабилитация
Чтобы не возникали: тромбоз вен, пролежни, тромбоэмболия, пневмония, инфекции мочевыводящих путей реабилитацию начинают на 2-3 день после травмы. Под руководством специалиста выполняют посильные пассивные и активные движения в положении лежа и сидя.
Не нагружая больную конечность, становятся на костыли, передвигаются с их помощью или ходунков и трости. ЛФК и массаж укрепляют связки и возвращают подвижность ноги, ускоряют появление костной мозоли (см. также Зарядка при переломе шейки бедра: актуальность выполнения и примерный комплекс, подходящий всем.)

Механотерапия на тренажере для поддержания двигательной активности

Упражнения на велосипеде
Важно. На первых порах сидячее положение больные принимают только для выполнения упражнений ЛФК, но после скелетного вытяжения и при гипсовой повязке. Они привстают с помощью специалиста, если это не мешает сделать гипс или бандаж. Особо следует быть осторожными при внедрении титановых пластин в сустав, чтобы не допустить их смещение и повреждения костной ткани в местах крепления.

Кинезотерапия для активизации движений в тазобедренном суставе

Упражнение для конечностей с мячом
Вопрос-ответ
Здравствуйте. А когда можно активизировать движения в верхней части корпуса?
Здравствуйте. Активизируют движения в верхней части после снятия гипсовой повязки и замены ее на специальный бандаж. Но перетруждать организм не рекомендуется, поскольку при любых упражнениях мягкие ткани серьезно «давят» на шейку и головку сустава.
Здравствуйте. Посоветуйте, пожалуйста, упражнение для пожилого человека после травмы бедра и что лучше: костыли, трость или ходунки?
Здравствуйте. Для пожилых людей всегда удобнее использовать ходунки и даже выполнять упражнения, опираясь на них, как это видно на видео.
Вывод
Травма шейки бедра может привести к инвалидности, осложнениям в любом возрасте, а к летальному исходу – пожилых людей при отсутствии лечения. При своевременном проведении комплексной терапии можно вернуть двигательную активность на многие годы, повысить иммунитет и общее состояние организма.
Источник
Переломы головки бедра встречаются редко. Нарушения целости его шейки составляют 25% от всех переломов бедра. В зависимости от прохождения линии излома (рис. 1) выделяют подголовочные (субкапитальные), чрезшеечные (трансцервикальные) и переломы основания шейки (базальные).
По положению конечности в момент травмы переломы шейки бедра делят на абдукционные и аддукционные
Рис. 1. Схема классификации переломов проксимального отдела бедра:
А. Места переломов: а – подголовочный; б – чрезшеечный; в – базальный;
г – межвертельный; д -чрезвертельный; е – перелом большого вертела;
ж – перелом малого вертела. Б. Вальгусный перелом шейки бедра: линия а-в – нормальный шеечно-диафизарный угол; б-в – после перелома.
В. Варусный перелом шейки бедра: линия а-в – нормальный шеечнодиафизарный угол; б-в – после перелома
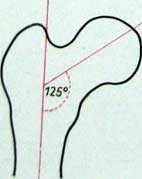
Абдукционные переломы возникают при падении на отведенную в тазобедренном суставе ногу. При этом шеечно-диафизарный угол, составляющий в норме 125-127°, увеличивается, поэтому такие переломы еще называют вальгусными. При падении на приведенную ногу происходит уменьшение шеечно-диафизарного угла (аддукционные или варусные переломы). Варусные встречаются в 4-5 раз чаще.
Клиника и диагностика. Медиальные переломы шейки бедра чаще возникают у пожилых людей при падении на приведенную или отведенную ногу. После травмы появляются боли в тазобедренном суставе и теряется опороспособность конечности. Последняя ротирована кнаружи, умеренно укорочена. Область тазобедренного сустава не изменена. При пальпации отмечаются усиление пульсации бедренных сосудов под пупартовой связкой (симптом С.С. Гирголава) и болезненность. Положительные симптомы осевой нагрузки и «прилипшей пятки»: больные не могут поднять разогнутую в коленном суставе ногу. Конечность укорочена за счет функциональной длины. По рентгенограмме определяют место излома и величину шеечно-диафизарного угла.
Лечение. Больных с переломами шейки бедренной кости лечат оперативно, за исключением вколоченных вальгусных переломов у людей старческого возраста и в случае наличия общих противопоказаний к хирургическому вмешательству.
У людей старшего возраста большая тазобедренная повязка дает различные осложнения, поэтому целесообразнее наложить скелетное вытяжение за мыщелки бедра или бугристость б/берцовой кости и пяточную кость с грузом в 8-10 кг. Конечность отводят на 20-30° и умеренно ротируют кнутри. Назначают раннюю лечебную гимнастику. Костная мозоль, как уже говорилось ранее, развивается из эндоста, периоста, интермедиарно, параоссально из прилежащих мышц и первичного кровяного сгустка, а для полноценной репаративной регенерации необходимо хорошее кровоснабжение. При переломе шейки бедра центральный отломок практически полностью лишается питания, поскольку кровоснабжение идет из метафиза от места прикрепления капсулы. Артерия круглой связки бедра облитерируется в возрасте 5-6 лет. Надкостницей шейка бедра не покрыта, от ближайших мышц отгорожена капсулой сустава, а первичный кровяной сгусток размывается синовиальной жидкостью, и источником регенерации остается лишь эндост.
Таким образом, чтобы наступила консолидация перелома шейки бедра в столь невыгодных условиях, необходимы хорошее сопоставление и жесткая фиксация отломков, чего можно добиться лишь хирургическим путем.
В хирургическом лечении различают два вида остеосинтеза шейки бедра: открытый и закрытый.
Открытый или внутрисуставной способ применяют редко, так как после него зачастую развивается выраженный коксартроз. Метод травматичен.
Широкое распространение получил закрытый, или внесуставной способ остеосинтеза шейки бедра. Выполняется остеосинтез трехлопастным стержнем (гвоздем) Смит-Петерсона или компрессирующими 3-мя винтами. С первого дня после операции приступают к дыхательной гимнастике. Больному разрешают подниматься на локтях, а затем садиться на постели. Через 5 дней пострадавший может ходить на костылях без нагрузки на оперированную конечность. Нагрузка не ранее б месяцев после операции. Труд через 8-12 месяцев.
Наиболее современным и упрощающим технику закрытого остеосинтеза шейки бедра является телерентгенологический контроль (ЭОП-электронно-оптический преобразователь).
В настоящее время в лечении медиальных переломов у пожилых людей все большее признание находит эндопротезирование сустава. Оно может быть однополюсным с заменой только головки бедра, биполярным или тотальным – головка и вертлужная впадина. С этой целью применяют протезы Сиваша, Мура и другие.
Источник
Субкапитальный перелом шейки бедра.
Для диагностики перелома шейки бедра используется методика рентгена на дому.
По рентгено-диагностическим и терапевтическим соображениям мы рассмотрим в этой главе переломы бедренной кости по следующим областям:
1. шейка бедренной кости;
2. область вертелов;
3. подвертельная область;
4. диафиз;
5. дистальный конец бедренной кости.
Перед описанием переломов приведем некоторые рентгеноанатомические особенности области тазобедренного сустава.
Проксимальный суставной конец бедренной кости образуется шаровидной головкой бедренной кости и сравнительно длинной шейкой. Шейка образует с диафизом так называемый шеечно-диафизарный угол, который — за исключением патологических форм: варусного таза и вальгусного таза — образует тупой угол, уменьшающийся с возрастом. У новорожденного этот угол составляет 140—150°. С возрастом этот угол постепенно уменьшается и в зрелом возрасте составляет 120—130°. Отклонения определяются индивидуальными, конституциональными и половыми особенностями.
Рентгеновское определение шеечно-диафизарного угла возможно только при повороте нижней конечности на 12—15° вовнутрь, в результате чего шейка бедренной кости располагается во фронтальной плоскости. Величина угла меняется в зависимости от ротации бедра. При повороте кнаружи проекция угла увеличивается, при повороте вовнутрь — уменьшается.
Определяемый на заднем снимке медиальный, дугообразный край шейки бедренной кости определяется как дуга Адама. Эта дуга служит ориентиром при классификации переломов шейки бедренной кости, а также при оценке положения гвоздя.
Даже небольшие травмы у пожилых женщин могут приводить к перелому шейки бедренной кости. Вообще этот перелом встречается в различных формах в любом возрасте у лиц обоего пола.
Классификации переломов шейки бедренной кости в различное время основывались на различных данных. На основании клинических данных различались только внесуставные и внутрисуставные переломы. Позже пытались классифицировать переломы на основании их анатомической локализации. Различали: а) медиальные или субкапитальные, б) трансцервикальные и в) базоцервикальные или латеральные переломы шейки бедренной кости.
В зависимости от положения после травмы различали: 1. абдукционные и 2. аддукционные
Паувельс, основываясь на механизме перелома, в 1935 году предложил новую классификацию. Так он связывает вклинивание с наклоном плоскости перелома. Сюда он причисляет переломы, при которых определяемый угол не превышает 30°. Это I тип перелома по Паувельсу. При типе II по Паувельсу угол наклона поверхности перелома составляет По методу Паувельса этот угол определяется следующим образом: на рентгеновском снимке (или на бумажной его копии) через плоскость перелома дистального отломка проводится линия . и над ней вторая, горизонтальная вспомогательная линия, пересекающая первую. Величина угла на месте пересечения двух линий (угол наклона) определяет тип перелома по классификации Паувельса (I, II или III). По Паувельсу, горизонтальная вспомогательная линия — это прямая, соединяющая верхние углы суставных впадин. Для определения угла Паувельса делают обзорные снимки всего таза на пленке большого размера 30×40 см. Однако практически при переломах шейки бедренной кости обычно не делаются снимки всего таза. Поэтому мы рекомендуем метод измерения Линтона, который можно осуществить на снимках меньшего формата, где изображается только поврежденная область бедра.
Определение угла наклона плоскости перелома по Линтону производится так: на снимок наносятся ось диафиза и направление плоскости диафизарного угла перелома. Затем от этой линии проводится третья вспомогательная линия перпендикулярно к оси диафиза. Угол, образуемый этой линией и линией, проведенной через плоскость перелома, соответствует углу Линтона. Таким образом, здесь, в отличие от метода Паувсльса, определяется нижний угол. Эти методы отличаются друг от друга лишь тем, что при методе Линтона получаем угол на 5—7° больше. Эта разница возникает в результате того, что диафиз бедренной кости и вертикальная плоскость образуют угол приблизительно в 5—7 (физиологическое положение приведенного бедра).
Независимо от того, каким методом измерения мы пользуемся, нужно стремиться к тому, чтобы центральный луч падал на плоскость перелома при сагиттальном ходе лучей. Для этого конечность поворачивается на 12—15° внутрь, иначе шейка бедренной кости на снимке будет казаться укороченной и поверхность перелома будет иметь овальную форму.
В 1938 г. Нистрём предложил вместо абдукционных и аддукционных переломов различать вальгусные и варусные переломы.
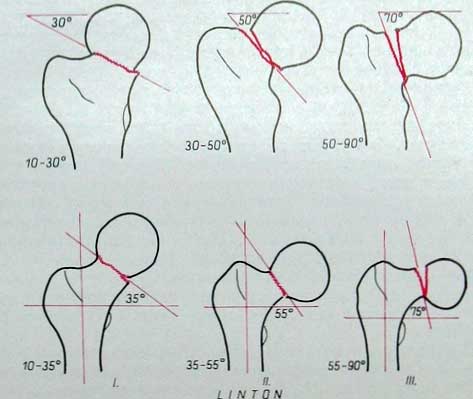
Линтон (1944) разделение по такому признаку считает недостаточным, так как механизм перелома в обоих случаях аналогичен (поворот кнаружи). Разница, по его мнению, заключается только в степени смещения. Линтон разделяет переломы шейки бедренной кости на семь главных групп. Из них следует выделить группу, определяемую им как «интермедиарные переломы». К этому типу относятся переломы без смещения.
Уатсон-Джонс в своей классификации принимает во внимание возраст пострадавшего, прочность костей и соответствующее лечение.
По нашему мнению, с точки зрения практических требований наиболее целесообразно различать переломы шейки бедренной кости по следующей классификации: 1. медиальный варусный тип, 2. медиальный вальгусный тип, 3. латеральные переломы, 4. отслоение эпифиза.
1. Медиальный варусный перелом.
Чаще происходит перелом шейки бедренной кости по медиальному варусному типу (80-85%). Частота различна в зависимости от пола: 2/3 случаев приходятся на женщин, 1/3 — на мужчин. Обычно эта форма перелома встречается в преклонном возрасте, когда кости вследствие остеопороза ломаются даже при незначительных травмах. Встречаются такие переломы и в более молодом возрасте.
Для этого типа перелома характерно отсутствие вклинивания отломков и открытый в медиальную сторону угол между осью головки и осью шейки. Линия перелома проходит поперечно или косо у места перехода шейки в головку бедра; с головкой отламывается различной величины участок Адамовой дуги. Поврежденная конечность сильно ротирована кнаружи, поэтому задний снимок, сделанный в этом положении, непригоден для точной оценки поверхностей перелома. Проекция шейки укорочена, значительная часть ее покрыта большим вертелом, обе поверхности перелома повернуты кпереди и проецируются друг на друга. Головка бедренной кости в суставной впадине ротирована книзу, ее окружность кажется большей, чем обычно; наклон книзу является одним из признаков варусного положения.
Соответственно значительной ротации кнаружи на рентгеновском снимке малый вертел изображен полностью, шейка укорочена и почти закрыта большим вертелом.
Типичной формой смещения является укорочение, возникающее в результате того, что дистальный обломок смещается краниально, а верхушка большого вертела стоит высоко (в норме она находится на 1 см ниже верхнего края суставной впадины). Может произойти отлом небольших костных фрагментов, которые обычно смещаются кзади и каудально. К этому типу перелома относятся переломы шейки бедренной кости, ранее определявшиеся как трансцервикальные.
Снимки, сделанные при повороте конечности вовнутрь, позволяют точно определить поверхности перелома. На рентгеновском снимке шейка изображается во всю длину, малый вертел меньше или едва заметен, большой вертел виден в профиль и не закрывает шейку.
Поверхности перелома обычно хорошо изображаются на боковом снимке. Наличие открытого кзади угла явля?












